Der Trend zum Zusammenschluss niedergelassener Ärzte in Gemeinschaften ist ungebrochen. Für die gemeinsame Berufsausübung gab es vor 2004 lediglich die Möglichkeit, eine Gemeinschaftspraxis zu gründen. Durch vielfältige gesetzliche Änderungen hat sich das Portfolio der ärztlichen Kooperationen deutlich erweitert. Dazu zählen neben den klassischen Konstrukten der (fachübergreifenden) Gemeinschaftspraxis/Berufsausübungsgemeinschaft (BAG) und der Praxisgemeinschaft auch die medizinischen Versorgungszentren (MVZ).
Praxis-Gemeinschaft
Die einfachste Form der Zusammenarbeit ist die Praxis-Gemeinschaft, bei der die Räume, Geräte und das Personal gemeinsam genutzt werden, die ärztliche Berufsausübung und die KV-Abrechnung aber strikt getrennt erfolgen. Eine solche Zusammenarbeit bietet Chancen für eine optimierte Ressourcennutzung, beinhaltet aber auch stets ein Risiko der Plausibilitätsprüfung bei mehr als 20 Prozent (bzw. 30 Prozent bei fachübergreifenden Gemeinschaften) gemeinsamen Patienten. Seit der dementsprechenden mehrfachen Rechtsprechung des Bundessozialgerichts (BSG) (Az.: B 6 KA 2/14) hat die Attraktivität dieser Kooperationsform erheblich nachgelassen.
„Gemeinschaftspraxis“/Berufsausübungsgemeinschaft (BAG)
Bis zur Einführung der MVZ im Jahr 2004 war dies die klassische Gestaltung einer ärztlichen Kooperationsgemeinschaft. Im Gegensatz zur Praxis-Gemeinschaft wird hier die ärztliche Tätigkeit gemeinsam ausgeübt und ein gemeinsamer Betrieb geführt, meist in der Rechtsform einer Gesellschaft bürgerlichen Rechts (GbR) oder einer Partnerschaftsgesellschaft. Jeder Partner der Gesellschaft ist an unternehmerischen Entscheidungen sowie am Wert und am Gewinn beteiligt, haftet aber letztlich auch mit seinem Privatvermögen für die Verbindlichkeiten. Einzelheiten zu den Gestaltungsmöglichkeiten einer BAG finden sich in der Zulassungsverordnung für Vertragsärzte [1, § 33]. Der Begriff „Gemeinschaftspraxis“ findet sich dort nicht mehr.
So angenehm diese kollegiale Zusammenarbeit in der BAG sich darstellt, so belastend und ärgerlich kann es werden, wenn einzelne Partner aus der Gesellschaft ausscheiden oder sich diese gar ganz auflöst. Ein ausgefeilter Gesellschaftsvertrag sollte daher die Grundlage der Kooperation sein und möglichst alle Eventualitäten umfassend regeln.
Für Chirurgen ist eine gemeinschaftliche Praxis-Tätigkeit besonders attraktiv, weil diese im Rahmen der gegenseitigen Vertretung die Möglichkeit erleichtert, z. B. als Belegarzt, als Kooperationsarzt oder als Teilzeit-Angestellter in einem Krankenhaus zu arbeiten. Dabei ist allerdings die aus der Rechtsprechung entwickelte Begrenzung einer anderweitigen Tätigkeit zu beachten.
Medizinisches Versorgungszentrum (MVZ)
Diese Form der ärztlichen Kooperation wurde ab 2004 mit dem GKV-Modernisierungsgesetz im SGB V im § 95 verankert. Hintergrund war zum einen die Absicht des Gesetzgebers, damit die ärztliche Versorgung in ländlichen Gebieten zu fördern und zum anderen, den ehemaligen Polikliniken der DDR eine rechtliche Grundlage zum weiteren Betrieb zu schaffen. Der wesentliche Unterschied zur BAG ist, dass ein MVZ außer als Partnerschaftsgesellschaft bzw. GbR auch als Genossenschaft oder als GmbH betrieben werden kann. Seit der Einführung der MVZ hat es hierzu zahlreiche Anpassungen und Änderungen gegeben, die teilweise auf Missbrauch oder unerwünschte Effekte zurückzuführen waren. Zum Gründerkreis gehören insbesondere Vertragsärzte und Krankenhäuser. Neuerdings ist auch die Gründung durch Kommunen in öffentlich-rechtlicher Rechtsform möglich.
Wesentlichster Unterschied zwischen BAG und MVZ ist also die Rechtsform bzw. die Frage nach dem Inhaber der Vertragsarztzulassung. Während bei der BAG grundsätzlich jeder Partner über eine eigene, personengebundene Zulassung verfügt und sich damit die Genehmigung der Gemeinschaft aus der Summe dieser Einzelzulassungen speist, ist beim MVZ die MVZ-Trägergesellschaft unmittelbar selbst Inhaberin der Zulassung. Man spricht in diesen Fällen von einer institutionellen Zulassung.
Die Besonderheit der MVZ liegt somit darin, dass sie formal als juristische Person an der Versorgung der GKV-Versicherten teilnehmen. Dadurch entstehen häufig Strukturen, bei denen die Ebene der ärztlichen Leistungserbringung von der Ebene der Verwaltung bzw. der Träger getrennt ist, während in Gemeinschaftspraxen eine Personenidentität zwischen ärztlichen Partnern und Gesellschaftern per Definition vorgegeben ist.
Zulassungsbeschränkungen nach der Bedarfsplanung gelten allerdings für Vertragsärzte wie MVZ gleichermaßen. Die statistischen Trends aus den letzten Jahren werden im Kasten „Haben Sie gewusst…“ dargestellt. Die Abbildung 1 demonstriert den Trend zum MVZ in den letzten Jahren.
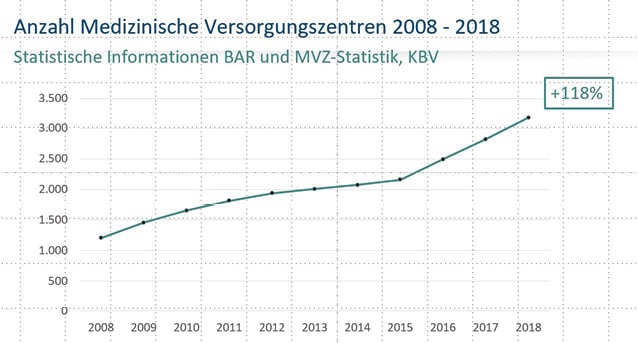
Abb. 1: Zunahme der Anzahl der MVZ von 2008 bis 2018. (Quelle: KBV, Bundesarztregister)
Motivation für MVZ- Gründungen aus der Sicht der Krankenhäuser
Für Krankenhäuser eröffnet die Gründung eines MVZ einen umfassenden Zugang zum ambulanten vertragsärztlichen Versorgungsbereich. Dieser ist ansonsten nur über die zeitlich und vom Umfang her begrenzten, bedarfsabhängigen Ermächtigungen von leitenden Ärzten zugänglich. Die Zulassungsausschüsse (ZA) handhaben in vielen Regionen die Gewährung von Ermächtigungen äußerst restriktiv. Dies wird häufig zu Recht kritisiert, denn der Zugang zur fachlichen Expertise von Spezialisten in den Kliniken ist auch für die Versorgung von ambulanten chirurgischen Patienten wertvoll. Nach Auffassung des Autors sind Ermächtigungen daher grundsätzlich sachgerecht, solange sie auf Überweisungen durch fachgleiche niedergelassene Vertragsärzte eingeschränkt und von den ermächtigten Krankenhausärzten auch persönlich ausgeübt werden. Eine Prüfung des Versorgungsbedarfs ist bei persönlichen Ermächtigungen allerdings gesetzlich vorgegeben.
Sollen die Beschränkungen der Ermächtigungen vermieden werden bietet sich für die Krankenhäuser die Gründung eines MVZ an. Im MVZ müssen mindestens zwei Ärzte im Umfang mindestens eines Vertragsarztsitzes tätig werden. Dazu ist i. d. R. der Aufkauf mindestens einer vertragsärztlichen Praxis (mit Zulassung/Vertragsarztsitz) erforderlich. Die gesetzlichen Voraussetzungen für die MVZ-Gründung wurden in den letzten Jahren immer weiter abgesenkt. Entsprechend der ursprünglichen Idee einer umfassenden medizinischen Versorgung (entsprechend den Polikliniken in der ehemaligen DDR) war es bis Juli 2015 erforderlich, dass in einem MVZ mindestens zwei Fachgruppen vertreten sind. Diese Voraussetzung besteht nunmehr seit dem GKV-Versorgungsstärkungsgesetz (GKV-VSG) nicht mehr.
Über die Motivation der Krankenhausverwaltungen hinaus ist durchaus auch der Wunsch der leitenden Krankenhauschirurgen nachvollziehbar, einzelne Patienten im gesamten Verlauf der Erkrankung, also auch im Rahmen der Diagnostik, vor allem aber im postoperativen Verlauf zu betreuen.
Motivation für die Tätigkeit in einem MVZ aus der Sicht der niedergelassenen Chirurgen
Für niedergelassene Chirurgen ist es teilweise sogar in attraktiven großstädtischen Lagen schwierig, Nachfolger für ihre Praxen zu finden. Dies liegt zum einen an den abweichenden Lebensmodellen der potenziellen Nachfolger, zum anderen aber häufig daran, dass ambulante Operationszentren betrieben werden, so dass der Kapitaleinsatz für eine Nachfolgerin oder einen Nachfolger abschreckend hoch wäre. Hier wählen nicht wenige chirurgische Kollegen den Weg eines Verzichts auf die eigene Zulassung zu Gunsten einer Anstellung in einem MVZ. War dies früher ein gerne gewählter strategischer Schachzug, so hat das Bundessozialgericht dieses Vorgehen mit einem Urteil vom Mai 2016 (Az.: B 6 KA 21/15 R) eingeschränkt. Dort wurde festgelegt, dass die Nachbesetzung einer Arztstelle erst dann möglich ist, wenn bei dem verzichtenden Arzt die Absicht besteht, zumindest drei Jahre lang als Angestellter tätig zu sein. Trotz dieser Einschränkung stellt dies für Chirurgen eine Möglichkeit dar, gleitend aus dem Berufsleben auszuscheiden und noch einen auskömmlichen Beitrag zur Alterssicherung aus dem Verkauf der Praxis und des Patientenstamms zu erzielen.
Dieser Artikel soll im Folgenden die Frage beleuchten, welche Argumente es für die wachsende Anzahl von chirurgischen Gemeinschaften gibt, entweder weiterhin als Gemeinschaftspraxis oder als MVZ zu firmieren. Die Perspektive der angestellten Ärzte steht nicht im Fokus dieses Beitrags und soll in einem späteren Artikel in der Passion Chirurgie betrachtet werden.
Anteil angestellter Ärzte in chirurgischen Praxen = 37,40%
|
Status
|
Gesamt nach Personen 2017
|
Gesamt nach Personen 2018
|
|
Vertragsärzte
|
3.068
|
2.858
|
|
Partnerärzte (Job-Sharing)
|
23
|
26
|
|
Angestellte Ärzte in Einrichtungen
|
1.084
|
1.365
|
|
Angestellte Ärzte in in freier Praxis
|
334
|
359
|
|
Chirurgen gesamt
|
4.509
|
4.608
|
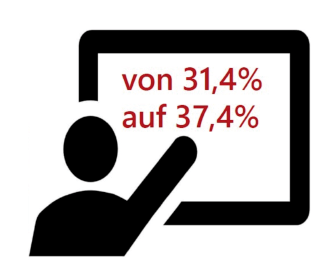
Abb. 2: Steigender Anteil von angestellten Ärzten in der chirurgischen Niederlassung (Quelle: KBV, Bundesarztregister)
Haben Sie gewusst, dass…
… nach Angaben der Bundesärztekammer (2018) rund 28.700 ChirurgInnen bundesweit tätig sind, davon ca. 4.700 vertragsärztlich (ohne Ermächtigte)?
… mehr als ein Drittel dieser rund 4.700 vertragsärztlich tätigen ChirurgInnen im Angestelltenverhältnis tätig sind?
… 2010 noch ca. 1.800 ChirurgInnen in Einzelpraxen tätig waren und die Anzahl bis 2018 auf unter 1.500 gefallen ist?
… die Anzahl ChirurgInnen in Berufsausübungsgemeinschaften (BAG, „alte“ Gemeinschaftspraxis) dabei in den letzten 10 Jahren nahezu konstant geblieben ist und leicht über 1.600 liegt?
… sich gleichzeitig die Anzahl der im MVZ tätigen Chirurgen von gut 600 auf rund 1.400 mehr als verdoppelt hat? Dies entspricht dem allgemeinen Trend über alle Fachgruppen hinweg.
… die niedergelassenen ChirurgInnen sich damit aktuell sehr gleichmäßig auf Einzelpraxen, BAG und MVZ verteilen?
… mit Abstand die meisten Chirurgen im MVZ in Bayern tätig sind?
… innerhalb aller ärztlichen Fachgruppen die Chirurgen und Orthopäden zusammen die drittgrößte Gruppe angestellter Ärzte, nach den Internisten und Allgemeinärzten, stellen?
… knapp sich die Hälfte aller MVZ sich in Trägerschaft von Krankenhäusern befindet?
Quellen: Statistische Informationen aus dem Bundesarztregister, KBV (2018) und Ärztestatistik der Bundesärztekammer (2018)
Gemeinschaftspraxis oder MVZ – Vor- und Nachteile
Aus eigener Betroffenheit beschäftigt sich der Autor seit vielen Jahren mit der Frage, ob die bestehende BAG in ein MVZ umgewandelt werden sollte. Die stetig sich weiter entwickelnden gesetzlichen Bedingungen erfordern eine regelmäßige Überprüfung der Entscheidungsgrundlagen.
Anstellung von Ärzten
Der Anteil angestellter Ärztinnen und Ärzte nimmt kontinuierlich zu und beträgt bei den niedergelassenen Chirurgen schon mehr als ein Drittel (Abb. 2). Insbesondere junge Chirurginnen und Chirurgen suchen auch im vertragsärztlichen Bereich (zumindest vorübergehend) eine Anstellung. Für die Geschäftsführung der BAG bzw. des MVZ ist es wichtig, den Prozess der Anstellungs-Genehmigung bürokratiearm zu gestalten. Die Umwandlung einer vertragsärztlichen Zulassung in eine Anstellung muss beim ZA beantragt und von dort genehmigt werden.
Grundsätzlich können je Vollzulassung bis zu drei Ärzte (bei technischen Fächern vier Ärzte) angestellt werden. Je Teilzulassung können ein Arzt vollschichtig oder maximal zwei Ärzte teilschichtig angestellt werden. Diese Begrenzung gilt nur für einzelne Ärzte oder BAG, jedoch nicht für MVZ.
Die Anstellung von Ärztinnen und Ärzten ist jedoch sowohl in einer BAG als auch in einem MVZ nur im Rahmen der vorhandenen Vertragsarztsitze möglich. Dabei zählen alle Anstellungen bis zu zehn Stunden als Viertel-Sitz, bis 20 Stunden als ein halber, bis 30 Stunden als Drei-Viertel- und über 30 Stunden als voller Sitz in der Bedarfsplanung. Kleinere Stückelungen der Sitze sind nicht vorgesehen. Eine Niederlassung auf einem Drei-Viertel-Sitz ist nicht möglich, lediglich eine Anstellung.
Eine hohe Anzahl von angestellten Ärzten birgt die Gefahr der Gewerbesteuerpflicht. Als Freiberufler sind niedergelassene Ärzte grundsätzlich von der Gewerbesteuer befreit. Dies erfordert jedoch, dass der anstellende Arzt die Grundzüge für die Organisation der Praxis und die Durchführung der Tätigkeiten verbindlich festlegt und regelmäßig überwacht. Er muss aufgrund seiner Fachkenntnisse durch regelmäßige und eingehende Kontrollen auf die Behandlung jedes einzelnen Patienten Einfluss nehmen. So muss er an der praktischen Arbeit in ausreichendem Umfang persönlich teilnehmen. Hierin spiegelt sich das Verständnis der Rechtsprechung vom Berufsbild des Arztes wider, das durch den persönlichen, individuellen Dienst am Patienten geprägt ist. Die Rechtsprechung geht davon aus, dass die persönliche Prägung der Tätigkeit nicht möglich ist, wenn mehr als drei Angestellte beschäftigt werden oder ein angestellter Arzt ausschließlich in einer Zweigpraxis (sofern dies überhaupt zulässig ist) tätig ist.
Der Vorteil des MVZ gegenüber der BAG relativiert sich somit, es sei denn, dass eine eventuelle Gewerbesteuerpflicht als nicht relevant beurteilt wird.
Nachbesetzung von Angestellten-Arztsitzen
Hier gibt es keinen Unterschied zwischen BAG und MVZ. Sämtliche Änderungen sind beim ZA zu beantragen und genehmigungspflichtig. Der ZA prüft dabei die persönlichen und fachlichen Voraussetzungen der Angestellten. Eine Ausschreibung ist nicht erforderlich, solange nur vorhandene Arztsitze mit anderen Ärzten nachbesetzt werden.
Leerbewerbung auf ausgeschriebene Vertragsarztsitze z. Zt. nicht zulässig
Grundsätzlich ist die Bewerbung auf einen ausgeschriebenen Sitz nur persönlich möglich. Bei Konkurrenzbewerbungen hatte der Gesetzgeber bislang im § 103 SGB V mit der Möglichkeit, die Ergänzung des besonderen Versorgungsangebots geltend zu machen, einen Vorteil für die MVZ bei der Auswahlentscheidung festgeschrieben. Nach dem TSVG gilt dies nunmehr auch für Vertragsärzte und BAG mit einem besonderen Versorgungsangebot entsprechend. Aktuell hat das BSG (Az.: B 6 KA 5/18 R) entschieden, dass sich MVZ und Vertragsärzte derzeit nicht auf einen ausgeschriebenen Sitz bewerben können, ohne dafür einen konkreten Bewerber zu benennen. Das BSG hat somit eine so genannte „Leerbewerbung“ abgelehnt. Es sei dem Zulassungsrecht und dem SGB V fremd, dass „leere Arztstellen“ vergeben werden können, so dass der Gesetzgeber hier zunächst die weitere Ausgestaltung nachbessern müsse, um diese Möglichkeit zu eröffnen.
Änderungen der Arbeitszeiten von angestellten Ärzten
Eine Änderung der wöchentlichen Stundenzahl eines angestellten Arztes muss dem ZA mitgeteilt werden. Sie ist genehmigungspflichtig, wenn dadurch bei einem angestellten Arzt eine Erhöhung des Anrechnungsfaktors in der Bedarfsplanung eintritt (z. B. von zehn (viertel Arztstelle) auf 20 Stunden (halbe Arztstelle). Eine Genehmigung ist möglich, wenn die Erhöhung mit einer entsprechenden Reduzierung der Arbeitszeit eines anderen angestellten Arztes einhergeht und damit bedarfsplanungsneutral erfolgt.
Tätigkeit an mehreren Standorten
Berufsrechtlich ist die Tätigkeit eines Vertragsarztes auf maximal 2 zusätzliche „Nebenbetriebsstätten“ neben dem Praxissitz, z. B. Zweigpraxen oder ausgelagerte Praxisräume, begrenzt. Eine solche Limitierung gibt es für MVZ nach der Rechtsprechung nicht. Allerdings darf jeder im MVZ tätige Arzt nur an jeweils maximal zwei anderen Betriebsstätten tätig sein. Dies ist in den Arbeitsverträgen und Organisationsanweisungen des MVZ sicherzustellen.
Weiterhin gilt für BAG die Begrenzung, dass der zeitliche Umfang der Tätigkeit eines jeden zugelassenen Arztes am Hauptstandort den zeitlichen Umfang der Tätigkeit an weiteren genehmigten Orten der Leistungserbringung überwiegen muss. Diese Regelung gilt grundsätzlich auch für Ärzte in MVZ, jedoch nicht für den einzelnen Arzt, sondern für die Leistungen der betreffenden Fachgruppe und für die Leistungen des MVZ insgesamt.
Diese Aspekte der Filialisierung können bei größeren Gemeinschaften einen durchaus relevanten Vorteil für die MVZ bei der strategischen Ausrichtung, aber auch bei der Personal- und Arbeitsplanung darstellen.
Interne Vertretungsregelung
Gemäß einem aktuellen Urteil des Bundessozialgerichts (Az.: B 6 KA 9/18 R) vom 30.10.2019 ist die ärztliche Vertretung innerhalb eines MVZ nur im Rahmen der Bedingungen der Zulassungsverordnung für Ärzte zulässig, also wegen Urlaub, Krankheit oder Fortbildung bis zu einer Vertretungsdauer von drei Monaten innerhalb von 12 Monaten. Darüber hinaus bedarf die Innenvertretung durch einen anderen angestellten Arzt im MVZ der vorherigen Genehmigung durch die KV. Für die BAG ist die gegenseitige Vertretung deutlich flexibler möglich, allerdings auch limitiert durch die Fachgleichheit der jeweiligen Versorgungsbereiche bei fachübergreifenden BAG, durch Budgets und die Notwendigkeit, den Versorgungsauftrag auszufüllen. Hier hat die BAG allerdings Vorteile gegenüber einem MVZ.
Investitionen und Kapitalbeschaffung
Insbesondere in den methodenbasierten Fächern, z. B. in der Labormedizin, in der Radiologie und in der Dialyse besteht häufig ein hoher Kapitalbedarf für Investitionen in aktuelle und innovative Technik. Hier stoßen ärztliche Gemeinschaften gelegentlich an ihre finanziellen Grenzen, so dass sich die Frage von externen Kapitalgebern stellt. Finanzinvestoren in der ambulanten Versorgung werden in letzter Zeit zunehmend kritisch in der Presse, der Ärzteschaft und der Politik bewertet. Die allgemeine Befürchtung ist, dass ausländische Investoren sich über Private Equity Gesellschaften in die ambulante Versorgung einkaufen mit dem Ziel, die Patientenversorgung auf Rendite zu trimmen. Dieser Trend ist in bestimmten Bereichen, aktuell vor allem in der Zahnmedizin und in der Augenheilkunde, zu erkennen. Die Chirurgie scheint davon (noch) nicht betroffen zu sein.
Allgemein ist zu kritisieren, dass zum Engagement von Kapitalgesellschaften bei MVZ jegliche Transparenz fehlt und somit eine Beurteilung schwierig ist. Es laufen zurzeit zahlreiche Initiativen auf regionaler Ebene und auch über den Gesundheitsausschuss des Deutschen Bundestages, der sich erst am 04.03.2020 mit diesem Thema beschäftigt hat.
Fazit
Der Trend zur gemeinschaftlichen Berufsausübung in der Niederlassung ist auch im Bereich der Chirurgie unaufhaltsam. Dies entspricht den Wünschen der nachrückenden Chirurgengeneration nach fachlichem Austausch, geregelten Arbeitszeiten, Minimierung von bürokratischen Aufgaben und flachen Hierarchien. Die geltenden gesetzlichen Bestimmungen gestatten zur Umsetzung dieser Konzepte eine Vielzahl von rechtlichen Konstruktionen sowohl als klassische (fachübergreifende) BAG als auch als MVZ. Die Entscheidung für oder gegen eine der möglichen rechtlichen Konstruktionen ist von einer Vielzahl von Einflussfaktoren abhängig. Dabei spielen historische, regionale, juristische und betriebswirtschaftliche Erwägungen ebenso eine Rolle wie steuerliche Aspekte und persönliche Präferenzen. Die Beurteilung und Bewertung der Argumente erfordert hohen Sachverstand und übersteigt in der Regel die betriebswirtschaftliche Kompetenz von Chirurgen. Daher ist für diese Entscheidungen eine fachliche Beratung durch die Kassenärztliche Vereinigung sowie durch erfahrene Medizin-Juristen und durch Steuerberater unumgänglich. Eine erste Orientierung bietet eine umfangreiche Informationsbroschüre der Kassenärztlichen Bundesvereinigung (KBV) [2]. Für spezielle Fragen, insbesondere was das Fach Chirurgie betrifft, steht der BDC gerne beratend zur Verfügung.
Mein herzlicher Dank für juristischen Rat zum Thema und Durchsicht des Manuskripts geht an Herrn Dr. jur. Bernhard Specker, Hannover.
Tab. 1: Stichwortartige Übersicht über Vor- und Nachteile vom Berufsausübungsgemeinschaften (BAG) und Medizinischem Versorgungszentrum (MVZ) für die Betreiber von chirurgischen Gemeinschaften
|
Pro BAG – Contra MVZ
|
Pro MVZ – Contra BAG
|
|
Viele rechtliche Gestaltungsmöglichkeiten wie bei MVZ
|
Vielfältige Rechtsformen, Krankenhäuser als Gründer möglich
|
|
Mehr Freiheiten bei der gegenseitigen fachlichen Vertretung
|
Flexiblere Gestaltung von Anstellungen
|
|
Anzahl der Nebenbetriebsstätten unbegrenzt
|
|
Anzahl der angestellten Ärzte unbegrenzt
|
|
Finanzierung durch Kapitalgesellschaften möglich
|
|
Vermeidung eines möglichen Negativ-Images
|
Offensives Marketing über Konzerne
|
|
Einfache Steuererklärung durch Gewinn- und Verlustrechnung
|
Flexible steuerliche Gestaltung, aber Bilanzierung vorgeschrieben
|
|
Inhabergeführte Geschäftsführung die Regel
|
Komplexe rechtliche und betriebswirtschaftliche Konstruktionen erfordern hohen Beratungsaufwand und eigenständige Geschäftsführung
|
Literatur
[1] Zulassungsverordnung für Vertragsärzte (Ärzte-ZV) https://www.gesetze-im-internet.de/zo-_rzte/BJNR005720957.html, zuletzt zugegriffen 3.5.2020
[2] Kassenärztliche Bundesvereinigung (Hrsg.) Medizinische Versorgungszentren. Ein Leitfaden für Gründer. 4. Auflage 2018. ISBN 978-3-7691-3591-6
Kalbe P: Gemeinschaftspraxis oder MVZ für niedergelassene Chirurgen? Passion Chirurgie. 2020 Juni,10(06): Artikel 03_02.