Schwere Thoraxverletzungen (Abbreviated Injury Score (AIS) ≥ 3) sind bei etwa 45,9 % [1] der Patientinnen und Patienten mit einem Polytrauma nachweisbar. Das heißt, bei einem Polytrauma ist das Thoraxtrauma in der Regel Teil eines komplexen Verletzungsmusters mit konkurrierenden Prioritäten. Thorakale Maßnahmen müssen gegen andere zeitkritische Entitäten (z. B. intrakranielle Blutung, abdominelle Exsanguination) abgewogen werden.
Die S3-Leitlinie Polytrauma empfiehlt eine strukturierte interdisziplinäre Entscheidungsfindung im Schockraum unter Einbeziehung von Unfallchirurgie, Thoraxchirurgie, Anästhesie, Radiologie und Intensivmedizin. Moderne Hybrid-Settings ermöglichen es, Diagnostik und operative bzw. endovaskuläre Therapie zeitnah zu kombinieren und Transportzeiten zu minimieren [2]. Die aktuelle S3-Leitlinie Polytrauma, die WSES–AAST-Leitlinie Thoraxtrauma (2025) sowie ATLS fordern in diesem Sinne ein strikt physiologieorientiertes, zeitkritisches und interdisziplinäres Vorgehen mit klarer Priorisierung lebensbedrohlicher Befunde [2–4].
Diagnostik
Beim Polytrauma stehen die rasche Sicherung der Atemwege (Airways), die Stabilisierung der HWS, die Beurteilung und Sicherstellung der Ventilation (Breathing), sowie die Kontrolle thorakaler, abdomineller und anderer Blutungsquellen oder die Entlastung einer Herzbeuteltamponade (Circulation) entsprechend den ATLS-Prinzipien (ABCDE) im Vordergrund [3].
Entscheidend zur Identifikation des Verletzungsmusters sind bei V.a. Vorliegen eines Polytraumas neben der Unfallanamnese eine zügige Ganzkörperuntersuchung sowohl prähospital als auch im Schockraum sowie eine eFAST-Untersuchung (Extended Focused Assessment with Sonography in Trauma). Ein kontrastverstärktes Ganzkörper-Computertomogramm (WBCT) sollte bei V. a. ein bestehendes Polytrauma zügig durchgeführt werden [2, 4–8].
Mehrere Arbeiten konnten zeigen, dass die Durchführung eines WBCT, auch bei (grenzwertiger hämodynamischer) Instabilität, die Mortalität signifikant reduziert [7, 8]. Die „Europäische Leitlinie zum Management von schweren Blutungen und Gerinnungsstörungen nach Traumata“ empfiehlt eine frühzeitige Bildgebung mittels eines WBCT zur Erkennung und Identifizierung der Art der Verletzung und der möglichen Blutungsquelle (Empfehlungsgrad 1B). Diese Empfehlung schließt auch hämodynamisch instabile Patienten mit ein, wenn die entsprechende Infrastruktur vorhanden und ein professionelles Schockraumteam vor Ort ist [6].
Initial stabilisierende Maßnahmen beim Thoraxtrauma im Rahmen der Polytraumaversorgung
Tracheobronchialen Verletzungen (Airways) sollten primär klinisch erkannt und unmittelbar behandelt werden, z. B. Säuberung von Blut und Erbrochenem, Intubation, Koniotomie etc., HWS-Stabilisierung.
Bei V. a. und nachgewiesenem Spannungspneumothorax (B/C-Problem) sowie bei Vorliegen eines Pneumothorax bzw. relevanten Hämothorax sollte bei einem Polytrauma initial eine Thoraxdrainage angelegt werden. Bei Vorliegen eines Spannungspneumothorax und Zeitnot kann eine Nadeldekompression der betroffenen Thoraxseite der Anlage einer Thoraxdrainage vorgeschaltet werden [2-4, 9]. Diese Maßnahmen können auch parallel zu anderen lebenserhaltenden Maßnahmen durchgeführt werden.
Zur Vermeidung einer TIK (Trauma-induzierten Koagulopathie) bei aktiv blutenden Schwerverletzten erfolgt parallel eine Damage-Control-Resuscitation mittels frühzeitiger Gerinnungskorrektur, Hypothermieprophylaxe und permissiver Hypotension. Bei schwerem Schädel-Hirn-Trauma (SHT) und/oder spinalem Trauma mit neurologischer Symptomatik sollte der mittlere arterielle Druck entsprechend angepasst werden [2, 6]. Ultima Ratio bei hämodynamisch instabilen polytraumatisierten Patient:innen mit massiver thorakaler Blutung ist die Notfallthorakotomie. Diese Maßnahme ist in Westeuropa jedoch selten erforderlich und betraf entsprechend einer Arbeit aus dem TraumaRegister DGU® in sechs Jahren (2009-2014) von 99013 erfassten Schockraumpatient:innen weniger als 1 % (887) der erfassten Fälle [10].
Weiterführende Versorgung und definitive Therapie
Nach der initialen Stabilisierung erfolgt die stufenweise definitive Versorgung der/des polytraumatisierten Patient:in. Die weitergehende thorakale Versorgung sollte interdisziplinär abgesprochen werden und stufenweise unter Berücksichtigung konkurrierender Verletzungen erfolgen [2].
Das umfasst die operative oder endovaskuläre Therapie thorakaler Gefäßverletzungen, die operative Stabilisierung der Thoraxwand bei funktionell relevanten Rippenfrakturen sowie die Behandlung pulmonaler Verletzungen. Persistierende respiratorische Dysfunktion, prolongierte Beatmung oder Weaning-Versagen sollten eine Reevaluation der Thoraxpathologie auslösen, einschließlich der Frage nach sekundären Interventionen, z. B. SSRF (Surgical Stabilization of Rib Fractures), Drainage-Revision, Thorakoskopie, etc. [2, 9].
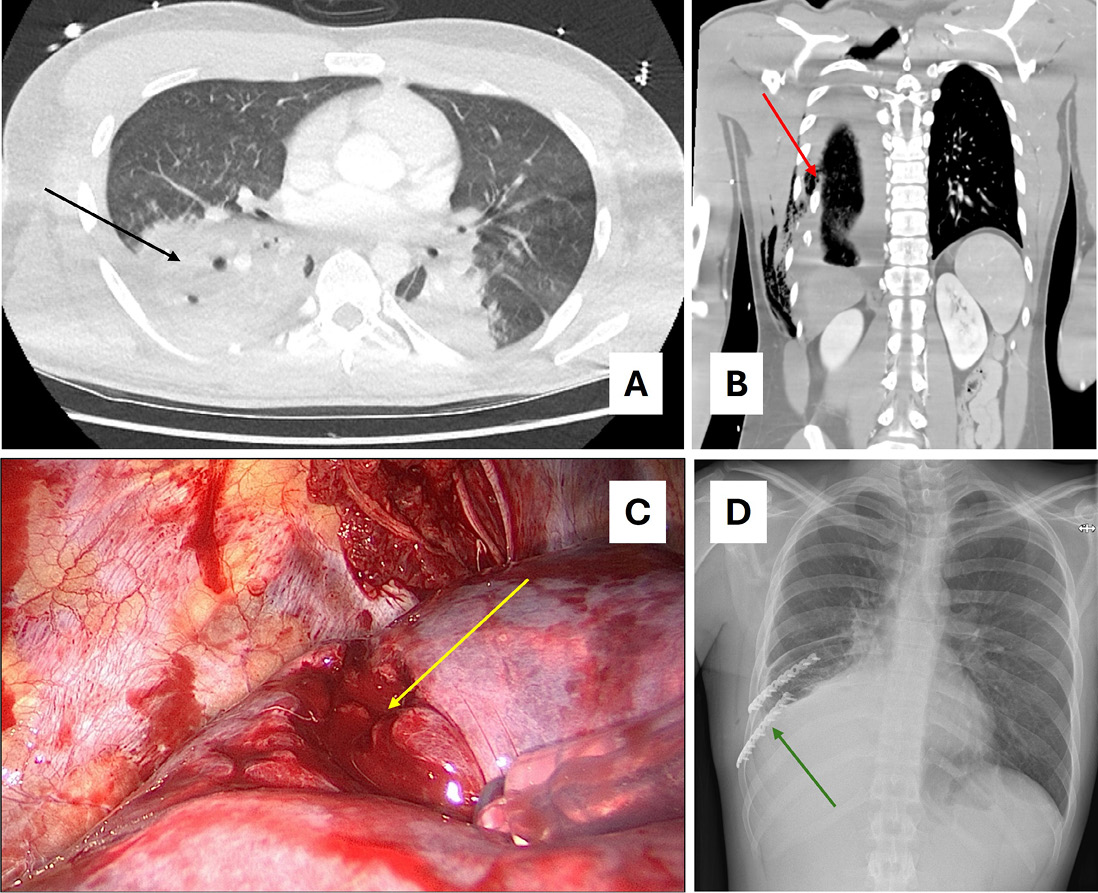
Abb. 1: Akutversorgung Polytrauma; Grenzwertig kardiorespiratorisch stabiler Polytraumapatient (Injury Severity Score: 34) mit Spannungspneumothorax, thorakaler Blutung und weiteren Verletzungen. Primärmaßnahmen: Entlastungspunktion Thorax rechts und Anlage Thoraxdrainage. Bei weiterer thorakaler Blutung, jedoch stabilisierten Verhältnissen, primäre thorakale Versorgung mittels VATS (Videoassistierter Thorakoskopie) und Rippenosteosynthese. A. eingebluteter rechter Lungenunterlappen im WB-CT (schwarzer Pfeil). B. In die Lunge einspießende Rippe (roter Pfeil). C. Durch dislozierte Rippe eingerissener und blutender Lungenunterlappen (gelber Pfeil). D. Abschlussbild mit Rippenosteosynthese (grüner Pfeil).
Notfallbehandlung traumatischer thorakaler Gefäßverletzungen
Initiale Schockraumversorgung und physiologisches Management
Die Notfallbehandlung beginnt mit einem strikt zeitkritischen Vorgehen entsprechend der ABCDE-Regel (ATLS) [2, 3]. Parallel zur Atemwegssicherung und Oxygenierung ist eine frühe, balancierte Transfusionsstrategie mit konsequentem Temperaturmanagement und zielgerichteter Gerinnungstherapie essenziell, um die traumainduzierte Koagulopathie zu vermeiden bzw. zu durchbrechen [2–4, 11]. Bei Verdacht auf eine Verletzung großer mediastinaler Arterien, insbesondere bei stumpfer thorakaler Aortenverletzung, wird eine kontrollierte Reduktion von Blutdruck und dP/dt („Anti-Impulse Therapy“) bis zur definitiven Versorgung empfohlen, sofern keine konkurrierenden Perfusionsziele (z. B. schweres Schädel-Hirn-Trauma mit Aufrechterhaltung des zerebralen Perfusionsdrucks) entgegenstehen [11].
Hämodynamische Instabilität: Damage-Control und Resuscitation
Bei refraktärem Schock oder (peri-)traumatischem Kreislaufstillstand aufgrund vermuteter intrathorakaler Blutung ist eine Damage-Control-Strategie erforderlich. Die Notfallthorakotomie bleibt eine Ultima-Ratio-Maßnahme bei streng selektionierten Patienten und dient der sofortigen Temporärkontrolle (z. B. Aortenklemme zur Zentralisation, Hilus-Kontrolle, direkte Blutstillung) [2, 3, 12].
Der aktuelle Algorithmus der Western Trauma Association definiert zu diesem Thema indikations- und zeitabhängige Grenzen, um unnötige, prognostisch aussichtslose Eingriffe zu vermeiden [12].
Bei zentralen pulmonalen Blutungen oder Hilusverletzungen sollte eine Pneumonektomie, wenn irgend möglich, vermieden werden, um einen „Second-Hit“ zu vermeiden. Stattdessen kommen temporäre Hilusmanöver (Klemme/Loop), Packing und eine selektive Gefäßkontrolle mit späterer endgültiger Versorgung nach Stabilisierung in Betracht [3, 4].
Therapeutisches Vorgehen entsprechend der Gefäßlokalisation
Sowohl die WSES–AAST- als auch ESVS-Leitlinie betonen, dass ein besseres Outcome vor allem durch organisatorische Faktoren erzielt wird: klar definierte Schockraum- und OP-Algorithmen, frühe Aktivierung von Gefäß- und Interventionsradiologie, Verfügbarkeit eines Hybrid-OP oder zumindest eines nahtlosen Transfers sowie standardisierte Nachbeobachtung nach endovaskulären Eingriffen [4, 11].
Interventionspflichtige Verletzungen der thorakalen Aorta sollten bei geeigneter Anatomie und verfügbarer Expertise bevorzugt endovaskulär (TEVAR/Thoracic Endovascular Aortic Repair) behandelt werden; konservative Strategien können bei Minimalverletzungen unter engmaschigem Follow-up erwogen werden [2, 11, 13, 14].
Bei Läsionen der A. subclavia im Bereich des thoracic outlet sollten endovaskuläre oder hybride Verfahren bei geeigneter Anatomie und Ressourcenlage bevorzugt erwogen werden (s. Abb. 2); die Grenzen der Evidenz aufgrund der Seltenheit sind zu berücksichtigen [11, 13, 15].
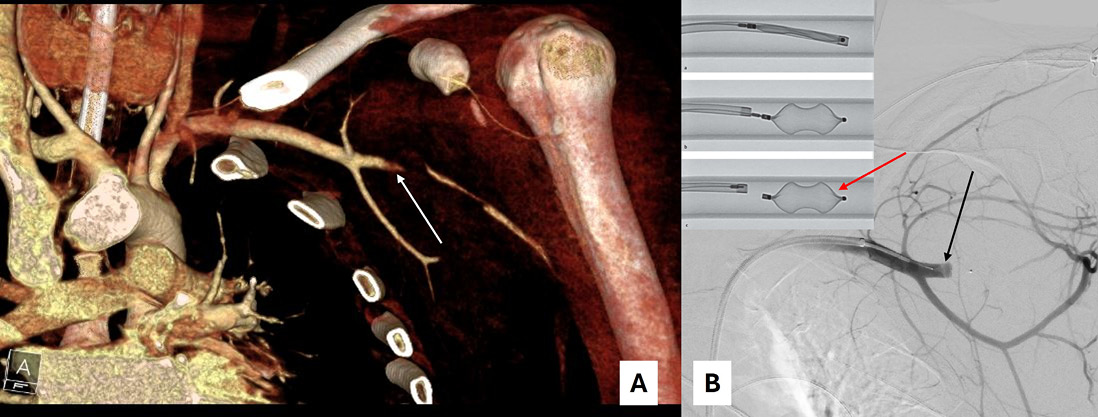
Abb. 2: Vascular Plug; Vascular Plug der linken A. subclavia bei traumatischem Gefäßabriss. A. Rupturierte A. subclavia (weißer Pfeil). B. Vascular Plug (roter Pfeil). A. subclavia mit liegendem Katheter zur Lage- und Dichtigkeitskontrolle des eingebrachten Vascular Plugs mit Kontrastmittel (schwarzer Pfeil).
Besonders bei Vorliegen eines Polytraumas ist die Abwägung zwischen sofortiger Gefäßintervention und Priorisierung möglicher konkurrierender letaler Verletzungen (z. B. intrakranielle Blutung, abdominelle Exsanguination etc.) von zentraler Bedeutung und sollte interdisziplinär getroffen werden.
Zwerchfellverletzungen beim Thoraxtrauma
Allgemeines
Zwerchfellverletzungen stellen eine seltene, jedoch klinisch relevante Entität im Rahmen des Thorax- und Abdominaltraumas dar. Sie treten sowohl nach stumpfem als auch nach penetrierendem Trauma auf und sind häufig mit schweren Begleitverletzungen assoziiert. Die Inzidenz wird bei schwerverletzten Patient:innen mit 0,3 – 5 % angegeben, wobei linksseitige Läsionen deutlich überwiegen. Nicht selten kommt es zu einer Verzögerung der Diagnosestellung, wobei es in der Folge zu einer Hernierung abdomineller Organe mit Komplikationen kommen kann [4, 16-18]. Häufigste Ursache für eine Zwerchfellruptur ist in Westeuropa ein stumpfes Trauma mit hohem Impact [18]. Hierbei kommt es zu einem abrupten Anstieg des intraabdominellen Drucks mit einer Scher- oder Rissverletzung der Zwerchfellmuskulatur. Auch frakturierte Rippen können eine direkte Verletzung des Zwerchfells verursachen [18]. Penetrierende Verletzungen verursachen nicht selten kleinere Defekte, die initial klinisch stumm bleiben können [4, 16, 17].
Initiale Versorgung und klinische Prioritäten
Die Akutversorgung orientiert sich primär an den ATLS-Prinzipien. Zwerchfellverletzungen sind selten die unmittelbare Ursache der hämodynamischen Instabilität. Bei einem Hochrasanztrauma, relevantem thorakoabdominalen Verletzungsmuster oder unklarem Hämothorax sollte an eine Zwerchfellläsion gedacht werden, um diese im Rahmen des Gesamttraumas zu identifizieren [2, 4, 19].
Diagnostik
Das Ganzkörper-CT ist das diagnostische Verfahren der Wahl bei hämodynamisch stabilen oder stabilisierten Patienten. Typische CT-Zeichen sind Diskontinuität des Zwerchfells und die Herniation. Die Sensitivität der CT ist linksseitig höher als rechtsseitig. Bei persistierendem klinischem Verdacht auf eine Zwerchfellruptur, welche im CT nicht diagnostiziert wurde, besteht die Indikation zur diagnostischen Laparoskopie oder Thorakoskopie [2, 4, 17, 19, 20].
Hämodynamische Instabilität und Damage-Control-Aspekte
Bei hämodynamisch instabilen Patienten steht die Kontrolle assoziierter Blutungsquellen im Vordergrund. Die Zwerchfellrekonstruktion erfolgt im Rahmen der Damage-Control-Chirurgie in der Regel verzögert, sobald eine physiologische Stabilität erreicht ist. Ein primärer Verschluss bei instabilen Patient:innen ist nur dann indiziert, wenn der Defekt im Rahmen einer ohnehin notwendigen Thorakotomie oder Laparotomie rasch und ohne relevante Zeitverzögerung adressiert werden kann [4, 16, 19].
Definitive operative Versorgung
Die definitive Therapie besteht in der operativen Rekonstruktion des Zwerchfells. Akute Verletzungen werden bevorzugt mit nicht resorbierbarem Nahtmaterial spannungsfrei verschlossen. Bei größeren Defekten oder chronischen Hernien kann der Einsatz von alloplastischem oder biologischem Netzmaterial erforderlich sein. Minimalinvasive Verfahren (Laparoskopie oder VATS) haben sich in der Versorgung der Zwerchfellverletzung bei stabilen/stabilisierten Patient:innen etabliert und sind mit geringer Morbidität assoziiert [2, 4, 19, 20].
Spätfolgen und besondere Aspekte
Nicht erkannte Zwerchfellverletzungen können zu verzögerten Hernien mit Inkarzeration von Magen, Kolon oder Dünndarm führen und sind mit erheblicher Morbidität verbunden. Daher empfiehlt sich eine systematische Reevaluation bei unklaren thorakoabdominellen Verletzungsmustern und die großzügige Indikation zur explorativen Diagnostik [2, 4, 19].
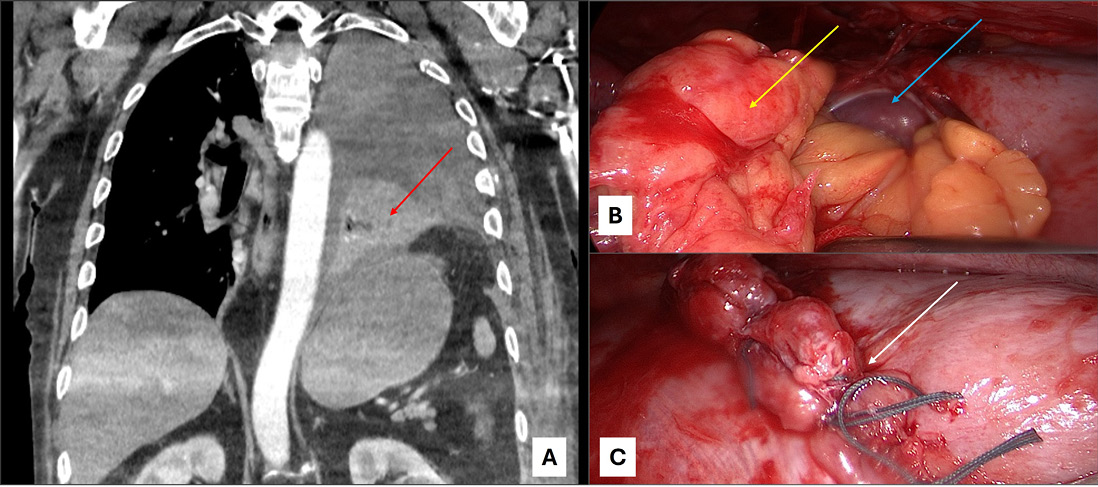
Abb. 3: Traumatische Zwerchfellverletzung; Legende: Traumatische Zwerchfellruptur links. A. Hämatoserothorax links. Rupturstelle (roter Pfeil) mit nach intrathorakal verlagerten Gewebeanteilen aus dem Abdomen. B. VATS links: Omentum majus Anteile (gelber Pfeil). Milz (blauer Pfeil). C. VATS links: Zwerchfellnaht (weißer Pfeil).
Tracheobronchiale Verletzungen
Ätiologie und Inzidenz
Tracheobronchiale Verletzungen (TBI) sind selten, aber potenziell lebensbedrohlich und herausfordernd bei der Therapie. Ätiologisch werden traumatische und iatrogene Ursachen unterschieden. Traumatische Verletzungen entstehen überwiegend infolge stumpfer Thoraxtraumen, insbesondere bei Dezelerationstraumata und Kompressionstraumata des Thorax, sowie seltener durch penetrierende Verletzungen des Hals- oder Thoraxbereichs [21]. Iatrogene Läsionen treten vor allem im Rahmen endotrachealer Intubationen, Tracheotomien oder interventioneller Bronchoskopien auf [22].
In einer Analyse von 136.389 Patienten aus dem TraumaRegister DGU wurde eine Inzidenz von 0,4 % für traumatische TBI berichtet, bei gleichzeitig signifikant erhöhter Mortalität im Vergleich zu Patienten ohne Atemwegsverletzung [23]. Aufgrund hoher präklinischer Letalität ist jedoch von einer Untererfassung auszugehen [24].
Klassifikation
Eine standardisierte Klassifikation ist entscheidend für Diagnostik, Therapieentscheidung und Vergleichbarkeit wissenschaftlicher Daten. Von der interdisziplinären Arbeitsgruppe der Deutschen Gesellschaft für Thoraxchirurgie (DGT) und der Deutschen Gesellschaft für Unfallchirurgie (DGU) wurde 2023 eine einheitliche, praxisorientierte Klassifikation vorgeschlagen [25].
Diese Klassifikation berücksichtigt morphologische Kriterien (Tabelle 1) und den Ort der Läsion (Tabelle 2). Somit können Empfehlungen zum therapeutischen Vorgehen und im Falle einer Operation auch zum Zugangsweg gegeben werden. Die flexible Bronchoskopie bleibt dabei der diagnostische Goldstandard.
Tab. 1: Klassifikation tracheobronchialer Verletzung nach Verletzungsausmaß und der daraus folgenden Therapieempfehlung
|
Beschreibung der Verletzung
|
Therapie
|
|
0
|
Mediastinalemphysem ohne sichtbare Verletzung
|
Konservativ
|
|
I
|
Verletzung Mucosa/Submucosa
|
Konservativ
|
|
II
|
Verletzung Muskuläre Schicht
|
Konservativ
|
|
IIIA
|
Komplette Durchtrennung mit Protrusion Ösophagus
|
Chirurgisches Vorgehen, ggf. Stent
|
|
IIIB
|
Tracheoösophageale Fistel
|
Chirurgisches Vorgehen, ggf. Stent
|
|
IIIC
|
Subtotale Durchtrennung bronchial
|
Chirurgisches Vorgehen
|
|
IV
|
Komplette Durchtrennung
|
Chirurgisches Vorgehen
|
Tab. 2: Klassifikation tracheobronchialer Verletzung nach Lokalisation der Verletzung und der daraus folgenden Empfehlung des Zugangsweges
|
Lage der Verletzung
|
Zugangsweg
|
|
a
|
laryngotrachealer Übergang
|
collar
|
|
b
|
Trachea subglottisch bis 2 cm cranial der Carina
|
collar, ggf. mit partieller Sternotomie
|
|
c
|
Carina mit beiden Hauptbronchien
|
rechtslaterale Thorakotomie
|
|
dR + dL
|
Lappenbronchialbaum
|
rechtsseitige (dR) oder linksseitig (dL) Thorakotomie
|
Initiale Behandlung und Sicherung der Atemwege
Die initiale Versorgung folgt den Prinzipien der strukturierten Traumaversorgung mit Fokus auf die frühzeitige Sicherung der Atemwege. Typische klinische Zeichen sind Dyspnoe, Stridor, Hämoptyse und subkutanes Emphysem [22].
Die Atemwegssicherung sollte möglichst bronchoskopisch assistiert erfolgen. In Abhängigkeit von Verletzungsmuster und klinischer Situation können Interventionen wie Tracheotomie, Doppellumentubus oder distale Tubusplatzierung erforderlich sein [2]. Die Empfehlungen der DGT/DGU betonen die Bedeutung eines interdisziplinären Vorgehens bereits in der Akutphase [25].
Chirurgische Versorgung
Eine operative Therapie ist bei ausgedehnten Rupturen, relevanter Atemwegsinstabilität, persistierendem Luftleck oder begleitenden Verletzungen indiziert [24]. Ziel ist die frühzeitige, spannungsfreie Rekonstruktion mittels primärer Naht oder segmentaler Resektion mit Anastomose. Der operative Zugang richtet sich nach der Lokalisation der Läsion. Kleine, stabile iatrogene Verletzungen können in ausgewählten Fällen konservativ oder endoskopisch behandelt werden [26].
Die Literaturliste erhalten Sie auf Anfrage via passion_chirurgie@bdc.de.

Dr. med. Christof Schreyer
Leiter Sektion Thoraxchirurgie
Klinik für Allgemein-, Viszeral- und Thoraxchirurgie
Bundeswehr Zentralkrankenhaus Koblenz
christofschreyer@bundeswehr.org

Dr. med. Stephan Raab
Leiter Sektion Thoraxchirurgie
Klinik für Allgemein-, Viszeral-, Transplantations- und Thoraxchirurgie
Universitätsklinikum Augsburg
Stephan.Raab@uk-augsburg.de
Chirurgie
Schreyer C, Raab S: Versorgung des Thoraxtraumas beim schweren Polytrauma. Passion Chirurgie. 2026 April; 16(04): Artikel 03_05.
www.bdc.de
 Dr. med. Simon Rieder, ehemals leitender Oberarzt in Halle, ist Januar 2026 neuer Chefarzt der Klinik für Allgemein- und Viszeralchirurgie am Barmherzige Brüder Krankenhaus St. Barbara Schwandorf.
Dr. med. Simon Rieder, ehemals leitender Oberarzt in Halle, ist Januar 2026 neuer Chefarzt der Klinik für Allgemein- und Viszeralchirurgie am Barmherzige Brüder Krankenhaus St. Barbara Schwandorf.