Vorwort
Liebe Kolleginnen und Kollegen,
Die Famulatur beinhaltet laut Approbationsordnung in Deutschland ein verpflichtendes 4-monatiges Praktikum für Medizinstudierende. Famulatur in der Chirurgie? Und dann im Ausland? Die chirurgische Famulatur im internationalen Kontext stellt eine besondere Herausforderung dar, da sie sowohl die medizinischen als auch die kulturellen Unterschiede zwischen den Ländern und Gesundheitssystemen berücksichtigt. Ein wesentlicher Aspekt ist die Möglichkeit, verschiedene Behandlungsmethoden und Techniken kennenzulernen, die im eigenen Land möglicherweise weniger gebräuchlich sind. Dies fördert die Entwicklung eines breiten medizinischen Horizonts und kann auch die eigene Herangehensweise an die Chirurgie nachhaltig beeinflussen.
Und wer soll das bezahlen? Das SCOPE-Austauschprogramm der Bundesvertretung der Medizinstudierenden in Deutschland e.V. (bvmd) bietet Medizinstudierenden aus der ganzen Welt die Möglichkeit, eine vierwöchige Famulatur in deutschen Kliniken bzw. Studierenden aus Deutschland die Chance eine Famulatur im Ausland zu absolvieren. Wir freuen uns, Ihnen im Folgenden die Darstellung unseres Präsidenten und unserer Geschäftsführerin sowie die spannenden Berichte der Studierenden von Ihren Auslands-Famulaturen präsentieren zu dürfen.
Machen Sie mit!
Prof. Dr. med. C. J. Krones und Prof. Dr. med. D. Vallböhmer
DAS SCOPE-AUSTAUSCHPROGRAMM DER BVMD
Das SCOPE-Austauschprogramm der Bundesvertretung der Medizinstudierenden in Deutschland (bvmd) ist eine wertvolle Initiative, um die internationale Zusammenarbeit in der Medizin zu stärken. Es bietet Medizinstudierenden aus der ganzen Welt die Möglichkeit, eine vierwöchige Famulatur oder Hospitation in deutschen Kliniken zu absolvieren. Im Gegenzug erhalten Studierende in Deutschland die Chance, für ihre Famulatur ins Ausland zu gehen und so andere Gesundheitssysteme und Kulturen selbst hautnah zu erleben – eine unvergleichliche Chance, sich persönlich wie auch als angehende Ärztinnen und angehender Arzt weiterzuentwickeln.
Medizinstudierenden einen Platz zur Famulatur bieten
2026 sollen wieder bis zu 300 international Studierende in deutschen Kliniken aufgenommen werden. Doch die Studierenden sind dabei auf unsere Unterstützung angewiesen! Für Kliniken bietet sich die Gelegenheit, internationale Studierende kennenzulernen, von denen viele in Betracht ziehen, nach ihrem Abschluss in Deutschland zu arbeiten. Eine Mehrheit der Austauschstudierenden spricht vorwiegend Englisch, was jedoch eine Chance darstellt, die interkulturelle Kompetenz und sprachliche Flexibilität in Ihrem Team zu erweitern und die internationale Bekanntheit der Klinik zu stärken. Eine gute Betreuung fördert ihr Interesse, die deutsche Sprache zu lernen und möglicherweise langfristig in der Klinik zu arbeiten, die sie aufgenommen hat. Viele Studierende, gerade aus dem osteuropäischen Raum, sprechen aber auch schon Deutsch und kommen mit der Absicht, sich hier langfristige Kontakte aufzubauen.
Das Austauschprogramm der bvmd hat eine lange Tradition. Seit 1971, noch als (west-)deutscher Famulantenaustausch (wfa/dfa) ist es eines der zugänglichsten und kostengünstigsten Programme, dank der ehrenamtlichen Organisation durch die bvmd innerhalb ihres internationalen Dachverbandes und der Förderung durch den Deutschen Akademischen Austauschdienst (DAAD). Mit Ihrer Unterstützung leisten Sie einen wichtigen Beitrag zur Förderung des internationalen Austauschs und zur Weiterentwicklung der medizinischen Ausbildung. Wir würden uns freuen, wenn Ihre Klinik Teil dieses wichtigen Netzwerks wird.
Wir freuen uns, wenn Sie diese wichtige Initiative im Sinne der zukünftigen Chirurgen und Chirurginnen unterstützen können.
Für alle Anfragen zum Internationalen Austauschprogramm der bvmd:
Eva Wolschon und Kevin Oehme
0049 (30) 95 60 02 03
buero@bvmd.de
Mehr Informationen und Kontakt HIER…
Meyer HJ, Burgdorf F: BDC-Praxistest: Famulatur in der Chirurgie. Passion Chirurgie. 2026 April; 16(04): Artikel 05_01.
Wie zwei Austauschaufenthalte in Deutschland meine Sicht auf die Medizin verändert haben
 Amer Hadžinurbegović
Amer Hadžinurbegović
Medizinstudent
Austauschaufenthalte in Düsseldorf
(Traumatologie) und Tübingen (Anästhesie)
Raus aus der Komfortzone
Studentenaustausche innerhalb der International Federation of Medical Students (IFMSA) und in Kooperation zwischen der Vereinigung der Medizinstudierenden in Bosnien und Herzegowina (BoHeMSA) und der Bundesvertretung der Medizinstudierenden in Deutschland (bvmd) waren für mich nie einfache Touristenreisen, sondern eine bewusste Entscheidung, meine Komfortzone zu erweitern, neue Freunde kennenzulernen und die Kultur eines anderen Landes zu erleben. Aus diesem Grund hatte ich das große Vergnügen, an zwei solchen Austauschaufenthalten teilzunehmen: dem ersten im September 2024 an der Traumatologischen Klinik des Universitätsklinikums Düsseldorf und dem zweiten im Juni 2025 am Universitätsklinikum Tübingen.
Warum Deutschland, und dann auch noch gleich zweimal?
Als Medizinstudent damals und heute als junger Arzt aus Bosnien und Herzegowina, einem kleinen Land im Herzen des Balkans, interessierte ich mich schon immer für die Arbeit in großen medizinischen Zentren, den Ursprungszentren neuer Forschung und Behandlungsmethoden. Während meines Studiums von Fächern wie Pathologie, Mikrobiologie und Biochemie stachen Namen wie Virchow, Koch, Krebs und Meissner hervor, aber auch Namen von Mikroorganismen wie dem Marburg-Virus. Deshalb beschloss ich, die Sommerferien während meiner klinischen Studienjahre im Rahmen von Studentenaustauschen zu verbringen.
Austausch in Düsseldorf – Begegnung mit einem anderen System
Vor meiner Ankunft in Düsseldorf hatte ich ein gutes Gefühl. Und ich sollte Recht behalten: Am Bahnhof wurde ich von meiner Ansprechpartnerin der bvmd und meiner Vermieterin, bei der ich einen Monat wohnen sollte, empfangen. Ihre Freundlichkeit, Herzlichkeit und Hilfsbereitschaft übertrafen meine Erwartungen bei Weitem. Ich werde nie das kleine Geschenk meiner Vermieterin vergessen, ein Buch über Düsseldorf, das an diesem Abend in meiner Wohnung auf dem Tisch auf mich wartete.
Vom ersten Tag an in der Klinik fühlte ich mich wie ein Student der Universität Düsseldorf. Ich wurde herzlich aufgenommen und war von Anfang an in die täglichen Aufgaben der Praktikant:innen eingebunden. Zunächst fühlte ich mich etwas unsicher, von der ersten Kontaktaufnahme mit besorgten Patienten bis hin zur Wundversorgung und dem Entfernen von Fäden. Doch das gesamte Team der Station stand mir zur Seite. Jeder neue Tag brachte neue Herausforderungen. Besonders bewegend waren die Momente, in denen ich Patient:innen dem Chefarzt und den Oberärzten vorstellen durfte. Zwanzig Ärzte standen im Flur vor dem Patientenzimmer und hörten meiner Präsentation aufmerksam zu. Meine Stimme zitterte in dem damals noch etwas unsicheren medizinischen Deutsch, aber ich schaffte es, und sie waren sehr zufrieden. In der letzten Woche, zwei Tage vor Ende des Austauschs, stand ich mit einer Professorin für Kinderorthopädie im OP und assistierte bei einer neunstündigen Operation zur Begradigung eines Kinderfußes. Die Müdigkeit und Schwäche in meinen Armen und meinem ganzen Körper verschwanden, nachdem ich den Moment miterlebt hatte, als die Eltern erfuhren, dass ihr Kind die Chance hatte, wieder laufen zu lernen.
Anästhesiologie in Tübingen – eine Begegnung mit Adrenalin
Nach Düsseldorf wusste ich, dass ich einen weiteren Austausch in Deutschland machen wollte. Ich entschied mich für Tübingen, weil ich den Süden Deutschlands kennenlernen wollte, aber auch wegen des guten Rufs der Universität. Die Organisation der bvmd war wieder einmal hervorragend, von der Unterkunft bis hin zum Dienstplan in der Anästhesiologie, wo ich jede Woche auf einer anderen Station eingesetzt war. Dadurch konnte ich die Anästhesie in der Poliklinik, der Frauenklinik, der Viszeralchirurgie und auf der Intensivstation kennenlernen.
Erfahrungen wie Notfallsituationen, beispielsweise die Anästhesie bei einem Notkaiserschnitt, Komplikationen nach dem Aufwachen eines Patienten aus der Vollnarkose oder schwere Traumata, sind Ereignisse, die sich für immer in das Gedächtnis eines jungen Arztes einprägen. Ich werde nie die Möglichkeit vergessen, unter der Aufsicht eines Oberarztes eine Anästhesie im OP durchzuführen. Die Verantwortung für das Leben der Patient:innen, die man dann übernimmt, lässt sich kaum in Worte fassen.
Das kulturelle Leben einer Universitätsstadt wie Tübingen war für mich eine besondere Erfahrung. Bibliotheken, Studententreffen und -aktivitäten eröffnen eine andere Perspektive auf das Studium und bereichern den Alltag.
Wenn der Studentenaustausch zum Wendepunkt wird
Ich selbst konnte kaum glauben, wie sehr diese beiden Studentenaustausche meine zukünftige Karriere und meine tägliche Arbeit prägen würden. Nach jedem Austausch war ich mir sicherer, den richtigen Weg gewählt zu haben: Den Weg des lebenslangen Lernens und der Hingabe, den Weg der Medizin. Die Austausche erweiterten meinen Blick auf die Medizin, schufen lebenslange Freundschaften und Bekanntschaften und ermöglichten mir Weiterbildungen und das Sammeln von Erfahrungen.
An dieser Stelle möchte ich den Universitätskliniken Düsseldorf und Tübingen für die gebotene Möglichkeit, der Bundesvertretung der Medizinstudierenden in Deutschland (bvmd) und dem Verband der Medizinstudierenden in Bosnien und Herzegowina (BoHeMSA) für die Organisation und die jährliche Durchführung der Austausche danken.
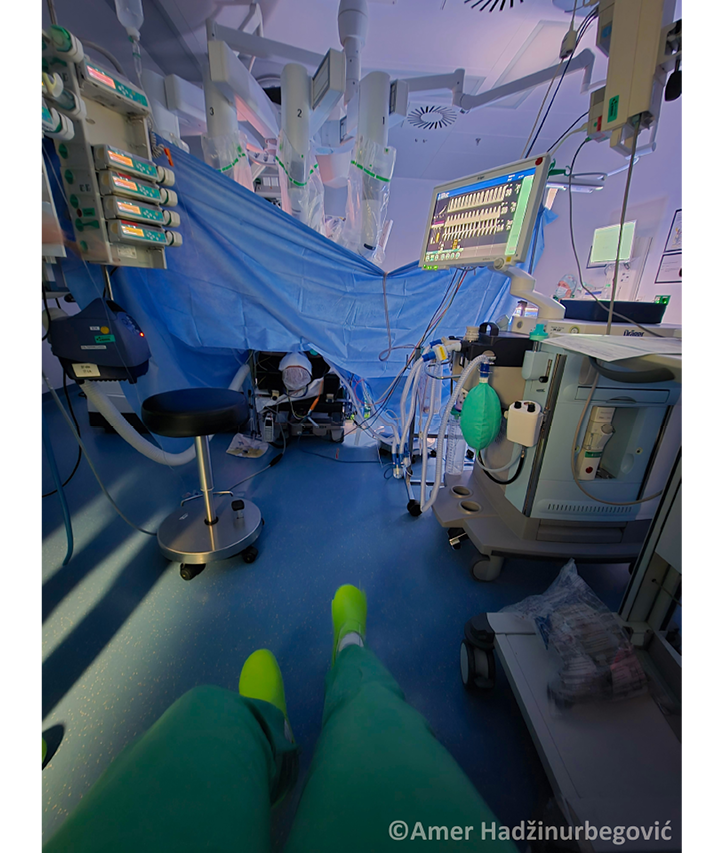
Abb. 1: Anästhesiemanagement während einer Operation mit DaVinci
Bericht einer Famulatur an einer deutschen Klinik
 Anass Laamarti
Anass Laamarti
Medizinstudent
Studentenaustausch in Lübeck
Im Rahmen meines Medizinstudiums an der Fakultät für Medizin und Pharmazie in Oujda (Marokko) hatte ich im März 2025 die Möglichkeit, eine vierwöchige Famulatur auf der neurochirurgischen Intensivstation des Universitätsklinikums Schleswig-Holstein (UKSH), Campus Lübeck, zu absolvieren. Diese Famulatur kam über das Austauschprogramm der bvmd zustande, das internationalen Medizinstudierenden wertvolle Einblicke in andere Gesundheitssysteme ermöglicht.
Mein Interesse an einer Famulatur in Deutschland war von dem Wunsch geprägt, ein hochstrukturiertes Gesundheitssystem kennenzulernen, meine medizinischen und sprachlichen Kompetenzen weiterzuentwickeln und praktische Erfahrungen auf einer spezialisierten Intensivstation zu sammeln. Bereits vor Beginn der Famulatur verband ich mit diesem Aufenthalt hohe Erwartungen – sowohl fachlich als auch persönlich.
Organisation und Rahmenbedingungen
Die Organisation der Famulatur über die bvmd verlief transparent und reibungslos. Nach der erfolgreichen Vermittlung erhielt ich frühzeitig alle notwendigen Informationen, was mir eine gute Vorbereitung auf den Aufenthalt ermöglichte. Von Beginn an wurde ich auf der neurochirurgischen Intensivstation sehr offen und herzlich in das interprofessionelle Team integriert. Die klaren Strukturen, definierten Zuständigkeiten sowie die pünktlichen und gut organisierten Arbeitsabläufe vermittelten mir schnell Sicherheit im klinischen Alltag.
Fachliche Erfahrungen auf der neurochirurgischen Intensivstation
Während der Famulatur war ich aktiv in den Stationsalltag eingebunden. Zu meinen regelmäßigen Tätigkeiten zählten unter anderem die Stationsarbeit, Anlage von arteriellen und venösen Zugängen unter Anleitung sowie die Assistenz bei Intubationen und Laryngoskopien. Darüber hinaus konnte ich viele weitere intensivmedizinische Maßnahmen beobachten und teilweise unter Supervision durchführen.
Besonders beeindruckend war für mich die enge Verzahnung von Neurochirurgie und Intensivmedizin sowie die präzise, leitlinienorientierte Versorgung der Patient:innen. Die Fachärzt:innen nahmen sich trotz hoher Arbeitsbelastung Zeit für Erklärungen, wodurch jede klinische Situation auch einen didaktischen Mehrwert hatte.
Kommunikation und Teamarbeit als prägende Erfahrung
Was mich während der Famulatur am nachhaltigsten geprägt hat, war die Art der Kommunikation – sowohl innerhalb des Teams als auch im Umgang mit den Patient:innen und ihren Angehörigen. Die Kommunikation war stets respektvoll, klar und aufrichtig. Patient:innen wurden transparent über ihren Zustand und die geplanten Maßnahmen informiert, was wesentlich zum Vertrauensaufbau beitrug.
Die Teamarbeit auf der Station war hervorragend strukturiert: Jede Berufsgruppe kannte ihre Aufgaben, Verantwortlichkeiten waren klar verteilt, und alle arbeiteten gemeinsam auf ein Ziel hin – die bestmögliche Versorgung der Patient:innen. Diese professionelle Arbeitsweise unterschied sich deutlich von meinen bisherigen Erfahrungen und stellte für mich den größten Unterschied im Vergleich zur Ausbildung in meinem Heimatland dar.
Persönliche Eindrücke
Die Arbeitskultur auf der Intensivstation war für mich sowohl eine Herausforderung als auch eine große Motivation. Pünktlichkeit, hohe Einsatzbereitschaft und ein ausgeprägtes Verantwortungsbewusstsein wurden konsequent gelebt. Besonders positiv überrascht hat mich jedoch die durchweg gute Atmosphäre auf der Station: Trotz hoher Arbeitsdichte herrschten ein respektvoller Umgangston, eine positive Grundstimmung und eine ausgeprägte Bereitschaft zur Lehre. Die deutsche Sprache stellte anfangs eine Herausforderung dar, insbesondere im medizinischen Fachkontext. Gleichzeitig motivierte mich diese Situation sehr, meine Sprachkenntnisse kontinuierlich zu verbessern und aktiv zu nutzen.
Darüber hinaus konnte ich während der Famulatur viele zusätzliche praktische Fertigkeiten entwickeln, die für meine weitere Laufbahn sehr wertvoll sind. Ich lernte beispielsweise, komplexe medizinische Geräte korrekt anzuwenden, Vitalparameter differenziert zu interpretieren und kritische Situationen schnell und effektiv einzuschätzen. Jede Patientensituation bot die Möglichkeit, Entscheidungen im Team zu diskutieren und fachlich fundierte Maßnahmen zu planen. Besonders lehrreich war die enge Supervision durch die Fachärzt:innen, die mir nicht nur technische Fähigkeiten, sondern auch ethische und kommunikative Aspekte der Intensivmedizin näherbrachten.
Auf persönlicher Ebene habe ich gelernt, wie wichtig Eigenverantwortung, Sorgfalt und kontinuierliche Reflexion in der Intensivmedizin sind. Ich konnte beobachten, wie kleine, präzise Handlungen im Alltag einer Intensivstation einen großen Unterschied für das Wohlbefinden der Patient:innen machen. Diese Erkenntnis hat meine Sicht auf die tägliche Arbeit als zukünftiger Ärzt nachhaltig geprägt und motiviert mich, meine Fähigkeiten kontinuierlich zu verbessern.
Bedeutung des Austauschprogramms und Fazit
Rückblickend habe ich aus dieser Famulatur sowohl medizinisch als auch persönlich enorm profitiert. Ich konnte meine praktischen Fähigkeiten erweitern, ein modernes intensivmedizinisches Umfeld kennenlernen und wurde von der fachlichen Kompetenz sowie dem Engagement der Fachärzt:innen nachhaltig inspiriert. Das Austauschprogramm der bvmd stellt aus meiner Sicht ein großes Privileg dar und bietet eine hervorragende Möglichkeit zur fachlichen und persönlichen Weiterentwicklung. Ich würde dieses Programm internationalen Medizinstudierenden uneingeschränkt empfehlen.
Darüber hinaus hat die Famulatur meine beruflichen Zukunftspläne maßgeblich beeinflusst. Mein ursprüngliches Ziel, die Approbation in Deutschland anzustreben, wurde durch diese Erfahrung bestärkt. Nach Abschluss der Famulatur bin ich mir deutlich bewusster, was mich im deutschen Gesundheitssystem erwartet und gehe diesen Weg nun mit größerer Sicherheit und Motivation.

Warum ich immer wieder eine Famulatur im Ausland machen würde
 Nicolas Buchert
Nicolas Buchert
Medizinstudent
Austauschaufenthalte in Malaysia, Thailand
Motivation
Schon seitdem ich mein Abitur in der Tasche habe, versuche ich jede Möglichkeit zu nutzen, neue Länder und Kulturen zu entdecken. Besonders Länder in Südostasien faszinieren mich schon seit meiner Kindheit, da sie so komplett anders als Länder in Europa (oder auch Nordamerika) sind, angefangen von den Sprachen über das Essen bis zu den Religionen. In einem Gap Year zwischen Schule und Beginn des Medizinstudiums war ich dann auch einige Monate in der Region „backpacken“, wollte aber, sobald es ging, auch während des Studiums wieder dorthin. Im Lernstress der Vorklinik ließ sich das nur schwierig realisieren, aber als ich mitbekam, welche Möglichkeiten es gab, um im Ausland zu famulieren, war ich sofort Feuer und Flamme.
Das Netzwerk der Studenten
Als ich mich mit der Planung von Famulaturen beschäftigte, wurde meine Aufmerksamkeit auf die Bundesvertretung der Medizinstudierenden in Deutschland, kurz bvmd, gelenkt, welche einem internationalen Netzwerk, der International Federation of Medical Students‘ Associations IFMSA, angehört und Famulatur- und Forschungsaustauschprogramme rund um den Globus vermittelt und organisiert. Dabei werden die Programme auch von den Regierungen finanziell unterstützt, wodurch auf die Austauschstudent:innen nur geringe Kosten verglichen mit einer privat organisierten Famulatur zukommen.
Bewerbungsprozess
So kam es, dass ich mich für meine erste klinische Famulatur bei der bvmd bewarb, um diese in der Orthopädie in Bangkok, Thailand, zu absolvieren. Das Bewerbungsverfahren ist zweistufig, man bewirbt sich zuerst bei der eigenen Bundesvertretung (bei mir bvmd, da ich ja in Deutschland studiere), gibt hier drei Länder in verschiedener Priorität an und sobald man für eines dieser drei Länder die Zusage erhalten hat, muss man sich bei diesem nochmals bewerben, dann aber muss man entscheiden, ob man sich eher auf Grundlage eines Fachwunsches oder eines Stadtwunsches auf die verschiedenen Universitäten und Krankenhäuser zuteilen lassen möchte. Man kann nämlich dieses Austauschprogramm nur an Standorten mit Universitäten absolvieren, da alles ja selbst von Student:innen organisiert wird.

Abb. 1: Incomings Malaysia (Copyright Universiti Sains Malaysia)
Vorbereitung
Wenn man als Famulant in ein anderes Land geht, muss man sich natürlich im Vorfeld über gewisse Themen informieren, beispielsweise ob man ein Visum benötigt, welche Impfungen empfehlenswert oder vom Krankenhaus sogar vorgeschrieben sind, und was die Kleiderordnung betrifft. So musste man im Krankenhaus in Thailand zum Beispiel schwarze geschlossene Schuhe und eine dunkle Stoffhose tragen, einen Kittel musste ich selbst mitnehmen. In manchen afrikanischen Ländern muss man sogar eigene OP-Kasacks, Mundschutz und Einweghandschuhe selbst mitbringen. Bei jeglichen Fragen zu dem Aufenthalt kann man aber seine Ansprechpartner vor Ort fragen.
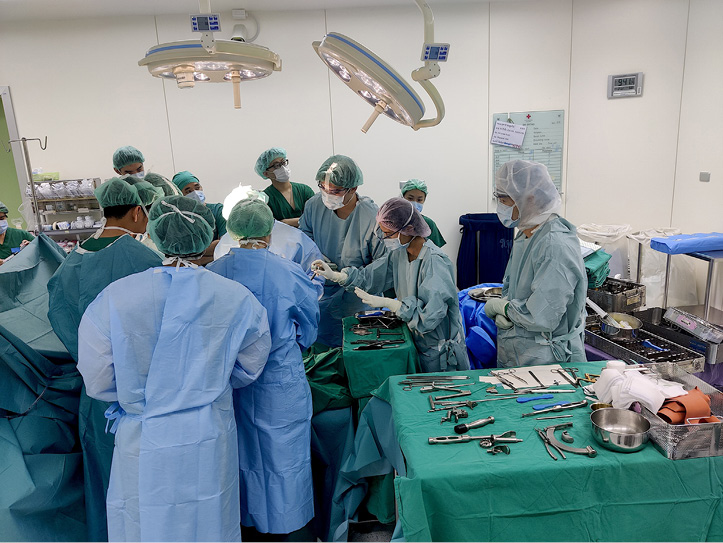
Abb. 2: OP Bangkok
Das Austauschprogramm
Was wird nun aber genau organisiert? Nun, zuerst einmal hat man immer mindestens eine Ansprechperson (sog. Contact Person) vor Ort, welche selbst Medizinstudent:in ist. Diese hat sich meistens dann auch um eine Unterkunft für den/die Austauschstudent:in (sog. Incoming) gekümmert, in der der/die Incoming kostenlos für die Zeit der Famulatur wohnen kann. Außerdem organisiert die Contact Person auch den Kontakt mit einem/r zuständigen Arzt/Ärztin des Fachs, in dem man famulieren möchte. Dazu kommt, dass über das Programm meistens mehrere Incomings aus verschiedenen Ländern gleichzeitig an einem Krankenhaus famulieren, sodass man sich mit diesen auch oft treffen kann. Die Contact Persons organisieren darüber hinaus auch oftmals ein Social Program, durch das man z. B. die nähere Umgebung gemeinsam erkundet oder die lokale Kultur besser kennenlernt. Durch eben diese Social Programs lernt man dann auch andere einheimische Student:innen, aber auch weitere Incomings kennen, mit denen man, sofern man sich gut versteht, auch viel Zeit abseits des Krankenhausalltages verbringen kann und wodurch tolle Freundschaften entstehen können.
Lerneffekt einer Auslandsfamulatur
Wenn es jedoch um den Lerneffekt einer Famulatur im Ausland geht, bin ich geteilter Meinung. Im (vor allem außereuropäischen) Ausland ist das Konzept der Famulatur weitgehend unbekannt, und so wird das Praktikum häufig eher als „Observership“ bezeichnet. Und das ist es auch, was man meistens tut: Zuschauen. Man hat keine festen Aufgaben, Patientenkontakt ist in Ländern mit fremden Sprachen natürlich ebenfalls schwierig (daher würde ich sowieso eher eine operative Famulatur empfehlen), und im OP muss man sehr proaktiv vorgehen und fragen, ob man sich auch mal einwaschen oder gar assistieren darf, die einheimischen Studenten schauen nämlich ebenfalls nur zu.

Abb. 3: Ärzteschaft Bangkok
Der Lerneffekt besteht meiner Meinung nach weniger auf fachlichen Aspekten (die man ja eh im universitären Alltag vermittelt bekommt), sondern eher auf den gesellschaftlichen, aber auch persönlichen Aspekten. Man lernt neue Gesundheitssysteme kennen, man erfährt eine neue Atmosphäre im Krankenhaus (in Thailand, und auch Malaysia, wo ich ebenfalls famulierte, herrschten ganz andere, viel freundlichere Umgangstöne, als ich sie in Deutschland gewohnt bin), und man kann sich mit den einheimischen Studenten austauschen, wie diese ihr Studium wahrnehmen und vor welchen Problemen sie stehen.
Fazit
Eine Famulatur im Ausland lässt einen über den eigenen Tellerrand hinausblicken, man lernt neue Perspektiven kennen und kann die Verhältnisse, in denen wir hier leben, umso mehr wertschätzen. Dadurch, dass man ein wenig aus der eigenen Komfortzone rauskommt, lernt man auch etwas über sich selbst, und die Erfahrungen, die man im Ausland macht, tragen nur positiv zur eigenen Persönlichkeitsentwicklung bei.
Aus diesem Grund kann ich jeder/m empfehlen, eine Auslandsfamulatur zu machen.
Famulatur im Ausland
 Sophia Schulte-Bocholt
Sophia Schulte-Bocholt
Medizinstudentin
Austauschaufenthalt in Kurdistan (Irak)
Schon lange interessiere ich mich für den kulturellen Austausch. Im Sommer 2024 begann ich daher, meinen eigenen Austausch im Rahmen des Medizinstudiums zu planen. Ich kannte bereits das Austauschprogramm der Bundesvertretung der Medizinstudierenden in Deutschland e. V. (bvmd) und entschied mich nach meiner Recherche für eine Bewerbung bei der bvmd. Die Bewerbung war erfolgreich und so war für mich im September 2025 eine Famulatur in den kurdischen Autonomiegebieten des Iraks geplant. Kurz vor Beginn des Praktikums musste der Austausch jedoch aufgrund der angespannten sicherheitspolitischen Lage infolge des Konflikts zwischen Israel und dem Iran durch die bvmd abgesagt werden, da sich die Studierendenorganisation um meine Sicherheit sorgte. Da ich zu diesem Zeitpunkt bereits in engem Kontakt mit den lokalen Medizinstudierenden im Irak stand, mein Visum bereits organisiert war und ich meine Flüge bereits gebucht hatte, entschied ich mich nach sorgfältiger Abwägung dennoch, den Aufenthalt auf eigene Verantwortung anzutreten. Zumindest konnte ich die organisatorischen Strukturen des Austauschprogramms der IFMSA weiterhin nutzen, auch wenn die bvmd selbst nicht mehr involviert war und ich sie nicht über meine Entscheidung informiert hatte. Diese Entscheidung habe ich zu keinem Zeitpunkt bereut: Bereits bei meiner Ankunft wurde ich mit einer außergewöhnlichen Herzlichkeit und Gastfreundschaft empfangen, wie ich sie zuvor noch nie erlebt hatte.
Da ich weder Kurdisch noch Arabisch spreche, hatte ich mir im Vorfeld intensiv Gedanken über die Wahl der Fachabteilung gemacht. Aus diesem Grund entschied ich mich für die Allgemeinchirurgie, in der insbesondere im Operationssaal überwiegend Englisch gesprochen wird. Zunächst wurde mir ein Platz in dieser Abteilung zugesagt. Nach meiner Ankunft vor Ort wurde mir jedoch mitgeteilt, dass dies aktuell nicht möglich sei, da in der Allgemeinchirurgie aufgrund ausbleibender staatlicher Gehaltszahlungen ein erheblicher Personalmangel bestehe. Stattdessen wurde ich der chirurgischen Notaufnahme des Shar Hospitals in Sulaimaniyya zugeteilt.
Das Shar Hospital ist eines der beiden öffentlichen Krankenhäuser der Stadt Sulaimaniyya und fungiert zugleich als Universitätsklinikum. Es steht der gesamten Bevölkerung jederzeit offen. Im Gegensatz zu den zahlreichen privaten Kliniken der Region ist für die Aufnahme und Behandlung weder eine Krankenversicherung noch eine finanzielle Vorauszahlung erforderlich; die medizinische Versorgung erfolgt überwiegend kostenfrei. Lediglich Medikamente wie Antibiotika oder Analgetika müssen von den Patient:innen zu erschwinglichen Preisen in der krankenhauseigenen Apotheke erworben werden.

Abb. 1: Shar Hospital Anlage mit dem klassischem Abendrot
Die chirurgische Notaufnahme war durchgehend stark frequentiert. Das Spektrum der behandelten Fälle reichte von Kindern mit Platzwunden über Stichverletzungen und Verkehrsunfällen bis hin zu Stürzen älterer Patient:innen. Eine Röntgendiagnostik stand zur Verfügung, ein CT-Scanner jedoch nicht, da das Gerät seit Februar des Vorjahres defekt war und aufgrund fehlender finanzieller Mittel bis dahin nicht repariert werden konnte. Gerade bei Polytraumapatient:innen stellte dies eine erhebliche diagnostische Einschränkung dar. Entsprechend wurde großer Wert auf eine sorgfältige klinische Untersuchung gelegt. So wurden Schädelbasis- oder Kalottenfrakturen beispielsweise teilweise durch Palpation offener Weichteilverletzungen diagnostiziert.

Abb. 2: Shar Hospital Eingang
Ich empfand die Sprachbarriere zu den Patient:innen, von denen nur sehr wenige Englisch sprachen, als große Herausforderung. Die Ärzte und Ärztinnen sowie ein Großteil des Pflegepersonals verfügten hingegen über sehr gute Englischkenntnisse. Auch die universitäre Lehre, an der ich teilweise teilnehmen konnte, fand vollständig in englischer Sprache statt. Medizinische Fachliteratur war ausschließlich auf Englisch verfügbar.
Viele der Medizinstudierenden berichteten mir, dass sie die USMLE-Prüfungen ablegen und langfristig in den USA arbeiten möchten. Als Gründe nannten sie unter anderem das Überangebot an ärztlichem Personal im Irak sowie die begrenzten beruflichen Perspektiven nach Abschluss des Studiums.
Insgesamt bin ich sehr dankbar für das Austauschprogramm und das Engagement der bvmd und IFMSA, das Medizinstudierenden wie mir zugute kommt. Das Programm kann zu vergleichsweise geringen Kosten angeboten werden, da sich zahlreiche Medizinstudierende in Deutschland und in den internationalen Gastorganisationen ehrenamtlich engagieren. Die Bewerbungsgebühren sind im Vergleich zu den Gebühren anderer Organisationen, die ähnliche Praktika vermitteln, günstig. Gleichzeitig sind ein wenig Flexibilität und gelegentlich Geduld erforderlich, da keine Wunschpraktika organisiert werden können und die endgültigen Praktikumszuweisungen teilweise erst wenige Wochen vor Praktikumsbeginn mitgeteilt werden, sodass mit höheren Reisekosten zu rechnen ist. Eine Vermittlung in bestimmte Städte oder Abteilungen ist über das Austauschpraktikum der bvmd nur schwer möglich. Auch bei der Länderauswahl ist Flexibilität gefragt. Wer damit leben kann, kann sich über die Berichtedatenbank der bvmd hinreichend über individuelle Erfahrungen in den einzelnen Gastländern informieren.

Abb. 3: Suturing Room der chirurgischen Notaufnahme
Bei der Gestaltung des Austauschprogramms der bvmd ist die gute Betreuung durch lokale Medizinstudierende vor Ort besonders positiv hervorzuheben. In meinem Fall begleitete mich eine meiner Kontaktpersonen an vielen Tagen sogar ins Krankenhaus und half mir bei der Übersetzung. Darüber hinaus ermöglichte mir das integrierte Sozial- und Kulturprogramm Einblicke und Erfahrungen, die mir als Touristin nicht zugänglich gewesen wären. Dazu zählten gemeinsame Ausflüge, Café- und Restaurantbesuche. Die außergewöhnliche Gastfreundschaft und das kontinuierliche Engagement meiner Kontaktpersonen in Sulaimaniyya haben meinen Aufenthalt maßgeblich geprägt, worüber ich sehr glücklich bin.
Ich bin sehr dankbar für die tollen Erfahrungen, die ich während meines Austauschs im Irak machen durfte. Ich habe mich persönlich und fachlich weiterentwickelt und werde diesen Mehrwert sicherlich in meiner Arbeit als Ärztin nutzen können. Ich würde den Austausch jederzeit wieder machen und kann ihn allen Medizinstudierenden nur weiterempfehlen.

























