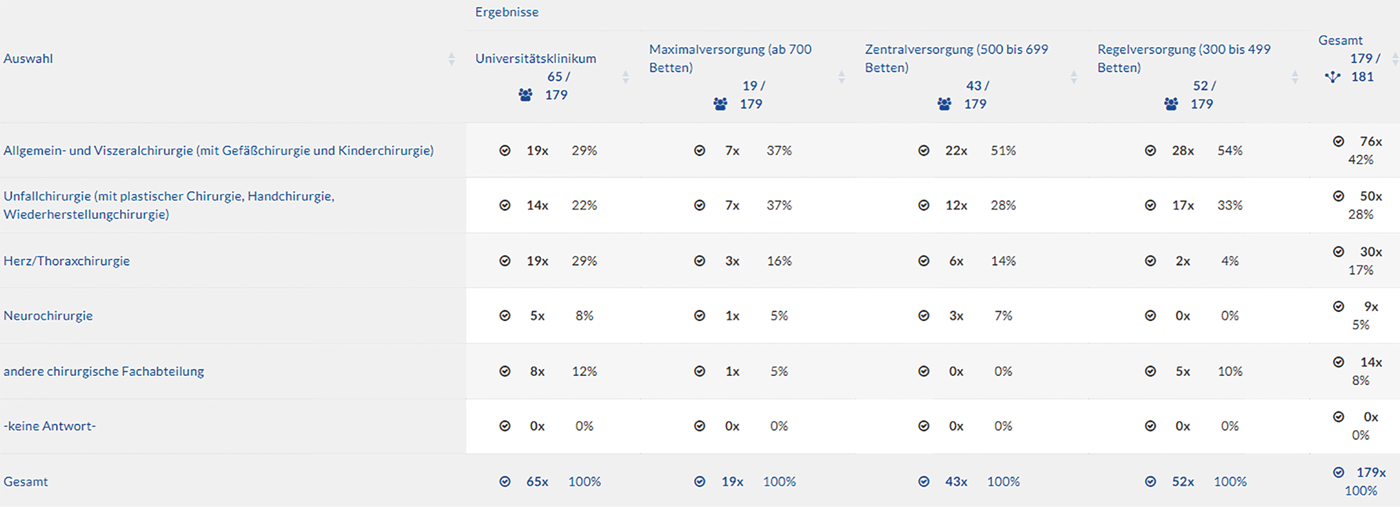
Zweitdruck (mit Erlaubnis des Verlags) von Barth U, Lehmann M, Tautenhahn J, Meyer F, Halloul Z: Outpatient and „Admission-Substituting“ Interventions in Vascular Surgery – What is Feasible and Where are the Limits? Previous and New Legal Requirements and their Implementation in Practice. Zentralbl Chir 2023. Aug10 [EPUB ahead of Print].
Was ist machbar und wo liegen die Grenzen? Bisherige und neue gesetzliche Vorgaben sowie deren Umsetzung in der Praxis
Die aktuellen Bemühungen der Bundesregierung und des Gesundheitsministeriums, stationäre Krankenhausleistungen in den ambulanten Sektor zu verlagern, um Ressourcen freizuschaufeln und den aktuellen finanziellen und personellen Problemen zu entgegnen, wird durch zahlreiche Publikationen und Gutachten gestützt. Bei der Umsetzung dieser Bemühungen sind im gefäßchirurgischen Bereich spezifische Probleme zu beachten.
Gerade die Gefäßchirurgie ist auf Grund der besonderen Patientenklientel, die
•nach wie vor in der Todesursachenstatistik mit an erster Stelle steht,
•in den pAVK-Stadien der kritischen Ischämie mit einer deutlich verkürzten Lebenserwartung rechnen muss (und)
•überproportional aus unteren sozialen Schichten kommt,
ein besonders sensibler Bereich. Die ambulante Versorgung von pAVK-Patient:innen ist in Deutschland verbesserungswürdig. Nur 11 % der Patienten wurden im Jahr 2018 von einem Gefäßchirurgen und nur 8 % von einem Angiologen behandelt. Zudem erhielt nur die Hälfte der Patient:innen die leitliniengerechte Thrombozytenaggregations- und Statinmedikation [1]. Dies stellt den klinisch tätigen Gefäßchirurg:innen vor ernsthafte Herausforderungen.
Ziel: Im Folgendem sollen die bisherigen und neuen gesetzlichen Vorgaben sowie deren Umsetzung in der Praxis erläutert und beurteilt werden. Insbesondere sollen hier die Chancen und Bedenken in der praktischen Umsetzung der Maßgaben, die adäquate Refinanzierung, die gesellschaftliche Akzeptanz und Personalplanung der Leistungserbringer Beachtung finden.
Material und Methoden
Berufspolitische Analyse aus ärztlich-gefäßchirurgischer Sicht unter Einbeziehung aktueller gesetzlicher Regelungen, Gesetzesvorlagen, Stellungnahmen und Empfehlungen der Regierungskommission, wissenschaftlicher Gutachten sowie einer narrativen Auswahl aktueller wissenschaftlicher Publikationen zu ambulanten gefäßchirurgischen Eingriffen. Die sozialpolitische Terminologie, die den Leser vor Herausforderungen stellt, kann in einer entsprechenden Faktenbox nachverfolgt werden (Tab. 1).
Tab. 1: Übersicht über die wichtigsten sozialpolitischen Termini
|
AOP-Vertrag
|
•Vertrag nach § 115 b Absatz 1 SGB V – Ambulantes Operieren und stationsersetzende Eingriffe im Krankenhaus
•Enthält Regelungen der Zulassung zu ambulanten Operationen, deren Leistungsumfang und Vergütung
|
|
DRG
|
•Diagnosis Related Groups
•Fassen Vielzahl unterschiedlicher Diagnosen- und Prozedurenkombinationen zu Gruppen mit vergleichbarem ökonomischen Aufwand in möglichst auch medizinisch-klinisch homogene Gruppen zusammen
|
|
G-AEP
|
•German-Appopriate Evaluation Protocol
|
|
GKV-Spitzenverband
|
•zentrale Interessenvertretung der gesetzlichen Kranken- und Pflegekassen in Deutschland
|
|
Hybrid-DRG
|
•spezielle sektorengleiche Vergütung, die unabhängig davon erfolgt, ob die vergütete Leistung ambulant oder stationär erbracht wird
|
|
ICD
|
•International Statistical Classification of Diseases and Related Health Problems
|
|
IGES-Institut
|
•Institut für Gesundheits- und Sozialforschung mit Sitz in Berlin
|
|
InEK
|
•Institut für Entgeldsystem im Krankenhaus
|
|
Kontextfaktoren
|
•Allgemeine Tatbestände, bei deren Vorliegen die stationäre Durchführung von Leistungen gemäß § 115 Absatz 1 Satz 3 SGB V erforderlich sein kann
|
|
MDK
|
•Medizinischer Dienst der Krankenkassen
|
|
OPS
|
•Operationen- und Prozedurenschlüssel
|
|
OPS-Katalog
|
•Katalog der Operations- und Prozedurenschlüssel von ambulant durchführbaren Operationen als Anlage zum AOP-Vertrag
|
|
SGB V
|
•Fünftes Sozialgesetzbuch
•Enthält die Bestimmungen zur gesetzlichen Krankenversicherung
|
Ergebnisse (Eckpunkte)
Ambulante Operationen und stationsersetzende Eingriffe (bisherige gesetzliche Vorgaben)
Die Krankenhausbehandlung ist vollstationär, teilstationär, vor- und nachstationär im § 115a SGB V (Fünftes Sozialgesetzbuch) und ambulant in § 115b SGB V geregelt. Der Anspruch auf eine vollstationäre Behandlung in einem zugelassenen Krankenhaus (§ 108 SGB V) besteht nach Prüfung durch das Krankenhaus, weil das Behandlungsziel durch eine teilstationäre, vor- und nachstationäre oder ambulante Behandlung einschließlich häuslicher Krankenpflege nicht erreicht werden kann [2]. Die Regelungen der Zulassung zu ambulanten Operationen, deren Leistungsumfang und Vergütung haben die Deutsche Krankenhausgesellschaft, der GKV (Gesetzliche Krankenversicherung) -Spitzenverband und die Kassenärztliche Bundesvereinigung (KBV) im AOP (Ambulantes Operieren) -Vertrag und einem OPS (Operationen- und Prozedurenschlüssel) -Katalog formuliert, der die ambulant durchführbaren Operationen und Eingriffe konkret bestimmt [3]. Bislang wurde unterschieden in:
1.Leistungen, die in der Regel ambulant zu erbringen sind (und)
2.Leistungen, die ambulant oder stationär durchgeführt werden können [3].
Bisher galten so genannte GAEP- („German appropriateness evaluation protocol“) Kriterien, die eine stationäre Leistung begründeten, auch wenn diese gemäß § 115b SGB V als ambulante Behandlung vorgesehen war.
Ambulante Operationen und stationsersetzende Eingriffe (neue gesetzliche Vorgaben)
Mit dem MDK-Reformgesetz hat der Gesetzgeber festgelegt, dass der AOP-Katalog erweitert werden soll, um die Ambulantisierung voranzutreiben. Die drei Selbstverwaltungspartner haben den Auftrag eines Gutachtens an das „Institut für Gesundheits- und Sozialforschung“ mit Sitz in Berlin (IGES) übergeben, welches zusammen mit dem österreichischen Gesundheitsforschungsinstitut Gesundheit Österreich den neuen AOP-Katalog erstellte. Im vorgelegten Gutachten wurden 2.476 zusätzliche medizinische Leistungen (u. a. auch gefäßchirurgische), die in den Katalog für ambulantes Operieren (AOP-Katalog) aufgenommen werden sollen, eingefügt, so dass sich die Anzahl der derzeit möglichen ambulanten Leistungen (2.879 Leistungen) nahezu verdoppeln würde [4]. Der AOP-Katalog ab 01.01.2023 wurde um 208 zusätzliche OPS-Codes erweitert. Die stationäre Durchführung von Leistungen, die nach dem AOP-Vertrag regelhaft ambulant durchgeführt werden müssen, sollen nun anhand von Kontextfaktoren begründet werden. Diese Kontextfaktoren beinhalten bestimmte ICD-Codes, bestimmte OPS-Codes, Funktionseinschränkungen der Patient:innen, die Pflegebedürftigkeit nach Pflegegrad 4 oder 5, eine Beatmungszeit von > 0, Patienten bis zum ersten vollendeten Lebensjahr und Übergangsregeln für bestimmte OPS-Codes [5].
Krankenhauspflegeentlastungsgesetz (KHPflEG) – Tagesstationäre Versorgungsformen
Mit der Einführung tagesstationärer Versorgungsformen will die Bundesregierung das Pflegepersonal in den Krankenhäusern entlasten und Geld einsparen. Dazu soll eine Umwandlung von vollstationären Fällen in Tagesbehandlungsfälle mit Abzug von 0,04 BWR pro Nacht (ca. 140 €) bis max. 30 % der DRG erfolgen. Um zu vermeiden, dass aus wirtschaftlichen Gründen Übernachtungen im Krankenhaus infrage gestellt werden, darf der Medizinische Dienst die Notwendigkeit der Umwandlung vollstationärer Behandlung in Tagesbehandlung nicht überprüfen. Die Anforderungen an die Dokumentation sollen der GKV-Spitzenverband, der Verband der Privaten Krankenversicherung (PKV) und die Deutsche Krankenhausgesellschaft (DKG) bis 30 Tage nach Inkrafttreten des Gesetzes festlegen [6]. Die Tagesbehandlung ist prinzipiell bei allen DRGs möglich, eine Unterbrechung für zwei Tage ist gestattet, sie beträgt mindestens sechs Stunden und schließt AOPs, Tagesklinik, Tagesfälle ohne Einweisung, Ermächtigungen, Institutsambulanzen, Hochschulambulanzen, vor- und nachstationäre Behandlung aus. Eventuelle Fahrtkosten werden durch die Krankenkasse nicht erstattet [7].
Tab. 2: Timeline der wichtigsten gesundheitspolitischen Marker von 2019-2023
|
MDK-Reformgesetz vom 14.12.2019
IGES-Gutachten vom 01.04.2022
Krankenhauspflegeentlastungsgesetz (KHPflEG) vom 20.12.2022
AOP-Vertrag / OPS-Katalog vom 01.01.2023
Vereinbarung über eine spezielle sektorengleiche Vergütung zum 31.03.2023
|

|
•„Gesetz für bessere und unabhängigere Prüfungen“
•Der Medizinische Dienst der Krankenversicherung (MDK) wird als eigenständige Körperschaften des öffentlichen Rechts einheitlich unter der Bezeichnung „Medizinischer Dienst“ (MD) geführt.
•Der Medizinische Dienst des Spitzenverbandes Bund der Krankenkassen (MDS) wird vom GKV-Spitzenverband organisatorisch gelöst und als eigenständige Körperschaft des öffentlichen Rechts unter der Bezeichnung „Medizinischer Dienst Bund“ (MD Bund) geführt.
•Der Spitzenverband Bund der Krankenkassen, die Deutsche Krankenhausgesellschaft und die Kassenärztliche Bundesvereinigung geben bis zum 31. März 2020 ein gemeinsames Gutachten in Auftrag, in dem der Stand der medizinischen Erkenntnisse zu ambulant durchführbaren Operationen, stationsersetzenden Eingriffen und stationsersetzenden Behandlungen untersucht wird.
•Gutachten des IGES Institut in Zusammenarbeit mit dem österreichischen Gesundheitsforschungsinstitut Gesundheit Österreich im Rahmen eines Gutachtens für die Kassenärztliche Bundesvereinigung (KBV), den GKV-Spitzenverband sowie die Deutschen Krankenhausgesellschaft (DKG)
•vorgestellt am 01.04.2022
•Das Gutachten empfiehlt 2.476 zusätzliche Leistungen zum Katalog ambulantes Operieren
•Gesetz zur Pflegepersonalbemessung im Krankenhaus sowie zur Anpassung weiterer Regelungen im Krankenhauswesen und in der Digitalisierung
•Beinhaltete unter anderem die Einführung tagesstationärer Versorgungsformen
•Verpflichtet den GKV-Spitzenverband, Deutsche Krankenhausgesellschaft (DKG) sowie Kassenärztliche Bundesvereinigung (KBV) bis zum 31. März 2023, eine spezielle sektorengleiche Vergütung zu vereinbaren
•ab 01.01.2023 um 208 zusätzliche OPS-Kodes erweitert
•Stationäre Durchführung von Leistungen, die nach dem AOP-Vertrag regelhaft ambulant durchgeführt werden müssen, sollen nun anhand von Kontextfaktoren begründet werden.
•Kontextfaktoren beinhalten bestimmte ICD-Kodes, bestimmte OPS-Kodes, Funktionseinschränkungen des Patienten, die Pflegebedürftigkeit nach Pflegegrad 4 oder 5, eine Beatmungszeit von >0, Patienten bis zum ersten vollendeten Lebensjahr und Übergangsregeln für bestimmte OPS-Kodes.
•gescheitert
|
Spezielle sektorengleiche Vergütung
Der GKV-Spitzenverband, DKG sowie KBV soll(t)en bis zum 31. März 2023 eine spezielle sektorengleiche Vergütung vereinbaren, die unabhängig davon erfolgt, ob die vergütete Leistung ambulant oder stationär erbracht wird. Die Selbstverwaltungspartner sollen demnach auch festlegen, für welche der in dem nach § 115b vereinbarten AOP-Katalog genannten Leistungen die neue Vergütung Anwendung finden kann [7]. Die vereinbarte Vergütung ist individuell als Fallpauschale zu kalkulieren. Unterschiede nach dem Schweregrad der Fälle sind dabei durch die Bildung von Stufen zu berücksichtigen [7]. Diese DRGs (Diagnosis Related Groups) sind als so genannte Hybrid-DRGs bekannt.
Ambulante Operationen in der Gefäßchirurgie in Bezug auf die bisherigen gesetzlichen Vorgaben
Varizenchirurgie
Die Sanierung der primären Varicosis unter ambulanten Bedingungen ist zweifelsfrei der Standard und die Indikationsstellung zur stationären Versorgung muss besonders begründet werden [8]. Um die stationäre Versorgung im Einzelfall zu rechtfertigen, galt bisher die Anwendung des auf deutsche Verhältnisse adaptierten „Appropriateness Evaluation Protocol“ (G-AEP) als Checkliste für den MDK. Jedoch wurden durch den MDK in der Regel Beginn und Ende der stationären Versorgung kritisch hinterfragt [8]. Neben den allgemeinen Kriterien gibt es für die Varizenchirurgie spezifische Kriterien aufgrund des Lokalbefundes an der zu operierenden Extremität, die eher zu einer Operation unter stationären Bedingungen führen sollten (Tab. 3) [9]. Ein weiterer Aspekt umfasst die Bedingungen des sozialen Umfeldes der/s Patient:in und ihrer/seiner häuslichen Versorgung. Die Feststellung einer fehlenden solchen, d. h. mindestens 24-stündigen Überwachungssituation, war nach Auffassung einiger MDKs durch Organisation einer häuslichen Versorgung durch in der Nähe wohnende Angehörige auszugleichen [8]. Trotzdem wurde im Jahr 2020 in Deutschland noch 90.557-mal die Prozedur 5-385 (Unterbindung, Exzision und Stripping von Varizen) bei vollstationären Patientinnen und Patienten in Krankenhäusern verschlüsselt [9]. Demgegenüber steht die Verschlüsselung derselben Prozedur ambulant am Krankenhaus mit einer Anzahl von 36.590 im Jahr 2019 [10]. In vertragsärztlichen Praxen wurde 2019 die Varizen-Prozedur 111.026-mal verschlüsselt. Die Erstattung der DRG F39B (Unterbindung und Stripping von Venen ohne beidseitigen Eingriff, ohne bestimmte Diagnose, ohne äußerst schwere oder schwere CC) unter stationären Bedingungen betrug 2022 ohne Pflegeerlös bei einem Normallieger (2-4 Tage [2,1] Tage), einer Bewertungsrelation von 0,562 einen Wert von 2.154,19 € [11]. Die OPS-Nummer 5-385.70 (Unterbindung, Exzision und Stripping von Varizen: Crosssektomie und Stripping: V. saphena magna) im EBM-Katalog 2017, welche als Eingriffe am Gefäßsystem der Kategorie 4 bezeichnet ist, wurde mit einem Punktwert von 3001 und einem Wert von 316,01 € vergütet. Im Anschluss an die Leistung nach der Nr. 31204 konnte für die postoperative Überwachung die Gebührenordnungsposition 31505 (1031 Punkte und 108,56 €), für die postoperative Behandlung die Gebührenordnungsposition 31634 (325 Punkte und 34,22 €) oder 31635 (267 Punkte und 28,12 €) berechnet werden [12].
Tab. 3: Risikobehafteter Lokalbefund als Indikation zu einer stationären Durchführung der Varizenchirurgie [15]
|
•operative Sanierung von mehr als einer Crosse
|
|
•Operation beider Beine oder beider Stammvenen an einem Bein
|
|
•erhebliche Ausdehnung des sanierungsbedürftigen Befundes (z. B. mehr als 30 Inzisionen)
|
|
•ausgedehnte Phlebektomien an beiden Beinen
|
|
•Rezidiveingriffe in der Fossa poplitea oder inguinal
|
|
•Operationsverfahren der extraluminalen Valvuloplastie
|
|
•akute Oberflächenthrombose
|
|
•Z. n. mehrfachen Oberflächenthrombosen
|
|
•thrombembolische Ereignisse in der Vorgeschichte oder Thrombophilie
|
|
•Lipohypertrophie der Beine
|
|
•Vernarbungen und Bestrahlungsfolgen im Operationsgebiet
|
|
•zu erwartender überdurchschnittlicher Blutverlust bei kritischem Lokalbefund:
–Monstervarizen
–Z. n. mehrfachen Verödungen/Phlebitiden
–Dermatosklerose
–Canyon-Varizen
–heterotope Ossifikation
|
|
•Antikoagulation und Bridging
|
|
•florides Ulcus cruris oder schwere Stauungsdermatitis/Dermatosklerose
|
|
•BMI > 30 kg/m2 bei Crossektomie
|
|
•postoperative Komplikationen wie Hämatomausräumung, Wundinfektion
|
AV-Shuntchirurgie
Die Anzahl ambulant durchgeführter AV-Shunt-Anlagen (Prozedur 5-392) betrug laut Qualitätsberichten der Krankenhäuser gemäß § 137 Abs. 3 Satz 1 Nr. 4 SGB V des Berichtsjahres 2020 n=2.048 [13]. Im Jahr 2021 wurde in Deutschland 18.870-mal die Prozedur 5-392 (Anlegen eines arteriovenösen Shunts) in Krankenhäusern verschlüsselt [9]. Die beispielhafte DRG L09E (Andere Eingriffe bei Erkrankungen der Harnorgane ohne Anlage eines Dialyseshunts bei akuter Niereninsuffizienz oder bei chronischer Niereninsuffizienz mit Dialyse, ohne Kalziphylaxie, ohne bestimmte Laparotomie, ohne bestimmten anderen Eingriff, Alter > 17 Jahre) erbrachte 2022 unter stationären Bedingungen ohne Pflegeerlös bei einem Normallieger (2-7 Tage [3,3] Tage), einer Bewertungsrelation von 0,771 einen Wert von 2.955,30 € [11]. Die OPS-Nummer 5-392.10 (Anlegen eines arteriovenösen Shunts: Innere AV-Fistel [Cimino-Fistel]: Ohne Vorverlagerung der Vena basilica) im EBM-Katalog 2017, Eingriffe am Gefäßsystem der Kategorie 2, wurde mit einem Punktwert von 1788 und einem Wert von 128,28 € vergütet. Im Anschluss an die Leistung nach der Nr. 31204 konnte für die postoperative Überwachung die Gebührenordnungsposition 31505 (1031 Punkte und 108,56 €), für die postoperative Behandlung die Gebührenordnungsposition 31632 (248 Punkte und 26,11 €) oder 31633 (187 Punkte und 19,69 €) berechnet werden [12].
Endovaskuläre Therapie
Eine einfache endovaskuläre Therapie mit einer DRG F59F (Mäßig komplexe Gefäßeingriffe ohne äußerst schwere CC, ohne aufwendige Gefäßintervention, ohne aufwendigen, bestimmten oder bestimmten anderen Eingriff, ohne Mehrfacheingriff, Alter > 15 Jahre oder ein Belegungstag) konnte im stationären Aufenthalt für Normallieger (2-6 [2,9] Tage) einer Bewertungsrelation von 0,71 mit 2.721,48 € abgerechnet werden [11]. 2017 erhielt man ambulant für eine Serienangiographie bei einem Punktwert von 1552 163,43 €. Neben der Gebührenordnungsposition [34283] waren in demselben Behandlungsfall nur die Gebührenordnungspositionen [01100], [01101], [01220 bis 01222], [01530], [01620 bis 01622], [34489], die Gebührenordnungspositionen der Kapitel [13], [24] und [32] sowie der Abschnitte [34.2], [34.3] berechnungsfähig. Bei Durchführung einer Intervention (PTA, Stent, Embolisation, Atherektomie, Rotationsablatio, Lyse) erhielt man für 2.217 Punkte einen Wert von 233,45 € zusätzlich. Die Zusatzpauschale für Beobachtung nach therapeutischer Angiografie wurde danach mit 1.667 Punkten und einem Wert von 175,54 € bezahlt [12]. Die Anzahl der Prozedur 8-836 ([Perkutan]-transluminale Gefäßintervention) der vollstationären Patientinnen und Patienten in Krankenhäusern stieg von 151.066 im Jahr 2005 auf 303.437 im Jahr 2021 [9], quasi eine Verdoppelung. Die Anzahl dieses OPS-Codes ambulant betrug in den Qualitätsberichten des Berichtsjahres 2020 n=2.475 (0,8 % der Gesamtzahl) [13].
Andere Operationen
Der OPS-Code 5-865 (Amputation und Exartikulation Fuß) wurde 2021 in Deutschland stationär 48.961-mal verschlüsselt [9]. Die Amputation von Zehen oder Fingern ist bereits im OPS-Katalog enthalten und kann sicherlich im Sinne einer Grenzzonenamputation problemlos erfolgen. Hier konnte man 2017 mit der Einheitlichen Bewertungsmaßstab (EBM-)Nummer 31131 (Eingriff an Knochen und Gelenken der Kategorie D1) einen Wert von 126,57 € erhalten. Im Anschluss an die Leistung nach der Nr. [31131] konnte für die postoperative Überwachung die Gebührenordnungsposition [31502] (27,17 €), für die postoperative Behandlung die Gebührenordnungsposition [31614] (17,48 €) oder [31615] (10,95 €) berechnet werden [12].
Da es sich aber in der Gefäßchirurgie meist um Patienten mit einem diabetischen Fußsyndrom oder Patienten mit pAVK im Stadium IV handelt, ist die Nachsorge und Verlaufskontrolle von entscheidender Bedeutung. Nicht zuletzt ist das Risiko einer Nachblutung bei Einnahme von Thrombozytenaggregationshemmern oder Antikoagulantien deutlich erhöht. Eine Einschränkung der Mobilität im Sinne einer Voll- oder Teilentlastung des operierten Fußes erfordert unmittelbar postoperativ ein zuverlässiges soziales Umfeld. Damit bleibt die Grenzzonenamputation als ambulante Leistung eine Individualentscheidung in Abhängigkeit von Compliance und Sozialstruktur der/des Patient:in. Die Vakuumversiegelungstherapie ist seit dem 01.10.2020 im EBM abgebildet, das heißt, dass der niedergelassene Arzt die Vakuumversieglungstherapie direkt mit der KV abrechnet. Die Kostenerstattung der Verbandswechsel der Unterdruck-Wundtherapie erfolgt dann budgetneutral über eine Zusatzpauschale [14]. Bei ambulanten Operationen im Krankenhaus ohne ermächtigten Arzt ist dies nicht möglich. Hier kann nur eine einmalige postoperative Pauschale, z. B. für eine Wundversorgung mit Anlage einer Vakuumversieglung, als ambulante Operation abgerechnet werden.
Ambulante Operationen in der Gefäßchirurgie in Bezug auf die neuen gesetzlichen Vorgaben
Varizenchirurgie
Die ambulante Varizenchirurgie ist ein gutes Beispiel für eine machbare Ambulantisierung operativer Leistungen inklusive der Vor- und Nachbetreuung. Die neu hinzugefügten Kontextfaktoren werden in Zukunft eine stationäre Varizenoperation erschweren, jedoch muss die Forderung nach einem strukturierten und evidenzbasierten Kriterienkatalog, der Transparenz, juristische Sicherheit und eine verlässliche stationäre Fallvergütung schafft [15], wiederholt unterstrichen werden. Neue OPS-Codes wurden dem AOP-Katalog 2023 nicht hinzugefügt.
AV-Shuntchirurgie
Im neuen AOP-Katalog 2023 sind auch für die AV-Shuntchirurgie keine neuen OPS-Nummern hinzugekommen. Bereits 2002 konnten Meyer et al. in einer Kosten-Nutzen-Analyse zeigen, dass die primäre AV-Shuntanlage hinsichtlich des Umfanges, ihrer Invasivität und Dauer der Operation sowie möglichen Lokalanästhesie für ein ambulantes Vorgehen geeignet ist. Trotz hoher Akzeptanz war die AV-Shuntanlage nicht kostendeckend durchführbar [16]. Auch Wenk beschrieb bereits 2004 die ambulante Dialyseshuntchirurgie am eigenen Hause im Sinne der typischen handgelenksnahen Cimino-Brescia-Fistel oder Tabatiere-Fistel in Lokalanästhesie. Revisionsoperationen, Eingriffe bei AV-Shuntkomplikationen oder die Implantation von Kunststoffmaterialien wurde unter stationären Bedingungen durchgeführt [17]. Ein Problem der AV-Shuntchirurgie ist die Multimorbidität, sodass vaskuläre, kardiale und weitere alterstypische Erkrankungen wie der Diabetes mellitus eine erfolgreiche AV-Shuntanlage schwieriger und Rezidiveingriffe komplexer und aufwendiger machen [18]. Bei einer Dokumentation von Nebenerkrankungen im Rahmen der QS-Dialyse 2010 zeigt sich, dass nur 18 % der Patienten ohne Begleiterkrankungen waren [18]. Eine Zusammenstellung von „Risikobehafteten Lokalbefunden“ neben sozialen Umfeldbedingungen der/s Patient:in bzw. zu erfüllenden Kriterien der häuslichen Versorgung als Indikationsmarker für eine anzustrebende eher stationäre Durchführung der AV-Shuntchirurgie scheint angezeigt, wie eben bei der Varizenchirurgie bereits etabliert [15]. Auch muss geklärt sein, in wie weit eine eventuelle Nachblutung in der Häuslichkeit in den Verantwortungsbereich des Behandelnden fällt. Bezüglich der AV-Shuntchirurgie kann einerseits, wie bereits erwähnt, schlecht kostendeckend gearbeitet werden [16], denn man muss sich in Zukunft auf eine sehr multimorbide Patientenklientel einstellen [18]. Um auch hier einer Ambulantisierung bei gleichbleibender Qualität gerecht zu werden, müssen Struktur-, Prozess- und Ergebnisqualität verbessert und optimiert werden [19]. Hierzu eignen sich besonders zertifizierte Gefäßzentren mit bestimmten strukturellen Vorgaben, um die prä- und postoperative Nachbetreuung zu sichern.
Endovaskuläre Therapie
Hierbei handelt es sich um das schwierigste Thema, da komplexe Voraussetzungen und Gegebenheiten zu beachten sind. Die französische Gesellschaft für vaskuläre und endovaskuläre Chirurgie veröffentlichte bereits 2019 Leitlinien, um die Entwicklung der ambulanten endovaskulären Behandlung zu erleichtern. Anhand der systematischen Überprüfung der verfügbaren Literatur wurden die Handlungsempfehlungen erarbeitet. Hervorgehoben wurde die Überprüfung einer Eignung zur ambulanten Behandlung durch Beurteilung der/s Patient:in, des Verfahrens und der Struktur. Die/der Patient:in muss mit umfassenden Informationen und einem Verfahrenspfad ausgestattet werden. Alter, kritische Ischämie, Einnahme von Thrombozytenaggregationshemmern und komplexe Läsionen wurden nicht als Kontraindikationen gewertet. Patienten, die entsprechend der Klassifikation der „American Society of Anesthesiologists“ (ASA) in Klasse I-III eingestuft werden, sind nach Ansicht der Autoren für eine ambulante Behandlung geeignet. Zudem wurden die ultraschallgestützte Punktion, manuelle Kompression oder Verwendung eines Verschlusssystems für die Verwendung von Schleusen bis zu 7 French, empfohlen. Ab einer Schleusengröße von 7 French wird die Verwendung eines Verschlusssystems empfohlen. Die Überwachung des Patienten sollte im Minimum 4 h erfolgen, jedoch auch der intraprozedural verabreichten Heparinmenge angepasst werden [20].
Die Empfehlungen im IGES-Gutachten umfassten 30 OPS-Codes zur (Perkutan-)transluminalen Implantation von nicht medikamentenfreisetzenden, medikamentenfreisetzenden, bioresorbierbaren und gecoverten Stents verschiedener Körperregionen, beschränkt auf einen Stent [21]. Die aktuellen Angioplastie-Leistungen sind im Abschnitt 2 (Leistungen gemäß § 115 b SGB V außerhalb Anhang 2 zu Kapitel 31 des EBM) mit 19 OPS-Codes hinterlegt und beinhalten die Ballon-, Blade- und Laserangioplastie sowie die Atherektomie und Thrombektomie verschiedener Gefäße und Regionen [5]. Die Empfehlungen des IGES-Gutachtens wurden also nicht in den AOP-Katalog 2023 übernommen.
Tagesstationäre Versorgungsformen
Auf Grund der schwierigen gefäßchirurgischen Patientenklientel mit hohem Altersdurchschnitt, multiplen Komorbiditäten und häufig eingeschränktem sozialen Umfeld sind tagesstationäre Behandlungen nur in geringem Umfang anwendbar. So kämen theoretisch nur konservative pAVK-Therapien wie Prostavasin-Infusionen, CT-gestützte Sympathikolyse oder Rückenmarksstimulation sowie operativ die Durchführung intermittierender Wunddebridements bei chronischen Wunden mit oder ohne Vakuumversiegelung infrage.
Spezielle sektorengleiche Vergütung
Das „Hamburg Center for Health Economics“ (HCHE) hat in Zusammenarbeit mit der TU Berlin, dem Zentralinstitut für kassenärztliche Versorgung (ZI), dem Deutschen Krankenhausinstitut (DKI) und dem BKK-Dachverband ein Konzept zur sektorenübergreifenden Vergütung erarbeitet, was der Frage nachgeht, wie für gleiche Leistungen, die in verschiedenen Sektoren erbracht werden, ein einheitliches und sektorengleiches Vergütungssystem gestaltet werden kann [22]. Vorgeschlagen werden in diesem Konzept zwei Phasen. In der ersten Phase sollen sektorengleiche Leistungsgruppen (SLG), ausgehend vom AOP-Katalog, auf Basis des bestehenden Kostenrahmens des Instituts für Entgeltsystem im Krankenhaus (InEK) abzüglich der ausschließlich stationär anfallenden Kosten berechnet und über sogenannte Sektorengleiche Pauschalen (SP) vergütet werden. Übergangsweise werden DRGs als Basis für die Vergütung herangezogen, für die die OPS-Codes des AOP-Katalogs in relevanter Anzahl gruppierungsrelevant sind und die keine Patienten mit äußerst schweren Komplikationen oder Komorbiditäten betreffen, wobei es sich in der Regel um Kurzlieger handelt [22]. In einer Übergangsphase von drei Jahren soll weiter eine sektorengleiche Datengrundlage geschaffen werden, in dem eine Stichprobe an Leistungserbringern dieses sektorengleichen Bereiches Kalkulationsdaten erbringt. Auf dieser Datengrundlage werden Leistungskomplexe kalkuliert und empirisch bewertet. Dabei wird nach den verschiedenen beteiligten ärztlichen und nichtärztlichen Professionen differenziert. Orientiert wird sich strukturell am Kostengerüst des InEK und am Standard-Bewertungssystem. Nach einem Baukastenprinzip werden aus den Leistungskomplexen flexibel zusammensetzbare SLG zusammengestellt und über SP vergütet [22]. In einem weiteren Gutachten wurde eine initiale Auswahl von Leistungsbereichen für eine sektorengleiche Vergütung identifiziert, wobei Leistungsbereiche ausgewählt wurden, die Teil des AOP-Katalogs sind, eine geringe Verweildauer aufweisen und durch ein hohes stationäres Fallzahlvolumen charakterisiert sind [21] (Tab. 4).
Tab. 4: Initiale Auswahl von Leistungsbereichen für eine sektorengleiche Vergütung [21]
|
Nr.
|
OPS (Viersteller)
|
Fallzahl¹
|
Top DRGs bei VWD1
|
|
VWD1²
|
VWD1-3³
|
Gesamt⁴
|
DRG
1
|
%
|
DRG2
|
%
|
|
1
|
5-810/1/2/3/4
|
Arthroskopische Operation
|
193.023
|
467.214
|
558.439
|
I18B
|
41
|
I24B
|
10
|
|
2
|
1-275
|
Transarterielle Linksherz-Katheteruntersuchung
|
174.211
|
338.535
|
632.834
|
F49G
|
49
|
F58B
|
20
|
|
3
|
5-530/1/4/6
|
Verschluss der Hernie
|
109.205
|
171.935
|
195.615
|
G24C
|
78
|
G24B
|
30
|
|
4
|
1-650
|
Diagnostische Koloskopie
|
94.218
|
240.560
|
539.644
|
G71Z
|
34
|
G67C
|
40
|
|
5
|
3-603/4/5/6/7/8
|
Arteriographie I
|
76.778
|
156.018
|
309.098
|
F59F
|
38
|
F59D
|
50
|
|
6
|
5-139/142/144/149
|
Andere Operationen an Sklera/Linse/Extrakapsuläre Extraktion/Kapsulotomie/…
|
73.715
|
132.877
|
162.454
|
C08B
|
86
|
C20B
|
60
|
|
7
|
5-385
|
Unterbindung […] Varizen
|
66.592
|
101.200
|
105.367
|
F39B
|
87
|
F39A
|
70
|
|
8
|
8-137
|
Einlegen […] Ureterschiene
|
59.146
|
152.022
|
241.874
|
L64B
|
42
|
L20B
|
80
|
|
9
|
5-452
|
Lokale Exzision […] Dickdarm
|
45.621
|
96.964
|
172.581
|
G71Z
|
73
|
G67A
|
90
|
|
10
|
5-787
|
Entfernung Osteosynthesematerial.
|
42.661
|
70.559
|
107.653
|
I23B
|
51
|
I23C
|
100
|
|
11
|
1-444
|
Endoskopische Biopsie
|
36.916
|
94.216
|
212.157
|
G71Z
|
32
|
G67C
|
110
|
|
12
|
8-836
|
(Percutan) transluminate Gefäßintervention
|
35.167
|
68.066
|
109.540
|
F59F
|
56
|
F59D
|
120
|
|
13
|
1-672
|
Diagnostische Hysteroskopie
|
28.976
|
44.806
|
51.695
|
N10Z
|
45
|
N25Z
|
130
|
|
14
|
1-661
|
Diagnostische Urethrozystoskopie
|
27.922
|
71.833
|
131.109
|
L64B
|
31
|
L06C
|
140
|
|
15
|
5-690
|
Therapeutische Kürettage
|
25.330
|
36.346
|
41.822
|
O04C
|
59
|
N10Z
|
150
|
|
16
|
5-611/624/631/640
|
Operation Hydrozele testis /Präputium/Orchidopexie/Exzision Epididymis
|
24.698
|
39.014
|
46.462
|
M04D
|
55
|
M04C
|
160
|
|
17
|
1-471/2
|
Biopsie o. Endometrium /Cervix u.
|
24.543
|
33.680
|
38.828
|
N10Z
|
38
|
N09B
|
170
|
|
18
|
5-513/526
|
Endoskopische OP Galle/Pankreas
|
23.283
|
51.953
|
159.503
|
H41E
|
55
|
H41D
|
180
|
|
19
|
5-490/2/3
|
Inzision […] Perianalregion/Analkanal/OP Hämorrhoiden
|
22.176
|
38.586
|
46.022
|
G26B
|
93
|
J09B
|
190
|
|
20
|
5-562
|
Ureterotomie
|
21.882
|
61.645
|
83.929
|
L20C
|
45
|
L20B
|
200
|
|
21
|
5-214/5
|
Subm. Resektion/OP Nasenseptum/-muschel
|
20.963
|
91.236
|
121.693
|
D38Z
|
67
|
D06C
|
210
|
|
22
|
5-200
|
Parazentese [Myringotomie]
|
19.991
|
34.068
|
43.204
|
D13B
|
66
|
D30B
|
220
|
|
23
|
5-285
|
Adenotomie (o. Tonsillektomie)
|
19.720
|
31.648
|
35.923
|
D13B
|
66
|
D30B
|
230
|
|
24
|
5-788
|
OP Metatarsale […] des Fußes
|
19.023
|
73.825
|
98.324
|
I20F
|
71
|
I20F
|
240
|
|
25
|
5-790
|
Geschlossene Reposition Fraktur
|
19.893
|
35.069
|
42.674
|
I59Z
|
37
|
I32F
|
250
|
|
26
|
1-640/1/2
|
Diagnostische Retrogr. Darstellung Galle/Pankreas
|
16.503
|
33.766
|
93.811
|
H41E
|
64
|
H41D
|
260
|
|
27
|
3-600/1/2
|
Arteriographie II
|
13.705
|
28.512
|
71.977
|
B70.I
|
47
|
B81B
|
270
|
|
28
|
5-399
|
Andere OP. Blutgefäße
|
13.691
|
27.966
|
75.121
|
J11B
|
15
|
F75C
|
280
|
|
29
|
5-056/7
|
Neurolyse/Dekompression Nerv
|
13.038
|
28.214
|
46.464
|
B05Z
|
42
|
B7E
|
290
|
|
30
|
5-897
|
Exzision […] Sinus pilonidalis
|
13.025
|
20.386
|
22.473
|
J09B
|
95
|
J09A
|
300
|
|
Summe
|
1.375.615
|
2.872.719
|
4.598.290
|
|
|
|
|
|
¹ Von Belegärzt:innen erbrachte Leistungen wurden für diese Betrachtungen ausgeschlossen.
² Alle Fälle mit einer Verweildauer von einem Tag.
³ Alle Fälle mit einer Verweildauer von 1-3 Tagen.
⁴ Alle Fälle mit allen Verweildauern (inklusive Fälle mit 1-3 Tagen)
Für die Gefäßchirurgie bedeutsam wurden die OPS-Codes 3-603/4/5/6/7/8 (Arteriographie), 5-385 (Unterbindung … Varizen), 8-836 ([Percutan-]transluminale Gefäßintervention), 3-600/1/2 (Arteriographie) und 5-399 (Andere Operationen an Blutgefäßen) identifiziert [16]. Mit Auslaufen der gesetzlich vorgegebenen Frist konnten der GKV-Spitzenverband, die DKG sowie die KBV keinen Konsens für eine vollständige Vereinbarung zur Einführung der speziellen sektorengleichen Vergütung gemäß § 115f SGB V erzielen [23].
Diskussion
Über die Notwendigkeit einer strukturellen Veränderung des Gesundheitssystems bei Zunahme von Erkrankungen im Zuge des demographischen Wandels und damit knapper werdenden Ressourcen und Fachkräften in allen Bereichen sind sich alle Verantwortlichen im Gesundheitswesen einig. Die Verlagerung stationärer Leistungen in den ambulanten Sektor kann in Anlehnung an die Erfahrungen anderer europäischer Länder ein gangbarer Weg sein. Jedoch sollten zunächst die Strukturen, ökonomische Voraussetzungen und ausreichend Anreize geschaffen werden, um die Ambulantisierung erfolgreich voranzutreiben. Das (vorübergehende) Scheitern der Verhandlungen zu den Hybrid-DRGs bedeutet erneut eine Verzögerung in der Umsetzung der Bemühungen.
Vor diesem Hintergrund ist es wichtig, in Zukunft weiter Netzwerkstrukturen zu etablieren. Hier sollte insbesondere bundesweit auf die „integrierte Versorgung (IV-Struktur)“ gesetzt werden. Der Gesetzgeber hat mit dem § 140a des SGB die Möglichkeit geschaffen, dass die Krankenkassen Verträge mit den in Absatz 3 genannten Leistungserbringern über eine besondere Versorgung abschließen können, die eine leistungssektorenübergreifende oder interdisziplinär fachübergreifende Versorgung sowie besondere Versorgungsaufträge unter Beteiligung der Leistungserbringer oder deren Gemeinschaften ermöglichen [24]. Durch die IV-Struktur wird zwar für den Patienten die freie Arzt- und Klinikwahl durch geplante und vertraglich geregelte Abläufe eingeschränkt, jedoch wird eine klare Prozessstruktur und Patientensteuerung geschaffen, sodass der niedergelassene Arzt, das Krankenhaus, die Rehabilitationseinrichtungen und die Krankenkassen koordiniert und partnerschaftlich zusammenarbeiten können [25]. Dadurch kann ebenfalls die teils entstandene Doppelversorgung durch strikte Trennung von ambulanter und stationärer Behandlung besser überwunden werden, welche zusätzlich den vorhandenen Fachärztemangel verschärft.
Der Einsatz der Telemedizin im Sinne der Tele-Prämedikation oder des Tele-Monitorings kann gerade in ländlichen Regionen eine Möglichkeit sein, ambulante Operationen auszuweiten, sofern die entsprechende digitale Struktur vorhanden ist.
Als schwierig ist das ambulante Potenzial der perkutanen transluminalen Interventionen zu bewerten, da die Rate an Komplikationen nach perkutanen Interventionen zwischen 2,4 und 18,1 % beträgt und auch in bis zu 25 % nach einem Zeitfenster von drei bis vier Stunden nach stattgehabter Intervention beobachtet werden. Die Rate von Komplikationen hängt von verschiedenen Faktoren ab und ist somit für jeden Patienten individuell zu evaluieren [26]. In Anlehnung an die französischen Leitlinien zum Management ambulanter endovaskulärer Prozeduren sollten auch für Deutschland entsprechende Behandlungsempfehlungen erarbeitet werden, um eine größtmögliche Sicherheit für die/den Patient:in zu gewährleisten und der/m Behandler:in Rechtssicherheit zu geben. Zudem sind die lokalen Gegebenheiten zu beachten. Im ländlichen Bereich mit einer schwachen Sozial- und Infrastruktur sind gerade in der postoperativen Situation ambulante operative Behandlungen im Ausmaß einer peripheren endovaskulären Intervention ungleich schwerer zu organisieren. Dies wird gerade auch bei den geforderten tagesstationären Behandlungen in dieser Patientenklientel aus Sicht der Autoren eher zurückhaltend angenommen, da die Fahrtkosten hier von der Krankenkasse nicht übernommen werden. Weiterhin zu bedenken sind die mitunter hohen Materialkosten in der endovaskulären Therapie, die natürlich auch ambulant kostendeckend abgebildet werden müssen. Deshalb ist im ersten Schritt die Schaffung kostendeckender Hybrid-DRGs sinnvoll, um Anreize zur Ambulantisierung dieser Leistung zu schaffen.
Aktuell können ambulant durchgeführte Interventionen nur von ambulant tätigen interventionellen Radiolog:innen abgerechnet werden. Um jedoch Therapiekonzepte aus einer gefäßmedizinisch versierten Hand zu ermöglichen, ist diese Leistungsabrechnung auch durch vaskuläre Chirurg:innen und Spezialist:innen zu fordern. Eine Eingrenzung dieser Leistungen nur durch Radiolog:innen reduziert die Bereitschaft zur Ambulantisierung chirurgischer Leistungen sowie die Möglichkeiten gesamtheitlicher Behandlungskonzepte und einer entsprechenden Nachsorge.
Auch die beträchtliche Zunahme an Patient:innen, die auf Antikoagulantien eingestellt werden, sind in die Betrachtungen zur Ambulantisierung miteinzubeziehen. Die zunehmende Verwendung neuer oraler Antikoagulantien macht das Handling dieser Medikamente sicherlich leichter, jedoch ist die Durchführung des prä- und postoperativen Bridgings immer in Patientenhand und damit von dessen Compliance abhängig.
Zusätzlich ist die von der Bundesregierung geplante Veränderung der Krankenhausstruktur zu beachten. So ist die Abstufung in drei Krankenhauslevel geplant, wobei Level I und III nochmals differenziert werden. Während im Level-I-Krankenhaus die besondere Verzahnung von ambulanter und stationärer Krankenhausbehandlung hervorgehoben wird, kommt dem universitären Level IIIU eine Sonderrolle mit erweitertem Leistungsspektrum und Zusatzaufgaben zu, insbesondere bei der Koordination der regionalen Versorgung und der Unterstützung der anderen Krankenhäuser über Zentren und Telemedizin [27] (Abb. 1).

Abb. 1: Organigramm zu bundesweit einheitlichen Stufen der Krankenhausversorgung [27]
Insofern sind natürlich hier dann die Bedingungen, Strukturen und die Kostendeckung einer Ambulantisierung an Universitätskliniken zu prüfen. Petersen et al. konnten bereits 2013 für ambulante Hernienoperationen und i.v.-Portimplantationen am Universitätsklinikum Magdeburg A. ö. R. keine Kosteneffektivität nachweisen [28]. Deshalb müssten dann ambulant durchführbare Leistungen der Universitätskliniken an Krankenhäuser mit niedrigerem Level, die sich eher auf eine ambulante Behandlung spezialisieren, abgegeben werden, was die Notwendigkeit der Koordination der regionalen Versorgung und Unterstützung peripherer Krankenhäuser durch die Universitätskliniken unterstreicht.
Zusammenfassung
Das Potenzial, stationäre Leistungen ins ambulante Setting der Leistungserbringung umzuwandeln, ist in der Gefäßchirurgie in den Kernbereichen Varizenchirurgie, Shuntchirurgie und periphere interventionelle Prozeduren unter spezifischen Voraussetzungen umsetzbar. Unbedingt zu fordern sind rechtssichere Behandlungsempfehlungen, eine entsprechende Kostendeckung und langfristige Übergangsphasen zur Etablierung entsprechender Strukturen. Es wird notwendig sein, ambulante Operationszentren zu installieren, die Integrierte Versorgung in der Breite umzusetzen und neue digitale Lösungen mit in Anwendung zu bringen. Gerade in strukturschwachen Gebieten mit mangelnder Verkehrs- und Infrastruktur sind individuelle Lösungen für die Krankenhäuser zu suchen. Tagesstationäre Behandlungen von gefäßchirurgischen Patient:innen werden eher die Ausnahme bilden. Auch wenn noch viele unkalkulierbare Variablen vorhanden sind, sollte eine frühe und breite Debatte unter den Gefäßchirurg:innen geführt werden, um Fehlentwicklungen zu vermeiden und um aktiv an der Gestaltung der Ambulantisierung teilzunehmen und damit ihre Grenzen sukzessive und kosteneffizient auszuloten. Dabei ist nicht außer Acht zu lassen, dass letztlich Instrumente und „Tools“ der klinischen Versorgungsforschung zur wissenschaftlichen Klärung relevanter offener Fragen (z. B. Qualitätskriterien) aktiv zu nutzen sind.
Literatur
[1] Rammos C, Steinmetz M, Lortz J et al. Peripheral artery disease in Germany (2009–2018): Preva- lence, frequency of specialized ambulatory care and use of guideline-recommended therapy—A population-based study. Lancet Reg Health Eur 2021; 5: 100113
[2] Anthuber TC, Albrecht-Schoeck S. Organisation ambulanter Operationen. OP-Management up2date 2021; 1(02): 114-119
[3] Hodek JM. Ambulante Operationen am Krankenhaus. In: Aktuelle Managementstrategien zur Erweiterung der Erlösbasis von Krankenhäusern. Springer Gabler, Wiesbaden. 2018; pp. 39-53
[4] Raab E. Das AOP-Gutachten. KU Gesundheitsmanagement 2022; 8: 59-61
[5] Katalog ambulant durchführbarer Operationen, sonstiger stationsersetzender Eingriffe und stationsersetzender Behandlungen gemäß § 115b SGB V im Krankenhaus. 2022 https://www.kbv.de/media/sp/AOP-Vertrag_Anlage_1.pdf. Zugriff am 23.12.2022
[6] Kurz C. Krankenhauspflegeentlastungsgesetz: Erste Vorschläge auf dem Weg. Dtsch Arztebl 2022; 119(46): A-1991 / B-1655
[7] Gesetz zur Pflegepersonalbemessung im Krankenhaus sowie zur Anpassung weiterer Regelungen im Krankenhauswesen und in der Digitalisierung (Krankenhauspflegeentlastungsgesetz – KHPflEG) https://www.bundesrat.de/SharedDocs/drucksachen/2022/0601-0700/630-22.pdf?__blob=publicationFile&v=1. Zugriff am 22.12.2022
[8] Nüllen H, Noppeney T. Indikation zur ambulanten und stationären Versorgung in der Varizenchirurgie. In: Varikose. Springer, Berlin, Heidelberg 2022; pp. 302-309
[9] Operationen und Prozeduren der vollstationären Patientinnen und Patienten in Krankenhäusern (Wohnort/Behandlungsort). GliedeAlbrechtrungsmerkmale: Jahre, Region, Alter Geschlecht. https://www.gbebund.de/gbe/pkg_olap_tables.prc_archiv?p_indnr=662&p_archiv_id=1649593&p_sprache=D. Zugriff am 02.01.2023
[10] Albrecht M, Mansky T, Sander M, Schiffhorst G. Gutachten nach §115b Abs. 1a SGBV. 2022 https://www.iges.com/sites/igesgroup/iges.de/myzms/content/e6/e1621/e10211/e27603/e27841/e27842/e27844/attr_objs27932/IGES_AOP_Gutachten_032022_ger.pdf. Zugriff am 05.01.2023
[11] Reimbursement info. https://app.reimbursement.info/drgs/F39B
[12] Kodierungsbrowser. https://diego.one/ebm
[13] Billing A, Wenke A, Franz D. Zukunft der ambulanten Gefäßtherapie, insbesondere der Interventionen. Gefässchirurgie 2023; 28: 1-9
[14] Beschluss des Gemeinsamen Bundesausschusses über eine Änderung der Richtlinie Methoden Vertragsärztliche Versorgung: Vakuumversieglungstherapie von Wunden. https://www.g-ba.de/downloads/39-261-4085/2019-12-19_MVV-RL_Vakuumversieglungstherapie-Wunden_BAnz.pdf. Zugriff am 28.12.2022
[15] Frings N, Rass K, Bruning G et al. Offene Varizenchirurgie–wann ambulant, wann stationär? Phlebologie 2021; 50(2): 147-153
[16] Meyer F, Müller JS, Bürger T et al. Erfahrungen mit der ambulanten arteriovenösen Shuntchirurgie Eine Kosten-Nutzen-Analyse. Der Chirurg 2002; 73(3): 274-278
[17] Wenk H. Ambulante Chirurgie in der Gefäßchirurgie. Zentralbl Chir 2004; 129(6): 451-452
[18] Meichelböck W. Shuntchirurgie 2020. Gefässchirurgie 2012; 17(2): 89-95
[19] Kellersmann R, Hollenbeck M, Mickley V. Qualität am Hämodialysezugang–die Perspektive des Gefäßchirurgen. Gefässchirurgie 2021; 26(7): 497-501
[20] Alimi Y, Hauguel A, Casbas L et al. French guidelines for the management of ambulatory endovascular procedures for lower extremity peripheral artery disease. Ann Vasc Surg 2019; 59: 248-258
[21] Schreyögg J, Milstein R. Identifizierung einer initialen Auswahl von Leistungsbereichen für eine sektorengleiche Vergütung. https://www.bundesgesundheitsministerium.de/fileadmin/Dateien/5_Publikationen/Gesundheit/Berichte/Expertise_sektorengleiche_Verguetung.pdf. Zugriff am 02.01.2023
[22] Innovationsfondprojekt, Einheitliche, Sektorengleiche Vergütung, gefördert durch den G-BA Innovationsfond-Förderkennzeichen:01VSF19040. https://www.zi.de/fileadmin/images/content/PMs/MI_ESV-Tagung_2022-09-20_Expertise.pdf. Zugriff am 30.12.2022
[23] Kohrs J (17.04.2023). Unversöhnliche Positionen zu den Hybrid-DRG. KMA online. https://www.kma-online.de/aktuelles/politik/detail/verhandlungen-ueber-hybrid-drg-gescheitert-49676. Zugriff 18.04.2023
[24] Sozialgesetzbuch (SGB V), Fünftes Buch, Gesetzliche Krankenversicherung, Stand: Zuletzt geändert durch Art. 8 G v. 28.6.2022 I 969, § 140a SGB V Besondere Versorgung, https://www.sozialgesetzbuch-sgb.de/sgbv/140a.html. Zugriff am 19.08.2022
[25] Lobmann R, Rümenapf G, Lawall H et al. Interdisziplinär versorgen. ProCare 2018; 23(3): 20-25
[26] Heller A, Meisenbacher K, Dovzhanskiy D et al. Lokale und systemische Komplikationen nach perkutanen Interventionen in der Therapie der peripheren arteriellen Verschlusskrankheit. Gefässchirurgie 2021; 26(3): 219-224
[27] Dritte Stellungnahme und Empfehlung der Regierungskommission für eine moderne und bedarfsgerechte Krankenhausversorgung. https://www.bundesgesundheitsministerium.de/fileadmin/Dateien/3_Downloads/K/Krankenhausreform/3te_Stellungnahme_Regierungskommission_Grundlegende_Reform_KH-Verguetung_6_Dez_2022_mit_Tab-anhang.pdf. Zugriff am 12.01.2023
[28] Petersen M, Meyer F, Lippert H. Ist ambulante Chirurgie im Krankenhaus wirtschaftlich sinnvoll? Eine Kosten-Nutzen-Analyse ausgewählter chirurgischer Operationen. Ärzteblatt Sachsen-Anhalt 2013; 24(4): 52-58
Korrespondierender Autor:
Prof. Dr. med. habil. Frank Meyer
Klinik für Allgemein-, Viszeral-, Gefäß- und Transplantationschirurgie
Universitätsklinikum Magdeburg A. ö. R.
f.meyer@med.ovgu.de
Dr. med. Udo Barth
Arbeitsbereich Gefäßchirurgie
Klinik für Allgemein-, Viszeral-, Gefäß- und Transplantationschirurgie
Universitätsklinikum Magdeburg A. ö. R.
Leipziger Straße 44
39120 Magdeburg
Dr. med. Martin Lehmann
Chefarzt
Arbeitsbereich Gefäßchirurgie
Klinik für Allgemein-, Gefäß- und Viszeralchirurgie
Helios Klinik Jerichower Land, Burg
PD Dr. med. habil. Jörg Tautenhahn
Klinik für Gefäßchirurgie
Klinikum Magdeburg gemeinnützige GmbH
Prof. Dr. med. habil. Zuhir Halloul
Arbeitsbereich Gefäßchirurgie
Klinik für Allgemein-, Viszeral-, Gefäß- und Transplantationschirurgie
Universitätsklinikum Magdeburg A. ö. R.
Gesundheitspolitik
Barth U, Lehmann M, Tautenhahn J, Meyer F, Halloul Z: Ambulante und stationsersetzende Eingriffe in der Gefäßchirurgie. Passion Chirurgie. 2024 Mai; 14(05): Artikel 05_03.