Vorbemerkung: aktualisiert am 22.4.2024.
Derzeit ändert sich die Gesetzeslage nahezu täglich. Insofern ist es möglich, dass einzelne Passagen dieses Textes zum Zeitpunkt der Manuskriptabgabe bereits nicht mehr gültig sind.
Im Mai 2022 wurde, wie im Koalitionsvertrag vorgesehen, eine Kommission eingerichtet, um notwendige Reformen im Krankenhausbereich anzugehen. Es sollte laut Gesundheitsminister Lauterbach der „große Wurf“ werden. Übrig geblieben sind neben dem sogenannten Transparenzgesetz zum aktuellen Zeitpunkt aus chirurgisch operativer Sicht die Verordnung über eine spezielle sektorengleiche Vergütung vom 21. Dezember 2023 [1]. Dieser Auszug aus dem Bundesgesetzblatt zu Hybrid-DRGs trat innerhalb von zehn Tagen zum 1.1.2024 bezogen auf die Regelungen in deutlich reduziertem Umfang in Kraft. Lediglich die im Anhang gelisteten Leistungen sind geblieben. Was bedeutet die Verordnung für Krankenhäuser?
Mit Hybrid-DRGs sollen Anreize geschaffen werden, Leistungen aus dem Katalog des ambulanten Operierens, die überwiegend noch stationär erfolgen, ambulant mit maximal einer Übernachtung zu erbringen. In der Verordnung sind für nachfolgende Leistungsbereiche OPS definiert, die in 12 Hybrid-DRGs münden:
- Bestimmte Hernieneingriffe
- Entfernung von Harnleitersteinen
- Ovariektomien
- Bestimmte Eingriffe der Vorfußchirurgie
- Exzision eines Sinus pilonidalis
Deren Gültigkeit endet zunächst am 31.12.2024. Vorgesehen ist eine Evaluierung zum 01.04.2024. Die Zuordnung der Fälle erfolgt wie bei anderen stationären Behandlungen über den bekannten Grouping-Algorithmus des aG-DRG-Groupers. Hybrid-DRGs sind an der Endung M bzw. N zu erkennen. Maßgeblich ist im Wesentlichen die Verweildauer von einem Tag (Entlassung am gleichen Tag oder am Folgetag der Aufnahme) und ein PCCL < 3. Für die Hybrid-DRGs sind in der Versorgung feste Preise hinterlegt, die bei 41 % bis 76 % des entsprechenden aDRG-Erlöses liegen. Entspricht der Patient nicht den Kriterien für die Eingruppierung in eine Hybrid-DRG (Verweildauer 2 Nächte oder PCCL > 2), wird er über die korrespondierende DRG abgerechnet (beispielsweise Eingriffe bei Sinus pilonidalis J09N zu J09B).
Tabelle 1: Vergütung der Hybrid-DRG [1]
|
Hybrid DRG |
Beschreibung |
Vergütung in € |
|
G09N |
Beidseitige Eingriffe bei Leisten- und Schenkelhernien, Alter > 55 Jahre oder komplexe Herniotomien oder Operation einer Hydrocele testis oder andere kleine Eingriffe an Dünn- und Dickdarm |
2.021,82 |
|
G24N |
Eingriffe bei Hernien ohne plastische Rekonstruktion der Bauchwand, mit beidseitigem oder komplexem Eingriff oder Alter < 14 Jahre mit äußerst schweren oder schweren CC |
1.965,05 |
|
G24M |
Eingriffe bei Hernien ohne plastische Rekonstruktion der Bauchwand, ohne beidseitigen Eingriff, ohne komplexen Eingriff, Alter > 13 Jahre oder ohne äußerst schwere oder schwere CC |
1.653,41 |
|
I20N |
Andere Eingriffe am Fuß oder chronische Polyarthritis oder Diabetes Mellitus mit Komplikationen oder Alter < 16 Jahre |
1.072,95 |
|
I20M |
Eingriffe am Fuß ohne komplexe Eingriffe oder komplizierende Faktoren, Alter > 15 Jahre |
909,25 |
|
J09M |
Eingriffe bei Sinus pilonidalis und perianal, Alter > 15 Jahre |
1.038,17 |
|
L17N |
Andere Eingriffe an der Urethra außer bei Para-/Tetraplegie, kleine Eingriffe an den Harnorganen, ohne bestimmte Eingriffe an der Urethra, Alter > 15 Jahre |
1.189,09 |
|
L20N |
Transurethrale Eingriffe außer Prostataresektion und komplexe Ureterorenoskopien oder bestimmte Eingriffe an den Harnorganen, ohne äußerst schwere CC oder Alter < 16 Jahre oder Alter > 89 Jahre |
1.791,58 |
|
L20M |
Transurethrale Eingriffe außer Prostataresektion und komplexe Ureterorenoskopien oder bestimmte Eingriffe an den Harnorganen, ohne äußerst schwere CC oder Alter > 15 Jahre oder Alter < 90 Jahre |
1.412,05 |
|
N05N |
Ovariektomien und komplexe Eingriffe an den Tubae uterinae außer bei bösartiger Neubildung, ohne äußerst schwere oder schwere CC oder anderer Eingriff an der Harnblase oder Adhäsiolyse, Alter > 15 Jahre |
1.554,58 |
|
N07N |
Andere Eingriffe an Uterus und Adnexen oder bestimmten Hernien außer bei bösartiger Neubildung, mit komplexer Diagnose oder bestimmte Eingriffe am Uterus oder kleine rekonstruktive Eingriffe an den weiblichen Geschlechtsorganen, mit bestimmtem Eingriff |
1.587,73 |
|
N25N |
Andere Eingriffe an Uterus und Adnexen oder bestimmten Hernien außer bei bösartiger Neubildung, ohne komplexe Diagnose oder andere kleine Eingriffe an den weiblichen Geschlechtsorganen, Alter > 13 Jahre |
1.458,20 |
Alle OPS, die in Hybrid-DRGs führen, sind auch im Katalog für Ambulantes Operieren nach § 115b SGB V für 2024 enthalten. Der Erlös über Hybrid-DRGs ist in den meisten Fällen im Vergleich zum AOP-Entgelt höher.
Die endgültige Verordnung enthielt im Vergleich zum ursprünglichen Referentenentwurf keine weiteren Hinweise, beispielsweise zur zusätzlichen Abrechnung von Pflege-BWR und bestimmten Zusatzentgelten durch Krankenhäuser, aber auch wer die Leistung erbringen darf und wie die Abrechnung erfolgt. Hierfür ist noch eine Vereinbarung auf Bundesebene zwischen GKV/DKG/KV erforderlich; diese soll im ersten Quartal verabschiedet werden [2]. Am 8. Februar dieses Jahres folgte eine Hybrid-DRG-Änderungs- und Umsetzungsvereinbarung zwischen Krankenkassen und Krankenhausgesellschaft [3]. Eine entsprechende Vereinbarung für den ambulanten Sektor steht aus.
Umfang der Leistung
•Verordnungstext: „Die Leistung beginnt mit den Maßnahmen zur Operationsvorbereitung und -planung und endet mit dem Abschluss der postoperativen Nachbeobachtung, jeweils in der Einrichtung, in der die Operation durchgeführt wird. Mit der Hybrid-DRG sind alle im Zusammenhang mit der Behandlung des Versicherten genannten Leistung entstandenen Aufwände abgegolten.“
•Die zusätzliche Abrechnung von Pflege-BWR und bestimmten Zusatzentgelten durch das Krankenhaus ergab sich aus dem Entwurf der Verordnung und muss erst in der Bundesvereinbarung berücksichtigt werden. In der Begründung zur endgültigen Verordnung ist ausgeführt, dass Pflegepersonalkosten in der Kalkulation der Hybrid-DRGs ebenso nicht berücksichtigt sind wie Aufwände für Bluter- und Dialysepatienten. Das bedeutet, wenn sich zum Beispiel bei Hernienoperationen die in der Regel verwendeten Netze nicht mehr abbilden, können diese Eingriffe nicht kostendeckend erfolgen und sind für die Kliniken unattraktiv. Diese Sachkostenproblematik führt entweder dazu, dass bestimmte Eingriffe nicht mehr erbracht werden oder, schlimmer, ein Methodenwechsel ohne Einsatz teurer Implantate droht.
•Die Nachsorge ist gemäß Begründung „grundsätzlich Aufgabe der vertragsärztlichen Versorgung und nicht von der Hybrid-DRG erfasst.“
Das Ambulantisierungspotential in deutschen Akutkrankenhäusern liegt nach IGES-Gutachten bei 15,7 Millionen Behandlungsfällen (19,3 %). Dem stehen vergleichbare Zahlen des AOP-Katalogs gegenüber (15,4 Millionen Behandlungsfälle; 19 %) [4]. Die ambulante, sektorenübergreifende Versorgung in Deutschland fußt auf dem neuen AOP-Katalog vom 01.01.2023. Zum gleichen Zeitpunkt wurden tagesstationäre Behandlungen implementiert. Die nachfolgende Tabelle beinhaltet die aktuellen Möglichkeiten der ambulanten, sektorenübergreifenden Versorgung nach § 115.
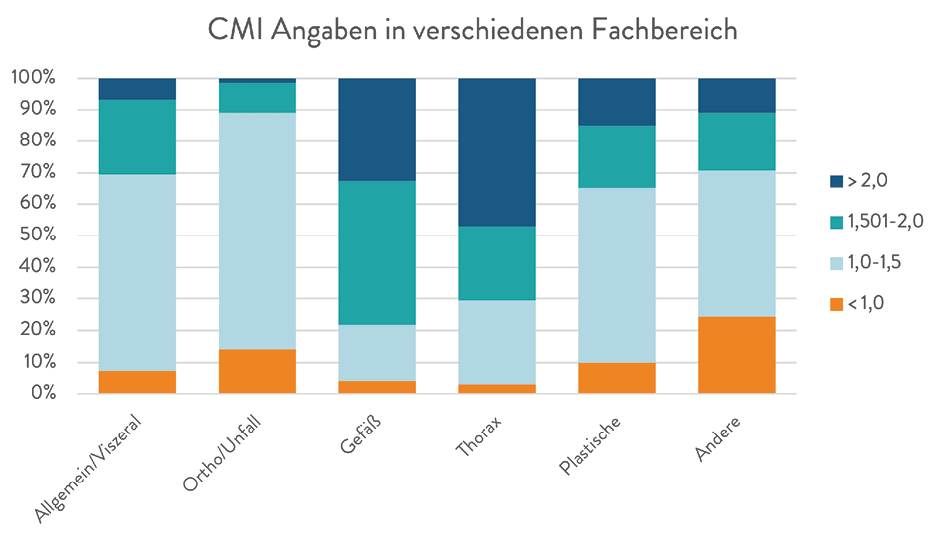
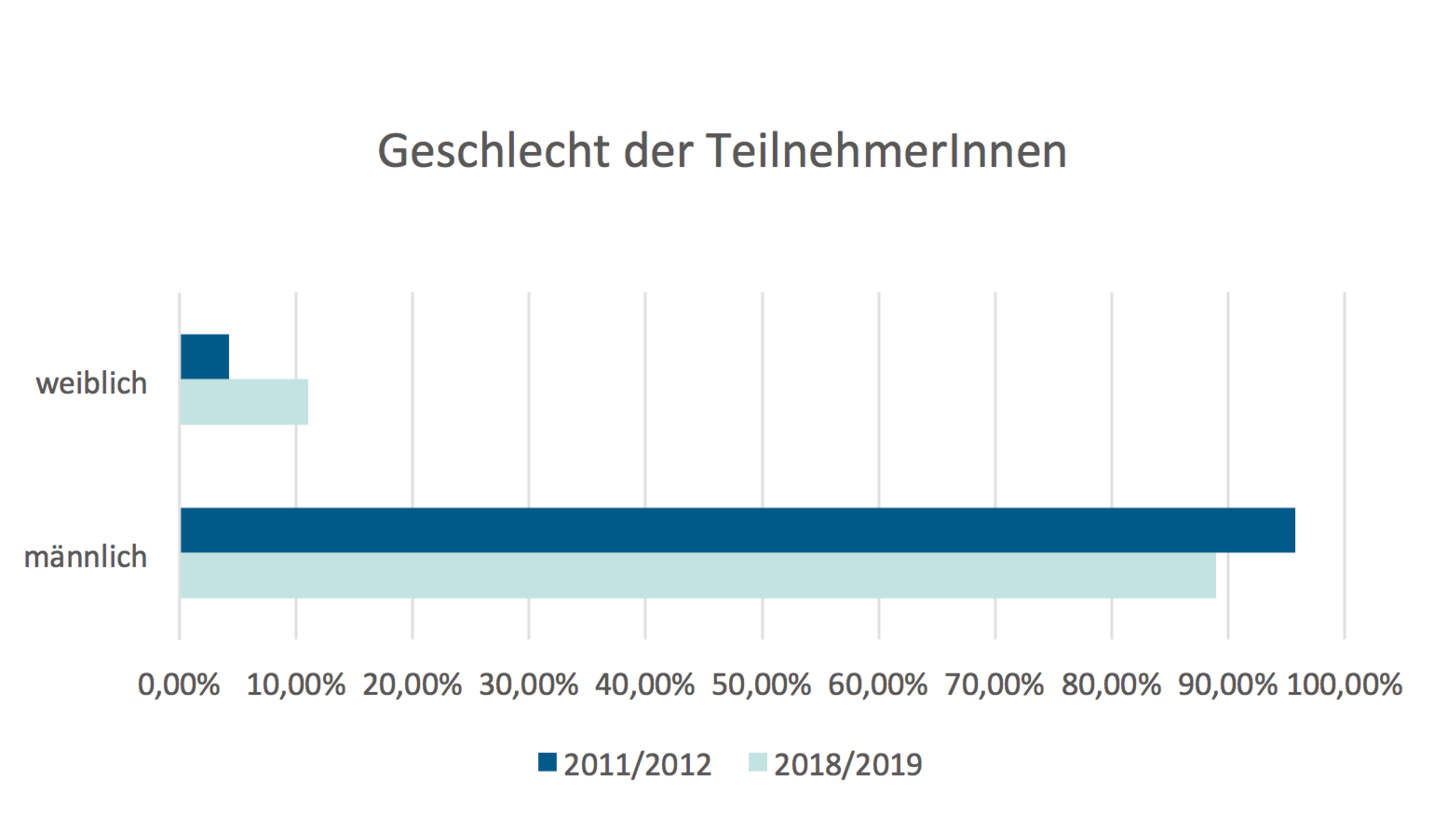
Hybrid-DRGs können eine relevante Säule der ambulanten Versorgung werden. Für viele Patienten stellt die ambulante Behandlung einer operativ zu therapierenden Erkrankung die erste Wahl dar. Nicht erforderlicher stationärer Versorgungsaufwand entfällt. Pflegepersonal in den Kliniken wird entlastet. Ambulante Maßnahmen verursachen geringere Kosten als ein vergleichbares Vorgehen im stationärem Setting [5]. Die Anzahl ambulant erbrachter Operationen im Krankenhaus von 1999 bis 2021 weist Handlungsbedarf auf.
Tabelle 2: Ambulante, sektorenübergreifende Versorgung § 115 SGB V
|
§ 115 b |
Ambulantes Operieren im Krankenhaus |
|
|
§ 115 e |
Tagesstationäre Behandlung |
|
|
§ 115 f |
Spezielle, sektorengleiche Vergütung (Hybrid-DRG) |
|
|
§ 115 g |
Behandlung in einer sektorenübergreifenden Versorgungseinrichtung |
|
|
§ 115 h |
Medizinisch pflegerische Versorgung durch sektorenübergreifende Versorgungseinrichtungen |
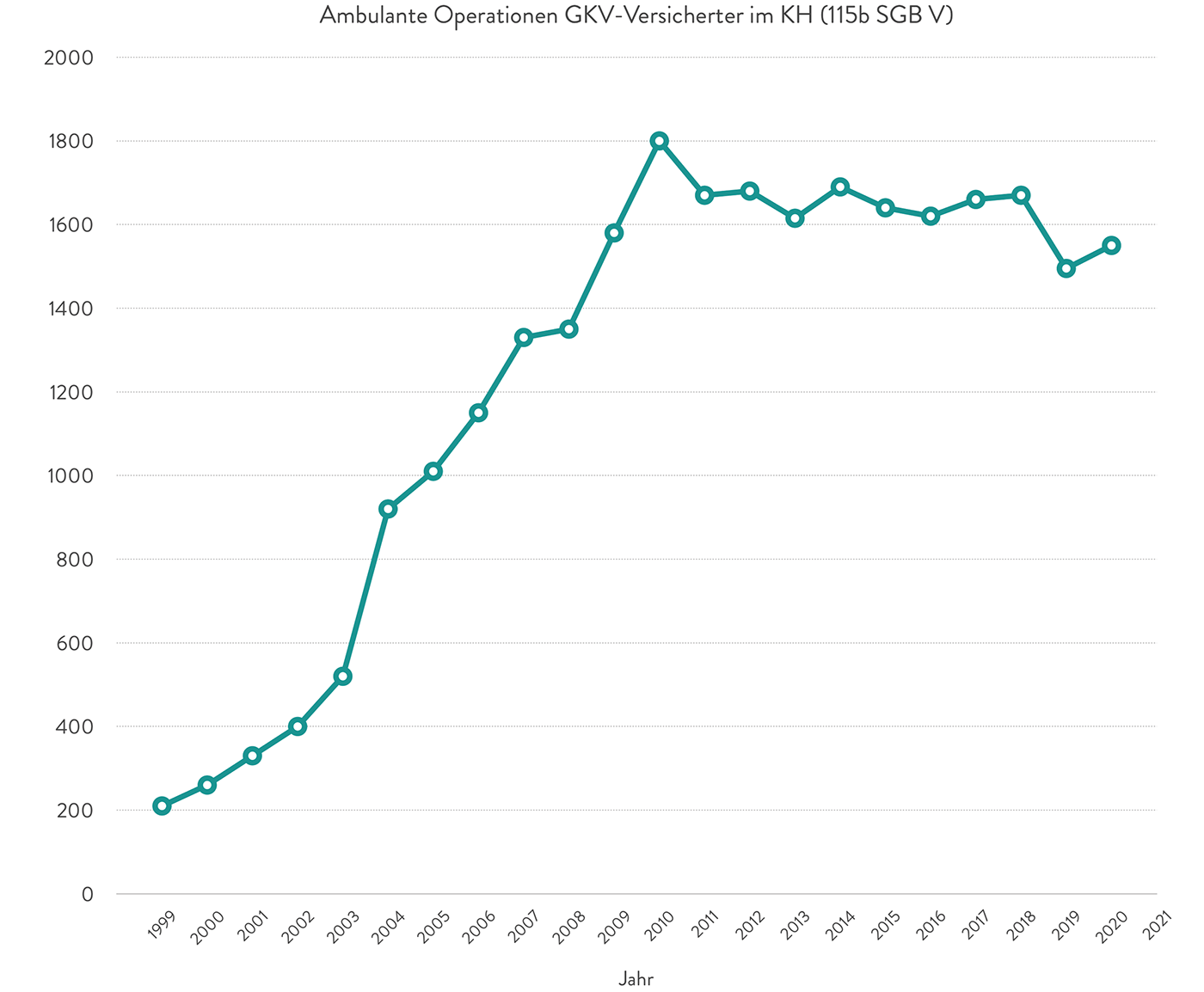
Abb. 1: Ambulante Operationen GKV-Versicherter im Krankenhaus (§ 115b SGB V) [6]
Praktisches Tutorial für Hybrid-DRGs
Aufnahmeart/Patientenpfad
Die Patienten sind – auch wenn sie bereits am OP-Tag entlassen werden – grundsätzlich stationär aufzunehmen. Dies gilt auch für Patienten, die bisher ambulant operiert worden wären. Mit dem Aufnahmesatz nach § 301 liegen alle Daten bereits vor und eine Umwandlung ambulant zu stationär/Hybrid-DRG ist aufwendig.
MVZ/Niedergelassene: Diese können nach Auffassung des BMG über EBM abrechnen, die Kassen lehnen das aber großenteils ab; für eine Abrechnung der H-DRG fehlte der Rechtsrahmen. Möglich war bei Vorliegen entsprechender Vereinbarungen, die Hybrid-DRG-Leistungen über die jeweilige Klinik in Rechnung zu stellen. Hier sind wie beim Honorararztsystem nachvollziehbare Kostenaufteilungen zu beachten gewesen, um Korruptionsvorwürfe und Scheinselbständigkeit zu vermeiden.
Aufnahmevertrag
Es gilt vorerst der reguläre stationäre Aufnahmevertrag.
Eine Ergänzung um die Abrechnung nach Hybrid-DRGs wird derzeit nicht als erforderlich angesehen.
Abrechnung
Ab dem 01.05.2024 liegt ein definitiver Abrechnungsmodus für H-DRGs vor.
Verweildauer
Nur bei einer Verweildauer von einem Tag (Entlassung sowohl am gleichen Tag oder am Folgetag zur Aufnahme) kann eine Hybrid-DRG ermittelt werden.
Nebendiagnosen/Kodierung
Die Gruppierung in eine Hybrid-DRG erfolgt nicht bei einem PCCL > 2. Insofern ist die Kodierung von Nebendiagnosen von zentraler Bedeutung. Die Nebendiagnosen sollten beim Aufnahmegespräch bereits dokumentiert werden.
Kontextfaktoren sind zu beachten. Liegt exemplarisch als Begleiterkrankung eine bösartige Neubildung vor, ist keine Hybrid-DRG abrechenbar. Zu beachten sind die sich hieraus ergebenden Sonderfälle. Beispiel: Ein Patient, der aufgrund eines PCCL > 2 nicht als Hybrid-DRG gruppiert wird, sondern als reguläre DRG, wird bei Entlassung am Tag der Aufnahme (Same Day) vom MD vermutlich nicht als vollstationäre DRG anerkannt, sondern nur als AOP. Auch die Frage der Abrechnung von Simultaneingriffen ist bisher ungeklärt und könnte zu vermehrtem zweizeitigen Vorgehen führen.
Wiederaufnahmen
Die Hybrid-DRGs unterliegen nicht den Fallzusammenführungsregeln der Fallpauschalenvereinbarung; daher ist aktuell davon auszugehen, dass keine Fallzusammenführung bei einer Wiederaufnahme eines Patienten stattfindet.
Fahrtkosten
Für Fahrtkosten gelten nach aktuellem Stand die gleichen Voraussetzungen wie bei stationärer Behandlung bzw. Aufnahme zu einer ambulanten Operation.
Zuzahlung
Die Zuzahlung ist in allen Fällen zu erheben, bei denen eine stationäre Aufnahme erfolgt. Hybrid-DRGs sind zum jetzigen Zeitpunkt nicht auszunehmen.
Patienten mit privater Vollversicherung
Für privatversicherte Patienten erfolgt gemäß § 1 Abs. 3 Satz 3 KHEntgG die Abrechnung über Hybrid-DRGs, sofern die Leistung durch das Krankenhaus erbracht wird; bei ambulanten Leistungen außerhalb des Krankenhauses ist die GOÄ maßgeblich (Stellungnahme PKV zum Verordnungsentwurf).
Bei Abrechnung durch das Krankenhaus ist damit neben der Hybrid-DRG die geminderte GOÄ-Abrechnung möglich (vgl. Stellungnahme PKV: „Die Überführung der Katalog-Leistungen in die neue Vergütungsform der Hybrid-DRGs lässt die Möglichkeit der Krankenhäuser, Wahlarztleistungen zu erbringen, unberührt“).
Ob die PKVen es auf Dauer akzeptieren, vor allem bei Same-Day-Fällen, neben der Hybrid-DRG die geminderte GOÄ zzgl. ggf. Pflege-BWR zu bezahlen, wird sich zeigen. Entsprechend ist aktuell davon auszugehen, dass bei Abrechnung einer Hybrid-DRG mit einer Übernachtung auch Versicherungsschutz für die Wahlleistung Unterkunft besteht. Bei Abrechnung als DRG mit einer Verweildauer von mindestens zwei Nächten ist die medizinische Behandlungsnotwendigkeit zu prüfen und zu dokumentieren; das Prüfrisiko ist auch bei PKV-Patienten gegeben.
Hinweis zur GOÄ-Abrechnung bei stationären Leistungen: Hier ist anders als bei ambulanten Leistungen die persönliche Leistungserbringung zu beachten! Ggf. kann ein gesonderter Wahlarzt für die einzelnen Hybrid-Leistungen benannt werden.
Umgang mit GKV-Zusatzversicherten (Wahlleistung Unterkunft und Wahlleistung Arzt)
Bei GKV-Zusatzversicherten ist analog zu den vollversicherten PKV-Patienten zu erwarten, dass der Versicherungsschutz für Wahlleistung Unterkunft und hier auch Wahlarzt im Rahmen der Hybrid-DRG-Behandlung gegeben ist, sofern die Leistung vom Krankenhaus erbracht wird.
Umgang mit Externen (Niedergelassene/(eigene) MVZ/Belegärzte), die die Leistung in unseren Kliniken erbringen
Belegarztleistungen: Im Entwurf der Verordnung stand hierzu, dass Belegarzt und Krankenhaus sich einigen müssen, wer abrechnet und in welcher Höhe die Aufteilung erfolgt.
Externer Niedergelassener/(eigene) MVZ Mitarbeitende: Rechnet ein Niedergelassener die Hybrid-DRG ab, dann muss eine Vergütung mit diesem über die Inanspruchnahme OP/Nachsorge sowie ggf. Übernachtungsleistung des Patienten im Krankenhaus vereinbart werden, auch wenn der Niedergelassene keine zusätzliche Pflege abrechnen kann.
Empfehlung: Prüfung der Vertraglichkeiten, ggf. Ergänzung um Hybrid-DRGs. Bei allen Vereinbarungen zur Aufteilung der DRG-Honorare müssen die Gefahr der Scheinselbständigkeit ebenso wie mögliche Korruptionstatbestände beachtet werden.
Wechselwirkungen zum Budget/Pflegebudget
Gemäß Entwurf der Hybrid-DRG-Verordnung war bislang vorgegeben, Hybrid-DRG-Fälle des Krankenhauses mit Pflege-BWR und PEW des Hauses abzurechnen; damit wäre im Rahmen der Budgets eine Vorausschätzung der Anzahl Hybrid-DRGs erforderlich (als „E1-Hybrid“, inklusive der bislang AOP-Fälle) und es würde nur eine leichte Absenkung des PEW erfolgen; ansonsten bliebe das Pflegebudget unberührt (keine Abzugsposition).
Kliniken, die bisher für AOP einen Abzug im Rahmen der Erstellung des Pflegebudgets vorgenommen haben (bspw. Pflegeaufwand 20 Minuten je Fall), müssen die Anzahl der AOPs um die Hybrid-DRGs korrigieren.
Bei Hybrid-DRG-Fällen, die nicht vom Krankenhaus abgerechnet werden (bspw. Niedergelassene, MVZ) und Leistungen in der Klinik in Anspruch nehmen, ist zu prüfen, ob hierfür ein Abzug stattfinden muss (v.a. bei Übernachtung).
Bei der Ermittlung des Katalogeffekts wird die Herausnahme der Hybrid-DRGs zu berücksichtigen sein; insofern sinkt die bislang vereinbarte Summe der Bewertungsrelationen.
Vorstationäre Leistungen
Der Beginn der Leistung wird auf den „Zeitpunkt, an dem die Maßnahmen zur Operationsvorbereitung und -planung in der Einrichtung, in der die Operation durchgeführt wird“, festgelegt.
Eine vorstationäre Abrechnung gemäß § 115a SGB V durch das Krankenhaus wird hier nicht möglich sein.
Nachsorge
Nach § 1 der Verordnung endet die Leistung mit dem Abschluss der postoperativen Nachbeobachtung, jeweils in der Einrichtung, in der die Operation durchgeführt wird. Gemäß Begründung ist vorgegeben, dass die Nachsorge, die erforderlich werden kann, um den Behandlungserfolg zu sichern, grundsätzlich Aufgabe der vertragsärztlichen Versorgung ist. Diese Kosten sind in der Hybrid-DRG somit nicht einkalkuliert und daher nicht ohne gesonderte Abrechnungsmöglichkeit zu tragen.
Eine nachstationäre Abrechnung gemäß § 115a SGB V wird hier nicht möglich sein.
PpUGV
Die stationären Aufnahmen müssen in den Systemen einer Station zugeordnet werden. Hierzu empfiehlt sich eine Aufnahmestation, die nicht der PpUGV unterliegt, die Pflegekosten aber dem Pflegebudget zugeordnet werden. Dies entspricht auch der Intention des Gesetzgebers, zusätzlich zur Hybrid-DRG Pflege-Bewertungsrelationen und damit die Kosten der Pflege abzurechnen.
Dokumentation/MD-Risiko
Die Dokumentation der stationären Behandlungsnotwendigkeit sowie der korrekten OPS und ICD ist von besonderer Bedeutung. Zu erwarten ist eine MD-Prüfung v. a. der Fälle mit zwei Tagen Verweildauer, die bei einem Tag Verweildauer über eine Hybrid-DRG abgerechnet worden wären.
Qualitätssicherung
Derzeit ist davon auszugehen, dass die QS-Bögen sowohl bei ambulanten wie auch stationären Fällen auszufüllen sind.
Patientensteuerung
Anpassungen der Behandlungspfade ambulant/stationär sind erforderlich.
Empfehlungen für die Praxis
Im ersten Schritt muss in einem Krankenhaus geklärt werden, wie die Patienten, die im Rahmen einer Hybrid-DRG in Kliniken behandelt werden, zu detektieren sind. Folglich ist bei der primären ärztlichen Sichtung in Kenntnis von Komorbidität und sozialem Umfeld das „Behandlungssetting“ festzulegen. Hybrid-DRGs sind zwingend einer Fachabteilung und Station zuzuordnen.
Erst die Auswertungen der Grouper werden uns die Systematik nachhaltig verstehen lassen. Zudem bleiben ausstehende Abrechnungen abzuwarten.
Die neuen Hybrid-DRGs sollen eine Ambulantisierung der gesundheitlichen Versorgung im Interesse der betroffenen Patienten befördern. Sie tragen zu einer Entlastung der Krankenhäuser bei. Zudem wird auf diese Weise eine wirtschaftliche Erbringung der Leistung in einem klinischen Setting erzwungen. Es bedarf hierfür definitiv der strukturellen und baulichen Anpassung unserer Krankenhäuser in Deutschland!
Wir Allgemein- und Viszeralchirurgen haben beispielhaft als Krankenhaus der Maximalversorgung in Hamburg mit angeschlossenem (ambulanten) Operationszentrum in Form von drei zusätzlichen Sälen bis Ende März 2024 16 Hybrid-DRGs erbracht. Vierzehn einfache Leistenhernienversorgungen und zwei Exzisionen eines Sinus pilonidalis. Aus der praktischen Beschäftigung mit den Grouper-Ergebnissen resultierte, dass weder Leistenbruchrezidive noch Nabelhernieneingriffe mit Netzimplantationen in Sublay-Position (PUMP) in Hybrid-DRG führen. Auch die Deckung nach Exzision eines Sinus pilonidalis mit Karydakis-Plastik sind exkludiert. Beide Eingriffsarten stehen auf der Liste der Krankenkassen für eine Erweiterung des Katalogs ab dem 01.01.2025.
Aktueller Sachstand zur Abrechnung
Gesetzgebung
Änderungsvereinbarung zur Fallpauschalenvereinbarung 2024
Gemäß § 3 Abs. 2 der Vereinbarung zur Umsetzung des Abrechnungsverfahrens der speziellen sektorengleichen Vergütung gemäß § 115f SGB V (Hybrid-DRG) im Rahmen der Datenübermittlung gemäß § 301 Abs. 1 und 2 SGB V (Hybrid-DRG-Umsetzungsvereinbarung) vom 6. Februar 2024 haben sich die DKG, der GKV-Spitzenverband und der PKV darauf verständigt, die Anlage 3c der Fallpauschalenvereinbarung 2024 zu streichen. Dies wird im Rahmen einer Änderungsvereinbarung formell umgesetzt [3].
Hybrid-DRG-Umsetzungsvereinbarung
Datenübermittlung gemäß § 301 Abs. 1 und 2 SGB V bzw. § 17c Abs. 5 KHG
Die DKG und der GKV-SV haben sich auf eine Vereinbarung zur Umsetzung des Abrechnungsverfahrens der speziellen sektorengleichen Vergütung gemäß § 115f SGB V (Hybrid-DRG) im Rahmen der Datenübermittlung gemäß § 301 Abs. 1 und 2 SGB V (Hybrid-DRG-Umsetzungsvereinbarung) verständigt. In der Vereinbarung werden die Grundlagen der Abrechnung der Hybrid-DRG sowie die Vorgehensweise bei der Datenübermittlung zu Abrechnungszwecken geregelt. Für den Leistungsbereich der PKV wurde zwischen DKG und PKV-Verband eine eigene Umsetzungsvereinbarung (PKV-Hybrid-DRG-Umsetzungsvereinbarung) abgeschlossen. Die Vereinbarungen treten rückwirkend zum 1. Januar 2024 in Kraft und gelten für Hybrid-DRG-Fälle mit Aufnahme der Patientin oder des Patienten vom 1. Januar 2024 bis zum 31. Dezember 2024 [3].
Praxis
Eine Abrechnung findet bei uns im Haus aktuell noch nicht statt. Derzeit mögliche Zwischenabrechnungen bedeuten viel bürokratischen Aufwand. Der Startschuss für eine reguläre monetäre Vergütung fällt am 1. Mai 2024. Wir dürfen gespannt sein!
Hybrid-DRG-Umsetzungsvereinbarung (08.02.2024) [3]
•Tritt rückwirkend zum 01.01.2024 in Kraft
•Gilt für Hybrid-DRG-Fälle mit Aufnahmedatum 01.01.2024 bis 31.12.2024
•Vereinbarung für GKV und PKV getrennt, jeweils angepasst
•Hybrid ist Hybrid, sobald es der Grouper definiert
Abrechnung
•Alle Leistungen abgegolten
•Keine Erhebung von Zuzahlungen
•Keine weiteren Zusatzentgelte, Zu- oder Abschläge oder sonstige Entgelte
•Abrechnung von weiteren Entgelten mit der Abrechnung der Hybrid-DRG ausgeschlossen (Bluter?, Dialyse?)
•Keine Abrechnung über Vergütungssystematik nach § 115b SGB V
•Bei vollstationärer Aufnahme am Tag der Entlassung, in unmittelbarem Zusammenhang mit § 115f SGB V, -> Zusammenfassung der Falldaten
•Zahlungsfrist: 5 Tage
•Entlassmanagement ist Bestandteil der Leistungserbringung (Verordnung von Arzneimittel, Heil- und Hilfsmitteln, Krankentransport, häusliche Krankenpflege, AU)
Literatur
[1] Bundesgesetzblatt Teil I: Verordnung über eine spezielle sektorengleiche Vergütung (Hybrid-DRG-Verordnung) vom 19.12.2023
[2] Bär, Gerd: persönliche Mitteilung, Asklepios, 2024
[3] Hamburger Krankenhausgesellschaft, Rundschreiben Nr. 98/24 vom 08. Februar 2024
[4] Ambulantisierungspotential: Studie der Technischen Universität Berlin, 2023
[5] Wilke, Ralf: Vortrag Diskussionsforum der DGAV, 2024
[6] GBE-Bund, Barmer Krankenhausreport 2023
Tonus C: Ambulantes Operieren und Hybrid-DRG-Verordnung im Zeitalter der Krankenhausreform aus Sicht der Kliniken. Passion Chirurgie. 2024 April; 14(04): Artikel 03_02.