Stehen staatsanwaltschaftliche Ermittlungen Fallkonferenzen im Wege?
Maßnahmen zur Verbesserung der Patientensicherheit zielgerichtet zu managen, gewinnt im klinischen Alltag zunehmend an Bedeutung. Zu den Maßnahmen gehört z. B. auch der professionelle Umgang mit Behandlungsfällen, deren Verlauf nicht die gewünschte Richtung nahm. Den Behandlungsteams steht dafür das Instrument der „Mortalitäts- und Morbiditätskonferenz“ zur Verfügung, kurz: MoMo- oder M & M-Konferenz.
Diese reflektierenden Besprechungen von Fällen, deren Behandlungsverlauf sich als besonders komplikationsreich erwies oder die den Tod des Patienten im Laufe der Behandlung zur Folge hatten, sind Bestandteil der ärztlichen Aus- und Fortbildung und werden in vielen Ärzteteams praktiziert. Im Folgenden sprechen wir der Einfachheit halber von Fallkonferenzen.
Da die in Fallkonferenzen thematisierten Fälle naturgemäß kritisch bis sehr kritisch verlaufen sind, ist es nicht unwahrscheinlich, dass der eine oder andere dort zur Sprache kommende Behandlungsverlauf später Gegenstand staatsanwaltschaftlicher/polizeilicher Ermittlungen wird. Oft tragen Ärzte die Sorge an uns heran, dass die Dokumentation der Fallkonferenzen negative Auswirkungen auf das von einer Ermittlung betroffene Krankenhaus bzw. auf einzelne Mitarbeiter haben könnte, die in den ungünstigen Behandlungsverlauf involviert waren. Solche Ängste sind zwar nicht unberechtigt, aber die – ohnehin geringe – Gefahr, dass sich das befürchtete Szenario verwirklicht, lässt sich bannen. Im Folgenden erklären wir, wie das gelingt, und warum der Nutzen der Fallkonferenzen mögliche negative Konsequenzen deutlich überwiegt.
Daher vorab: Zum Wohle der Patienten plädieren wir nachdrücklich dafür, auf Fallkonferenzen als probates Instrument des Risikomanagements nicht zu verzichten – auch und gerade bei kritischen Fällen.
Fallkonferenzen: Ziele und Nutzen
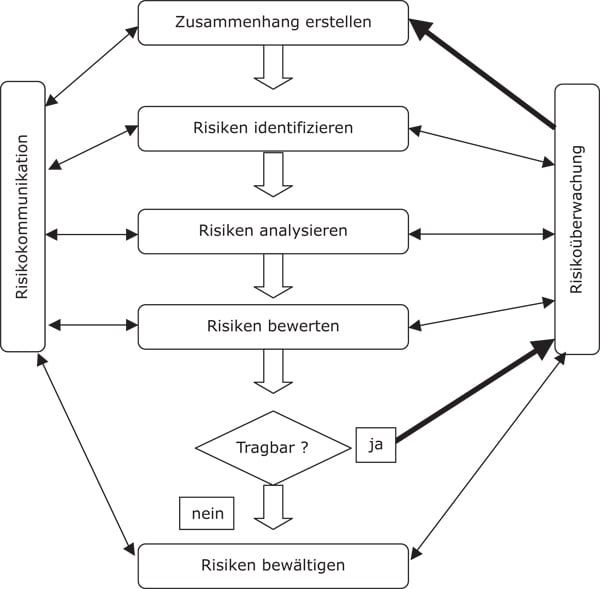
Es gibt zahlreiche Variationen von Fallbesprechungen, sowohl was das Strukturformat, als auch was die Teilnehmerschaft anbelangt. In deutschen Kliniken beobachten wir heterogene Formate. Vier davon veranschaulicht die folgende Grafik (Abb. 1).

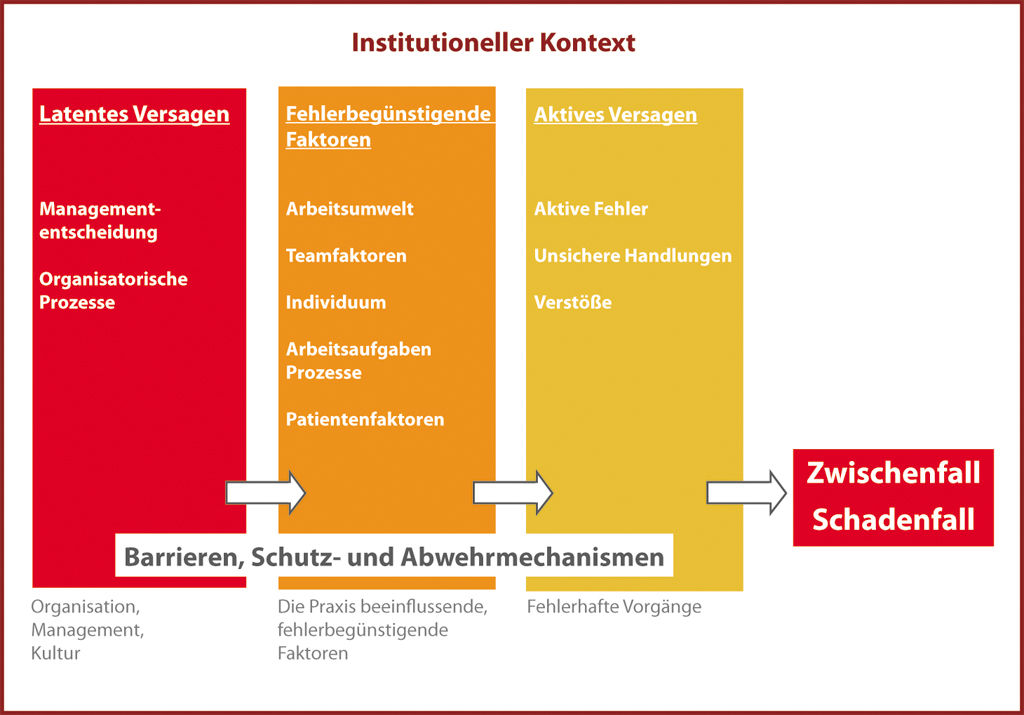
Eine Evidenz, welches der Formate das Lernen aus unerwünschten Behandlungsverläufen am besten fördert, gibt es bislang nicht. Welche Struktur auch gewählt wird: Ziel von Fallkonferenzen sollte es sein, herauszufinden, was in der besprochenen Behandlungsführung hätte besser gemacht werden können. Um dieses Ziel zu erreichen, kann das Augenmerk z. B. darauf gerichtet werden, welche menschlichen Fehler zum unerwünschten Behandlungsverlauf beigetragen haben und welche Faktoren zur Vermeidung dieser menschlichen Fehler hätten herangezogen werden können.
Das übergeordnete Ziel einer Fallkonferenz sollte es sein, anhand exemplarischer Fälle das individuelle Lernen zu fördern und gleichzeitig das Zusammenspiel im „System“ Krankenhaus positiv zu beeinflussen, damit Komplikationen am Patienten verhindert werden können.
Viele Ärzte berichten uns, dass man sich in den Fallkonferenzen der Herausforderung stellt, den jeweiligen Fall neutral darzustellen, um die behandelnden Ärzte nicht bloßzustellen. Diese Herangehensweise ist sinnvoll, aber nicht immer gelingt der Spagat: Driftet das offene Ansprechen von Fehlleistungen vom Exemplarischen ins Konkrete ab, endet so mancher Konferenzverlauf im Zank der Anwesenden und in Schuldzuweisungen. Das aber kann nicht Sinn einer Fallkonferenz sein und ebenso wenig die erwünschte Lernerfahrung für den teilnehmenden Ärztenachwuchs.
Damit sowohl individuelles Lernen als auch Organisationslernen stattfinden kann, empfehlen wir, Fallkonferenzen nicht nur stark durchzustrukturieren, sondern sie auch als separate Veranstaltung zu terminieren und die Teilnahme für verschiedene Berufsgruppen zu öffnen. Ein Moderator sollte dafür sorgen, dass man auf dem Pfad der neutralen Darstellung von Ursachen und Auswirkungen bleibt und eine sachliche Diskussion zum Behandlungsverlauf führt. Der Moderator kann zudem die Aufmerksamkeit gezielt auf die beitragenden Risikofaktoren und deren Bewältigung lenken.
So wird die Fallkonferenz zu einem sehr guten Instrument des Risikomanagements, welches tatsächlich ein erfolgreiches Lernen aus Fehlern möglich macht. Der Nutzen ist vielfältig:
• Wissenstransfer an den Ärztenachwuchs, z. B. Wissensgenerierung zu komplexen Behandlungsverläufen,
• Befähigung des gesamten Teams zur besseren Entscheidungsfindung,
• Verstehen von Behandlungsentscheidungen im Nachhinein,
• Erkennen von latenten Risikofaktoren,
• Förderung einer Sicherheitskultur im Krankenhaus.
Dokumentation: Beweis für schuldhafte Versäumnisse?
Kommen wir nun aber zurück zur Titelfragestellung: Kann die Dokumentation der Ursachen von unerwünschten Behandlungsverläufen einen negativen Einfluss auf den Ausgang eines darauffolgenden Ermittlungsverfahrens haben? Anders gefragt: Generiert man mit dem Protokoll einer Fallkonferenz mitunter Beweise für die Staatsanwaltschaft, die diese für den Beleg der Schuldhaftigkeit einzelner Behandelnder heranziehen kann?
Die Frage, ob man in Anbetracht dieser Befürchtungen bestimmte Behandlungsfälle erst gar nicht in die Fallvorstellung aufnehmen sollte, beantworten wir mit einem klaren „Nein“. Denn im Vordergrund stehen die wertvollen Erkenntnisse, welche die Konferenzteilnehmer beim Lernen aus einem spezifischen Fall gewinnen, und nicht die etwaige Aufdeckung von Fehlleistungen bei einer staatsanwaltschaftlichen Ermittlung. Die Sorge ist zwar nicht unberechtigt, die Gefahr, dass sich das befürchtete Szenario verwirklicht, kann man aber minimieren.
Ermittlungsverfahren: Hintergründe und Procedere
Im Gegensatz zur „regulären“ Behandlungsakte lässt sich die spezifische Dokumentation der Fallkonferenzen aus einer staatsanwaltlichen/polizeilichen Ermittlung heraushalten, indem sie bei der Ablage vom konkreten Fall abgekoppelt, also diesem nicht direkt zugeordnet wird.
Bevor wir die Details erläutern, geben wir verständnishalber einen Überblick darüber, wie ein staatsanwaltschaftliches/polizeiliches Ermittlungsverfahren üblicherweise vonstattengeht.
Wie kommt es zu einem Ermittlungsverfahren?
• Der Patient oder der Angehörige wenden sich an die Staatsanwaltschaft.
• Das Klinikpersonal weist auf patientengefährdende Organisationsmissstände hin.
• In der Presse werden Vorwürfe zu Behandlungsfehlern in einer Klinik erhoben.
Im Fall eines Ermittlungsverfahrens prüfen die Ermittlungsbehörden (Polizei und Staatsanwaltschaft) die persönliche Schuld einer (oder mehrerer) in die Behandlung involvierten Person(en). Voraussetzung für die Einleitung eines Ermittlungsverfahrens ist ein Anfangsverdacht. Dieser ist gegeben, wenn der Staatsanwaltschaft bzw. der Polizei hinreichende Anhaltspunkte dafür vorliegen, dass eine Straftat begangen wurde. Kenntnis über solche Anhaltspunkte bekommt die Staatsanwaltschaft/Polizei, wenn Strafanzeige bzw. Strafantrag gestellt wurde, oder über sonstige Informationswege (siehe Kasten oben).
Für Strafanzeigen gibt es keine Formvorschriften. Jede Person kann Strafanzeige erstatten, schriftlich oder mündlich. Von der Strafanzeige zu unterscheiden ist der Strafantrag. Ein solcher wird in der Regel von der Person gestellt, die durch die Straftat geschädigt wurde, oder von Vertretern dieser Person (z. B. Erben). Im Gegensatz zur Strafanzeige ist der Strafantrag an die Einhaltung bestimmter gesetzlich vorgegebener Formalitäten gebunden.
Ermittlungsverfahren, welche die Behandlung eines Patienten betreffen, werden überwiegend aufgrund von Strafanzeigen eingeleitet. Steht eine Körperverletzung im Raum, geht dem Verfahren ein Strafantrag voraus.
Erst der Strafantrag ermöglicht eine Strafverfolgung. Der Gesetzgeber hat bestimmte Straftatbestände festgelegt, die einen Strafantrag rechtfertigen. Eine einfache Körperverletzung beispielsweise wird nur dann zwingend verfolgt, wenn ein Strafantrag vorliegt. Ist dies nicht der Fall, kann eine Strafverfolgung nur stattfinden, wenn die Staatsanwaltschaft ein besonderes öffentliches Interesse bejaht und daher ein Einschreiten von Amts wegen für geboten hält.
Ermittlungsverfahren: Beschlagnahme von Behandlungsunterlagen
Soll bei einem Ermittlungsverfahren, das die fehlerhafte Behandlung eines Patienten zum Gegenstand hat, die persönliche Schuld einer in diese Behandlung involvierten Person nachgewiesen werden, setzt dies eine sorgfältige Prüfung des Behandlungsverlaufs voraus. Hierfür ist eine Auswertung der Behandlungsdokumentation unerlässlich. Deshalb werden, nachdem Strafanzeige oder Strafantrag erstattet wurde, in aller Regel zunächst sämtliche Behandlungsunterlagen durch richterlichen Beschluss beschlagnahmt. Nach Sichtung der Unterlagen wird darüber entschieden, ob eine Auswertung durch einen von der Staatsanwaltschaft beauftragten Gutachter erfolgt oder ob bestimmte in die Behandlung involvierte Personen zur persönlichen Vernehmung durch Polizei oder Staatsanwaltschaft geladen werden.
Im Falle einer persönlichen Ladung empfehlen wir dringend, den Termin nicht selbst wahrzunehmen, sondern einen Rechtsanwalt zu mandatieren. Der Verteidiger hat die Möglichkeit, sich durch Einsicht in die Ermittlungsakte über den Stand des Verfahrens zu informieren. Anstelle der persönlichen Vernehmung tritt dann eine schriftliche Stellungnahme des Anwalts zu den im Raum stehenden strafrechtlichen Versäumnissen (sogenannte Einlassung).
Auftrag der Staatsanwaltschaft
• Prüfung, ob gegen einzelne Personen strafrechtlich relevante Vorwürfe zu erheben sind
• Einleitung der Ermittlung oft zunächst gegen Unbekannt, später ggf. gegen einzelne Mitarbeiter
• Einholung von Gutachten
• Klärung, ob der Straftatbestand erfüllt ist
Unter den richterlichen Beschluss der Beschlagnahme von Behandlungsunterlagen fällt – zumindest theoretisch – auch das Protokoll der Fallkonferenz zum ermittlungsgegenständlichen Behandlungsverlauf. Allerdings ist uns bisher kein Fall bekannt, bei dem sich das Protokoll in einem Ermittlungsverfahren negativ ausgewirkt hätte. Die Angst vor Beschlagnahmung sollte daher nicht Anlass sein, auf das wertvolle Lerninstrument der Fallkonferenz zu verzichten.
Um sicherzugehen, ist es sinnvoll, Protokolle von Fallkonferenzen generell zu anonymisieren. Auf diese Weise ist die Zuordnung zu einem bestimmten Patienten nicht oder nur schwer möglich. Auch empfehlen wir, das Ergebnisprotokoll der Fallkonferenz nicht zu den Behandlungsunterlagen zu nehmen.
In der Praxis werden die Protokolle oft separat in einem zentral verwalteten Ordner abgelegt. Zwar unterliegt auch dieser rein formal einem richterlichen Beschlagnahmungsbeschluss. Um aber gezielt danach zu fragen, müssten die Ermittlungsbehörden Kenntnis davon haben, dass zu dem ermittlungsgegenständlichen Behandlungsverlauf eine Fallkonferenz stattgefunden hat, was in der Regel nicht der Fall ist.
Wenn die genannten Dokumentationsregeln eingehalten werden, ist die Gefahr negativer Konsequenzen von Fallbesprechungsprotokollen bei Ermittlungsverfahren sehr gering. Im Folgenden fassen wir diese Regeln noch einmal zusammen.
Dokumentationshinweise
• keine Aufbewahrung in der Patientenakte
• Anfertigung einer anonymisierten Version
• ggf. nur Dokumentation der abgeleiteten Maßnahmen
• ggf. Beurteilung des Protokolls durch unbeteiligten Dritten
Herold A. / Miller S. Safety Clip: Lernen aus Fehlern. Passion Chirurgie. 2015 November; 5(11): Artikel 03_02.