01.10.2011 Aus-, Weiter- & Fortbildung
Safety Clip: Risikomanagement als Führungsaufgabe

Bücher zum Thema „Klinisches Risikomanagement“ purzeln seit einigen Jahren gehäuft auf den Markt. Der Anstieg der Veröffentlichungen spiegelt die Aktualität des Themas in den Krankenhäusern wider. Der Grundtenor in vielen Buchbeiträgen: Einzelmaßnahmen zur Fehlerreduktion (z.B. Patientenarmband, OP-Checkliste, Vier-Augen-Prinzip etc.) sind hilfreich, um die Handlungssicherheit der Mitarbeiter zu erhöhen. Der gewünschte Effekt, ein „sicheres Krankenhaus“ zu werden, ließe sich aber nur durch ein strategisches Risikomanagement erzielen, das Eingang in den Führungsalltag von Krankenhausmanagern gefunden hat.
Die meisten Autoren sind sich einig, dass ein strategisches Risikomanagement nicht nur mehr Patientensicherheit und Wettbewerbsfähigkeit des Krankenhauses mit sich bringen kann, sondern auch zur Verbesserung des Behandlungsstandards und zur Reduktion von Haftpflichtschäden führen kann. Zusätzlich schafft Risikomanagement (RM) eine Transparenz für Risikofaktoren in Behandlungsprozessen und erhöht die Rechtssicherheit bei Behandlungsfehlervorwürfen.
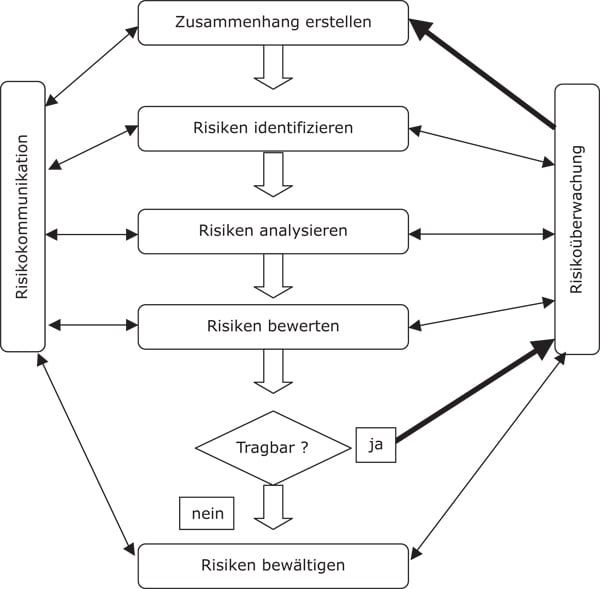
Die Einführung eines strategischen RM, welches das systematische Durchlaufen des Risikomanagementprozesses nach der ONR 49001 (siehe Abb. 1) ermöglicht, ist für viele Krankenhäuser eine große Herausforderung. Der Königsweg eines umfassenden RM – nämlich, klinisches und ökonomisches Risikomanagement miteinander zu verbinden, um die monetären Auswirkungen von risikobehafteten Prozessen darstellen und steuern zu können –, ist eine Mammutaufgabe, die erst wenige Krankenhäuser beherrschen. Hilfreiche Publikationen dazu lassen noch auf sich warten.
Abb. 1: RM-Prozess
Viele Krankenhäuser machen sich aber schon einmal auf den Weg, ein klinisches Risikomanagement zu etablieren. Den RM-Prozess behindern jedoch in der Regel mindestens zwei große Stolpersteine, die eigentlich gute Ansätze, mit Risiken umzugehen, in ihrer Effektivität einschränken und die eine Weiterverarbeitung identifizierter Risiken verhindern. Die erste zu überwindende Hürde, die viele Krankenhäuser lieber umgehen anstatt sie zu nehmen, ist die Formulierung einer Risikostrategie. Die zweite Hürde ist die Risikokommunikation.
Risikostrategie:
Fehlt ein strategischer Überbau, läuft man Gefahr, Risikomanagement als eine Aneinanderreihung von Einzelmaßnahmen zu praktizieren. Die Sinnhaftigkeit der Maßnahmen ist zwar erkennbar und den Mitarbeitern leicht vermittelbar, es fehlt aber die Kontrolle. Um Risikomanagement im Klinikalltag konsequent umzusetzen und die Fehlerreduktion effizient zu gestalten, ist ein Kontrollüberbau aber notwendig. Fehlt eine genaue Beschreibung des RM-Prozesses, kann es sein, dass nach einer Risikoinventur die Einleitung der Risikobewältigung auf der Strecke bleibt, da die dazu erforderlichen Ressourcen unterschätzt wurden und nicht bereitgestellt werden können.
Das Wissen um die hauseigenen Risiken ist zwar wichtig, aber nur der erste Schritt im Risikomanagement. Ohne konkrete Planung der Risikobewältigung schafft sich eine Krankenhausleitung ein zusätzliches Risiko, den Vorwurf eines Organisationsverschuldens auf sich zu laden, da trotz Kenntnis diverser Risiken keine erkennbaren Gegenmaßnahmen eingeleitet wurden.
Erst mit der Formulierung einer Risikostrategie kann die aktive Steuerung von Risiken Form annehmen und der gesamte Prozess durchlaufen werden.
Eine Risikostrategie umfasst
- eine Absichtserklärung der Krankenhausleitung, wohin sich das Krankenhaus bezüglich des Umgangs mit Risiken entwickeln möchte („Was wollten wir erreichen?“)
- die Formulierung des Prozesses, der zur Risikosteuerung eingeführt werden soll (z.B. nach ONR 49001)
- die genaue Definition der Ziele des Risikomanagements (z.B. Reduktion der Anspruchsstellungen um … %; Erhöhung der Patientensicherheit, gemessen an den Ergebnissen aus Patientenbefragungen; Reduktion der Zwischenfälle im Umgang mit Medikamenten um … %; Reduktion von forensischen Risiken für ärztliche Mitarbeiter; Aufbau einer sicherheitsfördernden Arbeitsumgebung etc.) und die Festlegung von Kennzahlen zur Messung des Zielerreichungsgrades
- die Festlegung der Aktivitäten des Risikomanagements und der geeigneten Instrumente (z.B. Durchführung von Risiko-Audits; Einführung eines CIRS) sowie eines Dokumentationsmodus‘ für Risiken und ihre Bewertung (z.B. geeignete Software)
- das Setzen von Rahmenbedingungen (z.B. Ernennung von Risikomanagern; Budgetbereitstellung und -bezifferung; Einbettung in das Qualitätsmanagement etc.)
- eine Beschreibung der Verantwortlichkeiten für die Risikosteuerung (z.B. Festlegung von Risikoeignern; Beauftragtenwesen) und die Verpflichtung der Verantwortlichen zur Risikobewältigung in Abhängigkeit von der Bewertung der Risiken
- eine Beschreibung der Risikobewältigungsmodalitäten in Abhängigkeit vom Risikopotenzial
- eine geänderte Einstellung der Akteure im Schadensfall hin zu einem non-punitiven Umgang mit Fehler- und Schadenssituationen
Risikokommunikation:
Ein zweiter Stolperstein, dem Verantwortliche in Kliniken oft begegnen, ist die Einstellung der Mitarbeiter: Mangelndes Risikobewusstsein und Resistenz gegenüber Veränderungen sowie gegenüber der Integration neuer, risikobewusster Verhaltensweisen im klinischen Alltag sind häufig auftretende Phänomene. Viele Führungsverantwortliche in Kliniken sind ratlos, wenn sie feststellen, dass risikopräventive Maßnahmen trotz Verankerung in Dienstanweisungen und unzähligen Hinweisen bei Schulungen, in Teamsitzungen oder bei Morgenbesprechungen nicht eingehalten werden. Obwohl Patientenarmbänder eingeführt wurden, schauen Mitarbeiter beim Blutabnehmen oft nicht darauf. Trotz Vorgabe, dass bei Patiententransporten auf dem OP-Tisch die Bauchgurte angelegt werden müssen, hängen die Gurtteile immer wieder seitlich herunter. Obwohl die Verwendung von OP-Checklisten beschlossen wurde, endet das Quittieren der Kontrollschritte immer kurz nach dem Einleitungsprozess. Trotz klarer Vorgabe, was bei Änderungen von OP-Plänen zu tun ist, wird die Reihenfolge kurzfristig und ohne Angabe von Gründen geändert. Das sind nur einige Beispiele von vielen.
Der Aspekt „Risikokommunikation“ im RM-Prozess beinhaltet nicht nur die Information der Mitarbeiter über die Risiken in ihrer Abteilung und die Bitte um Beachtung von Dienstanweisungen, sondern zielt auch auf die Veränderung von Verhaltensweisen durch die Schaffung eines Risikobewusstseins ab. Hier sind Führungsverantwortliche besonders gefragt, ihre Art der Kommunikation mit den Mitarbeitern über das Informieren hinaus zu verändern und zu erweitern. Es gibt Kommunikationsmöglichkeiten, die das Verhalten der Mitarbeiter tatsächlich beeinflussen können.
Risikobewusstes Handeln fördern
Werden bei einer Risikoanalyse oder im Zwischenfallerfassungssystem Risiken in einem Verantwortungsbereich identifiziert, ist es wichtig, diese als Führungskraft nicht abzustreiten oder zu verharmlosen. Vielmehr sollten diese Risiken in Besprechungen thematisiert werden, um auch die Meinung der Mitarbeiter dazu einzuholen. Durch gezielte Fragestellung – z.B. „Welche Veränderung muss es geben, damit dieses Risiko sich nicht realisiert?“ – lassen sich die Optionen der Risikobewältigung zusammentragen. Werden dann konkrete Maßnahmen beschlossen und Handlungsverantwortliche benannt, kann die Frage der Führungskraft, „Woran erkennen wir, dass sich eine Veränderung ergeben hat?“, bei der Risikobewältigung eine Orientierungshilfe sein. Essenziell ist, dass die Führungskraft jederzeit das Signal aussendet, die Risikobewältigung zu unterstützen.
Wenn Sicherheitsrisiken immer wieder zum Thema in Besprechungen/Übergaben gemacht werden, und gezielt Diskussionsinput zur Steigerung der Patientensicherheit eingefordert wird, bildet sich risikobewusstes Handeln aus. Fragestellungen wie „Welche Probleme erwarten wir heute bei Patient XXX und was genau tun wir zur Vermeidung dieser Komplikationen?“ oder „Welche organisatorischen Vorkehrungen müssen wir heute treffen, um den Behandlungsfortgang bei Patient YYY zu gewährleisten?“ wirken unterstützend. Bei vielen Mitarbeitern herrschen Grundannahmen vor, die Lernvorgänge blockieren, z.B. „Fragen stellen, bedeutet unwissend oder ignorant zu sein“, „Es ist unangenehm, Kollegen zu kritisieren oder ihnen etwas zu sagen, was sie nicht hören wollen.“ Fragen und Kritik der Mitarbeiter willkommen zu heißen, ist ein Bestandteil einer Führungskultur, die Mitarbeiter dazu anhält, sich Gedanken über Lösungswege zu machen und nicht nur einfach eine Aufgabe wie immer zu erledigen.
Bei Behandlungsfehlervorwürfen unterstützen
Eine besondere Aufgabe der Führungskräfte ist der Umgang mit Mitarbeitern, die an der Verursachung eines Behandlungsfehlers oder -zwischenfalls direkt beteiligt waren. In einem persönlichen Gespräch mit dem betroffenen Mitarbeiter sind die Ursachen für das fehlerhafte Handeln zu finden und dann ist zu unterscheiden, in welchem Maße die Fehlleistung in Abhängigkeit von organisationsbedingten Faktoren geschah und in welchem Maße der Mitarbeiter persönlich für die Fehlleistung verantwortlich gemacht werden kann. Im Sinne einer guten Risikokommunikation besteht hier die Chance, gemeinsam mit dem Mitarbeiter herauszufinden, welche Handlungsalternativen bestanden haben. Ein solches Gespräch dient neben der Klärung, welche Inhalte eine rechtfertigende Stellungnahme haben soll, auch als Lernereignis, das dem Mitarbeiter neue Verhaltensweisen zur Risikoprävention eröffnet.
Kommunizieren von Sicherheits- und Qualitätszielen
Hat man als Führungsverantwortlicher im Sinne der Risikostrategie auch Sicherheitsziele für die eigene Abteilung/die gesamte Organisation definiert (z.B. vollständige Erfassung von nosokomialen Infektionen; Händehygiene bei der Visite), lässt sich der Handlungsfokus der Mitarbeiter immer wieder auf diese Ziele richten. Mit einer Risikostrategie haben Führungskräfte bessere Argumente, wenn es darum geht, Mitarbeiter zu Verhaltensänderungen zu motivieren. Man wird als Führungskraft auch in Situationen kommen, in denen Mitarbeiter bestimmte Maßnahmen zur Risikovermeidung vorschlagen, die aber im Sinne der Strategie oder ökonomisch nicht vertretbar sind. Auch hier unterstützen klare Festlegungen die Gegenargumentation. Die in der Strategie festgelegte Risikobewertung kann einen Anhaltspunkt geben, welche Risiken in der Bearbeitung zu priorisieren sind. Eine Risikostrategie rechtfertigt sowohl den Beschluss als auch die Ablehnung einer Präventionsmaßnahme.
Findet das Thema „Risikoprävention“ Eingang in die täglichen Kommunikationsstrukturen und stellen Führungskräfte die richtigen Fragen, mit denen die Mitarbeiter zu risikobewusstem Handeln angehalten werden, ist ein wichtiger Schritt hin zur Risikoreduktion in einer Klinik getan.
Und wenn das ganze Reden nichts hilft, gibt es immer noch die Alternative, sicherheitsbewusstes Verhalten vorzuleben oder kleine Sicherheitsverstöße aktiv zu korrigieren, um dem Mitarbeiter zu signalisieren, welchen Stellenwert das Management der Klinik der Risikoprävention einräumt.
Herold A. Safety Clip: Risikomanagement als Führungsaufgabe. Passion Chirurgie. 2011 Oktober; 1(10): Artikel 03_01.
Autor des Artikels
Angela Herold
GRB Gesellschaft für Risiko-Beratung mbH, MünchenWerner-Eckert-Str. 1181829München kontaktierenWeitere aktuelle Artikel
04.05.2026 Akademie aktuell
Trainingskurs für minimalinvasive Chirurgie im Olympus Center Hamburg
Hands on: Trainingskurs für die minimalinvasive Chirurgie im Olympus Center Hamburg am 11.-12. Juni 2026
04.05.2026 Aus-, Weiter- & Fortbildung
BDC Starterpaket – das günstigste Weiterbildungspaket der Chirurgie!
BDC-Weiterbildungspaket inklusive Seminar, Mitgliedschaft und vielen Extras!
01.04.2026 Aus-, Weiter- & Fortbildung
Multitalent für die ambulante Versorgung: Medizinische Fachangestellte werden in Praxen ausgebildet
Keine Praxis läuft ohne sie – die Medizinischen Fachangestellten, kurz: MFA. Die gut ausgebildeten Praxismitarbeitenden verfügen über Fachkenntnis, soziale Kompetenz und Organisationstalent.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.