Wie können Medikationsfehler vermieden werden?
1. Definition: Was heißt Arzneimitteltherapiesicherheit
Arzneimitteltherapiesicherheit (AMTS) ist die Gesamtheit der Maßnahmen zur Gewährleistung eines optimalen Medikationsprozesses mit dem Ziel, Medikationsfehler und damit vermeidbare Risiken für den Patienten bei der Arzneimitteltherapie zu verringern [1].
2. Ursachenanalyse: AMTS ist immer noch sehr fehleranfällig
Neben den Infektionsgefahren stellen die Medikationsfehler eine besonders häufige Gefahr für die Patientinnen und Patienten im Krankenhaus dar. Immer wieder kommt es zu typischen Medikamentenverwechslungen, falschen Dosierungen, Fehlern bei der Prüfung von Wechselwirkungen, beim Richten der Medikamente oder bei der Verabreichung.
Auf Basis langjähriger Analysen von CIRS-Fällen wird deutlich, dass die Meldungen im Kontext AMTS nach wie vor einen hohen Anteil einnehmen. Informationen dazu finden sich in den unterschiedlichen Veröffentlichungen, wie zum Beispiel in den Rote-Hand-Briefen der Apotheker, in Publikationen nach CIRS-Fällen, Leitlinien und Empfehlungen der Fachgesellschaften, aber auch in den Qualitätsdokumenten wie SOPs, VAs oder Standards.
Kein Informationsdefizit, aber ein Handlungsdefizit
Aus der Sicht des Risikomanagements ist zu konstatieren, dass in den Organisationen in der Regel kein Informationsdefizit vorliegt, sondern mehr oder weniger begründete Einschränkungen bei der Beachtung und Umsetzung bereits definierter Handlungsanweisungen. Die Gründe dafür liegen sicherlich in der besonderen Arbeitsteilung, in der Personalfluktuation und in zufälligen Ereignissen, die einen gerade begonnenen Medikationsprozess unterbrechen, weil sie sofort abgearbeitet werden müssen. Zum Beispiel schränken Unterbrechungen und Störungen oft das systematische Richten und Kontrollieren der Medikamente im Vieraugenprinzip ein. Damit erhöht sich die Fehlerrate. Doppelkontrollen oder die Beachtung des Vieraugenprinzips bleiben bei Medikationsprozessen durchaus auch durch Zeitmangel auf der Strecke.
Hohe Arbeitsauslastung sowie aktuell Anforderungen zur Bewältigung der COVID-19-Pandemie erschweren ebenso die regelhafte Kontrolle von Zwischenschritten innerhalb des Prozesses. Die Mitarbeitenden fallen teilweise wieder in alte Routineabläufe zurück. Damit besteht die Gefahr, dass bereits definierte und wirksame zusätzliche Kontrollmaßnamen unterbleiben. Stress und Hektik im Stationsalltag schwächen darüber hinaus die Konzentrationsfähigkeit der Mitarbeitenden.
Störungen im Informationsfluss
Hierarchiedenken erweist sich außerdem auch an dieser Stelle als eine mögliche Fehlerquelle, wenn es verhindert, dass notwendige Nachfragen rechtzeitig gestellt werden. Der möglichst sichere und schnelle Informationsfluss vor einer Medikation kann ferner gestört werden, wenn die oder der Verantwortliche dafür nicht oder nur verzögert erreicht werden kann.
Die zielgerichtete und effektive Kommunikation zwischen ärztlichem Personal und Pflegekräften ist also von besonderer Bedeutung. Gleichzeitig lassen sich viele Fehler verhindern, wenn das Medikationsverfahren mit tauglichen technischen Kontrollmöglichkeiten abgesichert wird, die mögliche Kommunikationsprobleme kompensieren.
Um Fehler im Medikationsprozess wirksam zu verhindern oder in ihrer Schwere zu mindern, rücken zwei Komponenten in den Vordergrund: Wirksame technische Lösungen durch Vorgabe verpflichtender Kontrollschritte auf Ebene der Apotheken (Rückrufaktionen von Arzneimitteln, Chargenüberprüfungen, Stationsbegehungen, Beratung in Arzneimittelfragen und anderes mehr) sowie systematische Doppelkontrollen durch die Pflegekräfte beim Richten der Medikamente.
Typische Schadenursachen:
- Lookalike zu spät erkannt
- Soundalike-Problem bei telefonischen Anordnungen
- Fehlerhafte Dosierung mit Angaben zu mg pro ml bzw. pro Ampulle
- Nicht kommunizierte Medikamentenumstellung
- Übertragungsfehler in der Therapieplan-Verlaufskurve
- Konzentration und Verabreichungsgeschwindigkeit der Perfusorspritzen nicht geprüft
- Mangelnde Abstimmung bei der Anamneseerhebung zwischen ärztlichem und pflegendem Personal
- Allergien nicht bekannt beziehungsweise nicht gelesen (Anamnese)
- Unvollständige Kurveneinträge/„CAVE“-Einträge versäumt
- Fehlerhafter Übergabeprozess in der Kette Rettungsdienst-Notaufnahme-Pflegestation
- Nicht geprüfte Wechselwirkungen, Interaktionen, Kontraindikationen
- Überschreitung von Tagesdosierungen/Maximaldosis bei der Bedarfsmedikation
- Gerinnungstherapie unvollständig bewertet
- Unvollständige Anamneseerhebung und Weiterverordnung
- Lesefehler in der analogen Dokumentation
- Fehler in der Einnahmekontrolle durch den Pflegedienst
- mangelnde Aufklärung: zum Beispiel DOAK; kein Patientenpass bei Entlassung
- fehlende Information/Compliance des Patienten
- falscher Zeitpunkt der Arzneimittelgabe/Einnahme
- Fehler in der rationalen Antiinfektiva-Verordnungspraxis, zum Beispiel Umstellung von intravenöser auf perorale Antibiotikagabe, Beachtung der Resistenzentwicklung [2]
- Herstellerwechsel, zum Beispiel bei Spritzen, mit Folgefehlern bei der Beachtung der richtigen Skalierung (teilweise arzneimittelspezifische Skalierung, zum Beispiel Heparin-Einheiten)
Beispielfall Lookalike
„Verwechslung ähnlich klingender Arzneimittelnamen oder ähnlich aussehender Verpackungen/Verpackungsdesigns beziehungsweise Schriftbilder (sog. Lookalikes und Soundalikes, LASA) kann zu Medikationsfehlern aufgrund einer falschen Wirkstoff- bzw. Arzneimittelanwendung oder aufgrund von Dosierungsfehlern führen und somit ein ernstes, sogar potenziell lebensbedrohendes Risiko für Patienten darstellen “ [3].
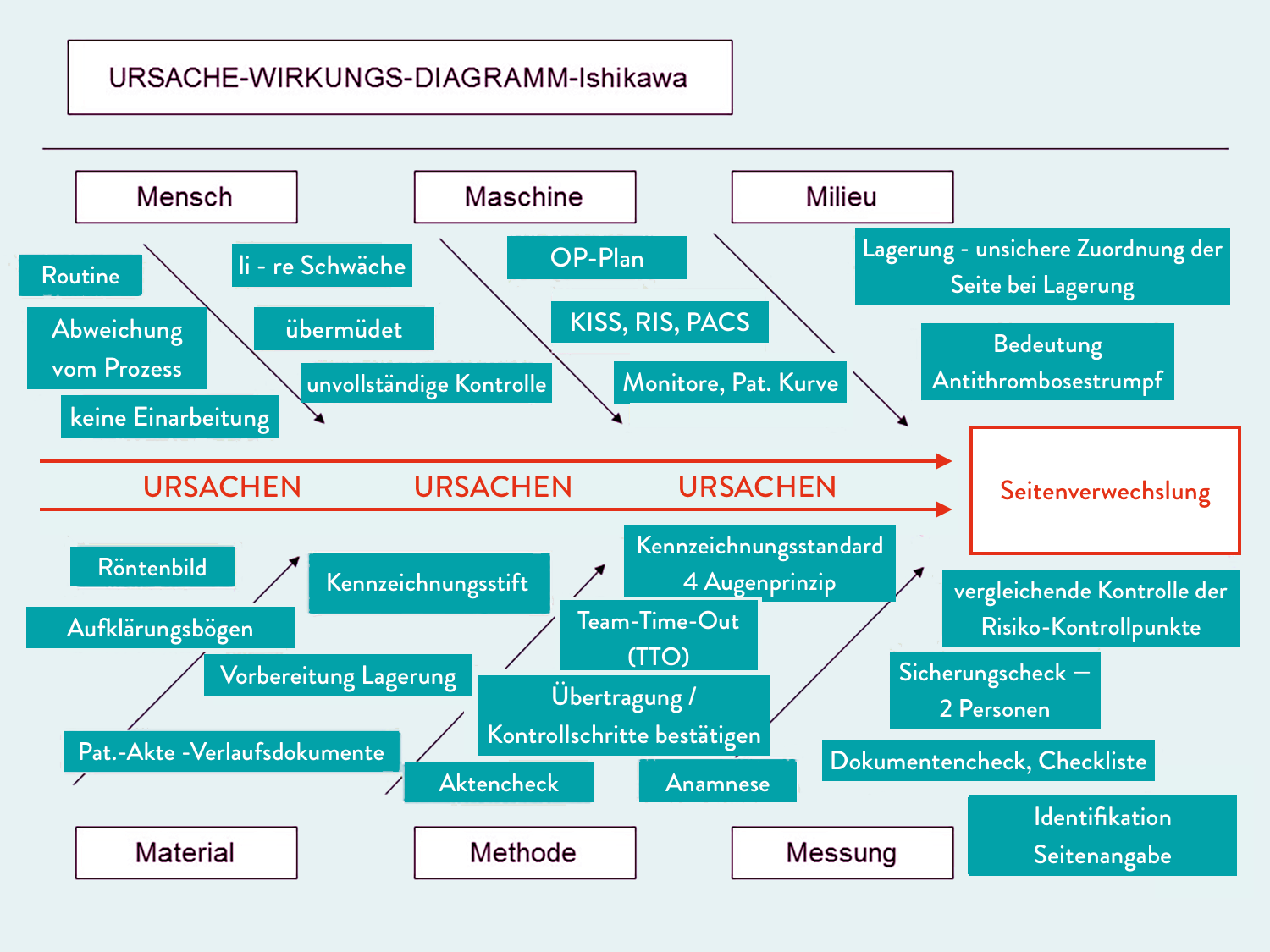
Das Gefahrenpotential im LASA-Kontext ist trotz langjähriger Nutzung von Beinahefehler-Meldesystemen, wie CIRS, oder Werkzeugen, wie dem Beschwerdemanagement, und Expertenbegehungen (Audits) immer noch relativ hoch. Die Mitarbeitenden in den Kliniken sind inzwischen sensibilisiert und kennen in der Regel die besonderen Verwechslungspotenziale. Dennoch bedarf es ständiger Kontrollen und Wachsamkeit, um die Verwechslungsmöglichkeiten rechtzeitig zu erkennen und die Gefahrenpotenziale an die Teams zu vermitteln. Dabei zeigen sich die besonderen Effekte von Beinahefehler-Meldeverfahren, sofern sie konsequent genutzt werden. Im Idealfall können die Verantwortlichen die Hersteller zu Anpassungen bei der Beschriftung der Arzneimittel bewegen oder es werden Kaufentscheidungen überdacht. Häufig werden durch die Apotheke Warnhinweise aus den CIRS-Analysen abgeleitet, wie zum Beispiel „Nur verdünnt anzuwenden!“, oder es werden Rote-Hand-Briefe vorgegeben.
2. Die Absicherung des Medikationsprozesses im Vorfeld
Am Ende eines Safety Clips sollen praktikable Hinweise zur Bewältigung eines komplexen Themas stehen – in diesem Fall zur Reorganisation des Medikationsprozesses im klinischen Bereich. Zunächst verlangt das Thema aber eine umfassende strategische Herangehensweise durch einen interprofessionellen Ansatz, mit dessen Hilfe die Risiken in den unterschiedlichen klinischen Bereichen identifiziert und bewertet werden. Die Absicherung des Medikationsprozesses beginnt bereits bei der Festlegung von Therapieleitlinien und bei den strategischen Einkaufsentscheidungen unter Beachtung der Pharmakovigilanz in der Arzneimittelkommission des Krankenhauses. Sie besteht aus Chefärztinnen und -ärzten, ihren Vertreterinnen und Vertretern sowie der Apothekenleitung, dem Krankenhausdirektorium und anderen mehr [4].
Damit das Behandlungsverfahren insgesamt sicher ablaufen kann, müssen ausreichend Informationen zur Indikationsstellung, zur Absicherung einzelner Therapieentscheidungen sowie zu klinischen Prozessanforderungen von den unterschiedlichen Expertinnen und Experten im ambulanten Bereich und im Krankenhaus genutzt werden. Stehen den Akteurinnen und Akteuren dabei notwendige Informationen zur Arzneimitteltherapie nicht zur Verfügung, stellt auch das bereits ein Risiko innerhalb des AMTS-Prozesses dar. Aktuell ist in diesem Zusammenhang insbesondere die Problematik der Lieferengpässe bei bestimmten Arzneimitteln (zum Beispiel zur Analgosedierung) im Hinblick auf die COVID-19-Pandemie zu beachten [5].
Technische Unterstützungssysteme fehlen
Um breit abgesicherte Prozesse zu erhalten, muss die Zusammenarbeit zwischen den Handelnden aus Apotheke, ärztlichem Dienst und Pflege in den unterschiedlichen klinischen Bereichen intensiviert werden. Da derzeit in den meisten Einrichtungen die wichtigen pharmazeutischen Konsile beziehungsweise pharmazeutischen Visiten eher nur in geringem Umfang genutzt werden, müssen an ihre Stelle angemessene IT-Programme (Computerized Physician Order Entry, CPOE) treten, die Entscheidungen mit Auswirkungen auf die Verordnungssicherheit unterstützen. In der Praxis ist die technische Absicherung indes deutlich eingeschränkt, weil die elektronische Anbindung an Verordnungsprogramme fehlt.
Ein weiterer besonderer Nachteil im Gesamtprozess der AMTS erwächst daraus, dass die elektronische Patientenakte nur sporadisch im Einsatz ist. Die positiven Erfahrungen mit der Nutzung der elektronischen Patientenakte, zum Beispiel aus Österreich, zeigen deutlich das darin liegende Verbesserungspotenzial. Best-Practice-Erkenntnisse hierzu müssen systematisch aufbereitet und genutzt werden.
3. Maßnahmen und Kontrollschritte für einen sicheren Medikationsprozess im Klinikalltag
Der Medikationsprozess enthält alle Stufen der Arzneimitteltherapie und umfasst im Wesentlichen folgende Schritte:
- Arzneimittelanamnese (Diagnose, Prüfung von Interaktionen, Kontraindikationen und Wechselwirkungen)
- Verordnung/Verschreibung
- Patienteninformation (Patienteneinbindung, Aufklärung, Entlassmanagement)
- Selbstmedikation
- Abgabe/Verteilung durch Apotheke und Pflegekraft (Prüfung Interaktionen, Kontraindikationen, Wechselwirkungen)
- Anwendung (Applikation/Einnahme, Einnahmeprüfung)
- Dokumentation und Kommunikation
- Therapieüberwachung (Therapieprüfung und -anpassung)
- Kommunikation/Abstimmung
- Ergebnisbewertung
Diese Definition beschreibt die wichtigen Faktoren des Medikationsprozesses, der insoweit Gegenstand der AMTS ist. Durch die GRB Gesellschaft für Risiko-Beratung mbH sind aus der eigenen jahrelangen Praxiserfahrung heraus Erweiterungen vorgenommen worden [6].
Aus diesen Prozessschritten lassen sich bereits erste Maßnahmen beziehungsweise Kontrollschritte innerhalb der den Medikationsprozess insgesamt bildenden Teilprozesse Verordnung, Vorbereitung und Applikation beschreiben. In der nachfolgenden Tabelle sind sie stichwortartig aufgeführt.
4. Ausblick
Um die Arzneimitteltherapiesicherheit in den ambulanten- und stationären Bereichen weiter zu verbessern, bedarf es einer umfassenden Strategie und der gezielten Unterstützung der verantwortlichen Akteurinnen und Akteure. Im Fokus steht dabei die Absicherung der Prozesse beziehungsweise der Teilprozesse des Medikationsmanagements durch Ableitungen aus gezielten Ursachenanalysen sowie durch die dringend notwendige digitale Innovation. Diese ist erforderlich, um unmittelbar wirksame Kontrollverfahren in den klinischen Bereich einzuführen. Neben der Nutzung elektronischer Verordnungssysteme, zum Beispiel mit Warnfunktionen bei fehlerhafter Dosierung, ist die Schulung der Mitarbeitenden zur Verbesserung ihrer Handlungskompetenz, zum Beispiel bei der Anwendung von Kontrollverfahren, besonders wichtig. Nicht zuletzt sollte auch die gezielte Patienteneinbindung im Kontext der Arzneimitteltherapiesicherheit ausgebaut werden.
Tab. 1: Teilprozesse Verordnung, Vorbereitung und Applikation.
|
Teilprozess |
Maßnahmen/Kontrollschritte |
|
Verordnung |
•Nur schriftliche, unverwechselbare und eindeutige Verordnungen akzeptieren. •Ist die vollständige Anamnese durchgeführt? •Sind die Anforderungen an die Personalisierte Medizin beachtet worden? •Sind Interaktionen und Wechselwirkungen der Hausarztmedikation überprüft worden? •Ist die Polypharmazie beachtet worden (überwiegend bei älteren Patienten)? •Ist beachtet worden, ob Over-the-Counter(OTC)-Medikamente (nicht verschreibungspflichtige, freiverkäufliche Arzneimittel) genommen werden? •Werden Arzneimitteldatenbanken/das AMTS-Prüfungstool/Fachinformationen genutzt (Verabreichungsform, Dosierung, maximale Tageshöchstdosis)? •Sind Trägerlösung, Zytostatikaverdünnung, Laufzeit und Konzentration kontrolliert worden? |
|
Vorbereitung |
•Liegt eine eindeutige Beschriftung/Etikettierung (ISO 2685) vor? •Stehen Zubereitungslisten der Apotheke (Rote-Hand-Briefe etc.) zur Verfügung? •Gibt es eine Hotline zur Apotheke? •Liegen Informationsschreiben des Herstellers vor? •Werden Arzneimitteldatenbanken/AMTS- Prüfungstool/Fachinformationen vorgehalten? •Ist die Prüfung der Kompatibilitätsanforderungen erfolgt? •Erfolgt die Zubereitung nach Gebrauchsinformation/Fachinformation des Herstellers? •Werden die Hygienevorschriften eingehalten? •Ist Verwechslungssicherheit gegeben? •Erfolgt eine Identifikationsprüfung? •Werden Doppelkontrollen vorgenommen, gilt das Vieraugenprinzip? |
|
Applikation |
•Verfahrensanweisungen/SOPs berücksichtigen •Kompatibilitätsinformationen nutzen •Verpflichtende Schulung des Personals |
Anmerkungen
[1] https://www.akdae.de/AMTS/index.html, zuletzt abgerufen am 11. Juni 2021, 10:02 Uhr.
[2] ABS, Anforderungen des IFSG, §23.
[3] Medikationsfehler in der Praxis: Die Bedeutung von Look- und Soundalikes als Mitursache von Medikationsfehlern, in: BULLETIN ZUR ARZNEIMITTELSICHERHEIT Informationen aus BfArM und PEI, Ausgabe 2, Juni 2019.
[4] Siehe hierzu die Maßnahmen und Handlungsempfehlungen zur Gewährleistung der Sicherheit im Arzneimitteltherapieprozess (s. Aktionsplan AMTS 2021–2024, Bundesministeriums für Gesundheit zur Verbesserung der Arzneimitteltherapiesicherheit.
[5] BfArM: JOUR FIXE ZU LIEFER- UND VERSORGUNGSENGPÄSSEN.
[6] Vergleiche https://www.akdae.de/Kommission/Presse/DAe/20141031.pdf, zuletzt abgerufen am 11. Juni 2021, 16:53 Uhr.
Krause A: Safety Clip: Arzneimitteltherapiesicherheit (AMTS) im Kontext der Risikomanagementbemühungen. Passion Chirurgie. 2021 September; 11(09): Artikel 04_04.