Ziel der gemeinsamen Anstrengungen der beteiligten wissenschaftlichen Fachgesellschaften und Berufsverbände ist es, Qualität und Sicherheit bei operativen und perioperativen Behandlungsprozessen weiter zu verbessern, um Komplikationen zu vermeiden und drohende Komplikationen früher zu erkennen.
Moderne operative, interventionelle und anästhesiologische Techniken erlauben zunehmend komplexere Eingriffe bei akut und chronisch schwer vorerkrankten Patienten, bei denen eine Erfolg versprechende Behandlung noch vor wenigen Jahren nicht denkbar gewesen wäre. Gleichzeitig nehmen personelle und finanzielle Ressourcen deutscher Krankenhäuser nicht im proportionalen Maße zu: Nach der Gesundheitsberichterstattung des Bundes [1] stieg die Anzahl der in Deutschland durchgeführten operativen Eingriffe von 12,1 Mio. im Jahre 2005 auf 16,4 Mio. im Jahre 2015 um mehr als 35 % an bei gleichzeitiger Erhöhung des Anteils geriatrischer, multimorbider Patienten. Gleichzeitig wurde die Anzahl des Pflegepersonals nicht bedarfsgerecht angepasst und liegt zwischenzeitlich im unteren Bereich des europäischen Vergleichs [2]. Diese Entwicklung erfordert eine entsprechende Anpassung des prä-, intra- und postoperativen Managements, beginnend bei der individuellen Indikationsstellung bis zur Sicherstellung einer optimalen postoperativen und poststationären Weiterbetreuung.
Während die Behandlungsperioden „präoperative Vorbereitung und Risikoevaluation“, „intraoperative Behandlung“ und „postoperative Intensivmedizin“ in Bezug auf Personalausstattung und Behandlungsprozesse interdisziplinär und interprofessionell definiert sind, fehlen solche, an die individuellen Patientenbedürfnisse angepassten Struktur- und Prozessbeschreibungen für die weiterführenden Bereiche (bspw. „IMC“, „step down unit“, „high care Bereiche“) und insbesondere für Normalstationen.
Postoperative Letalität
Die postoperative Letalität nach elektiven Eingriffen wird international mit 0,5-4,0 % angegeben [3, 4]. In sämtlichen Studien wird klar herausgestellt, dass Patienten mit postoperativen Komplikationen eine deutlich erhöhte Letalität aufweisen. Erwartungsgemäß fanden sich als Risikofaktoren für Komplikationen und Letalität die Schwere und Dringlichkeit des operativen Eingriffs sowie die Vorerkrankungen des Patienten.
Im Gegensatz zur klassischen Annahme, dass die postoperative Letalität hauptsächlich durch akute ischämische Ereignisse (z. B. Myokardinfarkt, Schlaganfall) bedingt ist, stellen nach aktuellen Erkenntnissen die Sepsis, das akute Nierenversagen und pulmonale Komplikationen einen wesentlichen Anteil der Todesursachen nach nicht-kardialer Chirurgie dar [5]. Es wird zunehmend klar, dass die Letalität nicht nur durch das Auftreten von Komplikationen an sich bedingt ist, sondern durch fehlende Früherkennung und konsequente Behandlung [6, 7].
Häufig entwickeln sich bereits 24 Stunden vor einer kardiopulmonalen Notfallsituation messbare und detektierbare Veränderungen von klinischen Variablen (Tachypnoe, Tachykardie, Fieber, ggf. Somnolenz), auf die häufig zu spät reagiert wird. Es ist also anzunehmen, dass ein relevanter Anteil intrahospitaler Kreislaufstillstände vermeidbar ist.
Vermeidung postoperativer Letalität
Gemeinsames Ziel der beteiligten Fachgesellschaften und Berufsverbände ist die Sicherstellung von intrahospitalen Strukturen, um schwerwiegende Organdysfunktion nach operativen Eingriffen zu vermeiden oder frühzeitig zu erkennen.
Während sich der Zusammenhang zwischen Komplikationshäufigkeit einerseits und Personalqualifikation bzw. zeitliche Personalpräsenz am Patienten andererseits recht gut belegen lässt [8], gibt es eine Reihe weiterer Maßnahmen, die insbesondere durch die Früherkennung von drohenden Komplikationen zur Qualitätssteigerung beitragen können. Infrage kommen hierbei speziell die Medizinischen Einsatzteams (MET) ggf. in Kombination mit telemetrischen und zukünftig vielleicht auch roboter-basierten Überwachungssystemen.
Die Basis einer erfolgreichen frühzeitigen Detektion von Komplikationen kann nur die kontinuierliche Präsenz qualifizierten pflegerischen und ärztlichen Personals auf der Normalstation sein [9]. Eine Erkennung kritischer Patienten kann sowohl durch den klinischen Eindruck (Erfahrung) als auch durch etablierte Scores erfolgen [10, 11].
Bei Verdacht auf eine drohende Komplikation muss der Patient unverzüglich durch erfahrenes ärztliches Personal evaluiert werden. Idealerweise erfolgt dies durch den anwesenden und qualifizierten Stationsarzt. Für den Fall, dass dies nicht gewährleistet ist, haben sich weltweit ergänzende Organisationsstrukturen entwickelt.
Medizinische Einsatzteams (MET)
Die meiste wissenschaftliche Evidenz bezüglich dieser Organisationsstrukturen liegt für sogenannte „Medical Emergency Teams“ (MET) vor. In Deutschland haben sich die wissenschaftlichen Fachgesellschaften und Berufsverbände auf den Begriff „Medizinisches Einsatzteam“ (MET) geeinigt. Der Unterschied des MET zum klassischen Reanimationsteam liegt darin, dass Letzteres erst zum Einsatz kommt, wenn eine akute, unmittelbar lebensbedrohende Situation vorliegt. Das MET hat dagegen die Aufgabe, eine solche Situation zu verhindern [12].
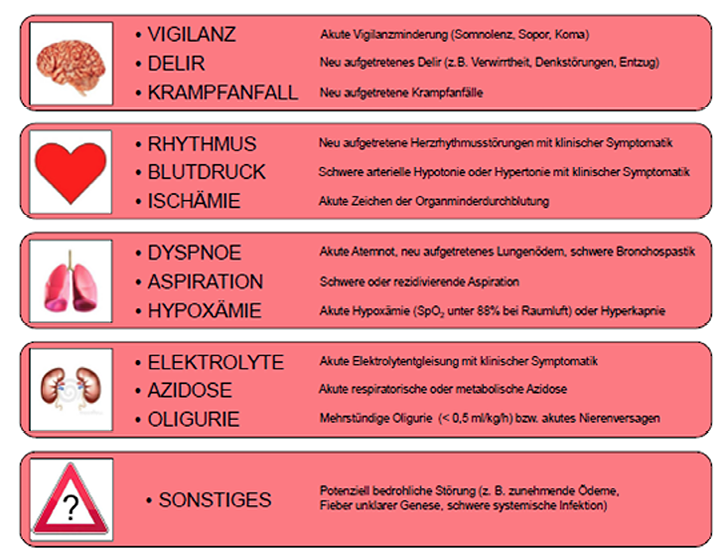
In den unterschiedlichen klinischen Studien werden fast immer dieselben Variablen zur Detektion kritischer Patienten eingesetzt [13]. Einige in der Literatur häufig verwendete „Trigger“ für die Alarmierung eines MET sind nachfolgend exemplarisch dargestellt.
Ein MET sollte mindestens mit einem intensivmedizinisch erfahrenen Arzt und einer Pflegekraft besetzt sein, damit eine zielgerichtete Therapie zeitnah eingeleitet werden kann. Idealerweise wird diese Therapie dann auch auf der Normalstation weitergeführt. Nicht zuletzt soll durch die Etablierung von MET auch die Häufigkeit ungeplanter Aufnahmen auf Intensivstationen reduziert werden.
Organisatorisch wird in den meisten bislang etablierten MET-Systemen der Notruf auf einer Intensivstation entgegengenommen, und das Team rückt von der Intensivstation aus.
Schlussfolgerung
Gemeinsames Ziel ist die kontinuierliche Sicherung und Steigerung der perioperativen Patientensicherheit durch Optimierung der Versorgung während des gesamten Behandlungsverlaufs. Die bedarfsgerechte Ausstattung von operativen Normalstationen bleibt dabei ein wesentliches Ziel unserer Bestrebungen zur Qualitätssicherung und -steigerung.
Ohne primäre Ressourcen zu gefährden, sollte die gemeinsame Einführung von MET gefördert werden und idealerweise, im Sinne der begleitenden Versorgungsforschung, auf ihre primären und sekundären Effekte zur angestrebten Qualitätsverbesserung untersucht werden.
Literatur erhalten Sie via passion_chirurgie@bdc.de
INITIATOREN:
- Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI)
- Deutsche Gesellschaft für Chirurgie (DGCH)
- Berufsverband Deutscher Anästhesisten (BDA)
- Berufsverband der Deutschen Chirurgen (BDC)
An dieser gemeinsamen Empfehlung haben maßgeblich mitgewirkt:
- Prof. Dr. Dr. h.c. H. Van Aken, Münster
- Dr. C. Ertmer, Münster
- Prof. Dr. G. Geldner, Ludwigsburg
- Prof. Dr. Th. Koch, Dresden
- Prof. Dr. Dr. h.c. H.-J. Meyer, Berlin
- Prof. Dr. T. Pohlemann, Homburg/Saar
- Prof. Dr. W. Schwenk, Hamburg
- Prof. Dr. B. Zwißler, München
DGAI, DGCH, BDA, BDC. Empfehlung zur Verbesserung der postoperativen Behandlungsqualität und zur Etablierung Medizinischer Einsatzteams (MET). Passion Chirurgie. 2017 Mai, 7(05): Artikel 03_04.