01.09.2019 Orthopädie/Unfallchirurgie
Schulterendoprothetik – Eine Standortbestimmung

Der künstliche Gelenkersatz der Schulter hat, obwohl er bei Weitem noch nicht die Bedeutung der Hüft- und Knieendoprothetik erreicht hat, stark an Bedeutung zugenommen. Stetig steigende OP-Zahlen bestätigen dies. Vor allem in den letzten zehn Jahren hat eine zunehmende Anzahl wichtiger Entwicklungen die Versorgungsmöglichkeiten erweitert, während Langzeitergebnisse mit etablierten Implantaten das Vertrauen in die bekannten Schulterprothesen bestärkt haben. Heute stehen dem Chirurgen eine große Anzahl von OP-Techniken und Implantaten zur Verfügung. Der folgende Artikel soll eine aktuelle Übersicht über die Möglichkeiten und Grenzen der endoprothetischen Versorgung der Schulter aufzeigen.
Anatomische Schulterprothetik
Die ersten Schulterendoprothesen wurden zur Behandlung von Frakturen entwickelt und sollten die zerstörte glenohumerale Anatomie möglichst akkurat wiederherstellen. Diese Prothesen waren sog. Mono-Block-Prothesen und hatten dadurch den Nachteil, dass auf die sehr variable Anatomie des Humeruskopfes, den sie ersetzen sollten, nicht optimal Rücksicht genommen werden konnte [1]. Weiterentwicklungen konzentrierten sich auf die bessere Anpassbarkeit durch eine größere Anzahl von Kopf- und Schaftgrößen sowie der verbesserten Anpassung der Kopf- und Schaftkomponenten untereinander. Die sog. Schulterprothesen der vierten Generation stellen weiterhin den aktuellen Stand in der Entwicklung der anatomischen Schaftprothesen dar. Ein heute verwendetes Schulterprothesensystem sollte sowohl die Möglichkeit der zementfreien als auch der zementierten Implantation bieten. Die Inklination sollte in einem gewissen Rahmen ebenfalls anpassbar sein, um kleinere intraoperative Varianzen ausgleichen zu können. Verschiedene Kopfgrößen und -höhen sollten ebenfalls zur Verfügung stehen, um möglichst anatomisch arbeiten zu können.
Plattformsysteme
Auch wenn die Langzeitergebnisse der anatomischen Schaftprothese gute Standzeiten zeigen, ist doch eine Wechseloperation in einigen Fällen unvermeidbar [2]. Insbesondere in der Frakturendoprothetik sind solche Wechsel nicht selten, wenn z. B. eine sekundäre Tuberkulumresorption einen Funktionsverlust nach sich zieht. Aktuelle Prothesensysteme bieten daher die Möglichkeit, ohne einen Wechsel des Prothesenschaftes die Kopfkomponente zu wechseln bzw. sogar auf die später in diesem Artikel ausführlich vorgestellte inverse Prothese zu wechseln. Da der Schaftwechsel einen komplikationsträchtigen Schritt in der Revision von Schulterprothesen darstellt, ist die Einführung solcher Systeme, besonders in der Frakturversorgung weiterhin sehr wichtig. In der Versorgung der Omarthrose ist die Bedeutung solcher Plattformsysteme jedoch aufgrund der Popularität schaftfreier Prothesen wieder zurückgegangen.
Der Glenoidersatz
Insbesondere bei der endoprothetischen Versorgung degenerativer Schultererkrankungen wie der Omarthrose und der rheumatoiden Arthritis spielt neben dem Humeruskopfersatz der Ersatz des Glenoids eine entscheidende Rolle. Hier bleibt weiterhin der zementierte Glenoidersatz mit Polyethylen-Glenoiden der Goldstandard. Diese Technik zeigt in multiplen Studien verlässliche Langzeitergebnisse [3]. Bezüglich der Operationstechnik bleibt die Glenoidimplantation bei fortgeschrittener Omarthrose mit massiver Gelenkkontraktur eine operative Herausforderung. Eine saubere Darstelllung der glenoidalen Gelenkfläche ist essenziell, um eine optimale Glenoidpräparation zu erreichen und Frühlockerungen durch ungenaue Implantation zu vermeiden. Immer wieder gibt es Versuche, eine zementfreie Glenoidkomponente, sog. Metal-back-Implantate in der anatomischen Schulterendoprothetik zu etablieren. Die potenziellen Vorteile solcher Implantate sind die Möglichkeit der Versorgung großer glenoidaler Knochenverluste mit autologen oder allogenen Transplantaten sowie einer Konversion in eine inverse Prothese bei Erhaltung des Metal-backs. Leider haben bisherige Systeme häufig zu komplikativen Verläufen mit Frühlockerungen, frühzeitigem PE-Verbrauch und massiver Metallose geführt [4]. Eine Revision solcher Situationen ist schwierig.

Abb. 1: Beispiel eines aktuellen Schulterprothesen-Plattformsystems mit anatomischer und inverser Versorgungsmöglichkeit (FA Depuy/Synthes Global unite)
Der zementierte Glenoidersatz bleibt aktuell der Goldstandard in der Glenoidversorgung.
Schaftfreie Endoprothetik
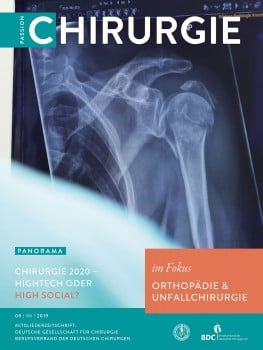
Vor ca. 15 Jahren kamen die ersten schaftfreien Humeruskopf-Prothesen auf den Markt. Hintergrund dieser Entwicklung war zum einen der Gedanke, dass eine knochensparende Implantation am Humerus eine ausreichende Stabilität gewährleisten sollte [5]. Zum anderen war auf diese Weise bei posttraumatischen Frakturfolgezuständen mit verschobener Kopf-Hals-Anatomie eine Implantation des Humeruskopfes unabhängig von der Schaftachse möglich. Die damals begonnene Entwicklung hat sich bis heute so weit verbreitet, dass sie in der anatomischen Schulterendoprothetik die Schaftprothese als Standardversorgung abgelöst hat und von praktisch allen gängigen Herstellern verschiedene Modelle angeboten werden. Die vorliegenden mittel- und langfristigen Ergebnisse aus dem deutschen und anderen europäischen Prothesenregister zeigen, dass die Ergebnisse im Vergleich zu Schaftprothesen als gleichwertig zu bezeichnen sind [6]. Bei schweren posttraumatischen oder stark osteoporotisch veränderten Fällen ist jedoch sicherzustellen, dass eine Schaftprothese zur Verfügung steht, für den Fall, dass eine schaftfreie Implantation nicht möglich ist.
Neben schaftfreien Implantaten stehen alternativ häufig auch Kurzschäfte für die anatomische und inverse Versorgung zur Verfügung. Auch hier sind erste Ergebnisse ermutigend [7]. Ein Langzeitvergleich mit Schaft- oder schaftfreier Prothese steht allerdings noch aus.
Der schaftfreie Humeruskopfersatz hat sich als Standardversorgung in der anatomischen Schulterendoprothetik etabliert.
Inverse Endoprothetik
Die bisher thematisierten Entwicklungen bauen grundsätzlich auf der von Charles Neer ausgegebenen Maxime „so nah wie möglich an der ursprünglichen Anatomie zu bleiben“ auf. Es ist aber ein extraanatomisches Konzept, das bis heute die Schulterendoprothetik in vielen Bereichen fast grundlegend verändert hat. Das vom Franzosen Paul Grammont eingeführte Prinzip der Umkehrung der Gelenkpartner, der sog. inversen Schulterprothese hat ein grundsätzliches Problem gelöst, dass mit anatomischer Endoprothetik bis dahin nicht lösbar war. Bei der sog. Defektarthropathie, der Omarthrose mit gleichzeitig vorliegender Rotatorenmanschetten-Massenruptur, die meist mit einem massiven Funktionsverlust einhergeht, führten anatomische Schulterprothesen häufig nur zu geringen Funktionsverbesserungen. Mit der inversen Prothese können im Gegensatz dazu verlässlich gute bis sehr gute Ergebnisse erreicht werden. Dies bezieht sich sowohl auf die Schmerzreduktion als auch auf die Funktionsverbesserung.
Trotz anfänglicher Zurückhaltung erfreut sich die Nutzung der inversen Prothese zunehmend großer Beliebtheit. Die Operationstechnik hat sich standardisiert und ist für den geübten Operateur bei fortgeschrittener Arthrose oder Fraktur z. T. einfacher als die Implantation einer anatomischen Prothese. Die Langzeitergebnisse diesbezüglich haben gezeigt, dass die ermutigenden Ergebnisse der inversen Prothese über lange Zeit Bestand haben [8]. Mit diesen Prothesen können Patienten ein gutes Aktivitätslevel im Beruf, Freizeit und Sport erreichen [9]. Die Komplikationsrate bleibt allerdings gegenüber der anatomischen Prothese leicht erhöht [10].
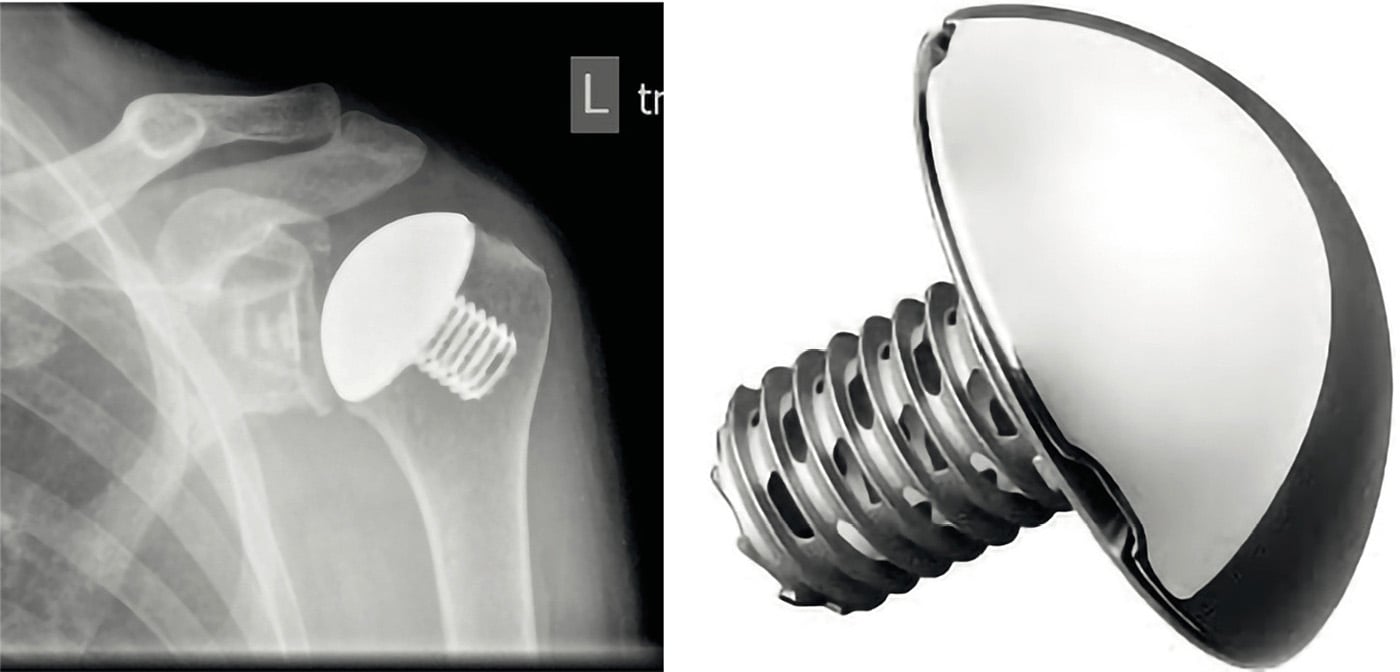
Abb. 2: Beispiel einer schaftfreien Schulterprothese mit zementiertem Glenoid (FA Arthrex Eclipse)
Die Indikation zur Inversen Prothese hat sich über die Defektarthropathie hinaus deutlich ausgeweitet. Im Rahmen der akuten Frakturversorgung beispielsweise hat die inverse Prothese, insbesondere bei osteoporotischen Frakturen des älteren Patienten, die anatomische Frakturprothese in den Hintergrund gedrängt [11]. Eine weitere häufige Indikation ist die Revision einer gescheiterten anatomischen Prothese bei sekundärer Rotatorenmanschetten-Ruptur oder Protheseninfekt. In der Tumorendoprothetik, wo häufig große knöcherne Defekte inklusive Muskulatur und deren Ansätze reseziert werden müssen, hat die inverse Prothetik ebenfalls bereits Einzug gehalten. Und schließlich ist auch ohne vorliegende Arthrose, bei nicht rekonstruierbaren Massenrupturen der Rotatorenmanschette bei älteren Patienten, die inverse Prothese häufig die einzige Option eine vorliegende Pseudoparalyse zu behandeln.
Die inverse Schulterprothese ist die wichtigste Entwicklung in der Schulterendoprothetik und inzwischen wohl das am häufigsten eingesetzte Implantat.
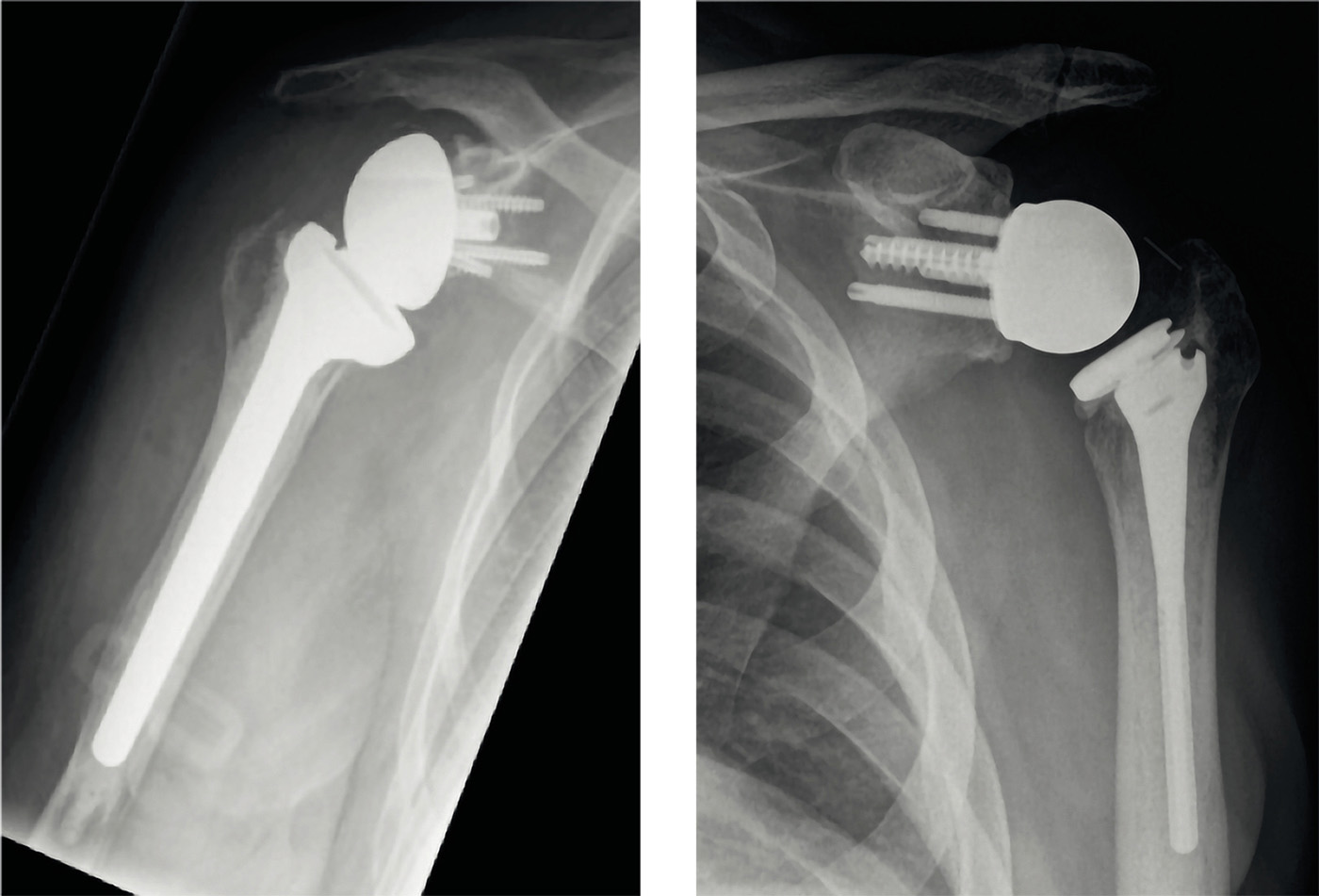
Abb. 3: Inverse Prothese mit klassischem Grammont Design (links; Depuy Delta Xtend) und lateralisiertem Drehzentrum mit steilerer Inklination von 135° (rechts; DJO Encore)
Ausblick auf zukünftige Entwicklungen
Zum Abschluss soll auf einige aktuelle und zukünftige Entwicklungen in der Schulterendoprothetik eingegangen werden. Der partielle Oberflächenersatz bei humeralen Knorpelschäden bleibt ein Nischenprodukt für spezielle Indikationen. Die arthroskopische Implantation solcher Prothesen ist technisch mach- bar, aber setzt sicher eine gewisse Routine voraus.
Auch in der inversen Schulterprothetik zeigt sich der Trend zu kürzeren Schäften und z. T. bereits zu schaftfreien Implantaten. Eine wichtige Entwicklung in der inversen Schulterendoprothetik ist sicherlich das Abrücken vom ursprünglichen Grammont-Design mit Medialisierung des Drehzentrums zu einer Lateralisierung desselben. Kombiniert mit einer steileren Inklination von 135 bis 145° im Gegensatz zu den klassischen 155° soll dies zum einen das sog. Notching, den pathologischen Kontakt des Schaftes mit dem Unterrand der Skapula verhindern, da dieser im Langzeitverlauf zu Lockerungen führt. Auch soll durch die Lateralisierung die Beweglichkeit in der Rotationsebene verbessert werden.
Eine weitere wichtige Entwicklung betrifft die Planung von Schulterprothesen anhand vorhandener Schichtbildgebung (CT). Diese ermöglicht in komplexen Fällen mit Knochenverlust oder bei Revisionen eine genaue Planung der Implantation der einzelnen Prothesenkomponenten insbesondere glenoidal. Zusätzlich können patientenspezifische Instrumente bereitgestellt werden.
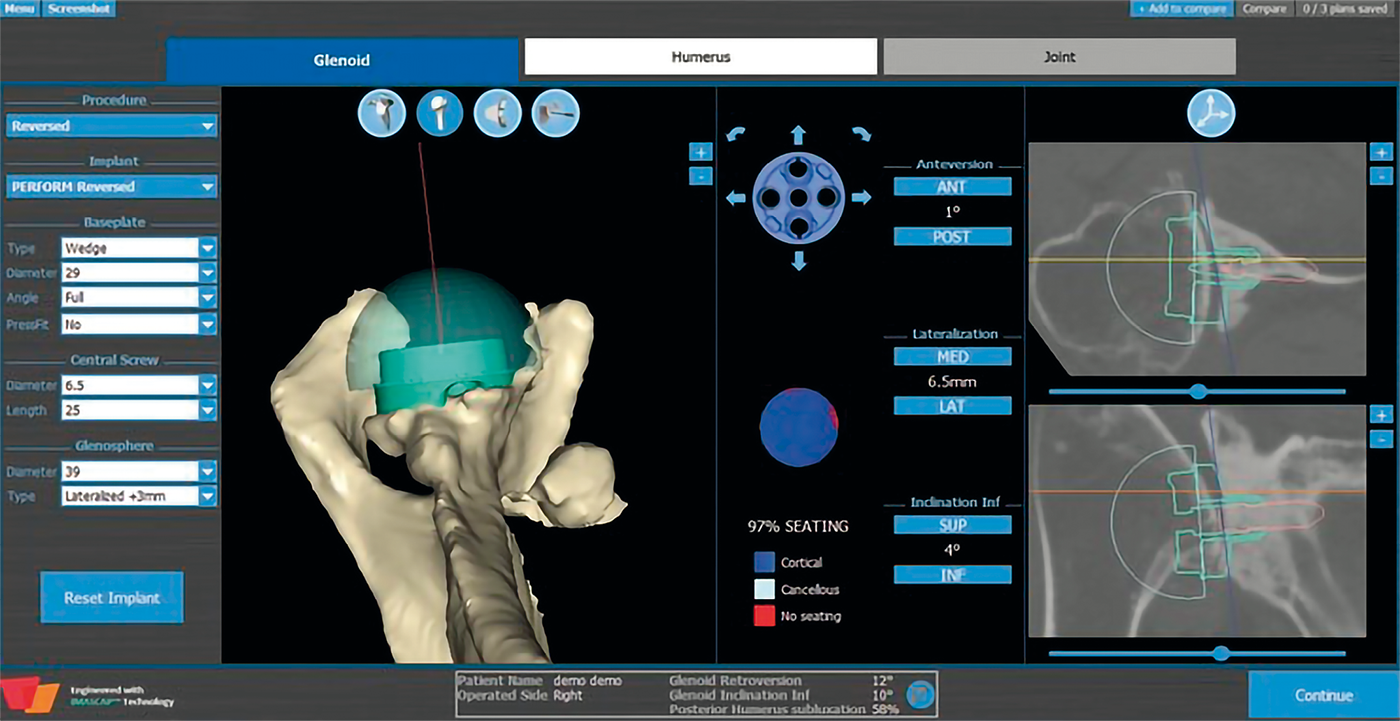
Abb. 4: Planungssoftware mit Möglichkeit patientenspezifischer Instrumente (FA Wright Medical/Tornier Blueprint)
Schulterprothesenregister
Die Dokumentation der Implantation sollte in dem von der DVSE (Deutsche Vereinigung für Schulter- und Ellenbogenchirurgie) betriebenen Schulterendoprothesen-Register erfolgen. Dies ist dringend zu empfehlen, da so ein wichtiger Beitrag zur langfristigen Verbesserung der Patientenergebnisse und Patientensicherheit geleistet werden kann.
Zum Schulterendoprothesen-Register: https://spr.memdoc.org/
Fazit
Die Schulterendoprothetik bietet zum aktuellen Zeitpunkt die Möglichkeit, ein breites Spektrum an traumatischen und degenerativen Erkrankungen der Schulter mit reproduzierbar guten Ergebnissen zu versorgen. Entwicklungen wie die schaftfreie und die inverse Schulterendoprothetik sind in der letzten Dekade zur Standardversorgung mit bereits vorliegenden Langzeitergebnissen gereift. Zukünftige Entwicklungen sollen dazu führen, diese Ergebnisse weiter zu verbessern.
Die Literaturliste erhalten Sie auf Anfrage via [email protected].
Chirurgie
Liem D: Schulterendoprothetik – Eine Standortbestimmung. Passion Chirurgie. 2019 September, 9(09): Artikel 03_01.
Autor des Artikels
Weitere Artikel zum Thema
14.11.2017 Orthopädie/Unfallchirurgie
Passion Chirurgie: Chirurgen im Einsatz
Liebe Chirurginnen und Chirurgen, als Chirurgen sind wir in Klinik oder Praxis tagtäglich im Einsatz. Viele von uns leisten ihren Beitrag zur chirurgischen Versorgung zeitweise oder sogar fortwährend unter verschärften Bedingungen: in Kriegsgebieten, bei Katastropheneinsätzen oder in Entwicklungsländern. Die aktuelle Ausgabe der PASSION CHIRURGIE greift diese besonderen Rahmenbedingungen in Beiträgen und Berichten auf und bietet einen tieferen Einblick in die Tätigkeiten von Kolleginnen und Kollegen, die in Krisengebieten tätig sind.
01.11.2017 Orthopädie/Unfallchirurgie
Terrorgefahr in Deutschland: Unfallchirurgen ergreifen Maßnahmen für den Ernstfall
Angesichts der steigenden Terrorgefahr in Deutschland bereitet sich die Deutsche Gesellschaft für Unfallchirurgie (DGU) im engen Schulterschluss mit der Bundeswehr auf einen möglichen Terroranschlag vor: Mit Hilfe eines neuen 5-Punkte-Planes wollen DGU und Bundeswehr für die Zukunft Sorge tragen, dass Opfer von möglichen Terroranschlägen in Deutschland zu jeder Zeit und an jedem Ort schnell und situationsgerecht auf hohem Niveau versorgt werden können.
27.10.2017 Orthopädie/Unfallchirurgie
Der BDC beim Deutschen Kongress für Orthopädie und Unfallchirurgie 2017
Der Deutsche Kongress für Orthopädie und Unfallchirurgie 2017 (DKOU) findet in dieser Woche vom 24. bis 27. Oktober in Berlin statt – unter dem Motto: Bewegung ist Leben. Der BDC war wie immer an allen vier Kongresstagen vor Ort. Besonders das druckfrische Programm der BDC|Akademie für 2018 kam bei den Besuchern gut an. Denn auch für 2018 hat die BDC|Akademie wieder viele Angebote im Bereich Orthopädie/Unfallchirurgie zusammengestellt.
01.09.2017 Orthopädie/Unfallchirurgie
Rezension: Bildatlas Meniskuschirurgie
Der Bildatlas Meniskuschirurgie von Roland Becker und Christian Schaller ergänzt die bereits bestehende Literatur in der arthroskopischen Gelenkchirurgie ohne einen zu eingeengten Blickwinkel.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.