Die Vorgeschichte
Durch einen Beschluss des gemeinsamen Bundesausschusses vom 21.12.2004 wurde der Facharzt für Orthopädie und Unfallchirurgie nach der Weiterbildungsordnung von 2003 der planerischen Arztgruppe der Orthopäden zugeordnet. Daraus haben sich schon in der Vergangenheit rechtliche Probleme bei der Nachbesetzung der Sitze von chirurgischen Kollegen ergeben, die nach der alten Weiterbildung über den Facharzt für Chirurgie verfügen.
Ausschreibung von Arztsitzen zur Nachbesetzung
Seit dem Versorgungsstrukturgesetz vom 01.01.2013 muss schon die Ausschreibung eines VA-Sitzes beim Zulassungsausschuss beantragt werden, sofern dieser in einem nach der Bedarfsplanung gesperrten Gebiet liegt. Für Chirurgen bestehen bundesweit nahezu in allen Planungsbereichen (Kreisebene) Zulassungsbeschränkungen.
Der Zulassungsausschuss ist somit gesetzlich verpflichtet zu prüfen, ob der Sitz von der KV aufzukaufen sei. Nachdem diese Regelung zunächst als „Kann“-Bestimmung in den § 103 Abs. 3a und Abs. 4 des SGB V aufgenommen worden war, kam es mit GKV-Versorgungsstärkungsgesetz ab dem 23.07.2015 zu einer erheblichen Verschärfung, indem aus der „Kann“-Bestimmung eine „Soll“-Bestimmung wurde, sofern der Versorgungsgrad 140 Prozent und mehr beträgt. Im juristischen Sinne ist darunter zu verstehen, dass der Vertragsarztsitz aufgekauft werden muss, wenn nichts dagegenspricht. Der Versorgungsgrad liegt für Chirurgen im Bundesdurchschnitt nominell deutlich über 140 Prozent.
Als Ausnahmetatbestände wurden gesetzlich festgelegt:
1. Nach wie vor muss der Zulassungsausschuss einem Antrag auf Nachbesetzung stattgeben, wenn es sich bei dem Bewerber um Ehepartner, Lebenspartner oder um ein Kind des Vertragsarztes handelt, der den Sitz abgibt.
2. Auch angestellten Kollegen oder einem Partner der Berufsausübungsgemeinschaft (BAG) kann der Arzt, der aus der vertragsärztlichen Versorgung ausscheidet, seine Praxis weiter übergeben. Neu ist allerdings, dass die Anstellung oder die gemeinsame Berufsausübung bereits drei Jahre bestehen muss.
3. Der Antrag auf ein Nachbesetzungsverfahren kann auch nicht gegen die Stimmen der Ärztevertreter im Zulassungsausschuss abgelehnt werden. In den Ausschüssen sitzen jeweils drei Vertreter der Krankenkassen und drei Vertreter der Ärzte. Wenn diese geschlossen für die Nachbesetzung sind, dann wird sie auch genehmigt.
4. Ein Nachbesetzungsverfahren darf auch dann erfolgen, wenn ein Bewerber zuvor bereits fünf Jahre in einem unterversorgten Gebiet als Kassenarzt tätig war. Die Unterversorgung muss der Landesausschuss feststellen.
5. Die Nachbesetzung ist auch dann zu genehmigen, wenn der Nachfolger willens ist, die Praxis in ein Gebiet zu verlegen, in dem die KV aufgrund einer zu geringen Arztdichte einen Versorgungsbedarf sieht.
6. Außerdem können „Versorgungsgründe“ verhindern, dass ein Nachbesetzungsantrag abgelehnt wird. Dafür dürfte es vielfältige Gründe geben, zum Beispiel, wenn die Praxen einer Fachrichtung in der Nähe erklären, dass sie die zusätzlichen Patienten nicht übernehmen könnten. Dies ist natürlich bei Praxen mit hohen Fallzahlen leichter zu begründen als bei Praxen, die nur wenige Patienten versorgen.
7. Sitze, die zu einem Medizinischen Versorgungszentrum (MVZ) gehören, fallen nicht unter die Nachbesetzungsregel. Wenn dort ein angestellter Arzt ausscheidet, bleibt der Sitz beim Inhaber, also dem MVZ – es sei denn, er soll ausgeschrieben werden.
Die Erfahrung zeigt, dass bisher nur wenige Sitze von den kassenärztlichen Vereinigungen aufgekauft werden mussten. Dabei handelte es sich nach Angaben der KBV um Praxen mit sehr geringen Fallzahlen, denen keine Versorgungsrelevanz zugebilligt wurde.
Für potenzielle Abgeber bedeutet dies, dass die individuellen Fallzahlen möglichst nicht zu weit unter die durchschnittliche Fallzahl der Fachgruppe sinken sollten, wenn die Weitergabe des Vertragsarztsitzes beabsichtigt wird. Besondere Umstände, z. B. eine Erkrankung, können individuell beim Zulassungsausschuss geltend gemacht werden.
Der politische Hintergrund dieser Regelung ist die irrige Annahme, durch die Aufkauf-Verpflichtung einerseits Überversorgung abzubauen und andererseits Unterversorgung ausgleichen zu können. Dies kann schon deswegen nicht zum Ziel führen, weil die aktuell gültige Bedarfsplanung diesen Namen nicht verdient. Die jetzige Regelung ist im Gegenteil lediglich die Fortschreibung von Bestandsdaten aus dem Jahr 1994, als die Zulassungsbeschränkungen unter dem damaligen Gesundheitsminister Seehofer eingeführt wurden [2].
Die unbefriedigende Evidenz der aktuellen Regelung ist durchaus bekannt, sodass mit dem Versorgungsstrukturgesetz der Auftrag an den Gemeinsamen Bundesausschuss erging, eine neue und sachgerechtere Planungsgrundlage zu erarbeiten. Der GBA hat nunmehr dazu ein wissenschaftliches Gutachten in Auftrag gegeben. Mit den Ergebnissen und ggf. auch einer Änderung der Bedarfsplanungsrichtlinie des GBA ist nicht vor 2018 zu rechnen.
Änderungen auf Grund der aktuellen Rechtsprechung
Das Problem der Nachbesetzung trifft nach der aktuellen Rechtsprechung niedergelassene Chirurgen nach alter Weiterbildungsordnung (1992), die nicht über einen Schwerpunkt bzw. eine Teilgebietsbezeichnung „Unfallchirurgie“ verfügen. Im konkreten Fall hat der Zulassungsausschuss in Berlin die Übernahme eines chirurgischen Vertragsarztsitzes durch einen FA für Orthopädie und Unfallchirurgie abgelehnt. Die Übernahme wäre demnach lediglich entweder durch einen Facharzt für Chirurgie nach alter WBO oder durch einen Facharzt für Allgemeinchirurgie, allgemeine Chirurgie, Gefäßchirurgie, Viszeralchirurgie, Kinderchirurgie oder Thoraxchirurgie möglich. Da die überwiegende Zahl der Niederlassungsinteressenten jedoch über die Facharztqualifikation als Orthopäde und Unfallchirurg verfügt, engt dies den Kreis der potenziellen Übernehmer massiv ein. Da es ohnehin vor allem im ländlichen Bereich nur wenige Interessenten für chirurgische Sitze gibt, dürfte dies zu einem ernsten Versorgungsproblem durch den Wegfall von wichtigen Versorgerpraxen führen.
Anzahl der Chirurgen nach alter Weiterbildungsordnung ohne Schwerpunkt
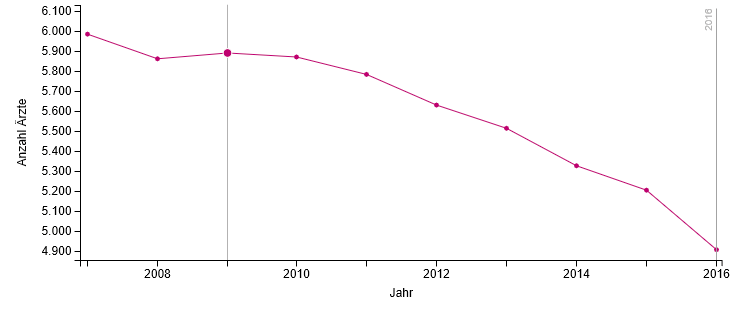
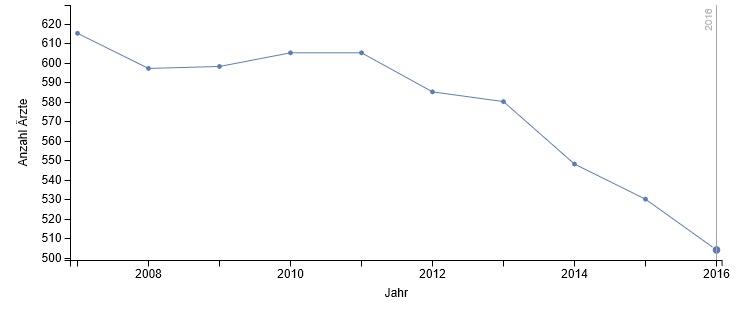
Die Anzahl von tätigen Chirurgen ohne Teilgebiets- oder Zusatzbezeichnung „Unfallchirurgie“ ist erstaunlich hoch. Mehr als 2.800 Kollegen, also mehr als zwei Drittel, verfügen über keine oder eine andere Schwerpunktbezeichnung (Tabelle 1). Bei Betrachtung der Bedarfsplanungsgewichte (Arztsitze) sind es etwas weniger als zwei Drittel (Tabelle 2). Es ist nicht genau bekannt, wie viele Chirurgen ohne Schwerpunktbezeichnung Unfallchirurgie am D-Arzt-Verfahren beteiligt sind.
Tab. 1: Verteilung der Chirurgen nach Zulassungsstatus und Schwerpunkt Unfallchirurgie; Stand Ende 2016, Quelle: Bundesarztregister der KBV
|
Status
|
Mit Schwerpunkt Unfallchirurgie
|
Ohne Schwerpunkt Unfallchirurgie
|
Gesamt nach Personen
|
|
Vertragsärzte
|
1.272
|
1.796
|
3.068
|
|
Partnerärzte (Job-Sharing)
|
7
|
16
|
23
|
|
Angestellte Ärzte in Einrichtungen
|
307
|
777
|
1.084
|
|
Angestellte Ärzte in freier Praxis
|
91
|
243
|
334
|
|
Chirurgen gesamt
|
1.677
|
2.832
|
4.509
|
Tab. 2: Verteilung der Bedarfsplanungsgewichte (Arztsitze) nach Zulassungsstatus und Schwerpunkt Unfallchirurgie; Stand Ende 2016, Quelle: Bundesarztregister der KBV
|
Status
|
Mit Schwerpunkt Unfallchirurgie
|
Ohne Schwerpunkt Unfallchirurgie
|
Gesamt nach Arztsitzen
|
|
Vertragsärzte
|
1.216
|
1.730
|
2.946
|
|
Partnerärzte (Job-Sharing)
|
–
|
–
|
–
|
|
Angestellte Ärzte in Einrichtungen
|
177
|
412
|
589
|
|
Angestellte Ärzte in freier Praxis
|
49
|
108
|
157
|
|
Chirurgische Arztsitze gesamt
|
1.442
|
2.250
|
3.692
|
Lösungsmöglichkeiten nach der aktuellen Rechtslage
Die Urteilsbegründung zum aktuellen BSG-Urteil lässt offen, ob eine bestehende D-Arzt-Zulassung in der abgebenden Praxis vom Zulassungsausschuss gleich bewertet werden kann wie ein Schwerpunkt oder eine Teilgebietsbezeichnung „Unfallchirurgie“. Somit ergibt sich zumindest für die D-Ärzte eine Chance der Weitergabe an einen Facharzt für Orthopädie und Unfallchirurgie. Diese Auffassung hatte im Übrigen stets auch der Berufsverband der Deutschen Chirurgen gegenüber den Zulassungsausschüssen vertreten und war damit in Einzelfällen auch erfolgreich gewesen.
Im Einzelnen wird dazu auf den Kommentar unseres Justiziars Dr. Heberer verwiesen.
Rochade in Gemeinschaftspraxen
Andere Gestaltungsmöglichkeiten eröffnen sich unter Umständen in Berufsausübungsgemeinschaften (BAG), in denen Fachärzte für Chirurgie nach alter WBO mit und ohne Schwerpunkt tätig sind. Es ist im Einzelfall jedoch kritisch zu hinterfragen, ob es sinnvoll ist, auch zum Zweck der Zulassungsweitergabe eine BAG zu gründen, da dies auch mit allen Risiken der Bildung einer GbR verbunden ist.
Lösungen für die Zukunft
Der Berufsverband der Deutschen Chirurgen hat schon seit vielen Jahren eine Anpassung der Bedarfsplanungsrichtlinie an die Weiterbildungsordnung gefordert. Dies würde bedeuten, dass die bisherigen Arztgruppen Chirurgie und Orthopädie zusammengelegt würden. Für eine sachgerechte Sicherstellung der Versorgung muss es nach den Vorstellungen des BDC eine differenzierte Beplanung der einzelnen Säulen geben. Die in der Grundversorgung aktiven Arztgruppen Orthopädie und Unfallchirurgie sowie Allgemeinchirurgie sollten daher wie bisher auf der Kreisebene beplant werden. Für die übrigen Facharztsäulen der Chirurgie wäre eine großräumige Beplanung, z. B. auf der Basis der Raumordnungsregionen wie bei den Fachinternisten denkbar.
Der BDC hat bisher keine Informationen über zusätzliche Probleme bei der Ausschreibung von Arztsitzen von Chirurgen ohne Zusatzweiterbildung durch das erwähnte BSG-Urteil [1] erhalten. Sollte es dadurch zu Schwierigkeiten bei der Ausschreibung kommen, bitten wir um Kontaktaufnahme über die Geschäftsstelle des BDC. Eine rechtliche Prüfung und Erstberatung durch den Justiziar des BDC ist dann möglich.
Literatur
[1] BUNDESSOZIALGERICHT Urteil vom 28.9.2016, B 6 KA 40/15 R https://sozialgerichtsbarkeit.de/sgb/esgb/show.php?modul=esgb&id=190734, zugegriffen zuletzt 4.9.2017
[2] Bedarfsplanungs-Richtlinie des GBA https://www.g-ba.de/informationen/richtlinien/4/, zugegriffen zuletzt 4.9.2017
Kommentar des BDC-Justitiars Dr. J. Heberer
Nachbesetzung eines Chirurgensitzes – bessere Chancen für D-Ärzte
Wie bereits berichtet hat das Bundessozialgericht jüngst entschieden, dass die Nachbesetzung eines Chirurgensitzes durch einen Facharzt für Orthopädie und Unfallchirurgie nur dann möglich sei, wenn der seinerzeit abgebende Chirurg über die weiterbildungsrechtliche Schwerpunktbezeichnung Unfallchirurgie verfügt. Ein tatsächlicher Tätigkeitsschwerpunkt im unfallchirurgischen Bereich sei nicht ausreichend (BSG, Urteil vom 28.9.2016, Az. B 6 KA 40/15 R). Dies stellt viele abgabewillige Chirurgen vor erhebliche Probleme bei der Nachfolgesuche.
Nach der zwischenzeitlich erfolgten Veröffentlichung der Entscheidungsgründe gibt es aber die Hoffnung, dass jedenfalls Chirurgen, die zwar keine unfallchirurgische Schwerpunktbezeichnung haben, wohl aber eine D-Arzt-Zulassung, die Nachbesetzung mit einem Orthopäden durchsetzen könnten.
Das Thema war in dem vom BSG entschiedenen Fall eigentlich nicht entscheidungsrelevant. Gleichwohl äußerte sich das BSG hierzu wie folgt:
„Offenbleiben kann auch, wie die Nachbesetzung eines Vertragsarztsitzes oder einer Arztstelle im MVZ durch einen Arzt für Orthopädie und Unfallchirurgie zu beurteilen ist, wenn der ausscheidende Arzt für Chirurgie zwar nicht die Schwerpunktbezeichnung „Unfallchirurgie“ geführt hat, aber als sog. Durchgangsarzt nach § 34 Abs 2 SGB VII tätig war. Da die Berufsgenossenschaften die Anerkennung eines chirurgisch tätigen Arztes als Durchgangsarzt davon abhängig machen, dass dieser (auch) die Bezeichnung „Unfallchirurgie“ führt, könnte der Gesichtspunkt der Versorgungskontinuität der vertragsärztlichen und berufsgenossenschaftlichen Tätigkeit in einer Praxis oder einem MVZ dafür sprechen, in einem solchen Fall § 16 BedarfsplRL entsprechend anzuwenden. Das Anerkennungsverfahren der Berufsgenossenschaften nach § 34 Abs 2 SGB VII hat zwar keinen unmittelbaren Einfluss auf vertragsärztliche Zulassungen. Die ambulante Heilbehandlung nach § 27 SGB VII ist aber eng mit der vertragsärztlichen Versorgung verbunden, wie sich schon aus der nach § 34 Abs 4 SGB VII bestehenden Gewährleistungsverpflichtung der Kassenärztlichen Bundesvereinigung auch für die gesetzeskonforme Durchführung der ambulanten berufsgenossenschaftlichen Heilbehandlung ergibt.“
Nicht direkt erwähnt wird die Frage, ob auch der übernehmende Orthopäde zwingend die Voraussetzungen für die Fortführung der D-Arzt-Tätigkeit vorweisen muss (Voraussetzung ist insbesondere auch die Zusatzbezeichnung „Spezielle Unfallchirurgie“). Im Hinblick darauf, dass das BSG seine Annahme mit der „Versorgungskontinuität der vertragsärztlichen und berufsgenossenschaftlichen Tätigkeit“ (s. o.) begründet, wird hiervon aber wohl auszugehen sein.
Wie die Zulassungsgremien mit den Hinweisen des BSG in der Praxis umgehen werden, bleibt abzuwarten. In jedem Fall sollte der zuständige Zulassungsausschuss auf den vorgenannten Passus der Entscheidung hingewiesen und die Kontinuität der Versorgung als Argument angeführt werden.