opg: Martin Litsch, der frisch gekürte Vorstandsvorsitzende des AOK-Bundesverbandes, sagt zu Forderungen anderer Kassenarten nach Morbi-Änderungen: „Dieser Alarmismus ist nicht nachzuvollziehen. Experten bestätigen, dass der Finanzausgleich noch nie so zielgenau und verteilungsgerecht gearbeitet hat wie heute. Die Aussage, der Morbi-RSA sei schuld an finanziellen Schieflagen und drohenden höheren Zusatzbeiträgen, wird durch wiederholen nicht richtiger.“ Was entgegnen Sie dieser Aussage, Herr Knieps?
Knieps: Die Aussage von Martin Litsch klingt so, als würde hier der Schiedsrichter sprechen. Es handelt sich aber um die Aussage eines Mitspielers, der zur Zeit durch das Regelwerk bevorteilt ist. Und dass er dieses Regelwerk gern beibehalten möchte – auch wenn es Unwuchten zeigt – kann ich nachvollziehen. Das macht aber seine Position nicht glaubwürdiger.
opg: Inwieweit hängt das Verteilungsergebnis davon ab, wie gut die einzelnen Kassenarten lobbyieren? Oder anders gefragt: Haben die AOKs mehr Einfluss auf die Politik als andere Kassenarten?
Knieps: Da muss man differenzieren. Ich würde nicht sagen, dass die AOK insgesamt auf die Politik mehr Einfluss hat als andere Akteure. Aber sicher haben die AOKen als regionale Krankenversicherung mehr Einfluss auf Landesregierungen als andere Kassenarten. Noch zu meiner Zeit beim AOK Bundesverband habe ich das mal in dem Spruch zusammengefasst: In manchen Ländern gehört die AOK der Landesregierung, in anderen ist es umgekehrt.
opg: Unabhängig von objektiven Kriterien des Finanzausgleichs spielt auch Misswirtschaft eine Rolle bei der unterschiedlichen Finanzkraft der Kassen. Welchen Anteil hat denn das Versagen im Management?
Knieps: Das ist schwer zu beziffern, weil es keine objektiven Kriterien für Missmanagement gibt. Es ist keine Frage, dass Effizienz und Kostenmanagement von den Qualitäten eines jeweiligen Managements einer Kasse abhängig ist. Aber der Satz, dass der Zusatzbeitrag ein Indikator für schlechtes Management ist, den halte ich persönlich für falsch.
opg: Unabhängig vom Allokationskrieg stellt sich immer wieder die Frage, ob auf Dauer noch alles finanzierbar ist. Mir scheint, die Politik drückt sich vor dieser Frage. Die Finanzierung hoher Medikationskosten am Lebensende thematisierte DIE ZEIT vor kurzem. Wie lange kann die Politik bei den Grenzen der Finanzierbarkeit noch herumeiern?
Knieps: Die Frage ist, ob es eine objektive Grenze gibt. Wir wissen von Befragungen der Bürgerinnen und Bürger, dass sie bereit sind, lieber mehr zu bezahlen als Leistungen einzuschränken. Wenn Sie gerade das Thema Versorgung am Ende des Lebens thematisieren: Ich habe eher den Eindruck, dass unter den geltenden Rahmenbedingungen vieles gemacht wird, was das Leben nicht unbedingt verlängert und die Lebensqualität vor dem Tod deutlich einschränkt. Ob das alles sinnvoll ist, das sollte man in der Tat diskutieren.
opg: Was ist das richtige Gremium dafür?
Knieps: Ich glaube nicht, dass wir ein neues Gremium brauchen. Hier trägt jeder Verantwortung: Die Regierung mit der Rahmengesetzgebung des SGB V, der Gemeinsame Bundesausschuss bei der Fortentwicklung des Leistungskataloges und bei der Entwicklung der Rahmenbedingungen für wirtschaftliches und qualitatives Handeln der Akteure im System und hier haben auch die Akteure selbst eine Verantwortung. Wenn ich mir die Debatte in der Ärzteschaft anschaue, dann frage ich mich immer noch, ob diese Profession begriffen hat, dass jede Entscheidung über eine medizinische Maßnahme auch eine Ressourcenentscheidung ist. Das kann man nicht an Politik oder andere Gremien delegieren.
opg: Was passiert, wenn der RSA in dieser Legislatur nicht mehr reformiert wird?
Knieps: Dann verschärfen sich die Unterschiede zwischen Kassen, die mehr Geld bekommen als sie brauchen und anderen Kassen, die weniger Geld aus dem RSA bekommen als sie zur Finanzierung ihrer Leistungen benötigen. Das gilt insbesondere für Kassen, die sehr stark in Ballungsgebieten aktiv sind.
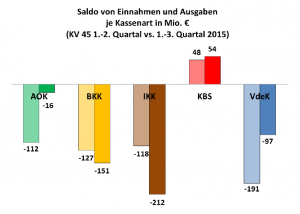 Quelle: BKK-Darchverband, Präsentationsfolie vom 17.12.2015: GKV-Finanzergebnisse für Januar bis September
Quelle: BKK-Darchverband, Präsentationsfolie vom 17.12.2015: GKV-Finanzergebnisse für Januar bis September
opg: Kann Politik diese Lage auch wollen?
Knieps: Also, den Zynismus würde ich der Politik nicht unterstellen. Jedenfalls habe ich im Moment keine Anhaltspunkte dafür. Dass Politik zögerlich ist, wenn die Kassen sich streiten, kann ich aufgrund eigener Erfahrungen nachvollziehen.
opg: Welche Ungerechtigkeiten adressieren Sie im Morbi-RSA oder anders gefragt: Wie muss Ihrer Meinung nach eine Reform der Risikostrukturausgleichsverordnung aussehen?
Knieps: Da gibt es eine Menge eher kleinerer Baustellen. Die großen Dinge sind meiner Ansicht nach ausdiskutiert. Ich habe schon das Thema Regionalität angesprochen. Wer Versicherte in teuren Regionen – besonders in Ballungsgebieten – zu versorgen hat, bekommt aus dem RSA die gleiche Summe wie eine Kasse, die ihre Versicherten überwiegend im ländlichen Raum hat oder in strukturschwachen Gebieten der neuen Bundesländer, wo Versorgung einfach nicht stattfindet. Das ist eine erste Fehlallokation beim RSA.
Der zweite Punkt betrifft die Krankheitsauswahl. Abgesehen davon, dass ich die Begrenzung auf 50 bis 80 Krankheiten immer für verfehlt gehalten habe, sehe ich auch ein Problem darin, dass die jetzige Krankheitsauswahl auch Krankheiten beinhaltet, bei denen der Arzt Ermessensspielräume dahingehend hat, wie er kodiert und damit diese Erkrankung einstuft.
Prototypisch ist der Diabetes. Ob der Diabetes therapiebedürftig ist oder ob die Behandlung durch Abnehmen und Bewegung primär beim Versicherten selber ansetzt, damit der HbA 1 c-Wert gesenkt wird – all das bildet das Klassifikationssystem nicht ausreichend ab.
Dritter Punkt: Vor allem kleine Kassen haben ein Problem mit sehr teuren Fällen. Dafür gab es mal einen Hochrisikopool. Den gibt es heute nicht mehr. Hier müsste man entweder eine verpflichtende Vorsorge innerhalb der Kassenart schaffen – diese Solidarität ist heute freiwillig. Oder man müsste den Hochrisikopool wieder einführen.
Last but not least haben wir einige Punkte, die aus der Frühzeit des RSA stammen, als es noch keine Morbiditätsorientierung gab. Damals wurden Hilfsparameter entwickelt, die bestimmte kostenintensive Versicherte identifizieren sollten. Das waren insbesondere solche Versicherte, die mit Erwerbsminderungsrenten vor Ablauf der Regelalterszeit in Rente gingen. Das ist nach meiner Auffassung heute überholt, weil diejenigen Erkrankungen, die zur Verrentung führen, in aller Regel in dem Krankheitsspektrum sind, wofür ein Morbi-Ausgleich erfolgt.
opg: Der Vorgänger im Amt des AOK-Vorstands, Jürgen Graalmann, forderte im Mai: Der Morbi-RSA müsse auf eine aktuelle Grundlage gestellt werden und für alle Krankheiten geöffnet, nicht nur für 80. Gehen Sie da mit?
Knieps: Ja, da gehe ich bei beidem mit. Allerdings habe ich bei der AOK das Gefühl, dass sie auf Zeit spielt. Ich habe auch gegenüber Jürgen Graalmann immer deutlich gemacht: Ich halte eine grundlegende Bestandsaufnahme mit den Daten aus 2009 für erforderlich. Das hindert mich aber nicht daran, Reformbedarf zu artikulieren, der auch schon vor einer solchen Bestandsaufnahme gegeben ist.
opg: Wettbewerb sollte das Gesundheitswesen effizienter machen und sogar mehr Qualität ins System bringen. Der RSA ist dazu da, einen fairen Wettbewerb zu gewährleisten. Was bedeutet das für den Wettbewerb, wenn der RSA versagt?
Knieps: Dann sind die Rahmenbedingungen nicht fair und Krankenkassen versuchen, andere Wettbewerbsfelder zu erschließen. Sie begeben sich in Wettbewerbsformen, die wir gerade nicht wünschen. Krankenkassen konkurrieren negativ um Risiken, versuchen Risikoselektion zu betreiben. Sie machen nichts, was schlechte Risiken anziehen kann. Wobei ich die generelle Bedeutung als übertrieben ansehe. Kranke wechseln in der Regel nicht ihre Kassen.
Aber, kein Zweifel: Bei den Ressourcenentscheidungen, die Krankenkassen fällen, bei den Entscheidungen darüber, ob man 0,1 oder 0,2 Prozentpunkte mehr Zusatzbeitrag erheben muss oder erheben kann, spielt es natürlich eine Rolle, ob der RSA funktioniert. Wenn ich nebenan einen Mitbewerber habe, der 0,5 Beitragssatzpunkte günstiger ist, weil er erheblich mehr Geld aus dem RSA bekommt, dann muss ich mit dieser Kasse mithalten können. Das hat zur Folge, dass ich Dinge im Wettbewerb mache, die mit Sicherheit nicht einem Qualitätswettbewerb entsprechen.
opg: Wie lautete noch mal das berühmte Zitat von Horst Seehofer und der Anzahl von Leuten, die den RSA verstehen?
Knieps: Herr Seehofer hat mich in einem Gespräch über die Reform der ärztlichen Vergütung gefragt, wie viele Leute das System überhaupt noch verstehen. Ich habe gesagt drei, dann hat er verkürzt geantwortet: Na gut, das ist einer mehr als beim RSA, da waren es nur zwei. Also können wir das machen. Folglich hat er damals offensichtlich nur zwei Personen zugetraut, den RSA wirklich zu verstehen.
opg: Mittlerweile ist der RSA wesentlich komplexer und eine ganze Armada von Krankenkassenleuten und wissenschaftlichen Experten beschäftigt sich damit. Ist das dem eigentlichen Anliegen, einen Finanzausgleich zu schaffen, eher dienlich oder würden Sie sagen „viele Köche verderben den Brei“?
Knieps: Das ist schwer zu sagen. Ich halte es für positiv, dass es heute viel mehr Leute gibt, die die Logik des RSA verstehen. Ich glaube auch, dass wir mittlerweile 30 bis 40 Leute haben, die man als RSA-Experten bezeichnen könnte. Es gibt kaum noch eine große Kasse oder einen Verband ohne RSA-Expertin oder Experten. Das heißt als Steuerungsinstrument, als Benchmarking-Instrument, als Verteilungsinstrument des Geldes funktioniert der RSA und wird auch verstanden.
Auf der anderen Seite führt das Expertentum dazu, dass man in immer kleineren Feldern arbeitet und an immer kleineren Stellschrauben dreht. Da geht manchmal das Ziel des Ganzen – zum einen Risikoselektion zu verhindern und zum anderen faire Wettbewerbsbedingungen zu schaffen –verloren, weil zu sehr auf der Detailebene gekämpft wird.
opg: Gibt es Signale, dass es noch eine Reform in dieser Legislatur geben wird?
Knieps: Offiziell hält sich die Politik bedeckt. Insbesondere aus dem BMG kommt immer nur Abwehrhaltung, aber auch das ist nichts Neues. Das kenne ich schon aus anderer Funktion. Die Bereitschaft der Akteure in der Administration etwas zu verändern, ist relativ gering. Aber die Politik sieht, dass die Schere zwischen Überkompensation bei einigen AOKs und Unterdeckung bei Betriebskrankenkassen, die gut wirtschaften, auseinander geht. Niemand stellt beispielsweise in Frage, dass das Management der Siemens BKK (SBK) exzellent ist, dass sie in den Verwaltungskosten gut sind. Oder ein anderes Beispiel: Die BAHN-BKK hat fast die niedrigsten Verwaltungskosten und eine Morbiditätsklientel wie bei der AOK – und trotzdem führt es dazu, dass die einen wesentlich mehr Geld haben als sie brauchen und die anderen unterdeckt sind.
opg: Dennoch wird das nicht aufgegriffen…
Knieps: Diese Botschaft ist in der Politik angekommen. RSA-Reformen kann man auch nicht jahrelang debattieren, sondern da geht‘s um die Verteilung von Geld, und das ist ein Kampf. Da muss Politik, wenn sie die Gelegenheit hat, ein bis zwei Schritte machen. Das hat sie in der Vergangenheit auch immer wieder getan. Es gibt eine kontinuierliche Veränderungsgeschichte beim RSA.
Ich bin davon überzeugt, dass die Probleme in der GKV-Finanzierung noch vor der nächsten Bundestagswahl einen gesetzgeberischen Eingriff bringen werden. Beispielsweise dergestalt, dass man Geld aus der Rücklage des Fonds nimmt, um den allgemeinen Beitragssatz zu stützen. Bei einer solchen Operation hätte man eine gewisse Chance, begrenzte Änderungen beim RSA vorzunehmen, beispielsweise die gesonderte Berücksichtigung von Erwerbsminderungsrentnern abzuschaffen. Eine grundsätzliche Reform wird es vor der nächsten Bundestagswahl nicht geben.
opg: Wir danken für das Gespräch.


























