Vorwort
Liebe Kolleginnen und Kollegen,
Das Gesundheitswesen ist der Dienstleistungssektor mit den höchsten Treibhausgasemissionen. So entspricht der Klima-Fußabdruck des weltweiten Gesundheitswesens 4,4 % der globalen Nettoemissionen, entsprechend den jährlichen Treibhausgasemissionen von 514 kohlebetriebenen Kraftwerken. Natürlich besteht allgemeiner Konsens, dass die Gesundheitsversorgung zu priorisieren ist. Es ist jedoch zeitgemäß zu evaluieren, ob auch hier ein Einsparpotential aus Sicht der ökologischen Nachhaltigkeit gegeben ist.
Was kann denn in unserem klinischen Alltag eingespart werden? Eine der von uns am häufigsten verwendeten Produkte in der täglichen Arbeit sind unsterile Handschuhe. So wird der globale Markt für medizinische Einmalhandschuhe perspektivisch von ca. 15 Mrd. USD im Jahr 2022 auf ca. 21 Mrd. USD im Jahr 2029 wachsen. Aber ist vielleicht für Patienten und Umwelt „weniger mehr“? Sieht das Tragen von Einmalhandschuhen oft hygienischer aus als es tatsächlich ist? Falls wir tatsächlich in unserer täglichen Arbeit fälschlicherweise zu oft „mit“ anstatt „ohne“ unterwegs sind, könnte der sachgerechte Einsatz von Handschuhen zur häufigeren Händedesinfektion, geringeren Hautbelastung des Personals, weniger Abfall und geringeren Kosten führen.
Anregende Lektüre wünschen
|
Prof. Dr. med. C. J. Krones |
und |
Prof. Dr. med. D. Vallböhmer |
Der bewusste Einsatz unsteriler Handschuhe als Hebel für hygienische und ökologische Fortschritte im perioperativen Management
Wir alle kennen folgende Situationen: Eine Ärztin oder Pflegende verlässt ein Patientenzimmer mit benutzten Handschuhen an den Händen, um auf dem Flur etwas aus dem Pflegewagen zu entnehmen oder um zu telefonieren. Im Nachbarzimmer dokumentiert eine Fachkraft in der elektronischen Patientenakte den soeben durchgeführten Verbandswechsel, obwohl sie noch die dabei verwendeten Handschuhe trägt. Ein paar Türen weiter bereitet ein Arzt eine Impfung vor. Aus Routine greift er zu einem frischen Paar Handschuhe, obwohl dazu für eine solche Injektion keine Indikation besteht. Auch beim Umlagern einer Patientin im Nebenzimmer gehen die Teammitglieder wie selbstverständlich zur Handschuhbox, obwohl kein Kontakt zu Blut oder Ausscheidungen zu erwarten ist.
Im Klinikalltag ist der Griff zur Handschuhbox häufig zum Reflex geworden. Die dahinterstehende Logik scheint auf den ersten Blick überzeugend: „Mit Handschuhen kann ich mich selbst vor Infektionen schützen – und den Patient:innen schadet es auch nicht.“ Jedoch beginnt genau hier das Problem des unbewussten Gebrauchs von unsterilen Handschuhen: Studien zeigen, dass sich Mitarbeitende vor und nach dem Patient:innen-Kontakt deutlich seltener die Hände desinfizieren, wenn sie Handschuhe tragen. [1] So hat eine gut gemeinte Schutzmaßnahme am Ende unter Umständen das Gegenteil zur Folge: Eine erhöhte Infektionsrate.
Verwendung zu vieler Handschuhe – trotz klarer Empfehlungen
Unsterile Handschuhe sind ein fester und unverzichtbarer Bestandteil der persönlichen Schutzausrüstung. Aus Beobachtungsstudien wissen wir allerdings, dass rund 35 bis 45 Prozent der Handschuhnutzung im klinischen Alltag medizinisch nicht indiziert sind. [1] Das Problem ist weniger der Handschuhgebrauch selbst als das Verhalten, das er auslöst: „Handschuh statt Händedesinfektion“ – anstatt „Handschuh plus Händedesinfektion“. Denn viele Mitarbeitende in Gesundheitsberufen verlassen sich fälschlich auf die „Barriere“ des Handschuhs und verzichten dabei auf die Händedesinfektion vor und nach dem Patient:innen-Kontakt. Zudem werden teilweise dieselben Handschuhe über mehrere Tätigkeiten hinweg getragen oder sogar zwischen dem Kontakt mit verschiedenen Patient:innen nicht gewechselt. Dies führt zur Verbreitung von Erregern – zwischen verschiedenen Körperstellen oder Wunden und zwischen verschiedenen Patient:innen und dem Personal.
Vielen Mitarbeitenden ist nicht bekannt, dass unsterile Handschuhe nicht 100-prozentig dicht sind, denn sie können teilweise mikroskopisch kleine Defekte aufweisen, durch die Krankheitserreger von Patient:innen auf die Haut von Pflegefachkräften, Ärzten und Ärztinnen, Therapeut:innen und anderen Gesundheitsberufler:innen übertragen werden können, und umgekehrt. Zudem kann das unkontrollierte Ausziehen der Handschuhe zu einer Kontamination der Hände oder Handgelenke mit erregerhaltigem Material führen. Werden die Hände nach dem Patient:innen-Kontakt dann nicht desinfiziert, steht einer Verbreitung der Erreger wenig im Weg. Hygienisch bleibt daher klar: Keine Maßnahme ersetzt die korrekte Händedesinfektion!
Die Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) hat das Problem des Fehlgebrauches und der fehlenden zusätzlichen Händedesinfektion deshalb ausdrücklich adressiert. In einem Kommentar zum indikationsgerechten Einsatz medizinischer Einmalhandschuhe beschreibt sie, dass Handschuhe im deutschen Gesundheitswesen zu häufig und zu ungezielt eingesetzt werden – und dass dieser Übergebrauch hygienisch problematisch ist. Die KRINKO betont zugleich, dass medizinische Einmalhandschuhe ein unverzichtbares Instrument des Infektionsschutzes bleiben – jedoch nur in den richtigen Situationen und mit der richtigen Anwendung. Ihre Empfehlungen zeigen deutlich, wann Handschuhe erforderlich sind und wann nicht. Damit gibt sie erstmals eine präzise Orientierung, die Gesundheitsberufler:innen unmittelbar unterstützt. [2]
Trotz dieser nicht erst seit der KRINKO-Empfehlung definierten Indikationen ist der Handschuhverbrauch in vielen Einrichtungen in den letzten Jahren weiter gestiegen. Rückmeldungen aus dem Mitgliedsnetzwerk des Kompetenzzentrums für klimaresiliente Medizin und Gesundheitseinrichtungen (KliMeG | www.klimeg.de) zeigen, dass insbesondere die SARS-CoV-2-Pandemie diesen Trend verstärkt hat – während der Verbrauch von Händedesinfektionsmitteln zum Teil zurückgegangen ist!
Wann sind unsterile Handschuhe wirklich indiziert – und wann nicht?
Indikationen für die Verwendung:
- Kontakt mit Blut, Sekreten oder Exkreten
- Umgang mit Erregern, gegen die alkoholische Händedesinfektionsmittel teilweise unwirksam sind (z. B. Clostridioides difficile aufgrund der Sporenbildung)
- Kontakt mit Schleimhäuten
- Kontakt mit nicht-intakter Haut
- Kontakt mit z. B. Zytostatika und Desinfektionsmitteln
Keine Indikationen bestehen in den folgenden Fällen, hier reicht die alleinige hygienische Händedesinfektion aus, z. B. bei:
- Körperlichen Untersuchungen ohne Kontakt zu Körperflüssigkeiten, Schleimhäuten und nicht-intakter Haut
- Umlagern, Mobilisieren oder Transportieren von Patient:innen
- Messen von Vitalzeichen (Blutdruck, Temperatur, Puls)
- Verabreichen von Mahlzeiten oder Anreichen von Essen
- Dokumentation und Computerarbeit
- Sonografie und vielen weiteren diagnostischen Tätigkeiten an intakter Haut

Abb. 1: Indikationen für den bewussten Gebrauch unsteriler Handschuhe. © KliMeG
Weitere Vorteile durch das Weglassen nicht-indizierter unsteriler Handschuhe
1. Ökologische Dimension
Der Über- und Fehlgebrauch unsteriler Handschuhe ist nicht nur ein hygienisches Risiko, sondern auch ein bislang unterschätzter Faktor einer der größten Gesundheitsherausforderungen unserer Zeit: Dem Klimawandel. Das Gesundheitswesen verursacht ca. sechs Prozent der bundesweiten Treibhausgasemissionen und trägt damit erheblich zu einer Krise bei, die wiederum unsere Gesundheit massiv beeinträchtigt – durch Hitzewellen, Extremwetterereignisse, Luftverschmutzung und die Ausbreitung bisher in Deutschland unbekannter Infektionskrankheiten. [3] Vor diesem Hintergrund haben sich im KliMeG-Netzwerk bereits über 350 Einrichtungen auf den Weg gemacht, Klimaschutz im Krankenhaus konkret umzusetzen. Ein überraschend großer Hebel hierbei: Der Verbrauch nicht-steriler Handschuhe.
Analysen zeigen, dass Handschuhe bis zu einem Prozent der Gesamtemissionen eines Krankenhauses verursachen können [4]. Ihre Herstellung basiert überwiegend auf kunststoffbasierten Materialien; entlang der Produktions- und Lieferkette werden erhebliche Mengen Energie, Wasser und Chemikalien eingesetzt. Am Ende steht eine Entsorgung unnötig großer Mengen an Abfall, mit entsprechendem ökologischem Fußabdruck. Jeder eingesparte Handschuh reduziert daher nicht nur Kunststoff, sondern unmittelbar auch Emissionen und Ressourcenverbrauch.
2. Hautgesundheit des Krankenhauspersonals
Beim Tragen von Handschuhen entsteht zwischen Haut und Handschuh häufig eine sogenannte feuchte Kammer, die die Haut aufweicht und anfälliger für Irritationen und Ekzeme macht. Wer seltener Handschuhe trägt, berichtet von weniger Hautproblemen und weniger Belastung durch Schwitzen.
3. Empathischer Patient:innen-Kontakt
Berührungen ohne Handschuhe wird von vielen Patient:innen als wärmer, direkter und empathischer erlebt. Gerade in pflegerischen und ärztlichen Situationen, in denen keine Indikation für Handschuhe besteht – etwa beim Eincremen, bei der Mobilisation oder bei der körperlichen Untersuchung ohne Kontakt zu Körperflüssigkeiten – kann direkter Hautkontakt das Erleben von Fürsorge und Nähe stärken und damit den Genesungsprozess positiv beeinflussen.
Jetzt aktiv werden! Mit unserer Kampagne „Mit oder Ohne? – Handschuhe bewusst einsetzen“
Gemeinsam mit Kolleg:innen aus Hygiene, Pflege, OP-Management und Klimamanagement hat KliMeG die Kampagne „Mit oder Ohne? – Handschuhe bewusst einsetzen“ entwickelt. Unser Ziel ist, dass alle Gesundheitsberufler:innen genau wissen, in welchen Situationen unsterile Handschuhe tatsächlich erforderlich sind – und dass Handschuhe niemals die hygienische Händedesinfektion ersetzen.
Die Kampagne wurde mit Unterstützung der Röchling-Stiftung ins Leben gerufen. Die KliMeG-Webseite dient als zentrale Anlaufstelle, die alle Materialien bündelt, die für die Umsetzung in Ihrer Einrichtung benötigt werden:
- ✓Wissenschaftlich geprüfte Informationen
- ✓Poster zum Aushängen
- ✓Info-Sheets mit Indikationen
- ✓Schulungsfolien
- ✓Praxisleitfaden
- ✓Social Media-Vorlagen
- ✓Kommunikationsbausteine für Intranet, Newsletter oder Stationsaushänge
Alle Materialien können HIER kostenlos heruntergeladen und an die eigene Klinik angepasst werden.
4. Ökonomische Vorteile
Schließlich sind auch ökonomische Effekte messbar: Weniger Handschuhe bedeuten weniger Einkauf, weniger Abfallvolumen sowie geringere Entsorgungs- und Beschaffungskosten. In Zeiten knapper Budgets und steigender Preise ist dies ein überzeugender Nebeneffekt.
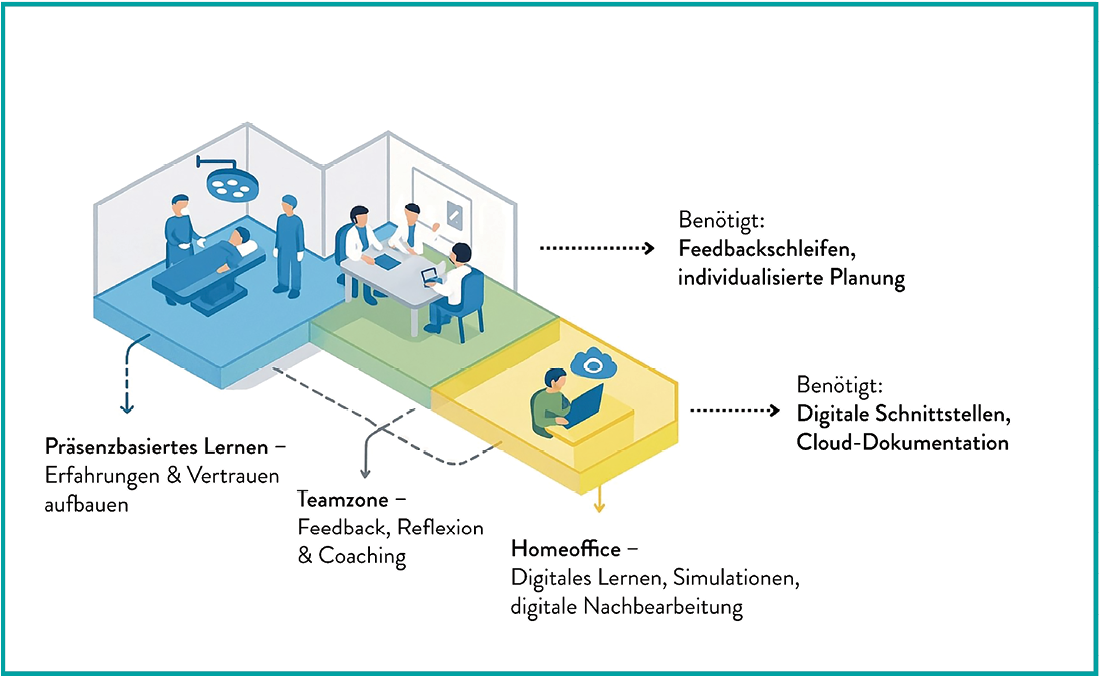
Umsetzung der Kampagne im OP- und Stationsalltag
In der Praxis hat sich ein mehrstufiges Vorgehen bewährt. Zunächst melden sich interessierte Häuser über die Kampagnen-Website an und benennen eine:n Koordinator:in, die häufig aus dem Bereich Hygiene, Pflege, Klimamanagement oder dem Ärztlichen Dienst kommt. In einem online Start-Workshop werden die Kampagne erläutert, typische Fehlanwendungen dargestellt und erste Ideen für lokale Maßnahmen gesammelt.
Im nächsten Schritt formen viele Einrichtungen ein interdisziplinäres Projektteam aus Pflege, Ärzt:innen, Hygiene, Arbeitsschutz, Einkauf und Öffentlichkeitsarbeit. Dieses Team sichtet die Einkaufsdaten zum Handschuhverbrauch, identifiziert Schwerpunktbereiche – häufig OP, Notaufnahme oder Intensivstation – und definiert messbare Ziele.
Auf Station oder im OP selbst kommen anschließend die Kampagnenmaterialien zum Einsatz: Poster in Aufenthaltsräumen, Info-Sheets mit KRINKO-Indikationen an Desinfektionsmittelspendern und Handschuhboxen, kurze Schulungssessions im Rahmen bestehender Fortbildungen, Quiz-Formate für Teams oder Fallbeispiele in Morgenbesprechungen.
Erfahrungen aus der Praxis und Ausblick
Mittlerweile beteiligen sich bereits über 50 Einrichtungen aktiv an der Kampagne – von großen Maximalversorgern über Fachkliniken bis zu Praxen und Pflegeeinrichtungen. In den monatlichen online Austauschformaten berichten viele von ähnlichen Mustern: Einem sehr hohen Ausgangsverbrauch, teils verunsicherten Teams nach der Pandemie und der Erfahrung, dass schon kleine Interventionen spürbare Effekte haben können. Gerade im perioperativen Management ist der bewusste Umgang mit Einmalhandschuhen ein naheliegender Baustein für eine nachhaltigere und sicherere Versorgung. Er verbindet zentrale Ziele chirurgischer Einrichtungen: Hohe Patient:innen-Sicherheit, guter Arbeitsschutz, effiziente Prozesse und eine Reduktion des ökologischen Fußabdrucks.
Am Ende ist die Frage „Mit oder Ohne?“ keine Detailfrage, sondern ein Symbol für einen größeren kulturellen Wandel: Weg von reflexhaften Routinen, hin zu bewussten Entscheidungen auf Basis von Evidenz. Wenn es gelingt, dass Gesundheitsberufler:innen im perioperativen Setting diese Frage immer wieder kurz stellen – und informiert beantworten – ist viel gewonnen: Infektionsschutz, Hautgesundheit, Klimaschutz. In einem Wort zusammengefasst: Gesundheitsschutz.
Literatur
[1] Bellini C, Eder M, Senn L, Sommerstein R, Vuichard-Gysin D, Schmiedel Y et al. Providing care to patients in contact isolation: is the systematic use of gloves still indicated? Swiss Med Wkly 2022; 152:w30110. doi: 10.4414/SMW.2022.w30110.
[2] Robert-Koch-Institut. Kommentar der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) zum indikationsgerechten Einsatz medizinischer Einmalhandschuhe im Gesundheitswesen. Epidemiologisches Bulletin 2024:3–15 [Stand: 04.12.2025]. Verfügbar unter: https://www.rki.de/DE/Aktuelles/Publikationen/Epidemiologisches-Bulletin/2024/10_24.pdf?__blob=publicationFile&v=3.
[3] Traidl-Hoffmann C, Schulz CM, Herrmann M, Simon B, Hrsg. Planetary health: Klima, Umwelt und Gesundheit im Anthropozän. Berlin: MWV; 2021. Verfügbar unter: https://www.beck-elibrary.de/10.32745/9783954666737.
[4] Schneider M, Michael J. Nachhaltiger Einkauf in der Charité. Nachhaltiger Einkauf in der Klinik 2025:18–9 [Stand: 04.12.2025]. Verfügbar unter: https://epaper.nachhaltige-beschaffung.com/p/special-interest/24-06-25/r/10/18-19/8695/1950013.

Dr. Katharina Schilcher
Wissenschaftliche Mitarbeiterin
Kompetenzzentrum für klimaresiliente Medizin und Gesundheitseinrichtungen

Dr. Sybille Barkhausen
Institut für Infektionsprävention und Krankenhaushygiene
Universitätsklinikum Freiburg
Gesundheitspolitik
Schilcher K, Barkhausen S: BDC-Praxistest: Mit oder Ohne? Der bewusste Einsatz unsteriler Handschuhe. Passion Chirurgie. 2025 Januar/Februar; 16(01/02): Artikel 05_02.































 Eine einzelne OP produziert durchschnittlich so viel Müll,
Eine einzelne OP produziert durchschnittlich so viel Müll,