Unterschiede zwischen männlichen und weiblichen Chefärzten aus Sicht der seltenen Chefärztinnen
Zusammenfassung
In der Chirurgie sind Chefärztinnen mit einem durchschnittlichen Anteil von 5,4 Prozent auch mehr als 100 Jahre nach Zulassung von Frauen zum Medizinstudium in dieser Männerdomäne eine Seltenheit.
Für die zukünftige Besetzung chirurgischer Stellen – auch in Führungspositionen – ist es aber erforderlich, dass Medizinstudentinnen und junge Ärztinnen Frauen in Führungspositionen als Rollenvorbilder erleben können.
Schon 2010 wurden daher 47 Chefärztinnen aus diversen chirurgischen Disziplinen telefonisch interviewt. Unisono berichten alle Kolleginnen, dass sie mit Begeisterung und einem hohen zeitlichen Arbeitseinsatz tätig sind. Die meisten von ihnen vereinbaren dabei Beruf und Familie und haben aus eigener Erfahrung Vorschläge, was aktiv dafür getan werden kann, damit sich zukünftig mehr Frauen für die Chirurgie entscheiden und im beruflichen Werdegang auch eine Führungsposition anstreben. 44 der interviewten Ärztinnen geben an, dass es strukturelle Unterschiede im Führungsstil und im Umgang mit Patientinnen und Patienten zwischen Männern und Frauen gibt. Diese Ergebnisse sind auch neun Jahre nach ihrer Erhebung von unveränderter Relevanz, was die hier im Themenheft abgedruckten Interviews einmal mehr bestätigen (siehe Erstpublikation: Ärzteblatt Sachsen 8|2019, ab S. 20). Der chirurgischen Community ist also zu empfehlen, ihre Anstrengung zur Förderung von Frauen in Führungspositionen nicht nur fortzusetzen, sondern unbedingt zu forcieren. Anderenfalls wird sich die Nachwuchsproblematik gerade in der Chirurgie in Anbetracht von fast 70 Prozent Frauen im Medizinstudium weiter verschärfen.
Schlüsselbegriffe
Chefärztinnen, Vereinbarkeit Beruf und Familie, Unterschiede im Führungsstil
Einleitung
Die Mehrheit der Medizinstudierenden und Medizinabsolventen ist und wird in absehbarer Zukunft weiblich sein, derzeit sind es 60 Prozent der Berufseinsteiger und im Durchschnitt 70 Prozent der Medizinstudierenden. Aber der Anteil an Chefärztinnen in der Chirurgie liegt weiter im einstelligen Bereich. Ob Frauen sich auch in der Chirurgie für Führungspositionen interessieren werden, hängt zu einem gewissen Teil auch davon ab, welche Erfahrungen sie mit Rollenvorbildern gemacht haben, wie sie den Umgang mit Ärztinnen, zum Beispiel auch während einer Schwangerschaft, und mit Medizinstudentinnen während ihres Pflichtpraktikums, ihrer Famulatur und insbesondere während ihres PJs erlebt haben [1].
In den letzten Jahren sind mehrfach Meldungen medizinintern und öffentlich in den Medien bekannt geworden, wie schwer es Ärztinnen haben, die in ihrem jeweiligen chirurgischen Fachgebiet als erste die Berufung auf einen Lehrstuhl erhielten [2]. Wenn Chefärztinnen entlassen werden, fällt dies besonders auf, weil nur 5,4 Prozent aller leitenden Positionen in der Chirurgie (amtliche Krankenhausstatistik 2017) mit Frauen besetzt sind, andererseits gibt es aber keine verlässliche Statistik darüber, ob diese Situation Ärztinnen häufiger trifft als Ärzte. Ganz sicher hat in den letzten Jahren in ärztlichen Leitungsfunktionen seitens der Krankenhausverwaltungen die „Hire and fire-Mentalität/-Strategie“ zugenommen, was die Skepsis der jungen Generation zunehmen lässt. Die Chirurgie sorgt sich um ihre Zukunft. Immer weniger Kollegen und Kolleginnen entscheiden sich für dieses für die Versorgung so existenzielle Fach. Es werden eine Vielzahl von Gründen dafür diskutiert und Vorschläge zur Bewältigung gemacht [3]. In diesem Artikel wird nur auf das wichtige Potenzial von Frauen zur Bewältigung dieser Krise eingegangen, obwohl die chirurgischen Fächer aus verschiedenen Gründen auch unter den männlichen Medizinstudierenden an Attraktivität eingebüßt haben.
Bei der Mehrzahl der Ärztinnen und Medizinstudentinnen galt und gilt die Chirurgie traditionell als Männerdomäne mit familien- und frauenfeindlichen Rahmenbedingungen. Resultat ist unter anderem natürlich ein extrem geringer Frauenanteil in Führungspositionen: Nach einer Zusammenstellung des Statistischen Bundesamtes lag dieser 2017 bei 5,4 Prozent. 2008 lagen die Werte mit 3,2 Prozent im Durchschnitt noch niedriger, es hat sich allerdings in den letzten neun Jahren nicht maßgeblich viel geändert.
Um Medizinstudentinnen und Ärztinnen zu motivieren, sowohl ein chirurgisches Fach zu ergreifen als auch Leitungsfunktionen anzustreben, ist es für die meisten erforderlich, positive Vorbilder zu erleben und vor allem auch zu erfahren, ob und wie die Chirurginnen diesen Beruf mit einer Partnerbeziehung, Schwangerschaft, Mutterschutz und Kindererziehung zufriedenstellend vereinbaren können. Aber auch junge Männer entscheiden sich immer seltener für das Fach Chirurgie, da die Organisation im deutschen Krankenhaus gerade in den chirurgischen Fachgebieten relativ wenig Platz lässt für Familie und Freizeit.
Tatsache ist, dass die Mehrheit der Medizinstudierenden mit circa 70 Prozent und die der Berufseinsteiger mit circa 60 Prozent bereits weiblich ist. Es gilt also, die Männer wieder und die Frauen neu für die Wahl der Weiterbildung in einem chirurgischen Fachgebiet zu begeistern/motivieren. Auch wenn es für die derzeit in chirurgischen Führungspositionen tätigen Kolleginnen und Kollegen ungewohnt ist, muss die Organisation sich bezüglich der Rahmenbedingungen auf die zukünftige Fachkräftegeneration ein- und umstellen.
Die chirurgischen Fachgesellschaften und Berufsverbände versuchen seit einigen Jahren mit diversen Maßnahmen, wie zum Beispiel Studierenden- Tage und Studierenden-Stipendien bei chirurgischen Fachkongressen, Naht-Seminaren und vieles mehr, im Wettbewerb mit anderen Fachgebieten zu punkten. Hier darf die Vorbildfunktion von Frauen in Führungspositionen nicht unterschätzt werden.
Aufgrund der zunehmenden Erkenntnis, dass die chirurgischen Fachgebiete ihre Stellen nicht mehr besetzen und ihre fachlichen Aufgaben in Zukunft nicht mehr bewältigen können, wenn sie nicht die Vereinbarkeit von Beruf und Familie für ihre Mitarbeiterinnen und Mitarbeiter erkennbar verbessern, wurden nun in den letzten 20 Jahren diverse Maßnahmen ergriffen:
Seit dem Kongress der Deutschen Gesellschaft für Chirurgie (DGCH) 2001 unter der Präsidentschaft von Prof. Dr. med. Klaus Schönleben, Ludwigshafen, wurden regelmäßig von der Autorin unter anderem mit Unterstützung der ersten Ordinaria für Chirurgie, Prof. Dr. med. Doris Henne-Bruns, Sitzungen und Vorträge bei Kongressen der DGCH und der Deutschen Gesellschaft für Unfallchirurgie (DGU), unter anderem zu folgenden Themen organisiert:
- „Ist die Chirurgie männlich? Diskussion eines Vorurteils“ (DGCH 2001),
- „Karrierechancen auch für Chirurginnen – Strukturen gemeinsam nutzen und entwickeln“ (DGCH 2002),
- „Das Familien-freundliche Krankenhaus als Wunsch-Arbeitsplatz! Kinderbetreuungsangebote als Schlüssel zum Erfolg noch viel zu selten“ (DGCH 2006),
- „Ärzte- und Ärztinnengesundheit“ (DGU 2009),
- „Mutterschutz JA – Berufsverbot NEIN“ (DGCH 2010).
Später gründete sich der Orthopädinnen e. V. und in allen chirurgischen Disziplinen wurden Foren für den ärztlichen Nachwuchs gegründet, wie zum Beispiel das Perspektivforum Junge Chirurgie der DGCH oder das Junge Forum O&U, der Deutschen Gesellschaft für Handchirurgie (DGH), der Deutschen Gesellschaft für Thorax-, Herz- und Gefäßchirurgie (DGTHG), der Deutschen Gesellschaft für Mund-, Kiefer- und Gesichtschirurgie (DGMKG). Weiterhin wurde 2001 auf Initiative von Prof. Dr. med. Jens Witte im Berufsverband der Deutschen Chirurgen eine Vorstandsposition geschaffen, die sich mit den Interessen der Ärztinnen befasst. 2011 bis 2019 war Prof. Dr. med. Julia Seifert Vizepräsidentin und seit 2019 ist die Geschäftsführungsposition des Bundesverbandes Deutscher Chirurgen e. V. (BDC) mit Dr. med. Friederike Burgdorf besetzt. Weiterhin wurde durch Mentoringprogramme von Berufsverbänden wie dem Deutschen Ärztinnenbund, dem Marburger Bund und dem Hartmannbund vor allem die Förderung junger Ärztinnen intensiviert und in einigen Universitäten (zum Beispiel Leipzig, Aachen, MH Hannover, Charité Berlin und Würzburg) gibt es spezielle Förderprogramme für Frauen in der Wissenschaft. Nachfragen bei einigen privaten Klinikkonzernen wie Helios, Sana und Asklepios ergab überraschenderweise, dass es derzeit offensichtlich keine konzernweiten Förderprogramme gibt. Im kommunalen Klinikkonzern Vivantes in Berlin wird seit Jahren Karriereförderung für Ärztinnen aktiv betrieben, andere Konzerne, wie zum Beispiel die Klinikregion Hannover (KRH), haben 2018 nachgezogen. Prof. Dr. med. Gabriele Kaczmarczyk vom Deutschen Ärztinnenbund initiierte 2012 die Aktion ProQuote Medizin. Aktuell hat der im Mai 2019 neu gewählte Bundesärztekammerpräsident, Dr. med. Klaus Reinhardt, eine Frauenquote für Führungspositionen in der Medizin gefordert.
All diese Maßnahmen können jedoch von den Medizinstudenten und Medizinstudentinnen nur als glaubwürdig und zukunftsfest erlebt werden, wenn sich das auch in der Realität widerspiegelt. Medizinstudenten finden an jeder Universität, jedem Lehrkrankenhaus und in jeder anderen Klinik männliche Chefärzte vor, die sie sich gegebenenfalls zum Vorbild nehmen können. Ganz anders stellt sich die Situation für Medizinstudentinnen und Ärztinnen dar. Entsprechend den Statistiken sind in den chirurgischen Fachgebieten Chefärztinnen nur sehr selten anzutreffen beziehungsweise nur marginal vertreten. In der gesamten Chirurgie gab es 2008 durchschnittlich 3,2 Prozent Chefärztinnen mit einer Streuung von 0,7 Prozent in der Unfallchirurgie und sechs Prozent in der Gefäßchirurgie, 2017 lagen die Werte zwar darüber, aber weiterhin im einstelligen Bereich: Durchschnittlich 5,4 Prozent mit einer Streuung von 2,4 Prozent in der Unfallchirurgie und 8 Prozent in der Gefäßchirurgie (Statistisches Bundesamt). Dieser Fakt war die Hauptmotivation, Chefärztinnen in einem chirurgischen Fach zu befragen und deren Erfahrungen und Erkenntnisse an junge Kolleginnen und Kollegen und in den zuständigen Gremien weiterzugeben.
Material und Methode
Vor fast 20 Jahren fand 2001 die erste programmatisch intendierte Sitzung „Frauen in der Chirurgie“ auf Anregung des damaligen Präsidenten der DGCH, Prof. Schönleben, bei einem Deutschen Chirurgenkongress statt. Zur Ausgestaltung dieser Sitzung wurde seitens der Vorsitzenden, Dr. med. Astrid Bühren, die Ausstellung „Pionierinnen in der Chirurgie“ organisiert und dafür alle 36 vom BDC genannten Chefärztinnen in der Chirurgie angefragt. Die meisten übersandten ein Foto und ihren Lebenslauf. Für diese Umfrage unter Chefärztinnen war 2008/2009 erneut der BDC die Anlaufstelle, um über dessen Mitgliederverzeichnis die Kontaktdaten möglichst aller Chefärztinnen chirurgischer Abteilungen zu bekommen. Die inzwischen herausgegebenen Daten des Statistischen Bundesamtes mit Stand 31. Dezember 2008 geben rückwirkend für den gewählten Interview-Zeitraum 2.200 männliche und 72 weibliche leitende Ärzte und Ärztinnen für die gesamte Chirurgie an. Zum Zeitpunkt der Vorbereitung der Umfrage waren im BDC – mit Stand vom 24. August 2008 – 52 leitende Ärztinnen Mitglied.
Diese Ärztinnen wurden alle telefonisch 2009 und 2010 kontaktiert. Von diesen 52 waren:
- eine Ärztin nicht mehr berufstätig,
- zwei Ärztinnen nur noch privatärztlich tätig (eine aus Altersgründen),
- eine der genannten Chefärztinnen war lediglich vorübergehend kommissarisch bis zum Beginn eines neuen Chefarztes tätig,
- vier leitende Ärztinnen waren trotz mehrfacher Versuche und Absprachen mit Mitarbeiterinnen nicht erreichbar beziehungsweise zu jeweils vereinbarten Terminen durch Notfalloperationen verhindert.
Nur eine einzige Chefärztin erklärte sich nicht bereit, das Interview durchzuführen. Sie begründete dies damit, dass sie bereits wochenlang auf ihre zwei Oberärzte wegen Krankheit beziehungsweise Urlaub habe verzichten müsse. Sie sei deshalb völlig überarbeitet.
Damit beteiligten sich 43 der eingangs 52 genannten Chefärztinnen an der Umfrage. Des Weiteren nahmen noch vier angefragte Chefärztinnen aus orthopädischen Kliniken teil. Insgesamt wurden also 47 Interviews ausgewertet.
Die Befragung wurde in mündlichen Telefoninterviews anhand eines strukturierten Fragebogens durchgeführt. Die Dauer des Interviews betrug zwischen einer halben und zwei Stunden. Im Einzelfall wurden Daten auch schriftlich nachgeliefert.
Ein weiterer Anlass für diese aufwändige Untersuchung waren zwei aktuelle Ereignisse gewesen: Einer Chefärztin (Unfallchirurgie) war Stunden vor Ende ihrer Probezeit ohne Angabe von Gründen gekündigt worden, eine Professorin (Herzchirurgie) hatte nach massiven Problemen von einer Uniklinik als Chefärztin in ein städtisches Herzzentrum gewechselt.
Ergebnisse
Akademische Titel
Alle 47 Chefärztinnen waren promoviert, acht von ihnen habilitierte Privatdozentinnen, insgesamt führten sieben Chefärztinnen, also 15 Prozent, einen Professorinnentitel.
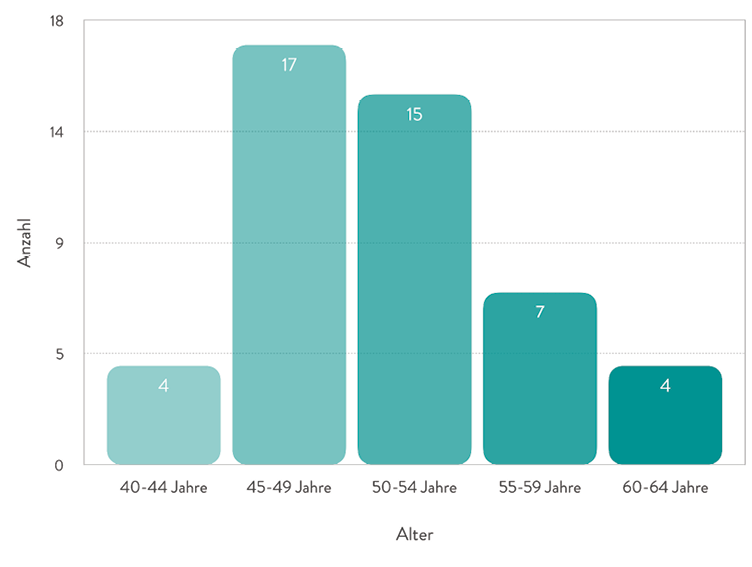
Alter
Das Alter der Chefärztinnen lag zum Befragungszeitpunkt zwischen 40 und 64 Jahren (Abbildung 1).
Fachrichtungen
Doppelnennungen waren möglich, da mehrere Chefärztinnen für mehrere Schwerpunkte qualifiziert waren.
Familienstand
Von den 47 Chefärztinnen waren 32 verheiratet, sechs geschieden, drei lebten in fester Partnerschaft und sechs Kolleginnen waren ledig. 19 der Chefärztinnen gaben an, dass ihr Ehemann beziehungsweise fester Lebenspartner beziehungsweise inzwischen geschiedener Ehemann ebenfalls von Beruf Arzt sei.
Tab. 1: Fachrichtungen
|
Anzahl |
Fachrichtung |
|
22 |
Unfallchirurgie und Orthopädie |
|
19 |
Viszeral- und Allgemeinchirurgie |
|
8 |
Gefäßchirurgie |
|
5 |
Plastische- und Handchirurgie |
|
5 |
Kinderchirurgie |
|
2 |
Herzchirurgie |
Kinder
29 der Chefärztinnen (61 Prozent) hatten Kinder, 18 Chefärztinnen (39 Prozent) waren zum Zeitpunkt der Interviews kinderlos. Dabei waren mehr als die Hälfte der Kinder über 20 Jahre alt und nur sechs Prozent jünger als fünf Jahre. Eine chirurgische Chefärztin hatte vier Kinder, vier Kolleginnen hatten drei Kinder, zehn hatten zwei Kinder und 14 Kolleginnen hatten Einzelkinder.
Eine der Chirurginnen vereinbarte ihre chefärztliche Tätigkeit seit zwei Jahren mit einem Zwillingspaar im Vorschulalter und einem Kind in der ersten Schulklasse. Ihre Kinder waren zum Zeitpunkt der Bewerbung und der Zusage durch die Klinikleitung bereits geboren. Hauptzuständig für die Kindererziehung war in elf Fällen der Ehemann/Vater der Kinder, in neun Fällen waren beide Elternteile gleichberechtigt zuständig. Sechs Chefärztinnen sahen sich selbst hauptsächlich in der Verantwortung und zwei Kolleginnen waren alleinerziehend. Eine Chefärztin gab an, dass sich tagsüber hauptsächlich ihre eigene Mutter um die Kinder kümmere.
15 der Chefärztinnen kümmern sich zusätzlich zu ihren sonstigen Verpflichtungen auch mindestens um ein pflegebedürftiges Elternteil.
Klinikmerkmale
Die Hälfte aller Kolleginnen arbeitete in Kliniken der Grund- und Regelversorgung, 28 Prozent arbeiteten in Kliniken der Maximalversorgung einschließlich Universitäten [5]. Der Rest verteilte sich auf BG-Kliniken, Schwerpunktkliniken und Fachkliniken.
39 Chefärztinnen waren in Krankenhäusern der westlichen Bundesländer tätig und sieben in einem der fünf neuen Bundesländer. Hinzu kam eine Kollegin aus Berlin.
Gender
20 der Chefärztinnen gaben an, in ihrer Klinik die einzige Chefärztin im Chefarztkollegium zu sein. 27 Kolleginnen gaben an, es gäbe noch mindestens eine weitere Chefärztin bei einer ganz überwiegenden Anzahl von Chefärzten. Damit sind über 40 Prozent als Frau im Chefarztkollegium allein.
Abteilungsgröße
Die Anzahl der Betten in der Verantwortung der jeweiligen Chefärztinnen rangierte zwischen maximal 104 und mindestens zehn Betten, der Durchschnitt der zu verantwortenden Betten betrug 41.
Die Anzahl der Oberärzte beziehungsweise Oberärztinnen in der Abteilung schwankte zwischen elf vollen und einer halben oberärztlichen Stelle.
In 26 Fällen (fast 60 Prozent) waren in den jeweiligen Abteilungen ausschließlich männliche Oberärzte tätig, nur in einem Fall waren mehr weibliche als männliche Oberärzte in der Abteilung beschäftigt.
Die maximale Anzahl der Assistenten beziehungsweise Assistentinnen in den Abteilungen lag bei 30 und die minimale bei einem beziehungsweise einer. 38 Chefärztinnen haben insgesamt 113 männliche Assistenten und 89 weibliche Assistenten. Das Verhältnis schwankt hierbei von sieben männlichen und keine Assistenzärztin über 25 männliche und fünf Assistenzärztinnen bis zu einem Assistenten und sechs Assistenzärztinnen.
Weiterbildungsbefugnis
44 Chefärztinnen hatten eine oder mehrere Weiterbildungsbefugnisse von unterschiedlicher Dauer, drei Chefärztinnen hatten keine Weiterbildungsbefugnis.
Dauer der Chefarzttätigkeit
Am längsten war eine Chefärztin seit 21 Jahren in dieser Position, vier Ärztinnen erst seit einem Jahr und alle anderen Chefärztinnen länger als ein Jahr.
Zufriedenheiten mit den diversen beruflichen Bereichen
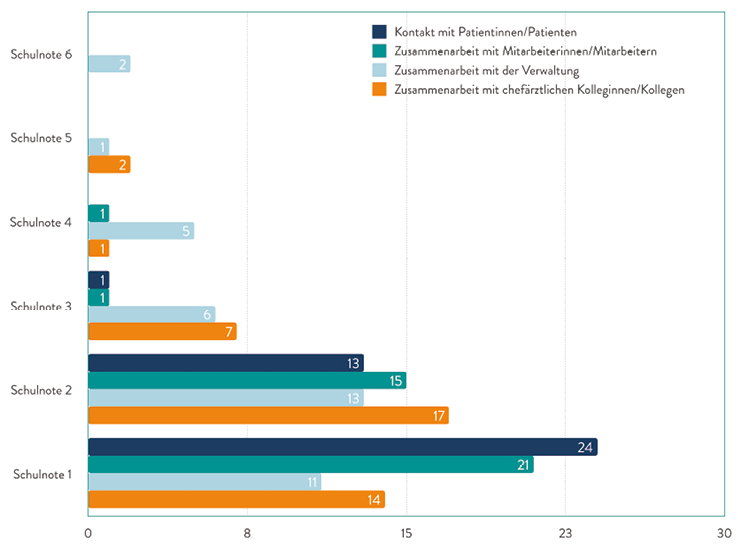
Gefragt wurde, wie zufrieden entsprechend der Notengebung die Chefärztin mit ihren Chefarztkollegen und -kolleginnen, mit der Verwaltung, mit ihren ärztlichen Mitarbeitern und Mitarbeiterinnen und mit den Patienten und Patientinnen sei. Der Kontakt zu den Patienten und Patientinnen wurde in jedem Fall mit den Noten 1 oder 2 belegt. Lediglich eine der Kinderchirurginnen beschrieb, dass die Betreuung der kindlichen Patienten und Patientinnen unkompliziert, jedoch die zusätzliche Betreuung der Eltern gelegentlich stressig sei.
Die Zusammenarbeit mit den Mitarbeitern und Mitarbeiterinnen folgte mit der Durchschnittsnote 1,5. Diese Zusammenarbeit wurde nur ein einziges Mal mit der Note 4 benotet, in keinem Fall schlechter.
Die Zusammenarbeit mit den chefärztlichen Kollegen und Kolleginnen wurde im Durchschnitt mit 1,9 benotet, auch hier gab es nur drei Benotungen schlechter als befriedigend bei insgesamt 41 Nennungen.
Das Verhältnis zur Verwaltung wurde am schlechtesten im Durchschnitt mit 2,9 eingeschätzt, wobei zweimal die Note 6 und einmal die Note 5 vergeben wurde, allerdings auch elfmal die Note 1 für die Zusammenarbeit mit der Verwaltung (Abbildung 2).
Arbeitsbelastung
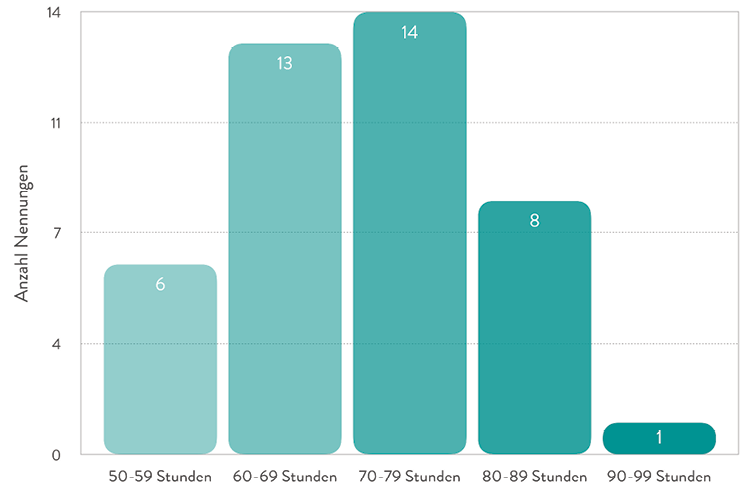
Bei der Frage nach der Arbeitsbelastung in Stunden pro Woche ergab sich im Interview das Phänomen, dass jede der Chefärztinnen spontan deutlich zu wenige Arbeitsstunden angab. Erst auf detailliertes Nachfragen nach der Arbeitsbelastung je Werktag und nach zusätzlicher Arbeitsbelastung beziehungsweise Anwesenheit in der Klinik am Wochenende und nachts kamen die realistischen Zahlen zustande.
Kongressbesuche, Fortbildungsveranstaltungen für Niedergelassene oder ähnliches wurden nicht mitgezählt. Mehr als die Hälfte der Kolleginnen sind also mehr als 70 Wochenstunden in der Klinik chefärztlich tätig (Abbildung 3). Von sechs Chefärztinnen wurde die Arbeitsbelastung nicht exakt verzeichnet.
Kinderbetreuung und Haushaltshilfen
Die Betreuung von schulpflichtigen Kindern wurde zusätzlich zu Betreuungseinrichtungen wie einer Kita beziehungsweise der Schule in sieben Fällen von den Großeltern und in weiteren sieben Fällen von einer Kinderfrau/Aupair/Studierendem geleistet. Die Mehrzahl der Chefärztinnen gab an, Haushaltshilfen beziehungsweise Haushälterinnen zu beschäftigen. In einem Fall lebte die Chefärztin im Haus ihrer Großfamilie und wurde mit allem versorgt.
Freizeitgestaltung
Die Frage nach sportlicher Betätigung beantworteten 30 Kolleginnen mit Joggen, Wandern, Golf oder Reiten (der Häufigkeit nach). Keine der Kolleginnen betrieb strikt termingebundene Aktivitäten, wie zum Beispiel Mannschaftssport. 17 Kolleginnen gaben an, keine Zeit für Sport zu finden.
Nach weiteren Freizeitbetätigungen gefragt, wurden in absteigender Häufigkeit Lesen, Reisen, Oper, Theater, Kochen, Gartenarbeit, Jagen und Fliegen genannt. 14 Kolleginnen (also immerhin 30 Prozent) gaben an, keine Zeit für Hobbys zu haben.
Unterschiede zwischen Chefärztinnen und Chefärzten
Auf die Frage: „Gibt es aus Ihrer Sicht Unterschiede zwischen Chefärztinnen und Chefärzten?“ antworteten drei Chefärztinnen, sie sähen keine prinzipiellen Unterschiede zwischen männlichen und weiblichen Chefärzten, sondern lediglich individuelle. Alle anderen 44 Chefärztinnen benannten fast immer mehrere deutliche geschlechtsspezifische Unterschiede. Diese ergeben entsprechend der Häufigkeit der Nennung folgende Unterschiede:
Chefärzte unterscheiden sich von Chefärztinnen im:
Verhaltensstil
- Sie handelten machtorientierter bei ausgeprägtem Kampf- und Wettbewerbsverhalten, auch untereinander.
- Sie seien „Alphatiere“.
- Sie seien status- und karriereorientierter, „Chefarztherrlichkeit“.
- Deutlich mehr Selbstdarstellung,
- ich-bezogener, eitler, „Profilneurotiker“,
- geringere Selbstkritik: „Nie gesehen, nie gehört, aber machen wir“.
Führungsstil
Sie führten hierarchischer und autoritärer, „Basta-Politik“.
Kommunikationsstil
- Chefärzte wendeten sich weniger den Patientinnen und Patienten und deren Angehörigen zu (Zeit, psychosoziale Aspekte).
- Sie hinterfragten sich weniger selbst, sondern suchten die Fehler eher bei anderen.
- Männer seien nüchterner.
- Manchmal arte ihre Kommunikation in Brüllen aus.
- Spezifischer Umgangsstil mit dem eigenen Geschlecht.
- Akzeptanz automatisch qua Geschlecht, gut vernetzt im „Old-boys-Network“.
Chefärztinnen unterscheiden sich von Chefärzten im:
Verhaltensstil
- Chefärztinnen arbeiteten stringenter und fleißiger.
- Sie haben ein besseres Zeitmanagement,
- bessere Entscheidungsfähigkeit,
- sind im OP belastbarer und flexibler einsetzbar und
- handeln sachorientiert versus status-/machtbezogen.
Führungsstil
- Chefärztinnen führen teamorientierter.
- Sie bevorzugen eine flachere Hierarchie.
- Sie verhalten sich integrativer, kompromissbereiter, diplomatischer.
Als Nachteil dieses Führungsstils wurde benannt, dass das Bemühen um Konsens den Alltag manchmal erschwert.
Kommunikationsstil
- empathischer, mütterlicher (auch Patienten/Patientinnen und Angehörigen gegenüber),
- wertschätzende Kommunikation,
- hohe Sozialkompetenz,
- selbstkritischer als Männer („befundehrlicher“),
- geduldig,
- kollegial.
Forderungen
Interessant waren die Antworten auf die Frage, was gefordert würde, um die Bedingungen für Frauen zu verbessern. 16 Chefärztinnen forderten einen echten Berufsbildwandel. Die Leitungsposition im chirurgischen Fachbereich muss für eine Person gut/zufriedenstellend machbar sein. Dies bedeutet für alle familienfreundliche Bedingungen, eine gute Vereinbarkeit von Familie und Beruf, die wertschätzende Akzeptanz der fortschreitenden „Feminisierung der Medizin“, kreativere Arbeitszeitmodelle und vieles mehr. Insbesondere wurde genannt, dass eine Schwangerschaft „normal“ sein sollte und nicht als Karrierehindernis gesehen werden darf. Hier wurde offen Frauendiskriminierung im Karrierebereich angesprochen, teilweise auch sehr emotional („da geht einem das Messer in der Tasche auf“). Gefordert wurde von zwölf Kolleginnen ein Mentoring insbesondere zu den Bereichen Gremienarbeit und Vernetzung, neun Kolleginnen forderten frauenspezifisches Coaching zu Kommunikation und Führung, elf Chefärztinnen erwarten eine bessere Kinderbetreuung nicht nur in der Klinik, sondern auch auf Kongressen. Nur vier Kolleginnen sprachen sich damals für eine Frauenquote aus. Diese Anzahl wäre heute vermutlich höher.
Exemplarisch sei hier eine besonders wichtige Aussage zitiert: „Es gibt bisher keine Rollenvorbilder und keine Maßstäbe. Damit ist eine Chefärztin immer kritisierbar und alles kann so oder so ausgelegt werden. Da Chefärztinnen andererseits oft nicht so gut vernetzt und (berufs-)politisch aktiv sind, sind sie in ihren Positionen gefährdeter.“
Diskussion
Ärztinnen sind in chirurgischen Führungspositionen auch 2017 mit 5,4 Prozent nur marginal vertreten Dies ist im Vergleich zu den Zahlen von 2010 zwar eine signifikante Steigerung (damals 3,2 Prozent), allerdings weiterhin auf einem sehr niedrigen Niveau.
In den Vorständen der 160 größten deutschen Unternehmen (DAX, MDAX, SDAX) waren zum 1. Januar 2019 8,6 Prozent Frauen Mitglied Im Vergleich zu einem Anteil von drei Prozent im Jahr 2011 natürlich ein Fortschritt, aber auch hier auf einem zu vernachlässigenden Niveau 15,6 Prozent der Unternehmen hatten keine einzige Frau im Aufsichtsrat [5] Nach aktuellen Zahlen der EU-Kommission liegt der Anteil von Frauen in Führungspositionen in der deutschen Wirtschaft bei 33,8 Prozent. Deutschland liegt damit EU-weit auf Rang sieben.
Siemens und EON sind bisher die einzigen der 30 DAX-Unternehmen mit Frauen im Vorstand. Bei der Telekom gibt es bereits offizielle Quoten – bis Ende 2020 sollen weltweit 30 Prozent der Führungspositionen von Frauen besetzt sein. Bei Daimler-Benz und EON gibt es ebenfalls Projekte, Quoten zu etablieren. Eine Studie von McKinsey & Company weist auf die höhere Produktivität bei gemischten Vorständen und Führungsgruppen hin [5].
Fazit
Chirurgische Abteilungen, die von Chefärztinnen geleitet werden, sind weiterhin eine Seltenheit. Die Umfrage ergab sowohl bedeutsame Daten zum Familienstand, zur Arbeitszeit und zur Vereinbarkeit von Beruf und Familie als auch beeindruckende (subjektive) Bewertungen zu den unterschiedlichen Führungsstilen und Persönlichkeitsstrukturen von Chefärztinnen und Chefärzten. Darüber hinaus wurden Empfehlungen an die zuständigen Verbände und Gremien formuliert, was zur notwendigen Förderung von Chirurginnen erforderlich sei. Gerade die unterschiedliche Einschätzung der Persönlichkeitsmerkmale von Chefärzten und Chefärztinnen wird vermutlich Diskussionen auslösen und sollte unbedingt auch eine Befragung von männlichen Chefärzten nach sich ziehen. Der Einfluss verschiedener Führungsstile auf die Mitarbeiterbindung ist immens und gerade bezüglich der umworbenen Generation Y ein beliebtes Forschungsfeld [6]. Zu Recht wurde das Curriculum „Ärztliche Führung der Bundesärztekammer“ auf diese Tatsache hin angelegt.
In Zeiten des zunehmenden Fachkräftemangels sollten Krankenhäuser mit chirurgischen Abteilungen die Zeichen der Zeit endlich erkennen und sich dem Wandel in den Bedürfnissen der Bewerberinnen UND der Bewerber aktiver stellen. Eigentlich benötigt man dazu keine Quote, allerdings stimmen die letzten 18 Jahre bedenklich (freiwillige Vereinbarung zur Quote in Deutschland zwischen Politik und Wirtschaft 2001). Die befragten Chirurginnen waren auf jeden Fall durchweg fasziniert von ihrem Fach und ihrem Tätigkeitsfeld, und sie vermittelten überzeugend den Eindruck, als Vorbilder für den ärztlichen Nachwuchs prädestiniert zu sein.
Literatur
Literatur auf Anfrage bei der Autorin.
Mittlerweile ist akzeptiert, dass gemischte Teams am effektivsten arbeiten. Der BDC hat es sich zum Ziel gesetzt, explizit Chirurginnen auf Führungspositionen vorzubereiten und dafür eine Seminarreihe aufgelegt.
Das nächste Modul der Reihe „Führungsseminare“ findet statt vom: 18.09.-19.09.2020 in Berlin mit dem Titel „Modul 1 – Führungsstrategien für Ärztinnen“.
Mehr Informationen und die Buchungsmöglichkeit finden Sie unter www.bdc.de/veranstaltungen
Über die Autorin
Dr. med. Astrid Bühren war von 1997 bis 2009 Präsidentin des Deutschen Ärztinnenbundes e. V. (DÄB). Seither ist sie als Ehrenpräsidentin des DÄB aktiv. Mitglied im Vorstand der Bundesärztekammer war sie von 1999 bis 2007.
Der Beitrag erschien in Erstpublikation im Ärzteblatt Sachsen 8|2019
Bühren A: Chefärztinnen in der Chirurgie. Passion Chirurgie. 2020 10(7/8): Artikel 04_01.

















