Entwicklung der Zertifizierung und Struktur
Die Entwicklung der Krebszentren ist noch relativ neu. Den Anfang machten die Brustzentren. Der Motor für die Entstehung der ersten Brustzentren war die Kritik an der schlechten Versorgung der Krebspatientinnen in Deutschland im Vergleich zu anderen Ländern.
Durch EU-Richtlinien wurden 2008 die Mitgliedstaaten aufgerufen, nationale Krebspläne zu erstellen. Nachdem Anfang 2000 bereits die Deutsche Krebshilfe und die Deutsche Krebsgesellschaft Maßnahmen zur Verbesserung der Versorgung von Krebspatienten initiiert hatten, wurde es Aufgabe dieser beiden Gesellschaften sowie der Arbeitgemeinschaft Deutscher Tumorzentren (ADT), sich hierum zu kümmern. Es wurden Strukturmaßnahmen etabliert, aus denen schließlich die ersten onkologischen Zentren erwuchsen [1].
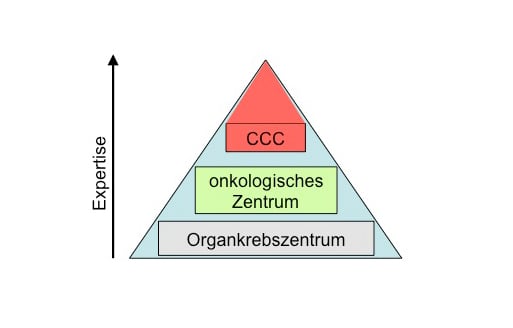
Aktuell sieht die Versorgung eine pyramidenartige Struktur vor: die Basis bilden hierbei die Organkrebszentren (Abb.1). Der Zusammenschluss von mindestens drei Organkrebszentren erlaubt die Bildung eines onkologischen Zentrums. Die onkologischen Spitzenzentren, von denen es in Deutschland derzeit zwölf gibt, werden nach internationaler Begutachtung durch die Deutschen Krebshilfe ernannt und durch ein umfangreiches Programm gefördert („Cancer Center of Excellence“). Sie sind an Universitäten gebunden, da die Optimierung translationaler Forschungsstrukturen eine Hauptanforderung zur Förderung darstellt. Die Begutachtung wird alle zwei Jahre wiederholt.
Abb. 1: Versorgung von Krebspatienten
Die Basis der Zertifizierung besteht in der QM-Systemzertifizierung nach ISO 9001 oder KTQ. Alle am „Zentrum“ beteiligten Kliniken oder Institute müssen diese Voraussetzung erfüllen.
Die Qualifizierung als Organkrebszentrum oder onkologisches Zentrum erfordert sowohl Struktur als auch Kennzahlen [2]. Die Basis hierfür bildet der Erhebungsbogen. Die beiden großen onkologischen Gesellschaften (DKG und DKH) haben sich im Mai diesen Jahres geeinigt, dass es einheitliche Erhebungsbögen für onkologische Zentren und Spitzenzentren gibt und diese auch mit den Erhebungsbögen der Organkrebszentren abgeglichen sind (Pressemitteilung DKG 31. Mai 2013). Damit werden die Anforderungen an die Zertifizierung vereinheitlicht und garantieren, dass ein Patient bundesweit eine leitlinienbasierte Therapie erfahren soll. Diese stellt grundsätzlich die Basis der Therapie dar.
Kennzahlen bilden die Basis des Erhebungsbogens. Hierzu gehören unter anderem Mindestmengen. Aus chirurgischer Sicht relevante Mindestmengen sind Operationen. So müssen Darmkrebszentren mindestens 50 primäre Kolon und 20 primäre Rektumkarzinome pro Jahr resezieren, die einfache Anus praeter Anlage bei stenosierenden Tumoren zählt nicht.
Jährliche Audits kontrollieren die Ergebnisse der Zentren. Ein „nicht Erreichen“ von Kennzahlen wird als Abweichung definiert, die begründet und korrigiert werden muss. Inzwischen erfolgt die Dokumentation elektronisch mit automatischer Rückkoppelung bzgl. Plausibilitätsprüfung. Dies erlaubt den einzelnen Zentren ihre Qualität selbstständig zu kontrollieren und den Stand innerhalb der Zentren zu prüfen. Erstmals sind dadurch auch bundesweit die Daten aller in Zentren therapierten Patienten einfach auswertbar.
Fakten zur Zertifizierung
2003 entstanden die ersten Brustkrebszentren, als erstes Darmkrebszentrum wurde das Darmzentrum Ruhr bestehend aus Kliniken der Ruhr-Universität Bochum der Lukas Gesellschaft Dortmund/Castrop-Rauxel am 15. März 2006 zertifiziert. Inzwischen gibt es mehr als 265 Darmkrebszentren in Deutschland (www.onkozert.de).
Im Jahresbericht 2012 der Darmkrebszentren wurden für 2010 20.198 behandelte Primärfälle ausgewiesen. Geht man davon aus, dass in Deutschland ca. 73.000 Neuerkrankungen pro Jahr auftreten, sind dies noch nicht einmal ein Drittel aller Fälle, die in Darmkrebszentren therapiert wurden.
Von den Darmkrebszentren sind 71 Prozent akademische Lehrkrankenhäuser, ca. 8 Prozent Universitäten und ca. 20 Prozent nicht universitär. Der Anteil der Universitäten ist somit gering, v. a. wenn man berücksichtigt, dass mindestens 10 Prozent der Patienten in Studien behandelt werden müssen (Kennzahlen). Die zwölf onkologischen Spitzenzentren sind in einem Netzwerk vereint (www.ccc-netzwerk.de). Ziel dabei ist es, die Erkenntnisse der Forschung möglichst schnell „nach unten“ an die onkologischen Zentren weiterzugeben und damit die Patientenversorgung zu verbessern.
Aus universitärer Sicht stellt sich die Frage, ob sich eine Zertifizierung als Organkrebszentrum, onkologisches Zentrum oder perspektivisch als onkologisches Spitzenzentrum lohnt. Um z. B. Darmkrebszentrum zu werden ist im ersten Schritt wesentliche bürokratische Mehrarbeit von ausgewählten Mitarbeitern zu leisten. Bis zum Erlangen der Urkunde vergehen erfahrungsgemäß sechs bis neun Monate.
Der Erhebungsbogen für das Darmkrebszentrum beträgt 42 Seiten und beschreibt die Anforderungen. Diese sollen die Prozessabläufe und insbesondere die Behandlungsqualität verbessern. Beispielhaft sei erwähnt, dass laut Erhebungsbogen Patienten mit Darmkrebs innerhalb von zwei Wochen einen Termin in der Sprechstunde erhalten und dass die Wartezeit während der Sprechstunde weniger als eine Stunde betragen soll. Vorgaben, die patientenorientiert eine Optimierung gerade in großen und insbesondere universitären Ambulanzbetrieben darstellen. Oftmals sind Universitätsklinika in mehreren Bereichen zertifiziert. Onkozert zertifiziert alleine sieben verschiedene Zentrumstypen. Dies bedeutet einen erheblichen bürokratischen Mehraufwand, der aber in den meisten Fällen nicht durch mehr Personal ausgeglichen wird. Diese Mehrarbeit muss deshalb von anderer Leistung abgezogen werden, weshalb der finanzielle Aspekt der Zertifizierung über die eigentlichen Gebühren hinaus durchaus eine relevante Rolle spielt [1].
Die Zentrumsbildung führt nicht zwangsläufig zu einer Verbesserung der Versorgungsqualität [3]. Bekanntermaßen ist der chirurgische Anteil an der Therapie des Rektumskarzinoms mit der Operation entscheidend für die Prognose [4, 5]. Anastomoseninsuffizienzen verschlechtern das perioperative Outcome und durch die vermehrte Rezidivrate auch die Langzeitprognose. Die Lebensqualität sei hier gar nicht berücksichtigt. Die Qualität der mesorektalen Resektion (Mercury grade), die RO-Resektionsrate, die Anzahl resezierter Lymphknoten und die Rate an Revisionsoperationen werden als Kennzahlen im Erhebungsbogen abgefragt. Diese Parameter sind operationsspezifische Parameter, die durch spezielles Training nicht aber durch Zentrumsbildung verbessert werden. Damit basiert die Qualität der Versorgung beim Rektumkarzinom v. a. auf dem chirurgischen Anteil, sprich der Operation. Mit der Qualität der „Chirurgie“ befassen sich die Operateure aber bereits vor der Zentrumsbildung [4, 6-8]. Ob der chirurgische Anteil an der Qualitätssicherung auch dergestalt für das Kolonkarzinom zutrifft, wird noch kontrovers diskutiert und wird derzeit durch eine Studie untersucht (www.resektatstudie.de). Die adjuvante Chemotherapie im Stadium III hat hier sicherlich einen prognostisch wichtigeren Anteil an der Langzeitprognose.
Die reine Reduktion der Operationen auf einige wenige Operateure zur Einhaltung der Kennzahlen, führt durchaus zu Unmut bei den „nicht auserwählten Operateuren“ und damit zu Spannungen innerhalb der Abteilung [9]. Die Offenlegung von Behandlungsergebnissen kann durchaus auch einen negativen Einfluss auf zukünftige Operationsindikationen haben [3].
S3-Leitlinien bilden die Basis der Therapie der Krebszentren. Nach der Etablierung der ersten Brustzentren, stellte sich die Frage, ob die Leitlinienbasierte Therapie die Prognose der Patientinnen verbessert. Eine kanadische Studie konnte dies bestätigen [10]. Der günstige Einfluss von Leitlinien auf die Prozess- und Ergebnisqualität im Gesundheitswesen ist mittlerweile ausreichend wissenschaftlich belegt [11]. Allerdings ist die Implementierung der Leitlinien nicht zwingend an eine Zentrumsbildung gebunden. Die Forderung, dass alle Patienten mit kolorektalem Karzinom zwingend in einem Darmkrebszentrum zu behandeln seien, kann deshalb durchaus kritisch hinterfragt werden [1].
Forschung
Welche Vorteile bietet die Bildung von Organkrebs- und onkologischen Zentren neben der o. g. Verbesserung der Qualität der Versorgung des Patienten? Die flächendeckend gute Dokumentation der Krebsdaten unter Hilfe der Krebsregister [12, 13] bildet die Basis für eine Verbesserung der Versorgungsforschung. Die gesetzlich seit April 2013 festgehaltene Dokumentation der Krebsdaten durch die Krebsregister, soll dabei nicht nur die Qualität der onkologischen Versorgung verbessern, sondern auch die Versorgungsforschung durch die Bereitstellung der Daten unterstützen. Da onkologischen Patienten trotz der gleichen Tumorentität alle sehr heterogen sind, stellt die breite Basis der Erhebung die einzige und beste Möglichkeit dar, valide Daten zur Versorgungsforschung zu erhalten. Die Homepage des deutschen Krebsplans gibt ständig aktualisiert Auskunft hierüber.
Insbesondere die Erhebung der Langzeitdaten über die Krebsregister stellt einen attraktiven Aspekt der Versorgungsforschung dar. Die perspektivische Zunahme der Krebszahlen und die „knapper“ werdenden finanziellen Ressourcen zwingen den Therapieerfolg neuer Medikamente im Langzeitverlauf durch Studien zu verfolgen.
Die pyramidale Struktur der onkologischen Betreuung sieht an der Spitze die Comprehensive Cancer Center vor. Diese sollen durch Spitzenforschung insbesondere translationale Forschung die Einführung neuer Forschungsergebnisse in den klinischen Bereich ermöglichen und v. a. beschleunigen.
Als Basis der Etablierung der CCC wurde das Nationale Centrum für Tumorerkrankung Heidelberg als Vorbild gewählt. Es war folgerichtig, dass sich die Spitzenforschungszentren zusammentun und in einem von der Krebsforschung finanzierten „ deutschen Konsortium translationale Krebsforschung“ mit 400 Mio. € über zehn Jahre geförderten Programm aufgehen (http://www.dkfz.de/de/dktk/). Insgesamt ist dabei die finanzielle Unterstützung in Deutschland weiterhin als verbesserungswürdig anzusehen, wenn man das Fördervolumen mit den großen amerikanischen Krebszentren vergleicht [14].
Ein aus Sicht der Darmkrebszentren interessantes Förderschwerpunktprogramm der Deutschen Krebshilfe, stellt die Etablierung von vier Gewebebanken dar, die über einen Förderzeitraum von 2010 bis 2013 mit einem Volumen von ca. 2,5 Mio. € unterstützt werden. Neben den Schwerpunkten ZNS, Melanom und Brustkrebs gibt es seit 2010 auch die Gewebebank „kolorektales Karzinom“ (North German Tumor Bank of Colorectal Cancer, Acronym: coloNet) [15]. Die Standorte Lübeck, Hamburg und Rostock als federführende Zentren werden als einzige Gewebebank von chirurgischer Seite geführt. Ziel der Gewebebank ist es, Gewebe und Blut sowie die dazugehörigen klinischen Angaben für Forschungszwecke zu generieren und auch überregional zur Verfügung zu stellen. Im Mittelpunkt der Forschung steht die Karzinogenese. Die Rolle des Chirurgen für das „biobanking“ ist dabei zentral, denn neben der adäquaten Gewebebereitstellung ist nur durch eine gute Arzt-Patienten-Beziehung auch die notwendige Einwilligung für die Gewebeasservierung und das follow-up möglich [16]. Es wäre nachvollziehbar, dass „biobanking“ eine Art core facility im Rahmen des comprehensive cancer centers darstellt [16]. Eine mögliche landesweite Ausweitung der „biobanks“ zum Beispiel unter der Schirmherrschaft der Deutschen Gesellschaft für Chirurgie wäre vorstellbar und würde die Rolle des Chirurgen adäquat reflektieren.
Zusammenfassung
Die Behandlung onkologischer Patienten in Organ- oder Onkologischen Zentren setzt die Anwendung von S3-Leitlinien voraus. Die Bildung von Organkrebszentren wird über die Erhebung der Kennzahlen und die verbesserte Dokumentation mit Hilfe der gesetzlich vorgeschriebenen klinischen Krebsregister mittelfristig zu einer landesweit deutlich verbesserten Erhebung von Tumordaten führen. Durch die Intensivierung der translationalen Forschung werden Neuerungen schneller zur klinischen Anwendung kommen. Dadurch wird es im Rückschluss auch zu einer Optimierung der S3-Leitlinien kommen. Aus universitärer Sicht muss nach Zertifizierung eines Onkologischen Zentrums die Weiterentwicklung zum Comprehensive Cancer Center i. S. der Deutschen Krebshilfe angestrebt werden. Die Verbesserung der hierzu geforderten Forschungsstrukturen ist unabhängig vom Ausgang der Begutachtung in jedem Fall ein Gewinn für jedes Universitätsklinikum.
Die Literaturliste erhalten Sie auf Anfrage via passion_chirurgie@bdc.de.