Kommunikation ist einer der zentralen Faktoren für Patientensicherheit – und gleichzeitig eine der größten Fehlerquellen im klinischen Alltag. Der folgende Safety Clip zeigt, wie unsichere Kommunikation Unsicherheit erzeugt, wie fokussierte Kommunikation Sicherheit schafft und welche Tools im Alltag unterstützen können.
Kommunikation als Risiko – und als Chance
Aus dem privaten Bereich kennen wir alle Missverständnisse, unterschiedliche Wahrnehmungen und Interpretationen. Was harmlos beginnt, kann im klinischen Umfeld jedoch ernsthafte Konsequenzen haben. Ein aktuelles systematisches Review (Keshtkar, L et al, 2025 mit 67.826 Patientenfällen aus 46 Studien) zeigt, dass fehlerhafte Kommunikation bei rund 24 Prozent aller Sicherheitsvorfälle beteiligt ist und in etwa 13 Prozent sogar die alleinige Ursache darstellt. Betroffen von Fehlern sind alle Bereiche: OP, Visite, Notfallsituationen, Übergaben, Telefonate usw.. Kommunikation ist also ein messbarer Faktor zu unerwünschten Ereignissen im klinischen Setting.
Besonders erschwerend wirken typische Rahmenbedingungen im Gesundheitswesen, wie Hierarchien, Zeitdruck, Unterbrechungen, Stress, Nachtarbeit, unterschiedliche Berufsgruppen, unklare Rollen und sprachliche Barrieren.
„Das größte Problem in der Kommunikation ist die Illusion, sie hätte stattgefunden.“
So formulierte es George Bernard Shaw treffend. Nicht entscheidend ist, was gesagt wurde – entscheidend ist, was verstanden und umgesetzt wird. Wenn Ursache und Ausmaß des Risikos also klar sind, ist die Konsequenz eindeutig: Wir sollten Kommunikationsfehler systematisch reduzieren.
Kommunikation-Tools im klinischen Alltag
Standardisierte Tools bieten hierfür eine effektive Möglichkeit. Sie strukturieren Gespräche, definieren notwendige Inhalte und helfen, auch unter Stress sicher zu kommunizieren.
Voraussetzung für ihren Erfolg ist, dass sie regelmäßig trainiert, interdisziplinär abgestimmt und im Team konsequent angewendet werden.
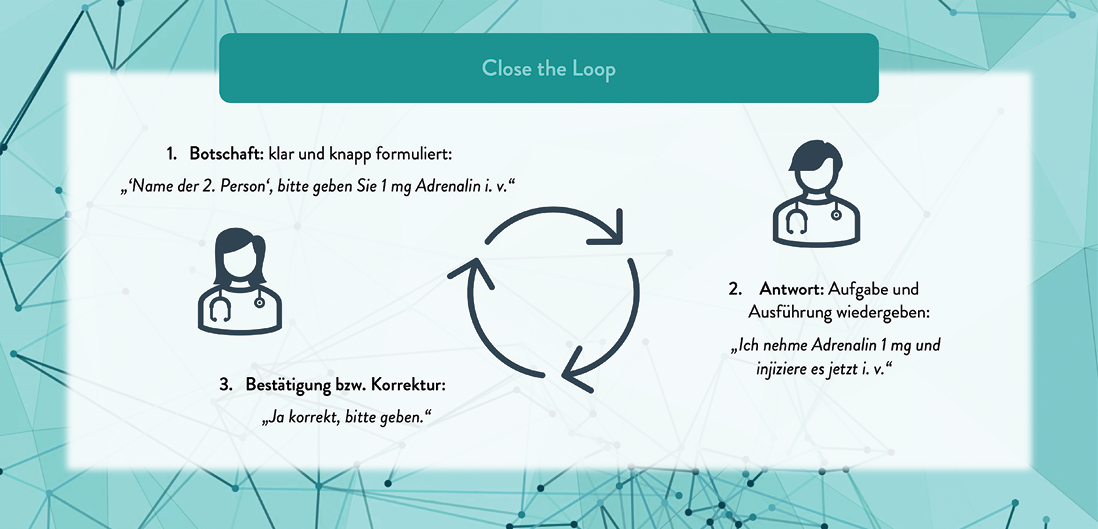
Close the loop
Close the Loop ist ein wichtiges Element im Crew Ressource Management in Notfallsituationen. Es besteht aus einer klaren Anweisung, eine Wiederholung dessen und Benennung der Ausführung sowie der finalen Bestätigung. Dieses Prinzip beschleunigt Prozesse und erhöht die Sicherheit:
SBAR
Es gibt verschiedene Instrumente für spezifische Übergabesettings (z. B. SINNHAFT für die Notaufnahme). Das SBAR-Schema ist universell einsetzbar, kann zudem bereichsspezifisch angepasst werden und wird von der WHO als Instrument empfohlen. Es verbessert Struktur, Vollständigkeit und Klarheit – ohne Zeitverlust. Typische Einsatzorte sind telefonische Hinzuziehungen, Schicht- und Dienstübergaben sowie Verlegungen zwischen Bereichen.
In der telefonischen Hinzuziehung von Ärztinnen und Ärzten bietet eine strukturierte Übergabe – wie SBAR – eine deutlich verbesserte Grundlage zur Einschätzung von Dringlichkeit und notwendigen Maßnahmen. Die hinzugezogene Person ist so bereits vor dem Eintreffen beim Patienten besser informiert und kann gezielter handeln.
Für eine zuverlässige Implementierung empfiehlt sich eine umfassende Schulung mit praktischen Übungen im Team. Zur nachhaltigen Verankerung im Alltag unterstützen zudem Pocketkarten, Poster oder andere visuelle Merkhilfen an Übergabestandorten.
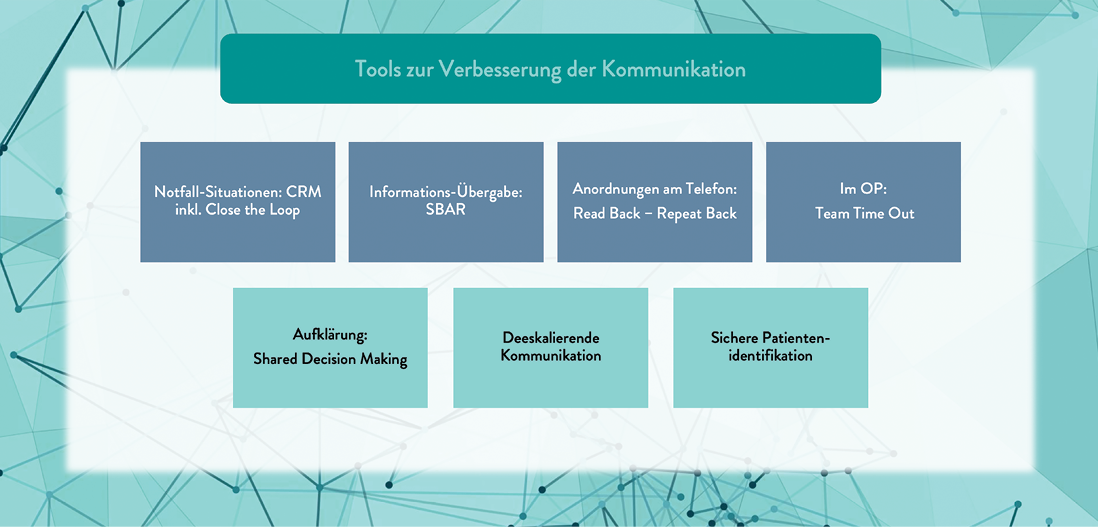
Abb. 1:Tools zur Verbesserung der Kommunikation (Fachperson-Fachpersonal; Fachpersonal-Patient)
Read Back-Repeat Back
Telefonische Anordnungen sollten im Sinne der Patientensicherheit nur im absoluten Ausnahmefall erfolgen. Sollte es dazu jedoch kommen, so wird das Read-Back-Repeat- Back-Prinzip empfohlen.
- Anordnung notieren
- Anordnung vollständig durch den Empfänger wiederholen
- Anordnenden bestätigen oder korrigieren
Gerade bei Hintergrundgeräuschen, Dialekt/Sprachproblemen oder Sound-alike Medikamenten verhindert diese Vorgehensweise Missverständnisse, aber auch ohne diese Zusatzfaktoren können mit diesem Verfahren Fehlerraten reduziert werden.
Abb. 2: Close the Loop
Das Team Time Out mit der WHO Surgical Safety Checklist
Die WHO-Checkliste ist ein sehr bekanntes, aber nicht immer stringent umgesetztes Tool. Es kann nachweislich perioperative Morbidität und Mortalität reduzieren. Voraussetzung ist eine gelebte Sicherheitskultur: Vorbildfunktion der Führung, konsequente Anwendung und ein Team, das Unsicherheiten jederzeit offen äußern kann („Speak Up“).
- Ein Time Out wirkt nur dann sicher, wenn alle Beteiligten konzentriert teilnehmen und alle Punkte vollständig besprochen werden.
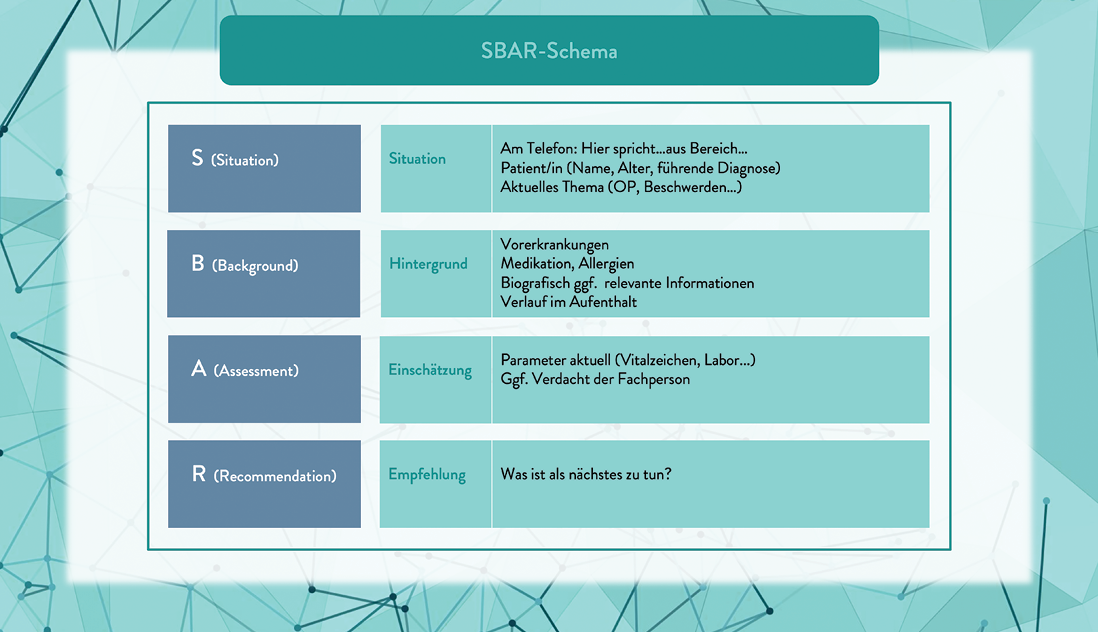
Abb. 3: Das SBAR-Schema
Shared Decison Making (SDM)
SDM (synonym: Partizipative Entscheidungsfindung) stärkt das Gefühl der Patientinnen und Patienten, aktiv beteiligt zu sein und selbstbestimmt zu entscheiden. Ihr Recht auf Selbstbestimmung leitet sich aus dem Grundgesetz und dem Patientenrechtegesetz ab. SDM steigert die Compliance und die Zufriedenheit aller Beteiligten. Die Methode ist besonders geeignet, wenn mehrere medizinisch vertretbare Optionen bestehen – etwa bei elektiven Eingriffen.

Abb. 4: Wesentliche Aspekte des SDM
Obwohl die Vorteile des SDM klar belegt sind, ist es in Deutschland noch längst nicht flächendeckend etabliert. Immer mehr Kliniken beginnen jedoch mit der Umsetzung. Für den Erfolg entscheidend sind die Haltung des Operateurs und eine klar strukturierte und geübte Gesprächsführung, die eine echte Partizipation ermöglicht. Gleichzeitig müssen auch Patientinnen und Patienten gezielt befähigt werden, sodass die partnerschaftliche Entscheidung bereits vor dem eigentlichen Aufklärungsgespräch erfolgt.
Für die erfolgreiche Umsetzung von SDM sind gezielte Trainings mit individuellem 1:1-Feedback für Ärztinnen und Ärzte notwendig, ergänzt durch Schulungen für Pflege, MFA und andere Berufsgruppen. Ebenso essenziell ist die Entwicklung klarer, verständlicher Informationsmaterialien. Entscheidend bleibt jedoch eine konsequent patientenorientierte Haltung im gesamten Team – nur so gelingt echte Partizipation.
Deeskalierende Kommunikation
Deeskalation ist ein mehrstufiger Prozess – von Prävention bis Nachsorge. Im klinischen Alltag entstehen aggressive Situationen häufig durch akute Überforderung, Schmerzen, lange Wartezeiten, Kontrollverlust oder enttäuschte Erwartungen. Hinzu kommen Patientinnen und Patienten, die ihre Emotionen nicht regulieren können oder unter dem Einfluss von Alkohol, Drogen oder Medikamenten stehen. Auch Angehörige reagieren in kritischen Momenten – etwa nach Komplikationen oder Verzögerungen – mit Wut oder Frustration.
Einige zentrale Aspekte zum Umgang in derartigen Situationen lassen sich wie folgt skizzieren:
- Organisationsbezug & Implementierung: wiederholte Trainings, klare Standards, Umgebungsgestaltung
- Eigenkontrolle & Sicherheit zuerst: Ruhe bewahren, Sicherheitsabstand, Fluchtweg bedenken, ruhige Atmung führt zu ruhiger Stimme, Hände sichtbar, Unbeteiligte entfernen
- Früherkennung & rechtzeitiges Eingreifen: Früh intervenieren; erste Anzeichen von Anspannung ernst nehmen
- Kontakt herstellen & Beziehung sichern: Ruhige Ansprache, Spiegeln/Validieren von Verhalten und Gefühlen, Wertschätzung vermitteln, ggf. Ortswechsel ermöglichen
- Klare, einfache, wertfreie Sprache: Kurze, klare Sätze, Vermeidung von Provokation/Drohung/Fachjargon; Fragen zur Konkretisierung; „Was genau…?“ statt „Warum“-Fragen, Zeit geben eine einzelne Frage zu beantworten.
- Grenzen setzen & Handlungsspielräume aufzeigen: Regeln, Konsequenzen ohne Drohcharakter aussprechen und das Anbieten realistischer Optionen – kleine, erreichbare Schritte.
- Nachbereitung: Debriefing zum individuellen und organisationalen Lernen, kollegiale Erstbetreuung, ggf. psychologische Hilfe.
Sichere Patientenidentifikation
Verwechslungen gelten als vollständig vermeidbar – und kommen dennoch vor. Patientenarmbänder bieten Sicherheit, wenn sie konsequent geprüft werden.
Grundregeln:
- Abgleich des Armbandes durch Sichtkontrolle und ggf. Barcode-Scan
- Offene Fragen: „Wie ist Ihr Name?“ statt „Sind Sie Frau Müller?“
- Zwei-Faktoren-Identifikation: Name + Geburtsdatum
Eine verbindliche Anwendung im gesamten Team ist unerlässlich.
Fazit
Sichere Chirurgie lebt nicht nur von technischem Können, sondern von präziser, fokussierter Kommunikation. Die datenbasierte Erkenntnis, dass beinahe jeder vierte Sicherheitsvorfall kommunikative Ursachen hat – und jeder achte ausschließlich darauf zurückzuführen ist – macht deutlich, dass ein Handeln notwendig ist. Standardisierte Tools wie SBAR, Time-Out, Read-Back, Close the Loop, SDM oder deeskalierende Kommunikation sind praktische Instrumente, die Sicherheit steigern können. Voraussetzung ist jedoch, dass sie konsequent trainiert werden und, dass Führungskräfte vorangehen, im Team die Anwendung einfordern und in jeder Situation anwenden – besonders unter Stress, Zeitdruck oder Hierarchien.
Die Literaturliste erhalten Sie auf Anfrage via passion_chirurgie@bdc.de.
Pope A: Safety Clip: Präzision beginnt beim Sprechen – Kommunikation als Sicherheitsfaktor. Passion Chirurgie. 2026 März; 16(03/I): Artikel 04_02.




















