01.09.2015 Fachübergreifend
Safety Clip: Qualifizierte Ersteinschätzung in der Notaufnahme

Die Notaufnahmen der Krankenhäuser sind zu Spitzenzeiten oft so stark mit Patienten „überlaufen“, dass mehrstündige Wartezeiten in Kauf genommen werden müssen. Stehen die diensthabenden ärztlichen und pflegerischen Mitarbeiter sowie die vorgehaltenen Behandlungsräume und Diagnostikeinrichtungen in einem dramatischen Missverhältnis zur großen Zahl der wartenden Patienten, führt dies nicht nur vermehrt zu Unzufriedenheiten, sondern birgt auch die Gefahr, dass unmittelbar vital gefährdete oder einer dringlichen Behandlung bedürfende Patienten zu spät versorgt werden. Unnötig manifestierte Körperschäden können die Folge sein oder vermeidbare Verlängerungen von Krankenhausbehandlungen. Im Einzelfall kann eine zu spät erfolgte Versorgung gar zum Tod des Patienten führen.

Zudem ist es – wie auch vom Gesetzgeber gefordert – die Aufgabe eines Krankenhauses, die klinische Notfallversorgung so zu organisieren, dass Notfallpatienten bedarfsgerecht behandelt werden können. So fordert beispielsweise das Krankenhausgestaltungsgesetz des Landes Nordrhein-Westfalen, alle Menschen, die eine medizinische Behandlung benötigen, adäquat zu versorgen (KHGG NRW 2015). Und gerade bei Notfällen bedeutet „adäquat“ nicht nur fachlich richtig, sondern auch zeitgerecht.
Um diese Anforderungen für Neuaufnahmen bzw. für von außen zugeführte Notfallpatienten bestmöglich umzusetzen, betreiben Krankenhäuser ihre Notaufnahmebereiche zunehmend interdisziplinär als Zentrale Notaufnahmen. Das „Gesetz zur Neuregelung des Krankenhausrechts“ des Landes Berlin vom 18.09.2011 fordert sogar ausdrücklich, dass die Ersteinschätzung der Patienten in der Notaufnahme zu erfolgen hat.
§ 27 Abs. 3 des geänderten Landeskrankenhausgesetzes besagt (Auszug): Krankenhäuser, die nach dem Krankenhausplan an der Notfallversorgung teilnehmen, müssen die im Krankenhausplan festgelegten Voraussetzungen erfüllen. Sie sind insbesondere verpflichtet, … 3. bei Notfallpatientinnen und -patienten eine Ersteinschätzung und -versorgung durchzuführen …“[12].
Bereits beim Erstkontakt mit einem Patienten in der Notaufnahme ist es daher dringend notwendig, dass die dort tätigen Mitarbeiter eine kriteriengestützte Triagierung der Patienten nach nachvollziehbaren Dringlichkeitsstufen vornehmen. Weil die ärztliche Triage in der Praxis wegen der mangelnden Verfügbarkeit ärztlicher Mitarbeiter in der Regel nicht durchgängig umsetzbar ist [11], haben sich – in der Regel symptomorientierte – Ersteinschätzungssysteme bewährt, die von besonders geschulten nicht-ärztlichen Mitarbeitern durchgeführt werden.
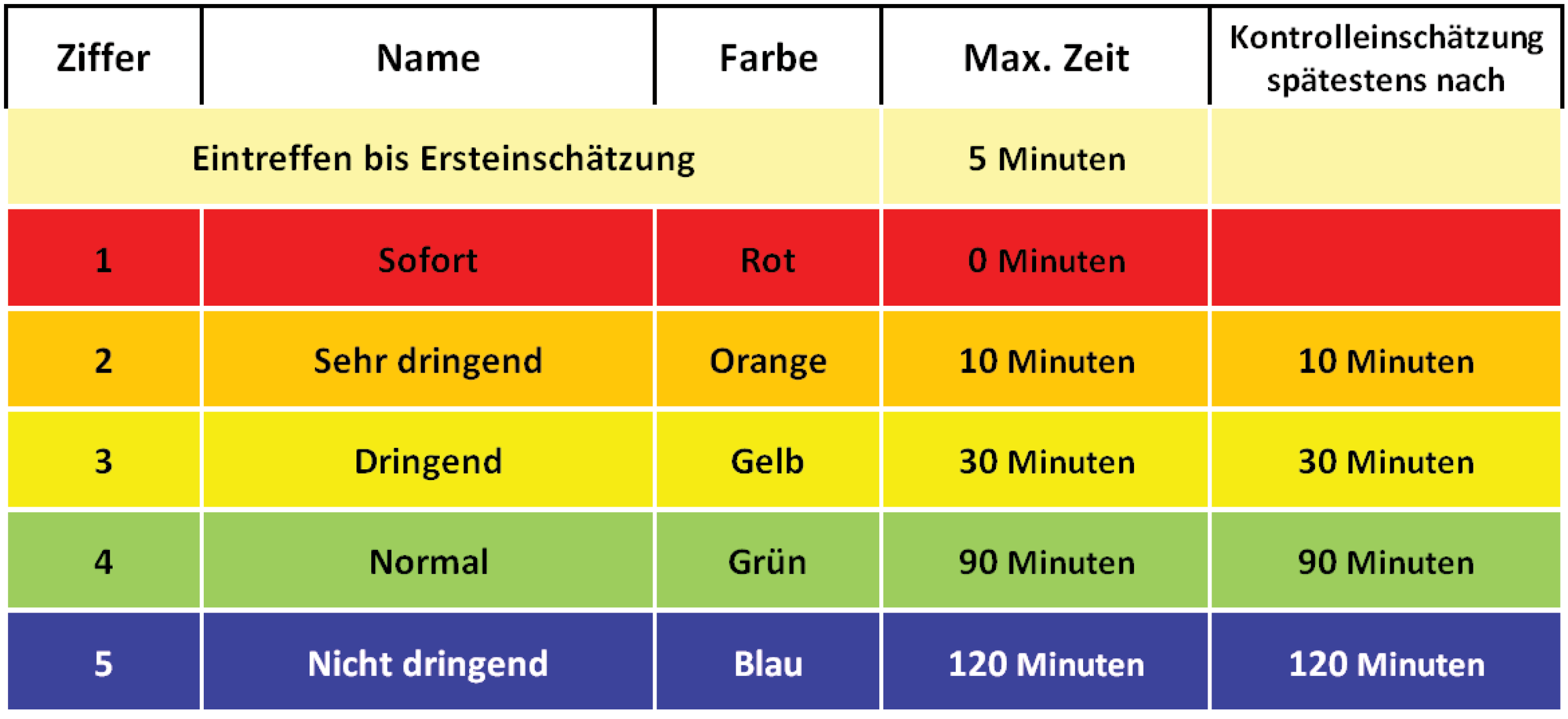
Die heutigen Ersteinschätzungssysteme arbeiten typischerweise mit drei bis fünf Stufen. Das American College of Emergency Physicians (ACEP) und die Emergency Nurses Association (ENA) empfehlen die Verwendung valider fünfstufiger Triage-/Ersteinschätzungssysteme [11]. Diese Empfehlung hat allgemein Akzeptanz gefunden.
Die international gängigsten fünfstufigen Systeme [2] sind die Australasian Triage Scale (ATS), die Canadian Triage and Acuity Scale (CTAS), der Cape Triage Score (CTS), das Manchester Triage System (MTS) und der Emergency Severity Index (ESI).
Die Australasian Triage Scale (ATS)
Im Jahr 2001 vom Australasian Collage of Emergency Medicine (ACEM) entwickelt, ist die ATS das erste fünfstufige Ersteinschätzungssystem, das maximale Zeitvorgaben bis zur Erstbehandlung des Patienten vorgibt. Es basiert auf der 1994 entwickelten und in Australien und Neuseeland im Gesundheitswesen verpflichtend eingesetzten National Triage Scale [14].
Wegen der starken „Individualisierung“ des Systems auf das jeweilige Krankenhaus ist die ATS sehr umfangreich und Vergleichbarkeiten sind deutlich eingeschränkt [5] In der Anwendung ist die Festlegung auf Verdachts- /Arbeitsdiagnosen erforderlich (man beachte den ärztlichen Diagnosevorbehalt). Die Australasian Triage Scale findet im deutschsprachigen Raum keine nennenswerte Anwendung.
Die Canadian Triage and Acuity Scale (CTAS)
Das auf der vorgenannten Australasian Triage Scale beruhende CTAS-System bietet dem ersteinschätzenden Mitarbeiter einen umfänglichen Katalog an Beschwerdebildern, die bestimmten Risikokategorien zuzuordnen sind [2]. In den Risikokategorien ist die zeitliche Dringlichkeit der Behandlung vorgegeben. Für die Einschätzung der Risikokategorie können zusätzlich Faktoren wie der Unfallmechanismus und die Vitalparameter (Blutdruck, Puls, Temperatur und Atmung) berücksichtigt werden [1].
Zugleich führt diese Ersteinschätzung zu einer Verdachtsdiagnose. Unter Berücksichtigung des in Deutschland gültigen ärztlichen Diagnosevorbehalts ist dieses System eher für eine ärztliche Triagierung geeignet [14] Für pädiatrische Erkrankungsbilder liegt ein eigener Katalog vor, die paedCTAS. Insgesamt spielt dieses System im deutschsprachigen Raum aber ebenfalls keine Rolle.
Der Cape Triage Score (CTS)
Die fünfstufige Ersteinschätzung erfolgt beim CTS auf Basis der Vitalparameter (Blutdruck, Puls, Temperatur, Bewusstseinsstadium, Atemfrequenz und Mobilität) sowie auf Vorgaben wie Symptomen, Schmerz, Unfallmechanismus und dem persönlichen Eindruck des Ersteinschätzenden, entsprechend geschulten Mitarbeiters [1]. Dieses Ersteinschätzungssystem ist in Afrika weit verbreitet. Im deutschsprachigen Raum findet es jedoch keine Anwendung.
Abb. 1: Übersicht der Dringlichkeitsstufen des MTS; ![]() Quelle
Quelle
Das Manchester Triage System (MTS)
Das MTS ist im deutschsprachigen Raum das derzeit am häufigsten genutzte Ersteinschätzungssystem in Notaufnahmen von Krankenhäusern. Es beruht auf der symptomorientierten Einschätzung des Patientenzustandes nach einheitlich vorgegebenen Algorithmen (Abb. 1).
Das 1995 in Manchester entwickelte System wurde vom National Health Service für ganz Großbritannien als einheitliches Ersteinschätzungssystem übernommen [13]. Heute wird das MTS nicht nur in Belgien, Deutschland, Irland, Spanien, Schweden und Spanien genutzt, sondern es ist auch in den Niederlanden und Portugal inzwischen landesweiter Standard [7].
Das MTS unterscheidet fünf Stufen, die eindeutig sprachlich definiert und je nach Dringlichkeit farbig kodiert sind. Für jede Dringlichkeitsstufe sind unterschiedliche Zeitvorgaben für den ärztlichen Erstkontakt festgelegt [10]. Das System ist wegen seiner klaren Vorgaben und eindeutigen Zuordnungen gut für eine Einbindung in die patientenbezogene Dokumentation und zur visualisierbaren Prozesssteuerung geeignet.
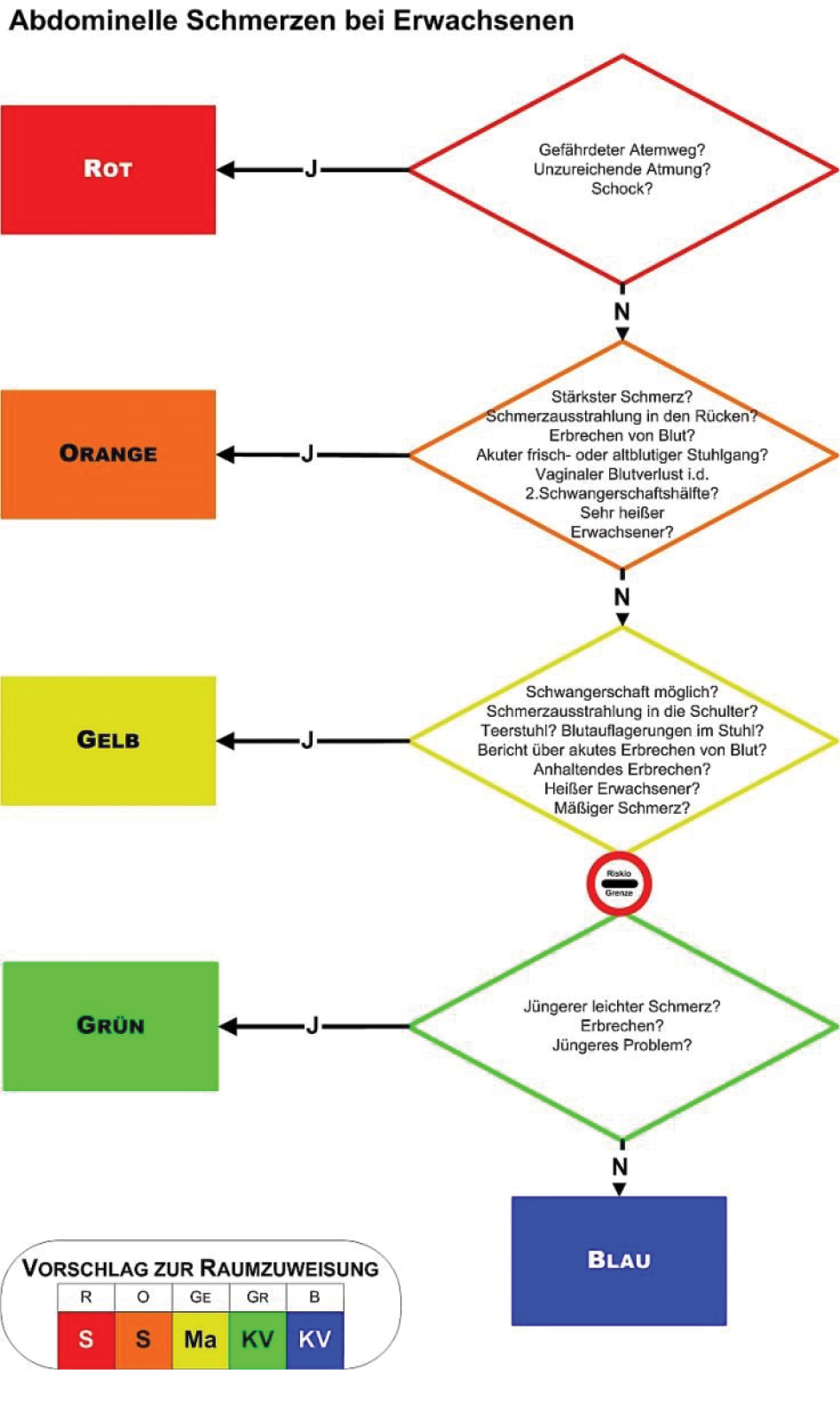
Die Algorithmen sind symptomorientiert in detaillierten Diagrammen aufgeführt [14], sodass eine gezielte „Abarbeitung“ möglich ist. Entsprechend geschulte nicht-ärztliche Mitarbeiter können so den vorliegenden Fall eindeutig der entsprechenden Dringlichkeitsstufe zuteilen. Die Mitarbeiter können zudem auf schriftliche Erklärungen zu den verschiedenen Indikatoren zurückgreifen. Aufgrund der nachvollziehbaren Vorgaben können Bewertungsdifferenzen gering gehalten werden (Abb. 2).
Abb. 2: Beispieldiagramm „Abdominelle Schmerzen beim Erwachsenen“; ![]() Quelle
Quelle
Mittlerweile liegen auch Erfahrungswerte über den erfolgreichen Einsatz des MTS im Bereich pädiatrischer Notaufnahmen vor [3].
Der Emergency Severity Index (ESI)
Das fünfstufige Ersteinschätzungssystem ESI wurde in den 1990er Jahren in den USA entwickelt. Einzigartig an diesem System ist, dass damit nicht nur die Behandlungsdringlichkeit, sondern auch der zu erwartende Ressourcenbedarf für die Behandlung eingeschätzt wird [4]. Nach dem MTS nimmt der ESI im deutschsprachigen Raum den zweiten Platz in der Nutzungshäufigkeit ein.
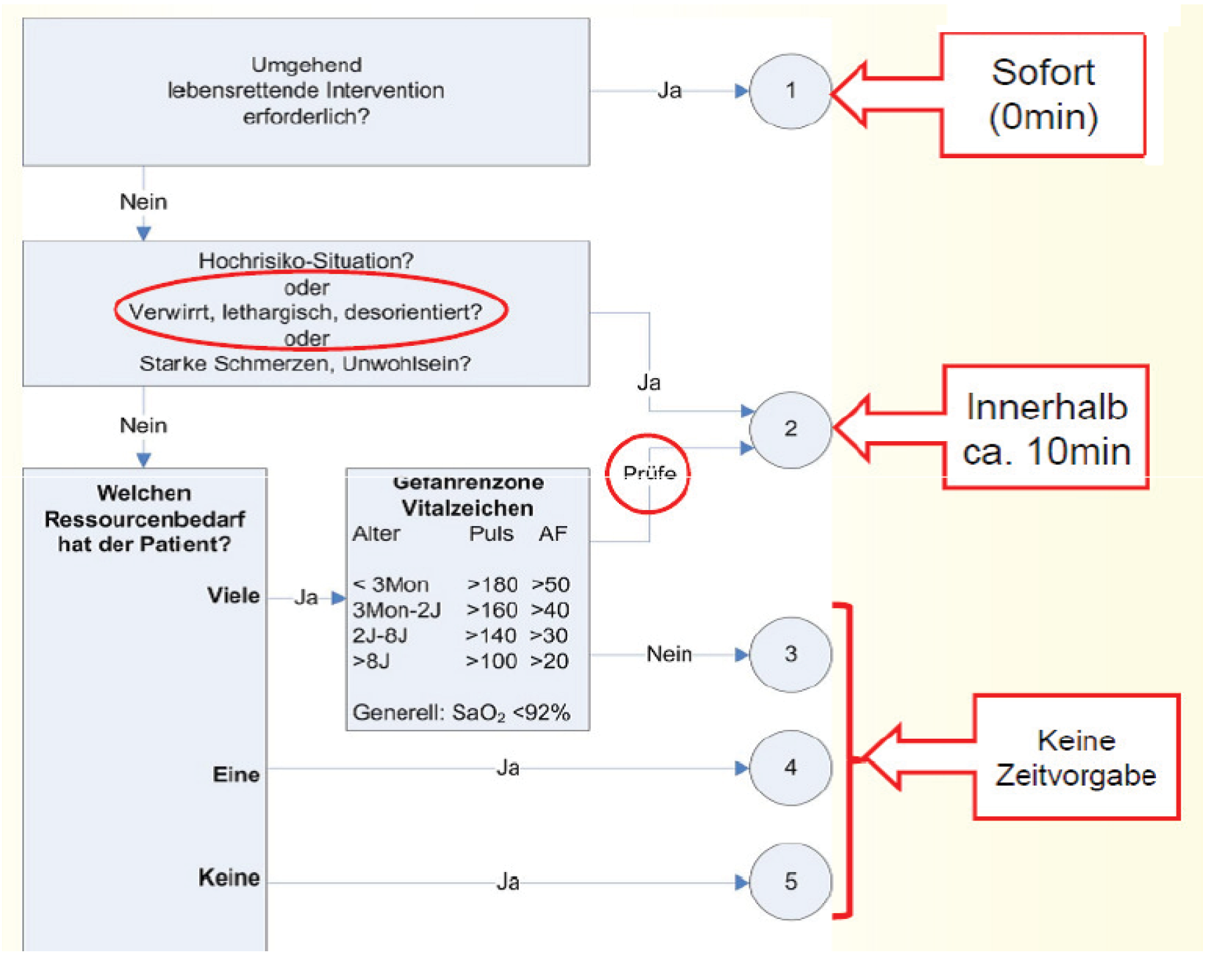
Da es bei diesem System keine vorgegebenen Symptom- oder Kriterienkataloge gibt, ist es unumgänglich, dass die ersteinschätzende Pflegekraft über Fachwissen und Erfahrung verfügt [9].
Für die dringlichsten Fälle vorgesehen sind, ähnlich wie beim MTS, die ersten beiden Entscheidungspunkte A und B (A = unmittelbare vitale Bedrohung: ärztliche Behandlung unmittelbar erforderlich; B = Hochrisikosituation: ärztliche Behandlung innerhalb von 10 Minuten erforderlich). So wird die zeitgerechte Versorgung unmittelbar vital bedrohter oder zeitkritisch betroffener Notfallpatienten sichergestellt. Ist der Patient kein dringender Fall – also weder Punkt A noch Punkt B zuzuordnen –, erfolgt, je nach Dringlichkeitsstufe C, D oder E, die Beurteilung der diagnostischen und therapeutischen Ressourcen, die der Patient für seine Versorgung benötigt [14].
Der ESI kann in die patientenbezogene Dokumentation integriert werden und ist besonders für die ressourcenorientierte Ablaufsteuerung geeignet. Dies sehen einige Kritiker auch als Schwachpunkt des Systems an, da hier auch Kriterien die Behandlungsdringlichkeit beeinflussen, die nicht primär medizinisch orientiert sind (Abb. 3).
Abb. 3: Entscheidungspunkte Emergency Severity Index; Quelle: Jörg Krey, Klinische Ersteinschätzung – Welche Systematik hilft? Auszug aus Folie 27 Vortrag DIVI-Kongress 2014
Zusammenfassung aus Sicht des Risikomanagements
Eine systematische Ersteinschätzung, die qualifizierte Mitarbeiter beim Erstkontakt in der Notaufnahme auf Basis einheitlicher, wissenschaftlich anerkannter Vorgaben standardisiert vornehmen, ermöglicht eine sofortige Festlegung der Behandlungsdringlichkeit und eine patientenorientierte Steuerung der Ablauforganisation sowie des Ressourceneinsatzes.
Durch die Einbindung der Ersteinschätzung in die patientenbezogene Dokumentation kann der Nachweis einer angemessenen, den medizinischen Bedürfnissen des Patienten gerecht werdenden Versorgung auch retrospektiv geführt werden.
In verschiedenen Studien und empirischen Untersuchungen konnte sowohl für das Manchester Triage System als auch für den Emergency Severity Index eine gute bis sehr gute Reliabilität und Validität nachgewiesen werden. In Fällen, bei denen sich retrospektiv herausstellte, dass ein Patient falsch eingeschätzt wurde, zeigte sich in beiden der genannten Ersteinschätzungssysteme, dass die „Fehleinschätzung“ eher zu einer höheren Dringlichkeitseinstufung als erforderlich geführt hatte.
Im Sinne des Risikomanagements erweisen sich die Systeme daher gewissermaßen als „Sicherheitspuffer“, denn eine höhere Bewertung der Behandlungsdringlichkeit ist logischerweise weniger problematisch für den Patienten als eine zu niedrige Einstufung.
Erfahrungsberichte zeigen darüber hinaus, dass das systematische, medizinisch begründete – und auch Laien gegenüber darstellbare – Vorgehen das Verständnis für Wartezeigen bei Patienten, die als nicht so dringlich eingestuft werden, erhöhen kann. Zudem helfen die Systeme, Vorwürfen hinsichtlich einer Bevorzugung bestimmter Patienten aus nicht medizinischen Gründen argumentativ zu begegnen.
Durch die Einbeziehung der Ersteinschätzung und der Ablaufzeiten in die patientenbezogene Dokumentation steht zudem ein nachvollziehbarer und datengestützter Nachweis der tatsächlichen Abläufe zur Verfügung.
Entscheidend für die erfolgreiche Umsetzung der genannten Ersteinschätzungssysteme ist es, dass nicht nur die ersteinschätzenden nicht-ärztlichen Mitarbeiter entsprechend qualifiziert und geschult werden, sondern alle in dem Bereich Tätigen (inkl. „Schnittstellenpartner“ wie z. B. Mitarbeiter in der Radiologie, der Labormedizin oder der weiterversorgenden Bereiche).
Zur kontinuierlichen Verbesserung des MTS- oder ESI-Systems sollte der Umsetzungsgrad kontinuierlich datengestützt evaluiert werden. Um die Qualität der Behandlungen retrospektiv nachvollziehen – und bei Bedarf nachbessern – zu können, ist u. a. zu prüfen, inwieweit die im jeweiligen System vorgegebenen Prozesszeiten bis zum ersten qualifizierten Arztkontakt eingehalten werden und in welchem Umfang die Dringlichkeitseinschätzungen im Evaluationszeitraum korrekt waren. Des Weiteren sollte die Dokumentation regelmäßig auf Vollständigkeit hin überprüft werden.
In der Praxis zeigt sich, dass Patienten der ersten beiden Dringlichkeitsstufen im MTS und ESI in der Regel gut und zeitgerecht versorgt werden. Für Patienten jedoch, deren Behandlung als weniger dringlich eingestuft wird, verlängern sich die Wartezeiten zum Teil erheblich – vor allem, wenn in „Spitzenzeiten“ besonders viele dringende Fälle behandelt werden müssen.
Um dem Problem zu begegnen, sind in den Ersteinschätzungssystemen Kontroll- und Folgeeinschätzungen vorgesehen. Aufgrund der gerade bei Spitzenbelastung angespannten Personalsituation unterbleiben diese jedoch häufig.
Doch der Zustand eines Patienten ist – auch bei weniger dringenden Fällen – niemals statisch. Trotz qualifizierter und umfassender Ersteinschätzung kann eine Verschlechterung nicht ausgeschlossen werden. Auch Fehleinschätzungen sind in Einzelfällen möglich. Aus Sicht des Risikomanagements ist es daher ausdrücklich zu empfehlen, die Vorgabe der Kontroll- und Folgeeinschätzungen tatsächlich einzuhalten und dies entsprechend zu dokumentieren.
Die Implementierung von Ersteinschätzungsystemen muss mit dem vorliegenden bzw. geplanten Gesamtkonzept der Notaufnahme kompatibel sein. Zu berücksichtigen sind Parameter wie Räumlichkeiten, personelle und apparative Ausstattung, das Vorhandensein oder Fehlen disziplinübergreifender Kapazitäten, das Bestehen einer eigenen Leitungsstruktur oder die Zuordnung zu den „klassischen“ Fachdisziplinen, das Vorhandensein oder Fehlen einer Aufnahmestation, das Bestehen oder Nicht-Bestehen einer Anbindung an die weiterversorgenden Bereiche usw.
Insgesamt sind Ersteinschätzungssysteme als risikoadjustierte Steuerungsinstrumente der Behandlung in einem immer selbstständiger werdenden wichtigen Versorgungsbereich eines Krankenhauses zu verstehen – und ausdrücklich zu empfehlen.
Literatur
[1] Bonk A., Siebert H., Seekamp A., Hoffmann R. (2009). „Triage-Systeme in der Zentralen Notfallaufnahme“; Der Unfallchirurg 2009. Heft 112, 445-454. Berlin: Springer Medizin.
[2] Christ M., Grossmann F.F., Winter D., Bingisser R., Platz E. (2010). „Triage in der Notaufnahme-Moderne, evidenzbasierte Ersteinschätzung der Behandlungsdringlichkeit“. Deutsches Ärzteblatt, Jg.107, Heft 50, 8-11, 281-283.
[3] Greber-Platzer S., Fischmeister G., Eibler W. (2012). „Ersteinschätzung in der Kindernotfallambulanz nach dem Manchester Triage System“. Kinder- und Jugendmedizin 2012 Heft 5, 300-306, Verlag Schattauer, Stuttgart.
[4] Grossmann F.F., Delport K., Keller D.I. (2009). „Emergency Severity Index Deutsche Übersetzung eines validen Triageinstruments“. Notfall+Rettungsmedizin 2009 Heft 12, 290-292. Berlin: Springer.
[5] Hilt H. (2013). „Triage in der Notaufnahme Qual oder Qualität“. Trauma und Berufskrankheit 2013. Heft 15, 164-169. Berlin: Springer.
[6] KHGG NRW (2015). Krankenhausgestaltungsgesetz des Landes Nordrhein-Westfalen (Stand: 01.04.2015).
[7] Krey J. (2005). „Ersteinschätzung in der Notaufnahme, Triage im klinischen Bereich als Instrument zur Festlegung der Behandlungsreihenfolge“. Die Schwester Der Pfleger 2005. Heft 8, 590-595. Melsungen: Bibliomed-Medizinische Verlagsgesellschaft mbH.
[8] Krey J. (2007). „Triage durch Pflegekräfte in der ZNA Anregung zur Übertragung internationaler Erfahrungen“. Notfall+Rettungsmedizin 2007. Heft 10, 329-335. Berlin: Springer.
[9] Krey J. (2010). Emergency Severity Index, über: http://www.ersteinschaetzung.de/content/emergency-severity-index (Stand: 18.05.2015, 09:04 Uhr)
[10] Mackway-Jones K., Marsden J., Windle J. (2006). Ersteinschätzung in der Notaufnahme Das Machester-Triage-System. Bern: Verlag Hans Huber.
[11] Schellein O., Ludwig-Pistor F., Bremerich D.H. (2009). „Machester Triage System Prozessoptimierung in der interdisziplinären Notaufnahme“. Der Anaesthesist 2009. Heft 58, 163-170. Berlin: Springer Medizin.
[12] Senatsverwaltung für Justiz Berlin (2011). Gesetz- und Verordnungsblatt für Berlin, 67. Jahrgang Nr. 25 30. September 2011, über: http://www.berlin.de/imperia/md/content/senatsverwaltungen/justiz/gesetz-undverordnungsblatt2011/ausgabe_nr._25_v._30.9.2011_seite__481_ bis_496.pdf?start&ts=1423057975&file=ausgabe_nr._25_v._30.9.2011_seite__481_bis_496.pdf (Stand: 27.04.2015, 08:33 Uhr).
[13] van Veen M., Moll H.A. (2009). „Reliability and validity of triage systems in paediatric emergency care“. Scandinavian Journal of Trauma, Resuscitation and Emergency Medicine 2009. Berlin: Springer.
[14] Weyrich P., Christ M., Celebi N., Riessen R. (2012). „Triage in der Notaufnahme“ Medizinische Klinik-Intensivmedizin und Notfallmedizin 2012. Heft 107, 67-79. Berlin: Springer.
Meilwes M. Safety Clip: Qualifizierte Ersteinschätzung in der Notaufnahme. Passion Chirurgie. 2015 September; 5(09): Artikel 03_03.
Autor des Artikels
Martin Meilwes
RisikoberaterGRB Gesellschaft für Risiko-Beratung mbHKlingenbergstr 432758Detmold kontaktierenWeitere aktuelle Artikel
01.05.2026 Fachübergreifend
Leserbrief
Leserbrief zum Editorial von Prof. Dr. Carsten Krones in Passion Chirurgie 01/02/2026 „Stille Heldengeschichten“ mit Schwerpunkt „Perioperatives Management“.
10.02.2026 BDC|News
Passion Chirurgie 01/02-2026: Perioperatives Management
erioperatives Management steht im Fokus der Januar/Februar-Ausgabe. Drei Fachbeiträge beleuchten das Thema – von den zehn wichtigsten Maßnahmen im perioperativen Management, über den idealisierten Workflow im Zentral-OP bis hin zur Prähabilitation zwischen theoretischem Anspruch und praktischer Umsetzung. Viel Spaß beim Lesen!
20.01.2026 Fachübergreifend
Prähabilitation – vom theoretischen Ideal zur praktischen Umsetzung
Lange wurde dem Allgemeinzustand von Patient:innen vor onkologischen Eingriffen wenig Aufmerksamkeit geschenkt. Es galt die Devise, den Tumor so rasch wie möglich nach Diagnosestellung zu entfernen.
20.01.2026 Fachübergreifend
Prozessmanagement – Der idealisierte WorKFlow in einem Zentral-OP
Der idealisierte Workflow im Zentral-OP ergibt sich aus einer hochgradig standardisierten und zunehmend digital orchestrierten Prozesslandschaft.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.