01.03.2019 Fehlermanagement
Safety Clip: Gesagt, getan? – Kommunikation innerhalb des Teams im Sinne der Patientensicherheit

Der Faktor Mensch gilt zu ungefähr 70 Prozent als Ursache von Fehlern und Zwischenfällen in der medizinischen Versorgung [1]. Hierbei zeigt sich, dass das Problem nicht die Fachlichkeit der Handelnden ist, die oft hochqualifiziert sind. Vielmehr spricht vieles dafür, dass es ein kritischer Punkt ist, dieses Wissen unter realen und häufig sehr komplexen Bedingungen innerhalb eines Teams effektiv einzusetzen und zu kommunizieren [2].
Es ist naheliegend, dass die Patientensicherheit demnach mit der Leistungs- und Kommunikationsfähigkeit des Teams zusammenhängt, welches oftmals unter einem hohen Entscheidungs-, Handlungs- und Erwartungsdruck steht. Gestresste Menschen müssen miteinander interagieren, die Arbeitsbelastung ist ungleichmäßig verteilt, Handlungen und Aufgaben sind parallel zu erledigen, und es kommen Menschen unterschiedlicher Disziplinen zusammen. Teilweise bilden sich auch ad-hoc-Teams, die möglicherweise mit eingeschränkten diagnostischen und therapeutischen Möglichkeiten versuchen müssen, so gut wie möglich die Patientenversorgung sicherzustellen [3].
Darüber hinaus existiert neben dieser Teamebene noch die ganz persönliche Ebene des einzelnen Teammitgliedes. Die einzelnen, sehr individuellen Eigenschaften und Merkmale können sich ebenfalls auf die Arbeitsleistung des Teams auswirken. Hierzu können beispielsweise gehören: das persönliche Kommunikationsverhalten, die Bereitschaft Vorgaben abzuarbeiten, der Erfahrungsgrad, die Aufmerksamkeitsleistung, das Stresslevel, eigene kognitive Schemata und nicht zuletzt auch ganz persönliche Ereignisse und private Umstände außerhalb der Arbeit, die bis in die Arbeitszeit „nachwirken“ und die persönliche Leistungsfähigkeit beeinflussen.
Risiko Fehlinterpretationen
Wenn unser Gehirn nicht ausreichend Informationen für eine Aufgabenbewältigung zur Verfügung hat – wie es in akuten Situationen im medizinischen Kontext passieren kann –, dann ergänzt es die fehlenden „Teile“ mit Hilfe des Langzeitgedächtnisses. Hier liegt ein hohes Risiko für potenzielle Fehler.
In der Gesundheitsversorgung existieren Situationen, in denen Handlungen oder Entscheidungen unter schlechter Informationslage getroffen werden müssen. Es entstehen dann selbst konstruierte Bilder der Wirklichkeit unter Rückgriff auf vorhandene Inhalte im Langzeitgedächtnis, der Nutzung von Repräsentativitätsregeln (aus Situation eins folgt Situation zwei, weil das beim letzten Mal auch so war bzw. weil frühere Erfahrungen einen erhöhten statistischen Zusammenhang suggerieren) oder Heuristiken [4, 5]. Erschwerend können sich zusätzlich Beurteilungsfehler wie der Halo-Effekt oder der Primacy-/Recency-Effect auswirken.
Vor diesem Hintergrund besteht dann ein Risiko für die Patientensicherheit darin, dass in einem Team zwar eine eindeutige Kommunikation angenommen wird, weil der Kontext, die Situation oder das Gegenüber vertraut sind und die nächsten gemeinsamen Handlungsschritte schlüssig und eindeutig erscheinen. Allerdings werden so möglicherweise wichtige Details oder Informationen übersehen und der Handlungsrahmen unabsichtlich in eine falsche Richtung gelenkt.
Primacy-/Recency-Effect
Der Primacy-Recency-Effect beschreibt die Dominanz der ersten beziehungsweise letzten Information, die man über eine Sache oder eine Person erhält. Umgangssprachlich wird der Primacy-Effect beispielsweise mit Redewendungen wie „der erste Eindruck zählt“ oder im Englischen mit „You never get a second chance for the first impression“ beschrieben. Er besagt, dass Menschen dazu neigen, Erfahrungen mit einer Person anhand des ersten Eindrucks zu bemessen, den sie von ihrem Gegenüber haben. Das Pendant dazu ist der Recency-Effect, bei dem das am wichtigsten für die Beurteilung einer Sache oder Person wird, was man zuletzt darüber erfahren hat. Diese Informationen werden meist kurzzeitig am besten erinnert; der Primacy-Effect wirkt meist längerfristig [10, 11, 12]
Immer noch bedeutsam: Das 4-Ohren-Modell
Damit Kommunikation im Team gelingt, ist es auch wichtig, dass keine Missverständnisse zwischen Teammitgliedern auftauchen, oder dass diese mindestens konstruktiv aufgeklärt werden. Quelle für Fehler und Unverständnis kann es auf Ebene des Senders und Empfängers von Informationen geben, wie das vielfach zitierte 4-Ohren-Modell von Schulz von Thun verdeutlicht [6].
Jede gesprochene und unausgesprochene Information (oder wie Paul Watzlawick feststellt: „Man kann nicht nicht kommunizieren“) bietet Potenzial, auf allen vier Ebenen des Modells interpretiert zu werden (also rein sachlich, appellativ, in der Weise etwas von sich selbst preiszugeben oder aber auf Ebene der persönlichen Beziehung zueinander). Jede Information kann somit potenziell auch zu Missverständnissen zwischen den Teammitgliedern führen. Es besteht nicht selten die Frage, ob das Gegenüber wirklich das sagt, was er oder sie denkt, oder ob das verstanden wird, was gemeint war usw.
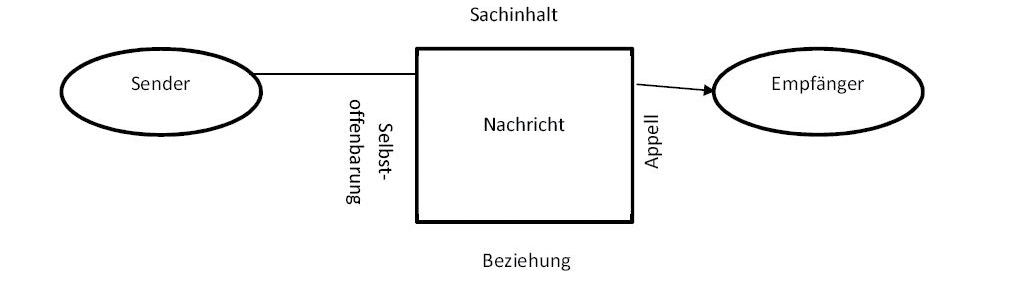
Abb. 1: Das 4-Ohren Modell
Tab. 1: Beispiel für eine Meldung [9, S. 5]
|
S |
Situation Hier ist (Name). Es geht um (Patient, Name, Alter) auf Station X. Folgende Situation habe ich eben gesehen… Patient ist (Bewusstsein, Aggression, Kooperation etc.), Vitalzeichen… Ich mache mir Sorgen, weil… |
|
B |
Background – Hintergrund Der Patient ist hier seit…wegen… Der Verlauf war… Besonders bei dem Fall ist… |
|
A |
Assessment – Einschätzung der Situation Möglicherweise handelt es sich um… Ich habe den Eindruck, der Patient (verschlechtert sich/hat…) |
|
R |
Recommendation – Empfehlung Ich wünsche mir, dass Sie jetzt kommen/den Patienten verlegen … Was kann ich schon vorbereiten? |
Ideen für die Praxis
Unter Berücksichtigung der oben dargestellten Risiken, die sich aus der menschlichen kognitiven Informationsverarbeitung sowie den Gegebenheiten der Patientenversorgung ergeben, erscheint es sinnvoll, als Team „externe“ Hilfen in der alltäglichen Kommunikation während der Patientenversorgung zu nutzen, um die Patientensicherheit zu erhöhen.
Hierzu kann es beispielsweise hilfreich sein, Checklisten zu verwenden, um von der lästigen und gefährlichen Aufgabe erleichtert zu werden, alles im Kopf haben zu müssen und zu bedenken [7].
Ebenso kann die alltägliche Kommunikation im Team sicherer gemacht werden, indem feste Abläufe etabliert werden, bei denen alle zuhören und sich beteiligen. Es sollte innerhalb des Teams die Sicherheit geschaffen werden, Bedenken auch äußern zu können („speak up“) [8]. Möglicherweise bringt eine zunächst irrelevant erscheinende Information den entscheidenden Hinweis, damit weitere Entscheidungen so getroffen werden, dass die Patientensicherheit erhöht wird.
Eine weitere Möglichkeit, die Kommunikation sicherheitsförderlich zu strukturieren, bietet das SBAR-Konzept [9]. Es geht hierbei um ein festgelegtes Kommunikationsprotokoll, welches den Austausch innerhalb des Teams oder disziplinübergreifend in Situationen strukturieren soll, die besonderer Aufmerksamkeit bedürfen (z. B. Übergaben, Notfälle, Besprechung der Medikation). Nach dem Konzept sollten in der Kommunikation immer nach dem gleichen Ablauf vier Bausteine abgehandelt werden:
Insgesamt liegen für die klinische Praxis also bereits viele Ansätze vor, die die Kommunikation zwischen den Akteuren der Patientenversorgung unterstützen können. Letztlich sollte jede Einrichtung und jedes Team für sich die Kommunikationsabläufe kritisch reflektieren und gemeinsam überlegen, an welchen Stellen sich Optimierungen, auch mit Hilfe der existierenden Konzepte, einbauen lassen.
Die Literaturliste erhalten Sie auf Nachfrage via passion_chirurgie@bdc.de.
Büxe PF: Safety Clip: Gesagt, getan? – Kommunikation innerhalb des Teams im Sinne der Patientensicherheit. Passion Chirurgie. 2019 März, 9(03): Artikel 04_03.
Autor des Artikels
Pia Büxe
M.Sc. PsychologinDr. Becker Brunnen-KlinikBlomberger Str. 932805Horn-Bad Meinberg kontaktierenWeitere aktuelle Artikel
01.04.2026 Fehlermanagement
Fehlerkultur in der Chirurgie und Second-Victim-Phänomen
Jeder Mensch begeht Fehler am laufenden Band, privat oder bei der Arbeit. Meist sind sie so klein, dass sie nicht der Rede wert sind oder nicht einmal auffallen. Sie können jedoch auch Ausmaße erreichen, die einen Patienten gefährden können.
29.01.2024 Fehlermanagement
BGH-Urteil: Aufklärung muss individuell erfolgen und darf Risiken nicht verharmlosen
Ein Aufklärungsbogen ersetzt das mündliche Aufklärungsgespräch nicht, denn die Aufklärung muss sich am individuellen Risikoprofil der Patientin oder des Patienten orientieren. Verharmlost das Formular beispielsweise spezifische, in der Person des Patienten liegende Risiken und ruft damit eine Fehlvorstellung über die mit dem Eingriff verbundene Komplikationsgefahr hervor, trifft die Ärztin oder den Arzt ein Aufklärungsversäumnis, sofern er beziehungsweise sie nicht im Gespräch über das tatsächliche Risiko für die Person aufgeklärt hat.
01.09.2020 Fehlermanagement
Safety Clip: Sicherheitsmanagement: Mit dem Unerwarteten umgehen. Die Konzepte Safety-I und Safety-II unter der Lupe
Seit der Veröffentlichung des Berichtes „To Err Is Human: Building a Safer Health System“ im Jahr 1999 ist das Thema Patientensicherheit von Jahr zu Jahr bedeutender geworden. Gesetzgeber, nationale und internationale Organisationen und auch Patientenorganisationen stellen immer weitere Anforderungen an ein klinisches Risikomanagement, sie wollen damit die größtmögliche Patientensicherheit erreichen. Gesundheitseinrichtungen – ambulante wie stationäre – stehen vor der Herausforderung, dem nachzukommen.
12.06.2020 Fehlermanagement
Safety Clip: Wärmemanagement im OP
Spätestens seit der 2014 eingeführten S3-Leitlinie „Vermeidung von perioperativer Hypothermie“, die im Jahr 2019 eine Aktualisierung erfahren hat, können Maßnahmen zur Vermeidung eines Abfalls der Körperkerntemperatur unter 36 Grad Celsius nicht mehr negiert werden.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.






















