01.04.2021 Mund-, Kiefer- & Gesichtschirurgie
Patientenspezifische Implantate in der Gesichtsschädeltraumatologie – welche Indikationen sind sinnvoll?

Bildgebungsbasierte computergestützte Verfahren zur Operationsplanung und -durchführung (sog. „Computergestützte Chirurgie“ bzw. “Computer-assisted Surgery, CAS) haben sich in den letzten Jahren in unterschiedlichen medizinischen Fachbereichen etabliert. Insbesondere chirurgische Fächer wie Orthopädie und Unfallchirurgie, Neurochirurgie, Herzchirurgie und Mund-, Kiefer- und Gesichtschirurgie (MKG-Chirurgie) haben von dieser Entwicklung, die den Operateur bei der Planung und Durchführung chirurgischer Eingriffe unterstützen, profitiert.
Patientenspezifische Implantate (PSI) spielen in diesem Kontext in der MKG-Chirurgie eine wichtige Rolle. Neben dem Einsatz in der orthognathen Chirurgie (Korrektur von Kiefer- und Gesichtsfehlstellungen) sowie der plastisch-rekonstruktiven Chirurgie des Gesichtsschädels ist die Gesichtsschädeltraumatologie ein wichtiger Einsatzbereich patientenspezifischer Implantate. PSI können dabei im Sinne eines Osteosynthesematerials genutzt werden und im Rahmen dessen die Positionierung und Fixierung knöcherner Fragmente gewährleisten. Alternativ werden PSI zum alloplastischen Ersatz von Strukturen des Gesichtsschädels verwendet, wie es vor allem bei der Orbitabodenrekonstruktion der Fall ist. Als Implantate werden künstliche (alloplastische) Materialien verstanden, welche in den menschlichen Körper eingebracht werden und hier längerfristig verbleiben. Die Besonderheit bei PSI im engeren Sinne ist, dass diese Implantate durch computergestützte Fertigungsmethoden (CAD/CAM-Verfahren) auf die Bedürfnisse eines einzelnen Patienten zugeschneidert und somit individualisiert sind. PSI können somit auch als Bestandteil der „personalisierten Medizin“ verstanden werden.
Die computergestützte Planung und operative Umsetzung folgt einer charakteristischen Abfolge (Abb. 1). Nach der Akquise von hochauflösenden bildgebenden Datensätzen (CT, DVT oder MRT) erfolgt die Aufarbeitung und Prozessierung dieser Bilddaten mit unterschiedlichen Segmentierungsmethoden. Es folgt die virtuelle Planung der Operation, welche auch das virtuelle Design eines oder mehrerer PSI beinhaltet („computer-aided design, CAD). Anschließend erfolgt der Wechsel in die physische Ebene zur additiven Fertigung von PSI sowie von unterstützenden Instrumenten zur Umsetzung der Operation („computer-aided manufacturing, CAM). Solche zusätzlichen Instrumente können beispielsweise Schablonen zur Osteotomie oder für das Vorbohren von Schraubenlöchern eines PSI sein.
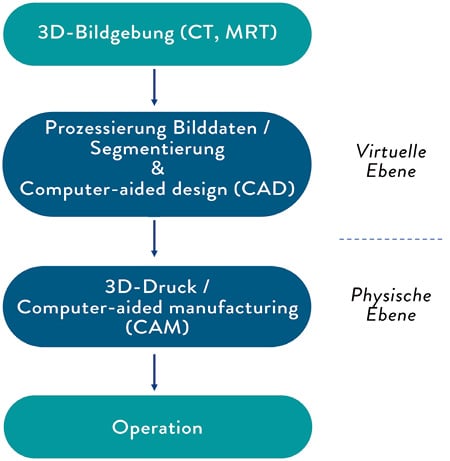
Abb. 1: Ablauf computergestützter Operationen.
Bei aller Euphorie im Zusammenhang mit patientenspezifischen Implantaten stellt sich die Frage, inwieweit ihr Einsatz Vorteile bietet bzw. anders gefragt, für welche Indikationen PSI besonders sinnvoll sind.
PSI zur Primärversorgung
Hauptindikation für den Einsatz von PSI in der Gesichtsschädeltraumatologie stellen gegenwärtig sicherlich Frakturen der Orbitawände, sprich im Wesentlichen des Orbitabodens und der medialen Orbitawand, dar (Abb. 2). Der Grund hierfür liegt auf der Hand. Zum einen gehören Orbitawandfrakturen zu den häufigsten Gesichtsschädelbrüchen und zum anderen stellen sie nach wie vor vielmals eine Herausforderung im klinischen Alltag dar. Dies liegt zum einen begründet in der anatomischen Komplexität der Orbitawandflächen. Des Weiteren bieten die üblichen chirurgischen Zugänge ein stark eingeschränktes Sichtfeld und es besteht die Verletzungsgefahr orbitaler Weichgewebsinhalte wie der neurovaskulären Versorgung, der extraokularen Muskulatur und des N. opticus. Dies erschwert die exakte knöcherne Rekonstruktion der Orbitawände, was jedoch das primäre Ziel bei der Behandlung von Orbitawandfrakturen darstellt. Gelingt dies nicht, steigt das Risiko schwerwiegender unerwünschter funktioneller und ästhetischer Folgen. Darunter befinden sich Bewegungseinschränkungen der extraokularen Muskeln, Diplopie oder Enophthalmus und Hypoglobus. Liegen größere Defektsituationen vor, die mit einer signifikanten Vergrößerung des Orbitavolumens einhergehen bzw. welche besonders wichtige anatomische Teilstrukturen betreffen („dorso-medial bulge“), sollten nach gängiger Auffassung formstabile Implantate wie beispielsweise Titangitter verwendet werden. Dabei haben sich PSI zur exakten Wiederherstellung der Orbitawände bewährt. Üblicherweise orientiert man sich beim Design des PSI an den unveränderten Orbitawandbereichen der kontralateralen Seite und spiegelt diese auf die Fraktur- bzw. Defektseite. Der Vorteil gegenüber konfektionierten Implantaten in Form von Titangittern, welche intraoperativ an die Defektsituation und die unmittelbare Umgebung angepasst werden, liegt insbesondere bei ausgedehnten und mehrwandigen Frakturmustern auf der Hand. Da nicht nur die Formgestaltung bei PSI der Orbitae sondern auch deren korrekte Positionierung eine entscheidende Rolle spielt, wird in einigen Zentren der Einsatz von Navigationsgeräten genutzt. Nach Erfahrung der Autoren ist allerdings auch die Positionierung von PSI in der Orbita ohne Navigationshilfen in den meisten Fällen zuverlässig möglich. Dies mag u. a. damit zusammenhängen, dass man sich bereits während der Operationsplanung und dem Design des PSI ausführlich und in einer dreidimensionalen Umgebung mit der Fraktursituation auseinandersetzt. Ein weiterer Vorteil CAD/CAM-gefertigter Implantate ist die verkürzte Operationszeit sowie der weniger ausgeprägte Präparationsumfang. Dies kann neben reinen Kostenaspekten auch möglicherweise zu einer Reduktion von Komplikationen beitragen.
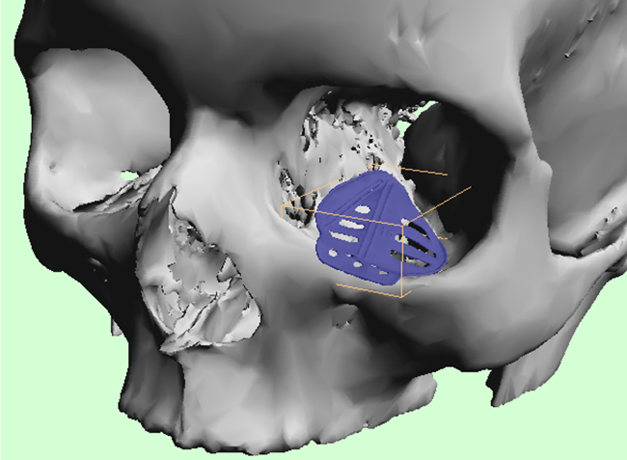
Abb. 2: Virtuelles Design eines patientenspezifischen Implantates (PSI) zur Primärversorgung des Orbitabodens links.
Wann eignen sich PSI im Vergleich zu konventionell verwendeten konfektionierten Titangittern? Nach Autorenauffassung betrifft dies zuallererst mehrwandige Frakturen, bei denen beispielsweise ein Defekt in der Übergangszone zwischen inferiorer zu medialer Orbitawand besteht. Dies gilt ebenso für ausgedehnte mediale Orbitawandfrakturen sowie für Orbitabodenfrakturen bei denen wichtige anatomische Strukturen wie der konvexe Bereich im hinteren medialen Bereich des Orbitabodens („dorso-medial bulge“) oder für die Positionierung wichtige Referenzpunkte wie die posteriore Auflage („posterior ledge“) nicht mehr vorhanden sind. Für diese Indikationen können PSI mittlerweile als „state-of-the-art“ aufgefasst werden. Bei allen anderen einwandigen Defektsituationen aber auch bei kleindimensionierten Zweiwanddefekten im anterioren Orbitabereich können Standard-Titangitter gleichrangig zu PSI verwendet werden. Aufgrund möglicher Vorteile wie hohe Pass- und Positionierungsgenauigkeit und verkürzte Operationszeiten und die Möglichkeit den finanziellen Mehraufwand bei den Kostenträgern geltend zu machen, ergibt sich derzeit ein Trend dazu, PSI auch bei vermeintlich einfacheren Defektsituationen einzusetzen. Hierbei ist jedoch stets das begrenzte Zeitfenster für die Primärversorgung von Orbitafrakturen von maximal zwei Wochen zu beachten. Wird dieses Fenster überschritten, droht die Gefahr, dass durch einsetzende Konsolidierungs- bzw. Vernarbungsprozesse eine deutlich traumatischere Präparation resultiert und letztlich mit einer Zunahme an Komplikationen gerechnet werden kann. Zuletzt soll noch erwähnt werden, dass alternativ zur Nutzung von PSI auch konfektionierte Titangitter, welche an einem individualisierten dreidimensionalen Kunststoffmodell präoperativ vorgebogen werden, eine Option darstellen.
Was die Verwendung von PSI im Bereich der Primärversorgung von Gesichtsschädeltraumata außerhalb des Orbitabereiches angeht, steht die Entwicklung noch ganz am Anfang. Einen vielversprechender Indikationsbereich stellen Frakturen dar, bei denen die Fragmentreposition eine Herausforderung sein kann. Dies betrifft beispielsweise mehrfragmentäre Frakturen, mitunter stärker dislozierte Frakturen des Jochbeinkomplexes oder gelenknahe Unterkieferfrakturen. Weiterentwicklungen bei der Planungssoftware, welche eine KI-basierte automatisierte Frakturdetektion und Fragmentreposition sowie ein virtuelles PSI-Design ermöglichen, aber auch die raschen Fortschritte beim 3D-Druck, welche zu einer schnellen Bereitstellung von PSI mit „In-House-Fertigung“ beitragen, könnten schon in absehbarer Zukunft zum Einsatz von PSI bei diesen Indikationen führen.
PSI zur sekundären Versorgung
Neben der Primärversorgung spielen PSI eine zunehmende Rolle bei der anspruchsvollen individuellen Sekundärversorgung von in Fehlstellung verheilten Frakturen des Gesichtsschädels. Dies betrifft derzeit im Wesentlichen die sekundäre Versorgung von nicht oder nur ungenügend versorgten Orbitawandfrakturen und hat u. a. das Ziel, einen persistierenden Enophthalmus oder Bulbustiefstand zu korrigieren.
Bei in Fehlstellung verheilten Mittelgesichtsfrakturen ist es das Ziel, die ursprüngliche Gesichtsschädelkontur wiederherzustellen und damit wieder eine symmetrische Situation zu erreichen (Abb. 3). Insbesondere umfangreiche, mehrfragmentäre und schwer zugängliche Frakturmuster führen zu solchen fehlkonsolidierten Frakturen. Eine ungenaue Reposition des Knochens kann funktionelle und ästhetische Folgen unterschiedlichen Ausmaßes haben. Eine in Fehlstellung verheilte Jochbeinfraktur etwa kann eine Gesichtsasymmetrie, einen Verlust der Wangenprojektion bzw. -breite oder eine Behinderung der Kaufunktion mit Einschränkung der Kieferöffnung verursachen. Die Beteiligung der Orbita führt häufig zu einem Enophthalmus, einer Diplopie oder Bulbustiefstand. Bei Frakturen auf Le Fort I Ebene resultieren, durch Fehlstellungen des zahntragenden Oberkieferfortsatzes, mitunter kaufunktionelle Störungen. Auf der anderen Seite verursachen posttraumatische Deformitäten des Unterkiefers Komplikationen wie Okklusionsstörungen, kraniomandibuläre Dysfunktionen, Pseudoarthrosen, Gefühlsstörungen im Versorgungsbereich des dritten Astes des N. trigeminus und weitere kau- oder sprechfunktionelle Einschränkungen. Ferner können die Folgen posttraumatischer Deformitäten zu psychologischen und psychosozialen Problemen führen. Während im Mittelgesichtsbereich meist die Rekonturierung der skelettalen Anatomie im Vordergrund steht, spielt im Unterkieferbereich häufig die Wiederherstellung der Kaufunktion die entscheidende Rolle.
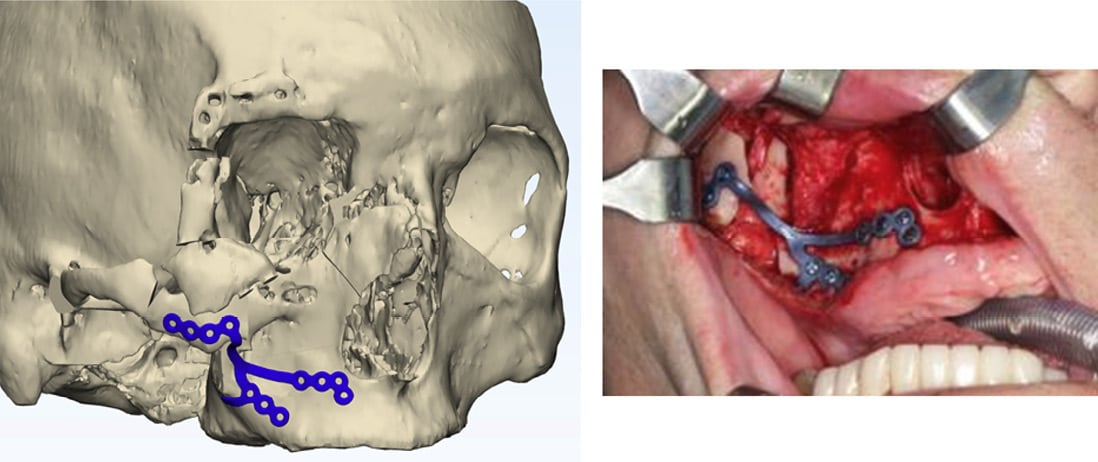
Abb. 3: Virtuelles Design eines patientenspezifischen Implantates (PSI) zur Sekundärversorgung des Jochbeinkomplexes rechts (linke Abbildung). PSI intraoperativ in situ (rechte Abbildung).
Sekundäre Korrekturen von posttraumatischen Deformitäten stellen aufgrund der komplexen Anatomie des Gesichtsschädels, bereits konsolidierter Frakturbereiche und des stattgefundenen Knochenumbaus oftmals eine große Herausforderung dar. Andererseits steht für diese Eingriffe in der Regel ausreichend Zeit für eine gründliche Planung mit Anfertigung von PSI zur Verfügung. Beim konventionellen Vorgehen erfolgt die Planung anhand von klinischen Parametern, Modellen und entsprechenden Bilddaten. Die Operation selbst erfolgt adaptativ mittels trial & error und improvisierter Schablonen und ist in hohem Umfang von der Erfahrung des Operateurs abhängig. Es werden konfektionierte Osteosyntheseplatten und Implantate verwendet. Gegebenenfalls kann die Operation an gedruckten Modellen präoperativ simuliert werden. Die Präzision der Reposition von Knochensegmenten und damit die Vorhersagbarkeit der postoperativen Ergebnisse solcher Operationen ist als eingeschränkt anzusehen.
Die computergestützte Chirurgie bietet hier große Vorteile. In einer kompletten dreidimensionalen Planungsumgebung können posttraumatische Deformitäten erkannt und genauer charakterisiert werden. Damit einhergehend ist es möglich, durch Spiegelung von der Gegenseite oder, aktuell an Bedeutung gewinnend, durch algorithmengestützte Prozesse, virtuell eine anatomische Wiederherstellung der knöchernen Strukturen zu simulieren. Anschließend kann entschieden werden, ob hierfür Osteotomien in Fehlstellung verheilter Fragmente günstig sind oder ob Konturen alloplastisch rekonstruiert werden, was beispielsweise mit Titan oder Polyetheretherketon (PEEK) möglich ist. In beiden Fällen kommen PSI zum Tragen. Zum Transfer in die Operation werden Schablonen angefertigt, welche die Osteotomie unterstützen aber auch das Vorbohren der späteren Schraubenlöcher für das PSI ermöglichen. Dadurch werden sowohl die Position des PSI und der zu reponierenden Fragmente entsprechend der virtuell geplante Position in die Operation übertragen. Zudem kann der Einsatz von Navigationsgeräten helfen. Während PSI aus Titan in der Regel durch Selektives Laser Melting (SLM) hergestellt werden, bestehen Schablonen entweder ebenfalls aus Titan oder aus Polyamid, zu deren Herstellung das Verfahren des Selective Laser Sintering (SLS) genutzt wird.
Darüber hinaus ist auch die Verwendung von konventionellen, auf patientenspezifischen Modellen vorgebogenen Platten anstelle von patientenspezifischen Implantaten eine Option, um die Kosten und die benötigte Vorbereitungszeit weiter zu reduzieren. Allerdings ist hier mit höheren Ungenauigkeiten als bei der Verwendung von PSI zu rechnen.
Als weiterer Vorteil computergestützter Simulationen ist die Option zur dreidimensionalen Weichgewebsanalyse herauszustellen, auch wenn diese derzeit noch mit gewissen Ungenauigkeiten behaftet ist. Neben der eigentlichen knöchernen Symmetrisierung des Mittelgesichts sind häufig noch weitere Eingriffe und Maßnahmen zur Korrektur von Weichgeweben und Narben erforderlich.
Eine weitere Indikation für PSI sind Pseudarthrosen, welche eine Folge von nicht oder ungenügend versorgten Unterkieferfrakturen sein können. Ist in solchen Fällen eine lasttragende Osteosynthese notwendig, so können entsprechende PSI mit einer Plattenstärke von 2,5 mm oder mehr CAD/CAM-gefertigt werden.
Sind zahntragende Segmente fehlpositioniert, muss die Wiederherstellung der Okklusion angestrebt werden, um langfristige, kaufunktionelle Dysfunktionen zu vermeiden. Auch hier ist, in Analogie zur primären Versorgung von Kieferfehlstellungen (Orthognathe Chirurgie), die computergestützte Operationsplanung und -umsetzung sinnvoll einsetzbar und kann mit anderen Prozeduren beispielsweise zur Reposition des Jochbeinkomplexes kombiniert werden.
Insgesamt spricht also sehr viel für die Implementierung der digitalen Planung unter Verwendung individueller Implantate zur sekundären Korrektur von in Fehlstellung verheilten Gesichtsschädelfrakturen. Allerdings gibt es Limitationen und Fallstricke im Rahmen der computergestützten Chirurgie und bei der Verwendung von PSI. Hier sind finanzielle Aspekten und die Zeitdauer bis zur Lieferung der PSI zu berücksichtigen. Außerdem können die Möglichkeiten der computergestützten Planung und Umsetzung den Chirurgen zu einem zu komplexen Vorgehen verleiten bzw. Implantate oder Schablonen in Relationen zu den operativen Zugangswegen zu groß dimensioniert werden. Schwierigkeiten bereitet zudem typischerweise die Positionierung des Kiefergelenkfortsatzes. Darüber hinaus kann es intraoperativ zu unangenehmen Überraschungen kommen, wenn beispielsweise die Knochenqualität oder die Beschaffenheit des oftmals voroperierten oder vernarbten Weichgewebes die Reposition von Fragmenten erschwert oder gar unmöglich macht. Dies heißt letztlich, dass der Erfahrungsschatz des behandelnden Chirurgen auch im Rahmen der computerassistierten Verfahren von entscheidender Bedeutung ist.
Zusammenfassung und Ausblick
Konventionelle Osteosynthesematerialen dominieren nach wie vor die Gesichtsschädeltraumatologie. Zur Primärversorgung von Orbitawandfrakturen werden PSI, je nach Schweregrad der Fraktur, mittlerweile schon routinemäßig eingesetzt. Darüber hinaus stellen PSI bereits aktuell eine wertvolle Hilfe bei der Versorgung von in Fehlstellung verheilten Frakturen dar. Zukünftig könnte es durch weitere Softwareentwicklungen und Fortschritte beim 3D-Druck zum routinemäßigen und breiten Einsatz von PSI bei der Primärversorgung von Gesichtsschädelfrakturen kommen.
Probst F A, Liokatis P, Boskov M, Ehrenfeld M: Patientenspezifische Implantate in der Gesichtsschädeltraumatologie – welche Indikationen sind sinnvoll? Passion Chirurgie. 2021 April; 11(04): Artikel 03_02.
Autor:innen des Artikels
Weitere aktuelle Artikel
12.08.2025 BDC|News
PASSION CHIRURGIE 07/08-2025: Mund-, Kiefer- und Gesichtschirurgie
Die Sonne lacht endlich wieder vom Himmel – und passend zur Jahreszeit präsentieren wir Ihnen die Sommer-Ausgabe von PASSION CHIRURGIE. Im Fokus steht dieses Mal die Mund-, Kiefer- und Gesichtschirurgie – ein Fachgebiet, das durch seine Vielseitigkeit und Komplexität fasziniert. Freuen Sie sich auf spannende Einblicke in innovative Technologien, bewährte Behandlungsmethoden und den Blick auf internationale humanitäre Hilfe in Kabul.
01.08.2025 BDC|News
Editorial 07/08-2025: Fortschritte und Herausforderungen in der MKG-Chirurgie
Die aktuelle Ausgabe der Passion Chirurgie beleuchtet eindrucksvoll die Vielfalt und Komplexität der modernen Mund-, Kiefer- und Gesichtschirurgie. Die folgenden Artikel bieten spannende Einblicke in innovative Technologien, bewährte Behandlungsmethoden und internationale humanitäre Einsätze, die das Fachgebiet prägen.
27.07.2025 Mund-, Kiefer- & Gesichtschirurgie
Evolution und Etablierung der robotischen Supermikrochirurgie in der rekonstruktiven Chirurgie der Kopf-Hals-Region
Der chirurgische Goldstandard zur Rekonstruktion von großen Gesichtsdefekten – wie nach einer ablativen Tumorchirurgie oder Traumata – ist die Verwendung von freien mikrovaskulären Transplantaten. Obwohl ein erheblicher Verlust an Weichgewebe und Knochen auftritt, können die meisten Patienten wieder zufriedenstellende anatomische und physiologische Funktionen erreichen [1].
27.07.2025 Mund-, Kiefer- & Gesichtschirurgie
Fester Zahnersatz ohne Knochenaufbau bei ausgeprägter Kieferknochenatrophie mittels patientenspezifischer Implantate in der ambulanten MKG-Chirurgie
Die zahnärztliche Implantologie zählt zu den wichtigsten Errungenschaften der modernen Mund-, Kiefer- und Gesichtschirurgie. Ihr Erfolg basiert auf der festen Verankerung von Zahnersatz mit physiologischer Kaukraftübertragung auf den Knochen. Hierfür ist jedoch ein intaktes biologisches Umfeld erforderlich – insbesondere ausreichend dimensionierter, gut durchbluteter Knochen sowie eine adäquat geformte Weichgewebsarchitektur.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.






















