01.11.2011 Fachgebiete
Minimal-invasive Chirurgie unter dem Blickwinkel der Evidenz basierten Medizin
Einführung der minimal-invasiven Chirurgie (MIC)
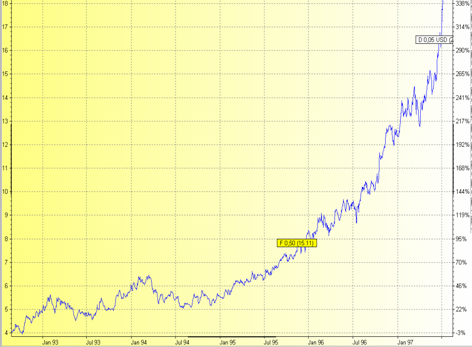
Als vor mehr als 20 Jahren die laparoskopische Cholezystektomie ihren Einzug in zunächst nur wenige deutsche Operationssäle hielt, sich aber dann binnen kurzer Zeit nach der Ansicht eines bereits älteren Chirurgen wie ein Flächenbrand ausbreitete, da vor allem die Patienten von dieser Operationsmethode begeistert waren, glaubten nicht wenige Chirurgen inklusive des Autors, dass die laparoskopische oder minimal-invasive Chirurgie im nächsten Jahrzehnt das Gesicht des Faches insgesamt radikal verändern würde. Nicht ganz uneigennützig (Abb. 1) wurde diese Meinung massiv durch die Industrie gefördert. Ein von ihr in Auftrag gegebenes Gutachten einer namhaften Wirtschaftsprüfungsgesellschaft prognostizierte, dass innerhalb von 10 Jahren 80 % aller Operationen minimal-invasiv durchgeführt werden. Nur ein kleiner Teil dieser Voraussage ist tatsächlich eingetroffen. Zwar wurden bis heute alle in der Abdominalchirurgie bekannten Eingriffe bereits auch minimal-invasiv durchgeführt, aber nur wenige haben tatsächlich das konventionelle offene Vorgehen in mehr als 50 % der Fälle ersetzt.
Abb.1: Aktienkurs eines namhaften Herstellers von Instrumenten für die MIC
Obwohl die Schritte für die Entwicklung und Einführung neuer Operationsmethoden nach den Regeln der „good clinical practice“ allgemein bekannt gewesen sein dürften, fand die Weiterentwicklung der MIC überwiegend unsystematisch in außeruniversitären Einrichtungen statt, da von wenigen Ausnahmen abgesehen die chirurgischen Universitätskliniken einer ihrer Kernaufgaben, der Entwicklung und Überprüfung neuer Operationsmethoden, zunächst nicht nachkamen. Was laparoskopisch machbar erschien, war auch erlaubt. Der postulierte medizinische Nutzen (Tab. 1) der Verkleinerung des Zugangstraumas erschien den Protagonisten der MIC so offensichtlich, dass seine Überprüfung nach den Kriterien der Evidenz basierten Medizin (EBM) nicht nur als nicht erforderlich, sondern sogar als patientenfeindlich bzw. unethisch angesehen wurde.
Tab. 1: Postulierte Vorteile der MIC

Evidenz basierte Medizin (EBM) [1]
Heute liegen für vier sehr häufige Eingriffe (Appendektomien, Leistenhernienreparationen, Cholezystektomien, kolo-rektale Resektionen) ausreichend Studien vor, die nach den Kriterien der EBM (Tab. 2) eine Einschätzung mit geringer Irrtumswahrscheinlichkeit ermöglichen. Für eine Reihe weiterer Eingriffe [2] gibt es zwar einzelne randomisierte Studien oder größere Fallserien, die in der Regel die minimal-invasive Technik favorisieren, nach den Kriterien der EBM ist die Datenlage aber nicht ausreichend, um ihre Anwendung empfehlen zu können. Dabei darf jedoch nicht vergessen werden, dass Studien („externe Evidenz“) neben der persönlichen Erfahrung des Operateurs und dem Wunsch des Patienten nur ein, wenn auch gewichtiger Teil der EBM sind. Aus der eigenen Erfahrung und dem persönlichen historischen Vergleich würde der Autor z. B. keinem Patienten eine offene Antirefluxoperation oder bariatrische Operation empfehlen. Ähnliches würde er auch jedem Chirurgen zugestehen, der große Erfahrung mit einer anderen minimal-invasiven Operationsmethode hat, wenn generell eine Operationsindikation besteht. Der mit der Einführung der MIC an einzelnen Kliniken beobachtete Anstieg an laparoskopischen Eingriffen wie z. B. von Adhäsiolysen lässt gewisse Zweifel aufkommen.
Tab. 2: Evidenz basierte Medizin: Kriterien zur Beurteilung der externen Evidenz (modifiziert nach Sackett [1]). GdE: Grad der Evidenz, RKS: randomisierte kontrollierte Studie

Cochrane Reviews [3]
Der folgende Vergleich zwischen den minimal-invasiven bzw. laparoskopischen und konventionellen bzw. offenen Operationsverfahren basiert im Wesentlichen auf den entsprechenden Cochrane Reviews. Diese Form der Literaturanalyse wurde gewählt, da es für sie klar festgelegte nachvollziehbare und überwachte Regeln zur vollständigen Erfassung, Qualität und Auswertung der publizierten (zumeist randomisierten) Studien zu einem definierten Thema gibt, was bei vielen so genannten Literaturzusammenfassungen oder -auswertungen (Reviews, Metaanalysen) nicht immer der Fall ist.
Die Ergebnisse der einzelnen Studien und ihrer Zusammenfassung erfolgt graphisch mittels eines Forest Plots unter Angabe von Konfidenzintervallen, Odds Ratios und relativen Risiken (Tab. 3). [4]
Tab. 3: Definition der in Cochrane Reviews verwendeten Begriffe (modifiziert nach Ressing [4])

Laparoskopische vs offene Chirurgie bei Verdacht auf Appendizitis [5]
Studien: 67, Patienten: 5972, verglichene Faktoren: 21
Vorteile der MIC:
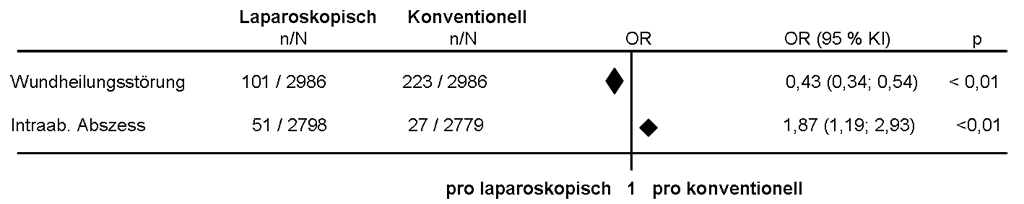
- weniger oberflächliche Wundinfektionen (Abb. 2)
- geringere Schmerzen am 1. postoperativen Tag (- 8 mm auf einer 100 mm VAS für Schmerz)
- um 1,1 Tage kürzerer Krankenhausaufenthalt
- bessere Kosmetik
- frühere Rückkehr zu gewohnten (häuslichen) Tätigkeiten (8 Tage), zur Arbeit (2,5 Tage) oder zu sportlichen Aktivitäten (7 Tage)
- geringere Folgekosten nach der Entlassung aus dem Krankenhaus
- vermindertes Risiko einer nicht indizierten Appendektomie insbesondere bei jungen Frauen mit Appendizitisverdacht
Nachteile der MIC:
- 10 Minuten längere Operationszeit
- höhere Operationskosten
- höhere Krankenhauskosten
- häufigeres Auftreten von intraabdominalen Abszessen (Abb. 2)
Kein Unterschied zwischen laparoskopischer und offener Operation:
- Narkosezeit
- Zeit bis zur oralen Aufnahme von flüssiger oder fester Nahrung
- Zeit bis zum ersten Stuhlgang
- vermindertes Risiko einer nicht indizierten Appendektomie im gesamten Krankengut
Abb. 2: Wundinfektionen und intraabdominale Abszesse nach laparoskopischer und offener Appendektomie (modifiziert nach Sauerland [5])
Laparoskopische vs konventionelle Reparation von Leistenhernien [6]
Studien: 41, Patienten: 7161, verglichene Faktoren: 14 ohne Subgruppenanalysen für TAPP und TEP
Vorteile der MIC:
- weniger postoperative Hämatome (p < 0,01)
- weniger oberflächliche Wundinfektionen (p < 0,01)
- minimal (0,04 Tage) kürzerer Krankenhausaufenthalt (p < 0,05)
- minimal (0,5 Tage) frühere Rückkehr zu gewohnten Tätigkeiten (p < 0,01)
- im Spätverlauf seltener persistierende Leistenschmerzen (13,8 % vs 19,1 %; p < 0,01) oder Taubheitsgefühle (7,2 % vs 13,4 %; p < 0,01)
Nachteile der MIC:
- 15 Minuten längere Operationszeit (p < 0,01)
- häufiger postoperative Serome (p < 0,01)
- höheres Risiko von seltenen aber schwerwiegenden Komplikationen wie der Verletzung von Viszeralorganen (0,4 % vs 0,04 %, p < 0,01) oder Gefäßen (0,3 % vs 0,2 %, p > 0,05)
- Hernien an den Trokareinstichstellen
- Rezidivrate
Kein Unterschied zwischen laparoskopischer und offener Operation:
- tiefe Infektion des Netzes
- Rezidivrate
Laparoskopische vs konventionelle Cholezystektomie über einen kleinen Hautschnitt [7] bei Patienten mit symptomatischer Cholezystolithiasis [8]
Studien: 13, Patienten: 2337, verglichene Faktoren: 11 ohne Subgruppenanalysen für exzellente und mittelmäßige Studien
Vorteile der MIC:
- 0,8 Tage kürzerer Krankenhausaufenthalt (p < 0,01)
Nachteile der MIC:
- 9 Minuten längere Operationszeit (p < 0,05)
Kein Unterschied zwischen laparoskopischer und offener Operation:
- Kliniksletalität
- intraoperative Komplikationen insgesamt
- kleine intraoperative Komplikationen
- schwere intraoperative Komplikationen (ohne Verletzungen des Gallenganges)
- Gallengangsverletzungen
- postoperative Komplikationen insgesamt
- Arbeitsausfall (Tage)
- Rückkehr bis zur normalen häuslichen Aktivität (Tage)
Laparoskopische vs konventionelle kolorektale Resektionen
Frühergebnisse:
Studien: 28, Patienten: 5649, verglichene Faktoren: 39
Das von Mitarbeitern des Autors 2005 publizierte Cochrane Review [9] wurde 2009 überarbeitet [10] und durch eine Analyse der intraoperativen Komplikationen [11] ergänzt.
Vorteile der MIC:
- insgesamt weniger lokale (chirurgische) Komplikationen (Abb. 3)
- postoperativ weniger Faszienrupturen
- verkürzte Dauer der postoperativen Darmatonie (p < 0,01)
- weniger Schmerzen am 3. postoperativen Tag (p < 0.01)
- bessere Lungenfunktion (FVC) am 3. postoperativen Tag (p < 0,01)
- 1,3 Tage kürzerer Krankenhausaufenthalt (p < 0,01)
- bessere Lebensqualität in den ersten 30 Tagen nach Entlassung aus dem Krankenhaus
Nachteile der MIC:
- 40,9 Minuten längere Operationszeit (p < 0,01)
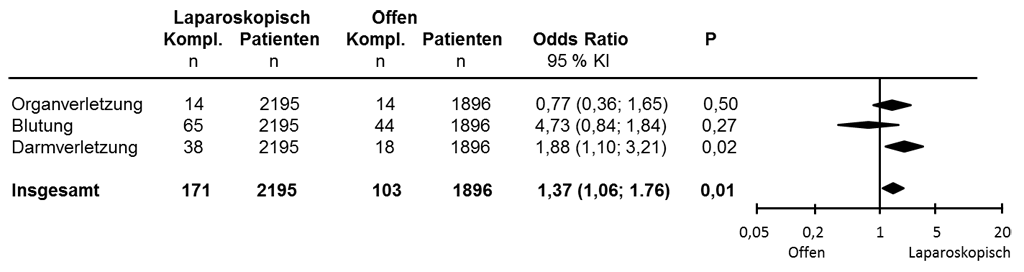
- Häufiger intraoperative Komplikationen (Abb. 4)
Kein Unterschied zwischen laparoskopischer und offener Operation:
- Patientencharakteristika (Geschlecht, Alter)
- intraoperativer Blutverlust
- Anzahl der entfernten Lymphknoten
- Länge des Präparates
- Schmerzen am 1. und 2. postoperativen Tag
- Lungenfunktion (FVC) am 1. und 2. postoperativen Tag
- allgemeine Morbidität (pulmonal, kardial, Harnwegsinfektionen, tiefe Venenthrombosen, Lungenembolie)
- Wundinfekt
- intraabdominaler Abszess
- Anastomoseninsuffizienz
- postoperative Blutung
- Relaparotmie
- Kliniksletalität
Abb. 3: Lokale (chirurgische) und allgemeine Komplikationen sowie Kliniksletalität nach laparoskopischen und offenen kolorektalen Resektionen (modifiziert nach Neudecker [10])
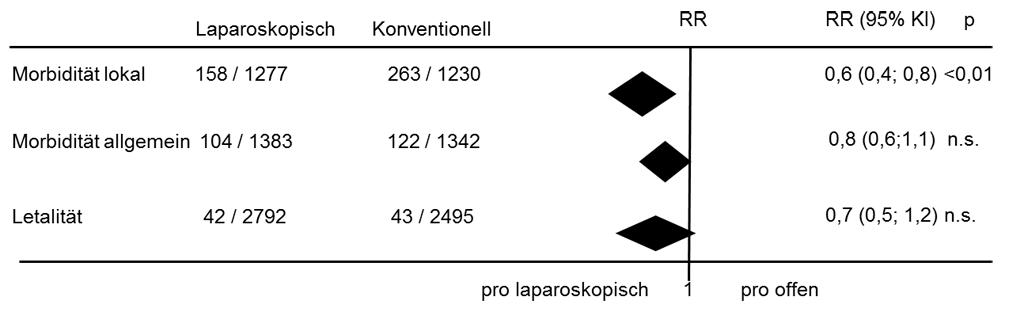
Abb. 4: Intraoperative Komplikationen nach laparoskopischen und offenen kolorektalen Resektionen (modifiziert nach Sammour [11])
Spätergebnisse [12]
Studien: 33, Patienten: 3346, verglichene Faktoren: 37
Vorteile der MIC:
- Keine
Nachteile der MIC:
- Keine
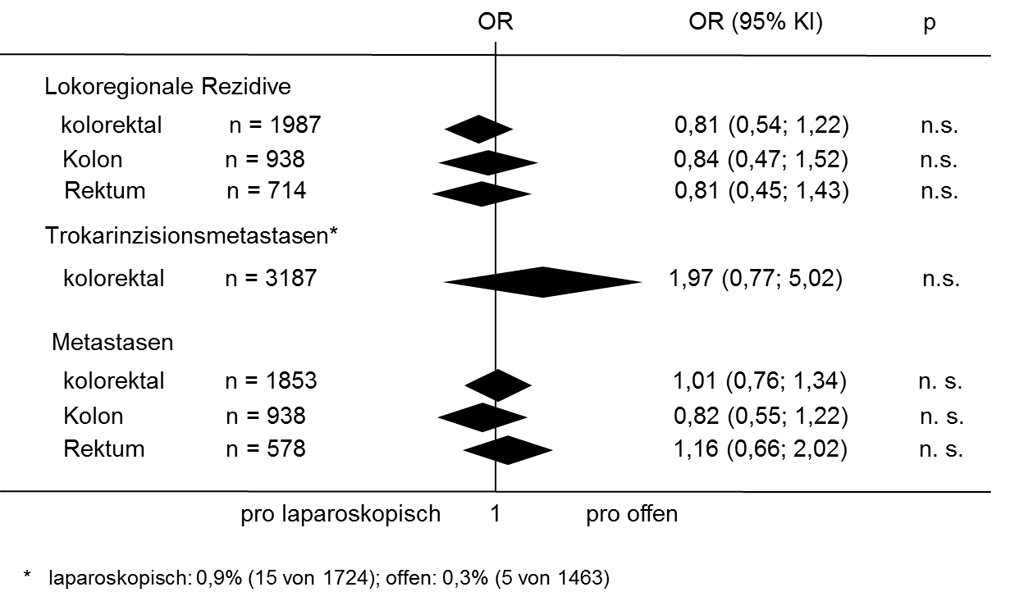
Kein Unterschied zwischen laparoskopischer und offener Operation (Abb. 5):
- Adjuvante Chemotherapie
- Art der Resektion
- Lokalisation des Tumors
- Tumorstadium
- Anzahl der entfernten Lymphknoten
- Resektionsgrenzen
- Narbenhernien
- Reoperation wegen Narbenhernien
- Reoperation wegen intraperitonealen Adhäsionen
- Lokalrezivide (insgesamt, Kolon, Rektum)
- Peritoneale Rezidive (insgesamt, Kolon, Rektum)
- Port oder Inzisionsmetastasen
- Fernmetastasen (insgesamt, Kolon, Rektum, Lunge, Leber)
- Tumorabhängige Mortalität bei maximaler Nachbeobachtungszeit (insgesamt, Kolon, Rektum)
- Mortalität (insgesamt, Kolon, Rektum)
Abb. 5: Spätergebnisse nach laparoskopischen und offenen kolorektalen Resektionen wegen Karzinomen (modifiziert nach Kuhry [12])
Diskussion
Randomisierte Studien bilden das Rückgrad jedes Cochrane Reviews. Je besser die Qualität der einzelnen Studien ist, desto sicherer wird die Aussage der gepoolten Daten. Die Qualität der Studien zur Appendektomie, zur Leistenhernienreparation und zu den kolo-rektalen Resektionen wurde von den Autoren der Reviews insgesamt als mittelmäßig bis unbefriedigend bezeichnet. Dagegen waren die multizentrischen Studien [13,
14,
15,
16,
17] zur Kolonresektion und die Studien zur Cholezystektomie von hoher Qualität.
Es besteht Einigkeit darüber, dass randomisierte Studien das beste Instrument sind, um die Überlegenheit eines von zwei konkurrierenden Therapieverfahren herauszufinden, deshalb gehört auch die Aufforderung, eine Studie dieser Art durchzuführen, nahezu zum Ritual jedes chirurgischen Vortrags. Liegen später dann Ergebnisse vor, entsprechen diese nicht immer den hochgesteckten Erwartungen dessen, der die Studie forderte. Die klassischen Kritikpunkte sind dann generell das Studiendesign und in der Chirurgie die ungenügende Erfahrung der beteiligten Operateure mit einer der beiden zu vergleichenden Methoden. Einige der relevanten Kritikpunkte seien kurz angesprochen.
Als Argument gegen die Ergebnisse der oben genannten multizentrischen Studien zu den kolorektalen Resektionen wird häufig angeführt, dass einigen der Studienteilnehmern die entsprechende Erfahrung in der laparoskopischen Chirurgie gefehlt hätte, da sie nur ein oder zwei Fälle in die Studien eingebracht hätten. Dieses Argument lässt sich zwar nicht entkräften, die eigenen Erfahrungen mit den beiden deutschen multizentrischen Studien zur laparoskopischen bzw. konventionellen Resektion bei den kolo-rektalen Karzinomen (LAPKON II) bzw. bei der Sigmadiverikulitis (LAPDIV) lassen jedoch berechtigte Zweifel an seiner Richtigkeit aufkommen. In beiden Studien haben gerade die Kliniken bzw. Operateure mit ausgewiesener Erfahrung in der MIC dieser Krankheitsbilder mit dem Argument, “meine Patienten wollen nur laparoskopisch operiert werden”, die wenigsten (1-2) Fälle eingebracht.
Auch das Argument, das die meisten Einzelstudien in Kliniken mit großer Erfahrung in der MIC durchgeführt wurden und deshalb eine gewisse Voreingenommenheit für dieses Verfahren bestehen könnte, ist nicht von der Hand zu weisen. Es ist eine Tatsache, dass die MIC in den Einzelstudien zumeist größere Vorteile aufwies als in den multizentrischen Studien und bei Verblindung der Patienten, der Ärzte und des Pflegepersonals durch identische Verbände keine Unterschiede zwischen laparoskopischen und offenen Verfahren festgestellt werden konnten. [18,
19] Die niedrigere postoperative Komplikationsrate in dem Cochrane Review zu den kolorektalen Resektionen wird im Wesentlichen durch die Ergebnisse einzelner Kliniken generiert. In den fünf Multizenterstudien dagegen lag mit Ausnahme der ALCCAS Studie die postoperative Komplikationsrate nach laparoskopischer Resektion immer etwas höher als nach offener (Tab. 4).
Tab: 4. Ergebnisse multizentrischer Studien zur laparoskopischen (lap) und offenen (kon) Resektion kolorektaler Karzinome
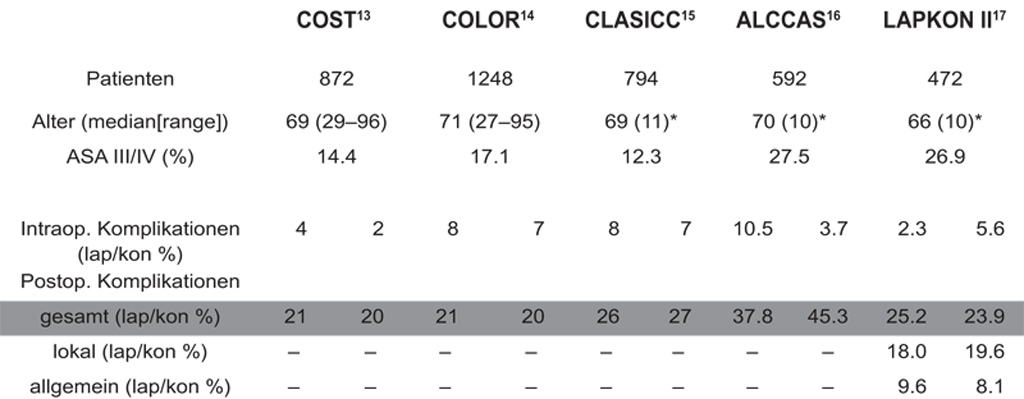
Eine mögliche Erklärung für diese Unterschiede ist, dass in Einzelstudien die Ergebnisse eines hoch spezialisierten MIC-Teams mit denen aller anderen Operateure einer Klinik verglichen werden. Die exzellenten Ergebnisse eines ausgewählten Teams, das an der Charité alle laparoskopischen kolorektalen Resektionen im Rahmen der ersten deutschen randomisierten Studie (LAPKON I) durchgeführt hatte, wurden später in der klinischen Routine nie wieder erreicht.
Hinzu kommt, dass nicht selten den Studienteilnehmern der Prüfgruppe besondere Aufmerksamkeit zuteil wird und zu ihrer perioperativen Versorgung zusätzlich Studienschwestern zur Verfügung stehen.
Die logische Konsequenz aus diesen Erkenntnissen wären – wie bereits von einigen Privatkliniken vollzogen – eine Verselbständigung des MIC Bereichs und eine bessere personelle Ausstattung des Pflegepersonals. Als Problem könnte sich jedoch dann die Versorgung von Komplikationen erweisen.
Berücksichtigt man den finanziellen, zeitlichen und personellen Aufwand für die Einführung und Verbreitung der MIC in den letzten 20 Jahren, so müssen die mit dieser Methode für die Patienten erzielten Vorteile als eher bescheiden angesehen werden. Dies gilt insbesondere, wenn man davon ausgeht, dass bei einer adäquaten Schmerztherapie in Verbindung mit einem zeitgemäßen perioperativen Management wie dem Fast Track Konzept einige der in den Studien nachgewiesenen Vorteile der MIC wie die Verminderung der postoperativen Schmerzen, die Verkürzung der postoperativen Darmatonie sowie der Krankenhausverweildauer und Rekonvaleszenzzeit ihre zum Teil ohnehin fragliche klinische Relevanz verlieren würden. Als einfaches Beispiel hierfür sei das gegenüber einer konventionellen Appendektomie signifikant geringere Schmerzempfinden (8 mm auf einer visuellen Analogscala von 100 mm) am ersten postoperativen Tag nach laparoskopischer Appendektomie herangezogen. Unabhängig von der Tatsache, dass eine Differenz von 8 mm bei einem Einzelpatienten sehr wahrscheinlich innerhalb des Streubereichs wiederholter Messungen fallen würde, macht eine routinemäßig postoperativ begonnene Schmerztherapie auch den konventionell operierten Patienten nahezu schmerzfrei. Interessant ist in diesem Zusammenhang auch die bereits oben angeschnittene Frage, welchen psychologischen Effekt die MIC auf das postoperative Schmerzempfinden der Patienten ausübt. Vermindert das Wissen minimal-invasiv operiert worden zu sein den postoperativen Schmerz? In den wenigen „verblindeten Studien“ konnten Patienten postoperativ nicht angeben, ob sie laparoskopisch oder offen operiert worden waren und ihr postoperatives Schmerzempfinden war nahezu identisch.
Die reinen Operationskosten für die MIC sind auf Grund der etwas längeren Operationszeit und der höheren Systemkosten (Anschaffung, Wartung und Ersatz von Instrumenten, Kamera, Videoanlage, Insufflator usw.) immer höher gewesen und werden es auch in Zukunft bleiben. Die technische Entwicklung, wie die Einführung von HD-Systemen, hat unter anderem bereits dafür gesorgt und die abermals teuereren 3D-Systeme werden nach Ansicht des Autors nicht mehr allzu lange auf sich warten lassen. Ob durch die MIC wenn schon nicht die Klinken so doch zumindest die Allgemeinheit durch eine Reduktion des Krankenhausaufenthalts und rasche Wiedererlangung der Arbeitsfähigkeit wirklich finanziell entlastet werden, wie die Studien zur laparoskopischen Appendektomie und Hernienreparation zeigten, muss zumindest für einige Berufsgruppen (z. B. Selbständige) in Frage gestellt werden. Auch für Erkrankungen wie die kolorektalen Karzinome, bei denen vor allem Patienten nahe dem Rentenalter betroffen sind, dürfte das Einsparpotential durch rasche Wiedereingliederung in den Arbeitsprozess eher gering sein.
Generelle Vorteile für die MIC ergeben sich aus der exzellenten Übersicht über den gesamten Bauchraum bei den Eingriffen mit begrenztem offenem Zugang, insbesondere bei jungen Frauen mit der Verdachtsdiagnose Appendizitis. Die diagnostische Laparoskopie klärt die Diagnose und erlaubt nicht nur bei Bestätigung der Verdachtsdiagnose sondern zumeist auch bei gynäkologischen Erkrankungen eine adäquate Therapie. Dies macht aus Sicht des Autors die laparoskopische Appendektomie zum überlegenen Verfahren.
Ein weiterer genereller Vorteil der MIC bei den kleinen Eingriffen ist die Reduktion der oberflächlichen Wundinfektionen. Dem gegenüber stehen seltene schwerwiegende Komplikationen (intraabdominale Abszesse, Darm- oder Gefäßverletzungen) mit zum Teil tödlichem Ausgang. Beide Faktoren für alle Eingriffe gegeneinander aufzurechnen erscheint nicht möglich. Es stellt sich jedoch zumindest bei der Versorgung von unkomplizierten Leistenhernien die Frage, ob die begrenzten Vorteile des laparoskopischen Vorgehens die wenn auch nur wenigen bekannt gewordenen Todesfälle rechtfertigen, die zumeist durch unerkannte Darmverletzungen verursacht wurden.
Vergleicht man die videoendoskopische Reparation von Leistenhernien in Allgemeinnarkose mit der offenen Reparation nach Lichtenstein in Lokalanästhesie, so muss man sich zweifelsohne die Frage stellen, welcher der beiden Eingriffe als minimal-invasiv bezeichnet werden sollte. Vorteile ergeben sich für die minimal-invasive Technik vor allem bei der Versorgung von Rezidiven und beidseitigen Leistenhernien in einer Sitzung und durch das im Spätverlauf seltenere Auftreten von chronischen Leistenschmerzen und Taubheitsgefühl. Letztere können den Patienten über Jahre erhebliche Beschwerden bereiten.
Zur laparaskopischen vs konventionellen Cholezystektomie gibt es 2 Cochrane Reviews. [20,
21] Der Autor hat sich auf Grund der besseren Studienqualität und der Überzeugung, dass ein 8 cm langer Hautschnitt in der Regel ausreicht, um eine Cholezystektomie sicher durchzuführen, für das entsprechende Review entschieden. Dieses konnte keine Vorteile für die MIC aufzeigen. So interessant die Ergebnisse auch sind, so wenig dürften sie in Zukunft Bedeutung für die Versorgung der Patienten haben. Die laparoskopische Cholezystektomie ist inzwischen soweit als “Goldstandard” etabliert, dass sowohl weder die Hausärzte, noch die Patienten für die Umstellung auf das offene Verfahren Verständnis aufbringen würden.
Die laparoskopische Kolonchirurgie weist im Frühverlauf noch einige Vorteile von begrenzter klinischer Relevanz auf. Erstaunlich ist vor allem, dass die deutliche Reduktion des Zugangstraumas nicht zu einer Absenkung der allgemeinen Morbidität geführt hat. In Bezug auf das onkologische Spätergebnis ist die laparoskopische Resektion der offenen ebenbürtig.
Fazit
Sinnvoll eingesetzt erweitert die MIC das operative Spektrum, das in einer Klinik vorgehalten werden sollte und bietet einzelnen Patientengruppen gewisse Vorteile. Der generelle Einsatz bei den genannten Indikationen kann jedoch nicht empfohlen werden.
Literatur:
[1] Sackett DL, Richardson WS, Rosenberg W, Haynes HB, Evidenzbasierte Medizin (Deutsche Übersetzung) Zuckschwerdt Verlag (1999)
[2] Antirefluxchirurgie, Nabelhernienreparation, Narbenhernienreparation, Adhäsiolyse, Adrenalektomie, Splenektomie, bariatrische Chirurgie, Dünndarm-, Leber-, Magen-, Ösophagus- und Pankreasresektion
[3] www.cochrane.org/cochrane-reviews
[4] Ressing M, Blettner M, Klug SJ, Systematische Übersichtsarbeiten und Metaanalysen. Teil 6 der Serie zur Bewertung wissenschaftlicher Publikationen Deutsches Ärzteblatt 106 (27) 456 – 463 (2009)
[5] Sauerland S, Jaschinski T, Neugebauer EAM, Laparoscopic versus open surgery for suspected appendicitis. CochraneDatabase of Systematic Reviews 2010, Issue 10. Art. No.: CD001546. DOI: 10.1002/14651858. CD001546.pub3
[6] McCormack K, Scott N, Go PM, Ross SJ, Grant A, Collaboration the EU Hernia Trialists. Laparoscopic techniques versus open techniques for inguinal hernia repair. Cochrane Database of Systematic Reviews 2003, Issue 1. Art. No.: CD001785. DOI: 10. 1002 /14651858. CD001785
[7] bis 8 cm
[8] Keus F, de Jong J, Gooszen HG, van Laarhoven CHJM. Laparoscopic versus small-incision cholecystectomy for patients with symptomatic cholecystolithiasis. Cochrane Database of Systematic Reviews 2006, Issue 4. Art. No.: CD006229. DOI: 10.1002/14651858.CD006229
[9] Schwenk W, Haase O, Neudecker J, Müller JM. Short term benefits for laparoscopic colorectal resection. The Cochrane Database of Systematic Reviews 2005, Issue 2. Art. No.: CD003145.pub2. DOI: 10.1002 /14651858. CD003145.pub2
[10] Neudecker J, Kurzfristiger Verlauf nach laparoskopischen und konventionellen kolorektalen Resektionen. Ergebnisse einer prospektiv randomisierten Multizenterstudie und eines systematischen Review.Habilitationsschrift, Charité Universitäre Medizin Berli – Charité Campus Mitte (2009)
[11] Sammour T, Kahokehr A, Srinivasa S, Bissett IP, Hill AG, Laparoskopic colorectal surgery is associated with a higher intraoperative complication rate than open surgery. Ann Surg. 253 (1) 35 – 45 (2011)
[12] Kuhry E, Schwenk W, Gaupset R, Romild U, Bonjer HJ. Long-term results of laparoscopic colorectal cancer resection. Cochrane Database of Systematic Reviews 2008, Issue 2. Art. No.: CD003432. DOI: 10.1002/ 4651858.CD003432.pub2
[13] Clinical Outcomes of Surgical Therapy Study Group (COST). A comparison of laparoscopically assisted and open colectomy for colon cancer. N Engl J Med. 350 (20):2050-9 (2004).
[14] Veldkamp R, Kuhry E, Hop WC, Jeekel J, Kazemier G, Bonjer HJ, Haglind E, Påhlman L, Cuesta MA, Msika S, Morino M, Lacy AM; COlon cancer Laparoscopic or Open Resection Study Group (COLOR), Laparoscopic surgery versus open surgery for colon cancer: short-term outcomes of a randomised trial. Lancet Oncol. 6 (7): 477-84 (2005)
[15] Guillou PJ, Quirke P, Thorpe H, Walker J, Jayne DG, Smith AM, Heath RM, Brown JM; MRC CLASICC trial group, Short-term endpoints of conventional versus laparoscopic-assisted surgery in patients with colorectal cancer (MRC CLASICC trial): multicentre, randomised controlled trial. Lancet. 365 (9472): 1718-26 (2005)
[16] Hewett PJ, Allardyce RA, Bagshaw PF, Frampton CM, Frizelle FA, Rieger NA, Smith JS, Solomon MJ, Stephens JH, Stevenson AR. Short-term outcomes of the Australasian randomized clinical study comparing laparoscopic and conventional open surgical treatments for colon cancer: the ALCCaS trial. Ann Surg. 248 (5): 728-38 (2008)
[17] Neudecker J, Klein F, Bittner R, Carus T, Stroux A, Schwenk W; LAPKON II Trialists. Short-term outcomes from a prospective randomized trial comparing laparoscopic and open surgery for colorectal cancer. Br J Surg. 96 (12): 1458-67 (2009)
[18] Basse L, Jakobsen DH, Bardram L, Billesbølle P, Lund C, Mogensen T, Rosenberg J, Kehlet H. Functional recovery after open versus laparoscopic colonic resection: a randomized, blinded study. Ann Surg. 241 (3): 416-23 (2005)
[19] Keus F, Werner JEM, Gooszen HG, Oostvogel HJM, van Laarhoven CJHM, Randomized Clinical Trial of Small-Incision and Laparoscopic Cholecystectomy in Patients With Symptomatic Cholecystolithiasis. Primary and Clinical Outcomes. Arch Surg. 143: 371-377 (2008) Keus F, Werner JEM, Gooszen HG, Oostvogel HJM, van Laarhoven CJHM, Randomized Clinical Trial of Small-Incision and Laparoscopic Cholecystectomy in Patients With Symptomatic Cholecystolithiasis. Primary and Clinical Outcomes. Arch Surg. 143: 371-377 (2008)
[20] Keus F, de Jong J, Gooszen HG, van Laarhoven CHJM. Laparoscopic versus small-incision cholecystectomy for patients with symptomatic cholecystolithiasis. Cochrane Database of Systematic Reviews 2006, Issue 4. Art. No.: CD006229. DOI: 10.1002/14651858.CD006229
[21] Keus F, de Jong J, Gooszen HG, Laarhoven CJHM. Laparoscopic versus open cholecystectomy for patients with symptomatic cholecystolithiasis. Cochrane Database of Systematic Reviews 2006, Issue 4. Art. No.: CD006231. DOI: 10.1002/14651858.CD006231
Müller JM. Minimal-invasive Chirurgie unter dem Blickwinkel der Evidenz basierten Medizin. Passion Chirurgie. 2011 November; 1(11): Artikel 02_01.
Autor des Artikels
Joachim M. Müller
Weitere aktuelle Artikel
15.04.2026 BDC|News
Neue Ausgabe PASSION CHIRURGIE: Thoraxchirurgie
Mit der Aprilausgabe rückt die Thoraxchirurgie in den Fokus – ein Fachgebiet, das sich durch seine große klinische Bandbreite und enge interdisziplinäre Vernetzung auszeichnet.
01.04.2026 Thoraxchirurgie
Vom Pleuraerguss zum Pleuraempyem – Diagnostik und Therapie im chirurgischen Alltag
Ein Pleuraerguss kombiniert mit klinischen Infektionszeichen ist charakteristisch für einen parapneumonischen Erguss (PPE), der die häufigste Ursache für ein Pleuraempyem darstellt. Die Inzidenz dieser pleuralen Infektionen ist ansteigend und stellt ein zunehmend klinisch relevantes Krankheitsbild dar, welches eine differenzierte Abklärung und Behandlung erfordert.
01.04.2026 Thoraxchirurgie
Operative Therapie von Lungenmetastasen
Die Lungenmetastasektomie hat sich als wichtiger Baustein in der Behandlung von pulmonal metastasierten soliden Tumoren etabliert [1]. Unter günstigen Voraussetzungen kann die Operation dabei der konservativen Therapie und der Bestrahlung in der Verbesserung des Overall survivals (OS) überlegen sein (HR: 0.68; p < 0.001) [2].
01.04.2026 Thoraxchirurgie
Lungenkrebsfrüherkennung
Das neue Früherkennungsangebot für Lungenkrebs mittels Niedrigdosis-Computertomographie hat der Gemeinsame Bundesausschuss (G-BA) im Juni 2025 durch Ergänzung der Krebsfrüherkennungs-Richtlinie als Leistung der gesetzlichen Krankenversicherung beschlossen.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.