Die optimale Hygiene in den Praxisräumen und vor allem im OP-Bereich ist für chirurgische Praxen ein unverzichtbares Qualitätsmerkmal. Die öffentliche Diskussion über spektakuläre Hygienemängel in den letzten Jahren hat zu einer Verschärfung der Vorgaben aus dem schon seit 01.01.2001 gültigen Infektionsschutzgesetz (IfSG) [1] geführt. Die Inhaber und Leiter der chirurgischen Praxen sollten diese Aufgabe proaktiv angehen und dieses als wesentliches Kernziel des ohnehin verpflichtenden einrichtungsinternen Qualitätsmanagements [3] definieren. Grundsätzlich sind die Hygiene-Regeln für Krankenhäuser und operativ tätige Arztpraxen gleich. Aus der ambulanten Durchführung einer Operation, sei es im Krankenhaus, in einem ambulanten Operationszentrum oder in einer Praxis, darf kein erhöhtes Komplikationsrisiko resultieren. Dieser Artikel kann nur ein Schlaglicht auf die wichtigsten Herausforderungen im Hinblick auf die Hygiene in der chirurgischen Praxis werfen. Für den tieferen Einstieg in die Thematik wird auf das Literaturverzeichnis [15, 16, 18, 19] und auf die einschlägigen Kursformate zum Hygienebeauftragen Arzt (HBA) [10] verwiesen.
Rechtliche Vorgaben: Infektionsschutzgesetz und Hygieneverordnungen, SQS
Die Umsetzung des maßgeblichen § 23 des Infektionsschutzgesetzes (IfSG) war anfangs zögerlich, sodass der Gesetzgeber durch eine Novellierung des IfSG die Bundesländer verpflichtet hat, bis zum 30.03.2012 zusätzliche länderspezifische Hygiene-Richtlinien zu erlassen. Die föderale Struktur der BRD hat zur Folge, dass sich diese Bestimmungen in den einzelnen Bundesländern im Detail deutlich unterscheiden [17]. Zusätzlich wurden diese Richtlinien in einigen Bundesländern bereits novelliert und angepasst. Daher ist es für die niedergelassenen Chirurgen notwendig, die für den Praxissitz aktuell gültige Hygiene-Richtlinie zu recherchieren und inhaltlich umzusetzen. Gewisse Verpflichtungen sind in unterschiedlicher Ausprägung in allen Hygiene-Verordnungen enthalten, z. B.:
- Beratungen durch und Beschäftigung von Hygiene-Fachpersonal in unterschiedlichem Umfang,
- Antibiotic Stewardship und Fachberatung zum Antibiotika-Einsatz,
- Hygienische Beratung vor und bei Baumaßnahmen und
- Schulung des Praxispersonals.
Die Hygiene-Richtlinien gelten für alle „Einrichtungen für ambulantes Operieren“ und damit auch für stationsersetzende Eingriffe nach § 115 b des SGB V, also in der Regel auch für alle Prozeduren, die in (ehemals sogenannten) Eingriffsräumen erfolgen. Die Auslegung des Rechtsbegriffs „Einrichtung für ambulantes Operieren“ erfolgt durch die Prüfbehörden in Regel umfassend [2]. Als Orientierungshilfe empfiehlt es sich, von „ambulanten Operationen“ auszugehen, sobald Gebühren aus dem Kapitel 31 des EBM abgerechnet werden.
Die tatsächliche Umsetzung dieser Hygiene-Richtlinien wird ab 2018 (unter Bezug auf das Jahr 2017) in einem zusätzlichen Qualitätssicherungsverfahren – der sektorenübergreifenden Qualitätssicherung (sQS) – untersucht. Zielrichtung ist vor allem die Langzeit-Beobachtung von postoperativen Wundinfektionen. Dazu werden die Informationen über Infektionen im postoperativen Verlauf aus den Krankenhäusern und aus dem vertragsärztlichen Bereich zusammengeführt. Auffälligkeiten sollen durch „Fachkommissionen“ auf Länderebene bewertet werden. Als zweites Instrument ist mit der sQS eine bundesweite Einrichtungsbefragung verbunden, welche die wesentlichen Elemente des Hygiene-Managements abfragen soll. Das übliche Spektrum der häufig durchgeführten ambulanten Operationen (außer der Oberflächenchirurgie) ist als Tracer-Eingriff definiert, sodass fast jeder ambulant operierende Arzt mit dieser Befragung konfrontiert werden wird. Für eine Testphase von fünf Jahren (als Modellversuch) sind zunächst keine daraus resultierenden Sanktionen vorgesehen. Die Abfrage wird in den meisten Kassenärztlichen Vereinigungen über ein Online-Tool erfolgen, um den bürokratischen Aufwand gering zu halten. Auf der Homepage der Kassenärztlichen Bundesvereinigung (KBV) finden sich weitere ausführliche Informationen und Arbeitshilfen zur vereinfachten Umsetzung [4].
Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) und Kommission Antiinfektiva, Resistenz und Therapie (ART)
Eine zentrale Quelle für Vorgaben und Informationen zur Hygiene sind die Empfehlungen der KRINKO und der ART des Robert Koch-Instituts (RKI, vormals Bundesgesundheitsamt). Im § 23 Absatz 3 des Infektionsschutzgesetzes findet sich ein expliziter Bezug auf diese Empfehlungen, welche dadurch ein hohes Maß an Verbindlichkeit und somit quasi einen Gesetzes-Status erlangen. Es heißt dort: „Die Einhaltung des Standes der medizinischen Wissenschaften auf diesem Gebiet (Hygiene) wird vermutet, wenn jeweils die veröffentlichten Empfehlungen der Kommissionen KRINKO und ART beim RKI beachtet werden.“ Die Empfehlungen der KRINKO und ART werden im Bundesgesundheitsblatt veröffentlicht, sind aber bequem und stets aktuell von der Homepage des RKI herunterzuladen [5].
Verstöße gegen die (quasi verbindlichen) Empfehlungen können zu finanziellen Sanktionen (Bußgeldern in einigen Bundesländern) und im Schadensfall zu zivil- und strafrechtlichen Konsequenzen führen. Die Einhaltung und Umsetzung wird daher dringend angeraten.
Vorhaltung von Fachpersonal
Eine Übersicht des notwendigen Fachpersonals zeigt die Tabelle 1. Die Beratung durch die genannten Hygiene-Fachkräfte kann durch externe Beratung eingeholt werden. Die Anzahl der tätigen Krankenhaushygieniker ist allerdings viel zu gering, um neben dem stationären Sektor auch die ambulanten Operateure mit zu versorgen. In Anbetracht dieses Mangels wird in manchen Bundesländern auf diese Vorgabe der Hygiene-Verordnung verzichtet, da sie schlicht und einfach nicht umsetzbar ist. Alternativ kann die Hygiene-Beratung auch durch private Anbieter oder durch einen Facharzt für Mikrobiologie und Infektionsepidemiologie erfolgen. Diese Facharzt-Qualifikation ist in vielen medizinischen Laboren vorhanden, sodass sich eine Kooperation auf dieser Ebene als Alternative anbietet. Dies hat den Vorteil, dass diese Person auch gleichzeitig als Berater für den Einsatz von Antibiotika entsprechend den verpflichtenden Vorgaben des IfSG und der Hygiene-Verordnungen fungieren kann. Auch verschiedene Chirurgen-Genossenschaften bieten eine umfassende Beratung und Betreuung nicht nur in Hygiene-Fragen.
Tab. 1: Notwendiges Fachpersonal und Beratungen gemäß Hygiene-Richtlinien: Es wird dringend geraten, die länderspezifischen Anforderungen zu prüfen und umzusetzen.
|
Bezeichnung |
Vorschriften |
Frist zur Umsetzung |
|
Hygiene-Kommission |
Nur für Krankenhäuser verpflichtend |
|
|
Krankenhaushygieniker |
Externe Beratung |
31.12.2019 |
|
Hygiene-Fachkraft |
Externe Beratung |
31.12.2019 |
|
Hygienebeauftragter Arzt (HBA) |
Ein HBA muss in der Einrichtung beschäftigt sein* |
31.12.2019 |
|
Hygienebeauftrage(r) in der Pflege |
Nur für stationäre und vergleichbare Einrichtungen |
31.12.2019 |
|
Hygienebeauftragte(r) MFA |
In einigen Ländern (z. B. Bayern) Alternative für Ambulante Op.-Zentren |
31.12.2019 |
|
Beratung zum Einsatz von Antibiotika (durch Apotheker oder Mikrobiologen) |
Schon im Infektionsschutzgesetz vorgeschrieben |
Sofort umzusetzen |
|
Bauliche Beratung vor Bauten/Umbauten in Einrichtungen für Operationen |
In unterschiedlicher Ausprägung Inhalt aller Hygiene-Verordnungen |
Sofort umzusetzen |
Ein entsprechender Beratungs-Vertrag muss einen Passus über ein Beratungshonorar enthalten, um den Verdacht von Zuweisungen an das Labor gegen einen geldwerten Vorteil zu vermeiden.
Nachdem die Hygiene-Verordnungen der Länder in der ersten Fassung eine Umsetzung der personellen Voraussetzungen bis spätestens Ende 2016 gefordert hatten, wurde diese Frist bereits auf Ende 2019 verlängert. Eine Ausnahme besteht für die Beratung zum Antibiotika-Verbrauch und -Einsatz, die sofort umgesetzt werden muss.
In manchen Bundesländern wird zusätzlich die Fortbildung und Beschäftigung einer Hygienebeauftragten Medizinischen Fachangestellten (MFA) vorgeschrieben. Dies als Korrelat für die „Hygienebeauftragte in der Pflege“ im Krankenhaus. Da insbesondere die Vorgaben für die Beschäftigung von Fachpersonal in den Bundesländern sehr unterschiedlich sind, muss dazu unbedingt die länderspezifisch gültige Hygiene-Verordnung analysiert und beachtet werden.
Die Systematik des Antibiotic Stewardship ist bisher nur für Krankenhäuser in einer schriftlichen Handlungsempfehlung der KRINKO näher spezifiziert worden. Für den ambulanten Bereich soll dies noch umgesetzt werden. Bis dahin bleibt unklar, ob der Gesamtverbrauch an Antibiotika bewertet werden soll oder nur die Antibiotikagabe nach eigenen Operationen bzw. Infektionen unter Beachtung des nachgewiesenen Keimspektrums. In jedem Fall ist es erforderlich, eine praxisindividuelle Verfahrensanweisung zur Indikation und Dauer von Antibiotika-Behandlungen unter Beachtung des individuellen Keimspektrums zu entwickeln und umzusetzen. Dazu gehört auch eine Verfahrensanweisung zur perioperativen Antibiotika-Prophylaxe (PAP) [8].
Zentraler Pfeiler: Der individuelle Hygieneplan
In den Anfängen des Qualitätsmanagements (QM) war es weit verbreitet, von der Industrie oder von Kollegen vorbereitete Hygienepläne zu übernehmen und lediglich in den Stammdaten an die eigene Einrichtung anzupassen. Dies ist nicht Sinn und Zweck des Hygieneplans. Es ist vielmehr unabdingbar, einen auf die eigene Einrichtung zugeschnittenen und individuell gestalteten Plan zu erstellen. Dieser Plan ist auch der Dreh- und Angelpunkt von behördlichen Überprüfungen und Begehungen und wird von diesen in der Regel vorab zur Beurteilung angefordert. Der Hygieneplan sollte als QM-Dokument angelegt und regelmäßig überprüft und aktualisiert werden. Der Plan geht weit über die Auflistung der Reinigungs- und Desinfektionsarbeiten und der dazu verwendeten Mittel hinaus und stellt somit die Zusammenstellung aller Verfahrensanweisungen der Praxis zur Umsetzung der Hygiene-Richtlinien dar. Er enthält mindestens die in der Tabelle 2 aufgeführten Elemente.
Tab. 2: Elemente eines Hygieneplans für die chirurgische Praxis
| Händehygiene, Hautschutz und Hautpflege |
| Reinigungsplan der Praxis |
|
Festlegung und Bewertung der eingesetzten Mittel für Reinigung, Desinfektion und Hautpflege |
|
Fortbildungen und Kontrollmechanismen |
|
Organisation der Aufbereitung von Medizinprodukten (Instrumenten-Sterilisation) |
Strukturelle Vorgaben für Räume und Raumlufttechnik
Größe und Einrichtungen der Räume für Eingriffe und Operationen sind nicht verbindlich festgelegt. Es werden aber bei Begehungen gewisse Mindestgrößen aus praktischen Erwägungen gefordert. Dabei ist zu berücksichtigen, dass eine ausreichende Größe der Räume das Arbeiten auch mit dem notwendigen Hilfspersonal und immer mehr technischen Geräten erlauben muss, ohne dass die räumliche Enge zu einer erhöhten Kontaminationsgefahr führt.
Die baulichen Strukturen für Eingriffs- und Operationsräume sind sowohl in den Vorgaben der Bundesärztekammer [15] als auch in den vertraglichen Vereinbarungen nach § 115 b geregelt, deren Einhaltung jeder Arzt schriftlich bestätigen muss, bevor er stationsersetzende Eingriffe über die kassenärztliche Vereinigung abrechnen will. Wie in allen anderen Bereichen des Hygiene-Managements bieten die Vorgaben der KRINKO [8] eine ausgezeichnete Orientierungshilfe. Entscheidend ist aber stets die fachliche Beurteilung durch die prüfende Gesundheitsbehörde. Daher wird dringend empfohlen, vor jeglichen (Um-)Baumaßnahmen im OP-Bereich oder vor Umzug in andere Räumlichkeiten eine verbindliche Beratung durch die Prüfbehörde einzuholen. Zumal dies auch in den Hygiene-Richtlinien der Länder in unterschiedlicher Stringenz vorgeschrieben ist.
Die 2018 überarbeitete KRINKO Empfehlung zur Prävention postoperativer Wundinfektionen [8] rückt erfreulicherweise von der früher üblichen schematischen Zuordnung von bestimmten operativen Eingriffen zur Erbringung in einem Eingriffs- oder Operationsraum ab. Der Begriff „Eingriffsraum“ findet sich dort nicht mehr. Es wird vielmehr gefordert, das individuell erbrachte Operationsspektrum nach dem daraus resultierenden Risiko einer postoperativen Wundinfektion (Surgical Site Infection/SSI) zu bewerten und daraus Schlüsse für die notwendigen strukturellen Bedingungen und organisatorischen Maßnahmen zu ziehen. Diese Risiko-Bewertung soll vom chirurgischen Fachvertreter gemeinsam mit dem beratenden Hygieniker durchgeführt werden. Demnach können bestimmte Eingriffe mit einem niedrigen Infektionsrisiko auch außerhalb der Operationsabteilung erbracht werden, wie es der gelebten chirurgischen Routine entspricht (Tab. 3).
Tab. 3: Orientierungsrahmen zur Einordnung von Operationen und invasiven Eingriffen gemäß unterschiedlichem postoperativem Infektionsrisiko (SSI) in Anlehnung an die KRINKO Empfehlung „Prävention postoperativer Wundinfektionen“ 2018 [8]. Entscheidend ist jeweils die individuelle Risiko-Beurteilung der durchgeführten Eingriffe in Absprache zwischen dem Chirurgen und beratendem Hygieniker.
|
Operationen und Eingriffe mit geringem SSI-Risiko* |
Operationen und Eingriffe mit noch geringerem SSI-Risiko* |
Alle übrigen Operationen mit durchschnittlichem oder hohem SSI-Risiko* |
|
OP-Bereich mit modifizierten räumlichen Bedingungen |
Hygienisch einwandfreier Raum auch außerhalb der OP-Abteilung |
OP-Bereich mit allen strukturellen Voraussetzungen |
|
|
|
|
Kleine Eingriffe:
|
Invasive Maßnahmen:
|
Gilt für alle anderen Operationen und invasiven Maßnahmen, die hier in den beiden linken Spalten nicht genannt werden. |
* Gemäß KRINKO-Empfehlungen
Von entscheidender Bedeutung für die Beurteilung des SSI-Risikos ist weiterhin die einrichtungsinterne Infektionsstatistik (Surveillance) und deren Interpretation gemeinsam mit dem beratenden Hygieniker. Die aktuelle KRINKO Empfehlung [8] geht unter diesem Gesichtspunkt sehr detailliert auf alle relevanten Ausstattungsfragen ein. So werden z. B. notwendige Bodeneinläufe innerhalb eines Operationsraums (z. B. für Arthroskopie-Säle) als zulässig beurteilt, sofern durch technische Maßnahmen eine Kontamination der Umgebung verhindert wird.
Die Frage, welche Raumlufttechnik vorgeschrieben ist, führt immer wieder zu Kontroversen mit den prüfenden Behörden. Grundsätzlich gilt beim Einsatz von Klimaanlagen, dass diese die in der Tabelle 4 aufgeführte Klassifizierung einhalten und regelmäßig gewartet werden müssen. Aus den aktuellen KRINKO-Empfehlungen ist die zwingende Vorhaltung von raumlufttechnischen Anlagen unter hygienischen Gesichtspunkten nicht abzuleiten [8].
Tab. 4: Raumklassen für Operationsbereiche nach DIN 1946 Teil 4 (Fassung 2008).
|
Raumklasse Ib* (3-stufige Filterung) Überdruck von ca. 50 mbar im Op. |
Raumklasse II (2-stufige Filterung) |
|
Operationsraum |
Flure im OP-Bereich |
|
|
Ein- und Ausleitung |
|
|
Waschraum |
|
|
Lager für Geräte und Instrumente |
|
|
Ver- und Entsorgung |
* Für die gelegentlich von Gesundheitsbehörden aufgestellte Forderung einer TAV (Laminar Air Flow, Raumklasse Ia) gibt es keine Grundlage in den Empfehlungen der KRINKO [12]. Für ältere Operationsbereiche gilt teilweise noch die ältere Fassung (1999) der DIN 1946-4 mit abweichenden Regeln.
Gleichwohl kann sich diese Verpflichtung aus den Regeln des Arbeitsschutzes (Technische Regeln für Arbeitsstätten, ASR) ergeben. Es ist bekannt, dass bei fehlender Klimaregelung der CO2-Gehalt und die Temperatur der Raumluft rasch ansteigen, was zu mangelnder Konzentration und Beschwerden der OP-Mannschaft und damit zu einer Qualitätsminderung führen kann. Die Evidenz einer Risikoreduzierung von Infektionen durch eine turbulenzarme Verdrängungsströmung (TAV/LAF = Laminar Flow) wird unterschiedlich bewertet, sodass der Einsatz dieser aufwändigen Technik (Raumklasse Ia) laut KRINKO-Empfehlung [8] nicht zwingend vorgeschrieben ist. Für kurze Eingriffe ist sogar eine Fensterlüftung zwischen den Operationen bei Verwendung eines Insektengitters an den Fenstern vertretbar.
Aufbereitung von Medizinprodukten
Kein anderer Bereich des Hygiene-Managements in der Praxis hat sich in den letzten Jahren so diversifiziert wie die Instrumenten-Aufbereitung. Dies liegt auch daran, dass es durch Fehler in diesem Bereich zu spektakulären Schadensfällen mit weitreichenden Komplikationen und sogar Todesfällen gekommen ist. Der Umgang mit Medizinprodukten ist im Medizinproduktegesetz umfänglich geregelt. Für chirurgische Praxen ist die Medizinprodukte-Betreiber-Verordnung (MPBetreibV) von besonderer Bedeutung, die zum 01.01.2017 novelliert wurde [12]. Die Instrumentenaufbereitung ist im § 8 geregelt. Damit untrennbar verbunden sind die ausführlichen und sehr differenzierten Empfehlungen der KRINKO und des Bundesinstitutes für Arzneimittel und Medizinprodukte (BfArM) [5].
Der Betreiber ist bei der Aufbereitung verantwortlich für:
- die Risikobewertung und Einstufung der Medizinprodukte (Instrumente),
- die schriftliche Definition der Aufbereitungsschritte (Verfahrens- und Arbeitsanweisungen),
- die Durchführung der Dokumentation der Aufbereitung,
- die Validierung der Verfahren zur Reinigung, Desinfektion und Sterilisation sowie
- die Ressourcen, also qualifiziertes Personal, Betriebsmittel, Räumlichkeiten.
Grundsätzlich wird die maschinelle Reinigung und Desinfektion der Instrumente empfohlen, für Hohlkörperinstrumente der Klasse Kritisch B ist der Einsatz eines Reinigungs- und Desinfektionsgerätes (RDG) unabdingbar. Sowohl dieses Gerät als auch der verwendete Sterilisator müssen regelmäßig gewartet und validiert werden. Zur Validierung gehört der gesamte Prozess der Instrumentenaufbereitung von der Ablage nach dem operativen Eingriff bis zur Verbringung an einen geeigneten Lagerplatz in der Praxis.
Darüber hinaus gelten strenge Maßstäbe für die Fortbildung und Qualifikation des für die Instrumentenaufbereitung eingesetzten Fachpersonals. Grundsätzlich wird der Nachweis der Sachkunde durch einen 40-stündigen von der DGSV (Deutsche Gesellschaft für Sterilgutversorgung) anerkannten Lehrgangs gefordert. Als weiteres Erschwernis muss ein besonders qualifizierter „Beauftragter für Medizinproduktesicherheit“ in der Einrichtung beschäftigt werden, sofern regelmäßig mehr als 20 Mitarbeiter beschäftigt werden. Dies kann auf größere ambulante OP-Zentren durchaus zutreffen.
Der technische und personelle Aufwand der Aufbereitung hat durch die verschärften Vorgaben dermaßen zugenommen, dass vermehrt Alternativen zur Sterilisation in der eigenen Einrichtung gesucht werden:
1.Outsourcing der Aufbereitung: Die Übertragung der Aufbereitung an Fremdfirmen oder die Kooperation mit zertifizierten Aufbereitungseinrichtungen in benachbarten Kliniken kann zu erheblichen Einsparungen führen. Dabei ist zu berücksichtigen, dass ein Mehrbedarf an Instrumenten bzw. Sieben resultiert und auch der gesamte Transportprozess unter hygienischen Gesichtspunkten bewertet und gesichert werden muss.
2.Verwendung von Einmalinstrumenten: Für einfache chirurgische Eingriffe kommt auch die Verwendung von Einmalinstrumenten in Betracht. Danach ist allerdings das Problem einer hygienisch einwandfreien und trotzdem umweltgerechten Entsorgung zu lösen. Darüber hinaus sollten die Lieferfirmen auf eine ausreichende Corporate Social Responsibility (CSR) festgelegt werden, um die Lieferung von Einmalprodukten aus Entwicklungsländern unter Einsatz von Kinderarbeit zu verhindern.
Beide Möglichkeiten des Outsourcings bieten die Chance auf betriebswirtschaftliche Einsparungen, wenn der stetig wachsende materielle und personelle Aufwand für die leitliniengerechte Aufbereitung von Medizinprodukten dagegen kalkuliert wird.
Hygiene bei häufigen Prozeduren in der chirurgischen Praxis
Der Hygieneaufwand für chirurgische Prozeduren muss in einem rationellen Verhältnis zur davon ausgehenden Infektionsgefahr stehen. Da Infektionen insgesamt sehr selten auftreten, kann man als Chirurg in der Regel nicht auf eigene Erfahrungen zurückgreifen, sondern muss sich auf die Ergebnisse von wissenschaftlichen Studien verlassen. Für die häufig in der chirurgischen Praxis durchgeführten Injektionen und Punktionen bietet die Empfehlung der KRINKO dazu eine Einteilung in vier Risikoklassen (Tab. 5), die einen steigenden Aufwand für Desinfektion, Abdeckung und persönlicher Schutzausrüstung erfordern [7].
Tab. 5: Risikoklassifizierung nach KRINKO [7] für Injektionen und Punktionen: Die in der chirurgischen Praxis häufigen Gelenkpunktionen sind der Risikoklasse 3 zugeordnet und erfordern einen hohen hygienischen Aufwand.
|
Gruppe |
Beschreibung |
Beispiele |
|
1 |
Einfacher Punktionsablauf Geringes Infektionsrisiko |
Subkutane, i. v.-Injektion i. m.-Injektion |
|
2 |
Wie Gruppe 1, zusätzlich dokumentierte schwerwiegende Infektionsfolgen bei Infektion |
Shunt-Punktion bei Dialyse Punktion Portkammer Lumbalpunktion |
|
3 |
Punktion von Organen und Hohlräumen |
Gelenkpunktion Transvaginale Zystenpunktion |
|
4 |
Komplexe Punktion mit Ablage von Zubehör, Einbringen Katheter in Körperhöhlen oder tief ins Gewebe |
Thorax-Drainage Periduralkatheter |
Besonderes Augenmerk verdienen dabei vor allem die im chirurgisch-orthopädischen Bereich häufig durchgeführten Gelenkinjektionen. Das Qualitätsmanagement der Praxis muss eine dezidierte und auf die Praxis individuell zugeschnittene Arbeitsanweisung zu dieser häufigen und risikobelasteten Prozedur enthalten. Sofern die Vorgaben der Leitlinie der wissenschaftlichen Fachgesellschaft DGOOC [11] nicht eingehalten werden, kann es bei Eintreten einer Gelenkinfektion zu rechtlichen Problemen kommen.
Hygiene bei Gelenkpunktionen und Gelenkinjektionen
Eine Gelenkinfektion nach Punktion und/oder Injektion stellt eine gravierende Komplikation dar, ist aber gemäß der Literatur nicht komplett vermeidbar. Gleichwohl muss das Risiko für den Patienten so weit wie möglich und im Praxisablauf zumutbar reduziert werden. Dazu gehört an erster Stelle eine strenge Indikationsstellung. Die hier dargestellten Grundsätze gelten für Gelenkpunktionen, am häufigsten durchgeführt am Kniegelenk, und analog auch für Punktionen und Injektionen in gelenknahen Bereichen, z. B. subakromial an der Schulter.
Gelenkerguss/Hydrops/Hämarthros
Konkurrierend zur Entlastung eines Ergusses bzw. eines Hämatoms im Gelenk sind die Möglichkeiten der medikamentösen Behandlung mit Antiphlogistika und physikalischer Maßnahmen mit Schonung und Kühlung zu erwägen. Eine notfallmäßige Punktion bzw. Entlastung ist nur in seltenen Fällen bei extremer Ausprägung und starken Schmerzen indiziert. Am Hüftgelenk kann die Entlastung eines Hämarthros zur Sicherung der Hüftkopfdurchblutung indiziert sein. Die früher gelegentlich gestellte Indikation zur Unterscheidung zwischen Reizerguss und intraartikulärem Hämatom ist durch moderne Diagnoseverfahren (MRT) nicht mehr zu halten. Eine intraartikuläre Injektionsbehandlung mit Hyaluronsäure ist in der nicht-operativen Arthrosetherapie etabliert. Intraartikuläre Cortison-Injektionen sind fester Bestandteil der Rheumatologie, ansonsten aber bezüglich der Evidenz umstritten. Gleichwohl kann dies bei einer aktivierten Arthrose mit schmerzhaftem Gelenkerguss indiziert sein. Bei strenger Indikationsstellung nimmt die Frequenz von Gelenkpunktionen und -injektionen in der Praxis deutlich ab. Eine dokumentierte Aufklärung des Patienten hat grundsätzlich die Risiken dieses Eingriffs, speziell das Infektionsrisiko, und alternative Behandlungsmöglichkeiten zum Inhalt. Das Infektionsrisiko wird nach Literaturangaben sehr unterschiedlich und bis zu 0,6 % angegeben. Grundlage der Aufklärung sollten die Angaben aus der Leitlinie [11] sein, die ein Risiko zwischen 1 : 20.000 und 1 : 50.000 aufführt.
Räumliche Voraussetzungen
Um das Risiko einer Keimverschleppung zu reduzieren, empfehlen die aktuellen Leitlinien [14], die Punktion mindestens unter den räumlichen Bedingungen eines sogenannten Eingriffsraums durchzuführen. Bei der Lagerung des Patienten ist darauf zu achten, dass keine Kontamination durch Kleidungsstücke des Patienten erfolgen kann. Eine Kniegelenkspunktion erfordert daher in der Regel das Entkleiden der unteren Extremitäten des Patienten. Von einer Rasur bei starker Körperbehaarung wird abgeraten. Nur wenn die Haare stören wird die Kürzung durch „Clipping“ empfohlen. Für die Hautdesinfektion beim Patienten ist Wisch- oder Sprühdesinfektion möglich. Dazu müssen aber die Anwendungshinweise des eingesetzten Desinfektionsmittels vor allem hinsichtlich der Einwirkzeit beachtet werden. In der Regel ist eine Wartezeit von mindestens einer Minute, bei talgdrüsenreicher Haut auch drei Minuten einzuhalten.
Die Leitlinien zeigen keine Evidenz für das Tragen steriler Handschuhe bei der Punktion, jedoch liegt einschlägige höchstrichterliche Rechtsprechung dazu vor, sodass dies dringend zu empfehlen ist. Sofern ein Spritzenwechsel mit Diskonnektierung erfolgt, wird auch das Tragen eines Mund-/Nasen-Schutzes empfohlen. Zur Vermeidung eines Stanzzylinders intraartikulär können speziell angeschliffene Spezialkanülen verwendet werden oder eine Vor-Injektion mit Lokalanästhesie extraartikulär im Subkutangewebe. Abschließend wird ein steriles Wundpflaster aufgebracht. Eine schriftliche Information zum Verhalten bei Komplikationen und die Angabe einer Notfall-Telefonnummer muss mitgegeben werden.
Es sind zahlreiche Verfahren bei den Schlichtungsstellen für Arzthaftpflichtfragen wegen Gelenkinfektionen nach Punktion/Injektion bekannt geworden, sodass die Einhaltung und Dokumentation des geschilderten Ablaufs zur Abwehr ungerechtfertigter Ansprüche dringend empfohlen wird.

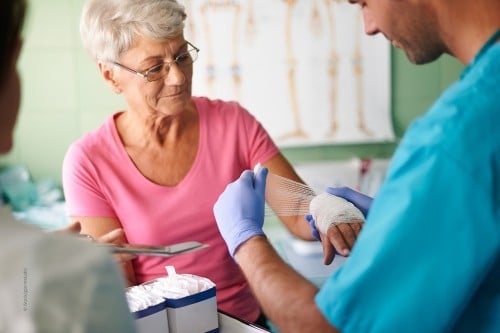
Abb. 1: Vorbereitung zur Durchführung einer Kniegelenkspunktion mit hygienischer Händedesinfektion.
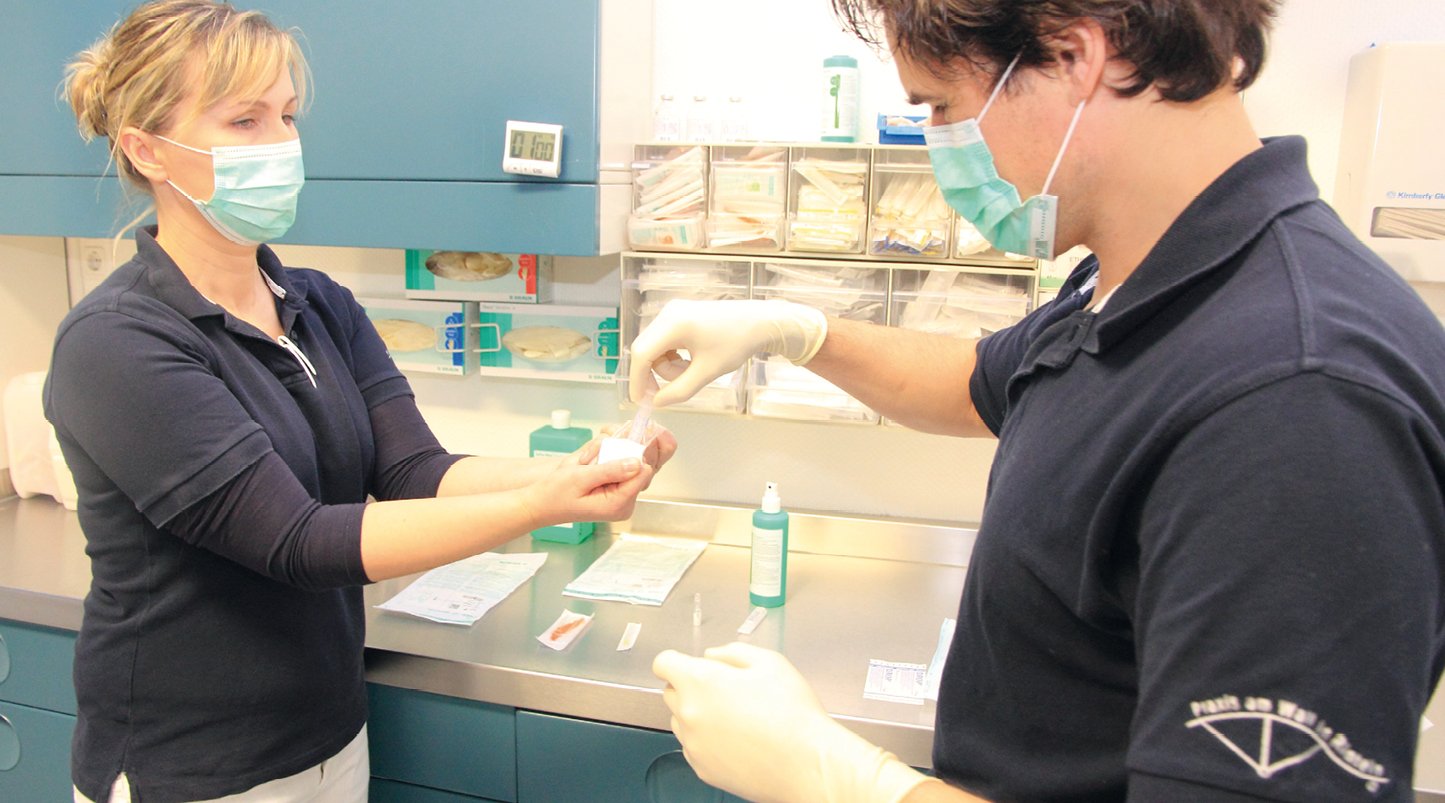
Abb. 2: Anreichen der Materialien unter aseptischen Bedingungen: Da eine Dekonnektierung erfolgt, tragen Arzt und MFA einen Mund-Nasen-Schutz.
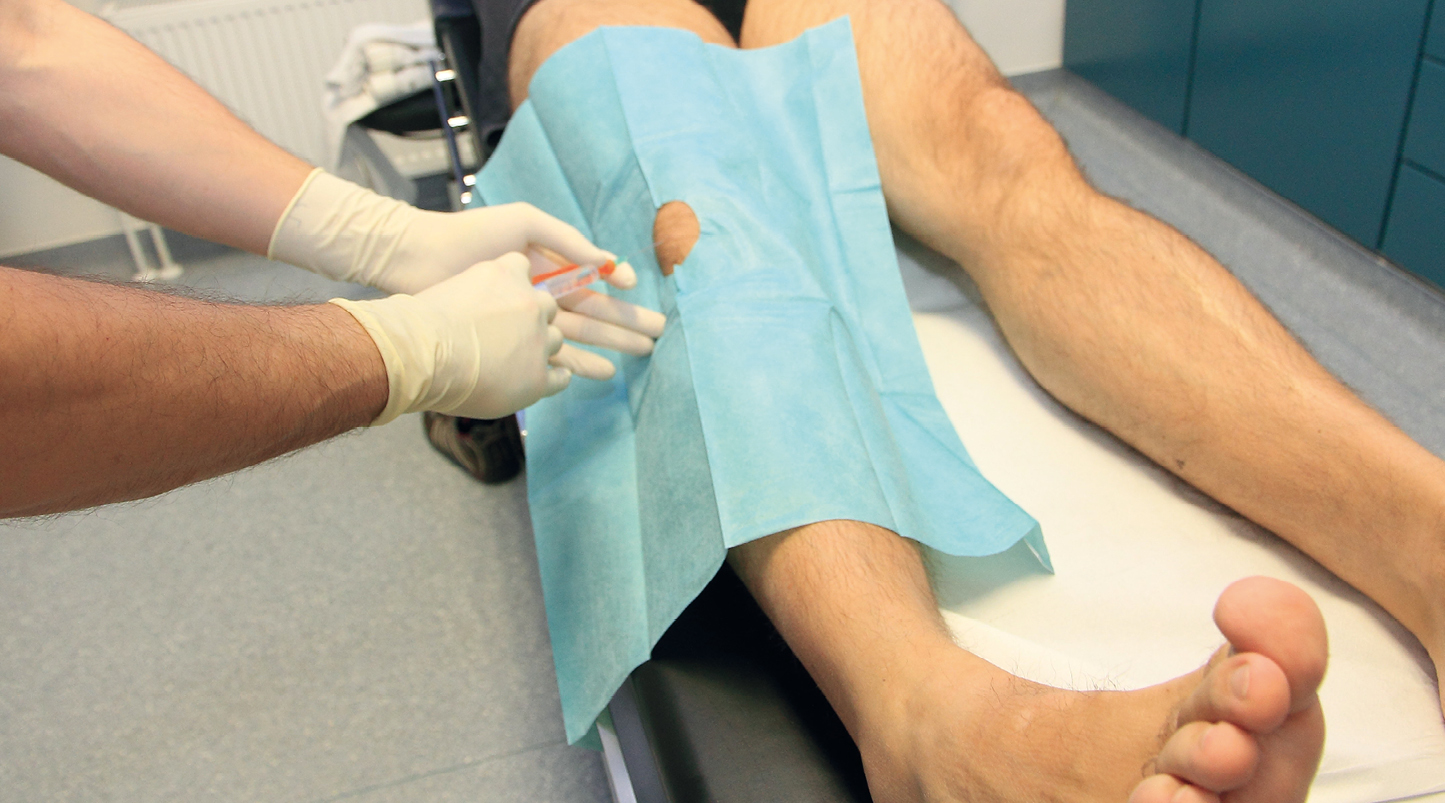
Abb. 3: Punktion unter aseptischen Bedingungen im Eingriffsraum; Abdeckung mit Lochtuch optional
Hygiene bei ambulanten Operationen
Die Regeln der Asepsis bei Operationen und der präoperativen Händedesinfektion sind täglicher Bestandteil der Facharztweiterbildung sowie der späteren Tätigkeit des Chirurgen und bedürfen somit hier keiner weiteren Erläuterung. Gleichwohl haben sich in den letzten Jahren einige Details im empfohlenen Vorgehen geändert, die in Folgenden kurz aufgezählt werden.
Händehygiene
Während die präoperative Händedesinfektion für jeden Chirurgen zur Selbstverständlichkeit geworden ist, bedarf es bezüglich der regelmäßigen hygienischen Händedesinfektion im täglichen Praxisbetrieb noch einer Verbesserung des Bewusstseins. Die regelmäßige 30-sekündige Händedesinfektion vor und nach jedem Patientenkontakt steht daher im Fokus vieler Hygiene -Fortbildungsveranstaltungen. Es ist nicht zu unterschätzen, welche wesentliche Bedeutung hier die Vorbildfunktion der Chefs in den chirurgischen Praxen hat. Zur pragmatischen Umsetzung empfiehlt es sich daher, Desinfektionsmittelspender in großer Anzahl zumindest in jedem Behandlungsraum, aber auch an strategisch günstigen Positionen in den täglichen Laufwegen des medizinischen Personals anzubringen. In der aktuellen Fassung der KRINKO-Empfehlung zur Händehygiene (Stand 2016) werden ausdrücklich Maßnahmen zur Verbesserung der Compliance der Mitarbeiter in Gesundheitseinrichtungen gefordert [6]. Eine geeignete Maßnahme ist die Visualisierung des Effektes der Einreibetechnik z. B. mit einem fluoreszierenden Farbstoff (Abb. 4-5)

Abb. 4: Verteilung des Desinfektionsmittels, mit fluoreszierendem Farbstoff sichtbar gemacht

Abb. 5: Selbstkontrolle und kollegialer Crosscheck der Qualität der Händedesinfektion der MFA
Um einen Eindruck von der tatsächlichen Umsetzung dieser wesentlichen Hygiene-Regel zu erhalten, wird die Einrichtungsbefragung im Rahmen der SQS (s. dort) den Verbrauch an Händedesinfektionsmittel abfragen und eine Berechnung des Verbrauchs pro behandelte Patienten errechnen. In der ersten Konzeption wurde gefordert, diesen Verbrauch um den im OP-Bereich zu vermindern. Mittlerweile wurde erkannt, dass diese Forderung nicht umzusetzen ist. Jedoch sollten die Praxen schon jetzt darauf achten, dass der jährliche Verbrauch dokumentiert wird. In der Regel kann dabei auf die Statistik der Lieferanten zurückgegriffen werden.
Einmalmaterial und Verzicht auf Inzisionsfolien
Der Einsatz von Einmalmaterial sowohl für die sterile Abdeckung des OP-Feldes als auch für OP-Mäntel hat sich weitgehend durchgesetzt. Dafür sprechen nicht nur betriebswirtschaftliche Erwägungen, welche die hygienisch einwandfreie Aufbereitung von OP-Wäsche durch eine zertifizierte Wäscherei als unwirtschaftlich darstellen, sondern auch hygienische Argumente. Moderne Einmalmaterialien haben zahlreiche Vorteile im Hinblick auf Freiheit von Baumwollpartikeln und Feuchtigkeitsdichte [8]. Die Verwendung von Inzisionsfolien bringt keinen nachweisbaren Vorteil. Im Gegenteil kann es sogar durch Ansammlung von Blut, Sekret und Spülflüssigkeit zu einer erhöhten Keimzahl im OP-Gebiet kommen [8].
Clipping statt Rasur
Die früher übliche präoperative Rasur des OP-Gebietes (am Tag vor der Operation) führt nachweisbar zu einer Keimvermehrung im OP-Gebiet und erhöhten postoperativen Infektionsraten [8]. Daher wird empfohlen, Körperbehaarung nur dann zu entfernen, wenn sie sich als mechanisch störend erweist und in diesem Falle durch ein sogenanntes „Clipping“ statt der Rasur. Dabei werden die Haare maschinell oder mit einer Schere auf einige mm gekürzt, sodass sie mechanisch nicht mehr stören. Verletzungen der Haut werden dadurch vermieden. Sofern eine Rasur unmittelbar vor einer chirurgischen Maßnahme erfolgt, z. B. vor einer Wundversorgung, ist aus hygienischer Sicht dagegen nichts einzuwenden.
Perioperative Antibiotika-Prophylaxe durch Single Shot-Gabe
Aus wissenschaftlichen Studien ist belegt, dass bei Risikoeingriffen eine perioperative Antibiotika-Prophylaxe zur Senkung des Risikos einer postoperativen Infektion beiträgt. Die Gabe des Antibiotikums sollte präoperativ so rechtzeitig erfolgen, dass ein ausreichender Wirkspiegel beim Hautschnitt vorliegt. Eine Einmalgabe (Single Shot) ist ausreichend und eine Fortsetzung als postoperative Prophylaxe wird als unnütz, gefährlich und teuer bewertet [8]. Die Auswahl des Antibiotikums hängt vom Eingriff und dem zu erwartenden Keimspektrum ab. Bei längeren Eingriffen ist ggf. eine erneute Gabe nach drei Stunden empfehlenswert.
Infektionsstatistik (Surveillance)
Eine systematische Erfassung und Bewertung von postoperativen Infektionen war schon in der Erstfassung des Infektionsschutzgesetzes zwingend vorgeschrieben. Als ideales Instrument hierfür galt bisher das AMBU-KISS Verfahren des NRZ, welches leider wegen ungeklärter Finanzierungsfragen zum Jahr 2018 eingestellt wurde. Somit ist die ambulante Operationseinrichtung gezwungen, ein anderes (anerkanntes) Verfahren zu verwenden. Sinn und Zweck ist es, durch eine systematische Aufzeichnung von Infektionen Hinweise auf Häufungen bzw. Ausbrüche zu erhalten und zeitnah zielgerichtete Gegenmaßnahmen ergreifen zu können. Es empfiehlt sich, dies zusammen mit der Analyse und der Bewertung des Antibiotikaverbrauchs zu organisieren. Die bisher ermittelten Infektionsraten aus dem AMBU-KISS können als Benchmark zu den eigenen Daten dienen. Bei einer geringen Infektionsrate ohne Hinweis auf außergewöhnliche Häufungen hält sich der administrative Aufwand in Grenzen. Woischke hat ein entsprechendes Dokumentationsblatt entwickelt und vorgeschlagen [14].
Hygiene bei Verbandwechseln
Nach den aktuellen Empfehlungen sollte der erste routinemäßige postoperative Verbandwechsel nicht vor Ablauf von 48 Stunden erfolgen, sofern nicht besondere Umstände eine frühere Wundkontrolle erfordern [8]. Nach zwei Tagen ist die Wunde häufig bereits so gut verheilt, dass auf einen weiteren sterilen Verband verzichtet werden kann. Gemäß den Hygiene-Vorgaben sind bei Verrichtungen am Patienten stets keimarme (unsterile) Handschuhe zu tragen, sofern es zu einer Kontamination mit Erregern kommen kann. Bei Manipulationen an perkutanen Drainagen und beim Wechsel einer Drainageflasche werden sterile Einmalhandschuhe empfohlen.
Umgang mit potenziell infektiösen Patienten
Nicht selten stellt sich für die chirurgische Praxis das Problem, dass Verbandwechsel und Wundbehandlungen bei Patienten erforderlich werden, bei denen eine Keimbesiedlung der Wunde mit ORSA/MRSA- oder anderen multiresistenten Keimen bekannt ist oder aus der Vorgeschichte (v. a. Unterbringung in Altenheimen) vermutet werden kann. Diese Patienten sollten ohne Wartezimmeraufenthalt in den Behandlungsraum gebracht werden. Die Maßnahmen der Basishygiene (Händedesinfektion, Tragen von Untersuchungshandschuhen) sind hier sorgfältig einzuhalten. Eine Erregertransmission ist insbesondere über kontaminierte Flächen zu befürchten, sodass bei Verbandwechseln besondere Sorgfalt und Vorsicht vonnöten ist. Wenn eine Kontamination der Arbeitskleidung nicht auszuschließen ist, muss ein ausreichend großer Schutzkittel getragen werden. Ein Mund-Nasen-Schutz dient der Prävention einer Selbst-Kolonisierung des Personals, sobald eine Tröpfcheninfektion nicht auszuschließen ist, z. B. bei der Pflege eines Tracheostomas. Nach Verlassen des Behandlungsraums ist eine sorgfältige Flächendesinfektion erforderlich, sodass die meisten Chirurgen organisatorisch sicherstellen, dass potenziell infektiöse Patienten an den Schluss der Sprechstunde terminiert werden.
Abfallentsorgung
Bei der Entsorgung von Abfällen aus Arztpraxen steht vor allen die Vermeidung von Infektionen durch kontaminierte Abfälle im Fokus [9]. An erster Stelle muss der Schutz des eigenen Personals einschließlich der Reinigungskräfte gewährleistet sein, indem für alle spitzen und scharfen Gegenstände (AS 180101) zuverlässig stichsichere Behälter eingesetzt werden. Sofern diese fest und sicher verschlossen werden können, sind diese mit dem allgemeinen Hausmüll zu entsorgen. Das gleiche gilt auch für mit Blut und Sekreten kontaminierte Tupfer und Kompressen sowie für das Abdeckungsmaterial.
Infektiöser Müll (AS 180103) dürfte in chirurgischen Praxen nur in Ausnahmefällen vorkommen.
Eine häufige Frage bezieht sich auf die Entsorgung von Exzidaten. Für Organe und Extremitätenteile gilt ein gesonderter Abfallschlüssel (AS 180102). Diese müssen einer gesonderten Entsorgung zugeführt werden. Chirurgische Exzidate dürften in der Regel zur histologischen Aufarbeitung an Pathologie-Institute eingesandt und von dort entsorgt werden. Sofern es sich um kleinere Gewebeteile, z. B. aus Wundrandexzisionen oder um nicht untersuchungspflichtige Gewebeteile handelt, können diese zusammen mit dem anderen Operationsmüll entsorgt werden. Es ist lediglich vorgeschrieben, diesen Müll in der Praxis gesondert zu lagern und eine Kontamination der Umgebung durch verschlossene Behältnisse zu vermeiden. Es empfiehlt sich aber, die Satzung des regionalen Entsorgungsunternehmens zu konsultieren, da hier im Einzelfall abweichende Vorschriften enthalten sein können.
Begehungen durch die Gesundheitsbehörden
Zuständig für Begehungen sind die örtlichen Gesundheitsbehörden, in der Regel das zuständige Gesundheitsamt (§ 23 (6) IfSG) [1].
Des Weiteren prüft das zuständige Gewerbeaufsichtsamt die Einhaltung der Vorschriften zur Aufbereitung von Medizinprodukten. Darüber hinaus gibt es länderspezifisch unterschiedliche Zuständigkeiten, z. B. bei den Bezirksregierungen. Die Ärzteschaft beklagt zu Recht, dass es häufig keine Koordination der verschiedenen Prüfbehörden gibt und dass die Inhalte der Prüfungen Redundanzen enthalten und somit den bürokratischen und finanziellen Aufwand für alle Beteiligten unnötig vergrößern. Zudem kommen unterschiedliche und zum Teil sich widersprechende Beurteilungen von hygienischen Situationen vor. Hier ist der Gesetzgeber aufgefordert, Vorgaben für eine verbesserte Koordination und Regelungen zur Vereinheitlichung der Vorgaben zu entwickeln.
Eine Begehung durch die Gesundheitsbehörden wird in der Regel zeitgerecht zuvor angekündigt und durch schriftliche Abfragen vorbereitet [13]. Die zentrale Frage gilt dabei meist dem Hygieneplan sowie z. B. den durchgeführten Personalschulungen und den eingesetzten Desinfektionsmitteln. Der Umfang der Überprüfung vor Ort ist unterschiedlich und meist auch abhängig von Erst- oder Wiederholungsprüfung. Darüber hinaus sind die Begehungen mit Kosten für die Praxis verbunden, die leider von den Krankenkassen nicht refinanziert werden. Während der Begehung sollte unbedingt das Hygiene-Fachpersonal der Praxis anwesend sein.
Es empfiehlt sich dringend, die Hygieneexperten der Gesundheitsbehörden als kompetente Ratgeber zu verstehen und etwaige Vorschläge zur Verbesserung der hygienischen Bedingungen zeitnah umzusetzen. In der Regel reicht dann die schriftliche Bestätigung über die Durchführung der Maßnahmen aus. Aus den mitgeteilten Erfahrungen ist zu entnehmen, dass es nur in extremen Einzelfällen zu (vorübergehenden) Schließungen von Einrichtungen gekommen ist. Gleichwohl ist teilweise der Aufwand für die Umsetzung von hygienischen Verbesserungen erheblich. Außerdem sehen die meisten Hygiene-Richtlinien finanzielle Sanktionen bei grober Missachtung von Vorgaben vor.
Zukunftsperspektive, HBA und Finanzierung
Insgesamt hat sich der administrative und bürokratische Aufwand zur Sicherung einer optimalen Hygiene in den letzten Jahren vervielfacht. Dies setzt insbesondere Einzelpraxen unter Druck, denn die Umsetzung ist aufwändig und zeitintensiv. In Gemeinschaftspraxen ist dies durch Delegation auf einen der Partner einfacher zu realisieren, der dann auch die Qualifikation als Hygienebeauftragter Arzt (HBA) erwerben sollte. Entsprechende Fortbildungs-Curricula werden unter anderem vom Berufsverband der Deutschen Chirurgen und von der Bundesärztekammer angeboten [10]. Blended-Learning-Kurse reduzieren den Präsenzteil auf einen Arbeitstag und reduzieren damit die Umsatzverluste durch Abwesenheit des Arztes. Grundsätzlich sollte in jeder Einrichtung für ambulantes Operieren mindestens ein Arzt beschäftigt werden, der die Qualifikation als Hygienebeauftragter Arzt besitzt. In fast allen Hygieneverordnungen der Länder ist dies auch vorgeschrieben.
Sofern sich der Chirurg in einem ambulanten Operationszentrum einmietet, ist der jeweilige Betreiber für die Umsetzung der Hygiene-Richtlinien verantwortlich. Unabhängig davon wird sich der erhöhte Aufwand aber auf die dafür entstehenden Kosten auswirken. Für die Aus- und Weiterbildung von Hygienepersonal in den Krankenhäusern werden gesetzlich vorgeschrieben bis 2020 fast 500 Mio. Euro zusätzlich von den Krankenkassen bereitgestellt. Für die niedergelassenen ambulanten Operateure hat ein Gutachten von Woischke [14] durchschnittliche zusätzliche Hygiene-Kosten von 55 Euro pro Eingriff ergeben. Trotzdem konnte bisher keine gezielte finanzielle Förderung durch die Krankenkassen für die niedergelassenen Operateure erreicht werden. Dies bleibt aber eine wesentliche Forderung der KBV im Rahmen der Reform des EBM und auf regionaler Ebene.
Es ist das Ziel jeder chirurgischen Praxis, die bestmöglichen hygienischen Bedingungen für die Patienten zu gewährleisten. Die heute schon bestehenden Vorgaben der Qualitätssicherung erfordern einen hohen personellen und organisatorischen Aufwand, der sich betriebswirtschaftlich nur noch in größeren Kooperationen wie Gemeinschaftspraxen und ambulanten Operationszentren einigermaßen darstellen lässt. Die chirurgischen Praxen stellen sich grundsätzlich dieser Herausforderung, fordern jedoch analog zum Krankenhausbereich einen adäquaten finanziellen Ausgleich für den erhöhten personellen und organisatorischen Aufwand und darüber hinaus die Vermeidung unnötiger Bürokratie.
Kalbe P: Hygienische Herausforderungen für die chirurgische Praxis. Passion Chirurgie. 2019 Juli, 9(07): Artikel 03.