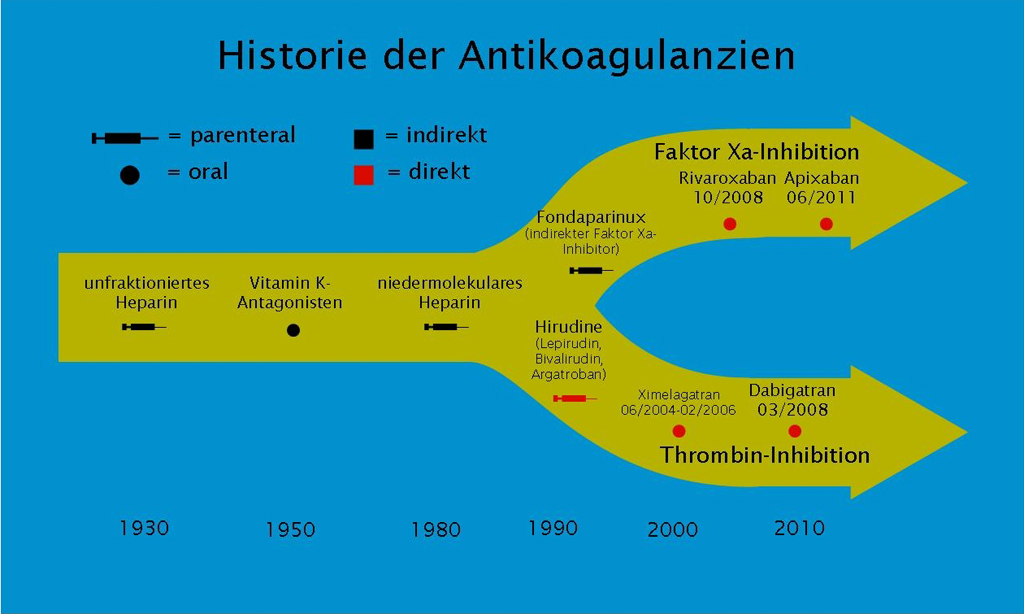
Historie der Antikoagulanzien
Nachdem in den 30er Jahren die gerinnungshemmende Wirkung der Heparine erforscht wurde und in den 50er Jahren das Nagerbekämpfungsmittel Warfarin in den USA eine Zulassung als Gerinnungshemmer erhielt, kamen in den frühen 80er Jahren die niedermolekularen Heparine als wesentliche Verbesserung auf den Markt. Diese hatten durch ihre ein- bis zweimal tägliche Gabe und sehr breiten therapeutischen Bereich den entscheidenden Vorteil, dass eine Gerinnungsüberwachung nicht mehr zwingend erforderlich war. In den 1990er Jahren begann sich die Suche nach dem idealen Antikoagulanz in zwei Richtungen zu entwickeln. Orientiert an der Faktor Xa-hemmenden Eigenschaft synthetisch hergestellter sulfatierter Oligosaccharide (Fondaparinux, Arixtra®) wurden oral applizierbare direkte Xa-Inhibitoren (Rivaroxaban, Apixaban, Edoxaban) entwickelt, während Hirudin als direkter Thrombininhibitor die Modellsubstanz für das nun verfügbare Dabigatran darstellte. (Abb.1) Die Eigenschaften der neuen Substanzen erfüllen viele Ansprüche, die man an ein ideales Antikoagulanz haben kann. (Tab. 1)
Abb. 1: Der Paradigmenwechsel in der Therapie mit Antikoagulanzien kündigte sich in den 1990er Jahren durch Fondaparinux als noch indirekten jedoch selektiven Faktor Xa-Inhibitor und die vom Hirudin abgeleiteten direkten Thrombininhibitoren an.
Tab. 1: Die Ansprüche an ein ideales Antikoagulanz werden von den verfügbaren Arzneimitteln in unterschiedlicher Weise erfüllt. Auch wenn die neuen direkten Antikoagulanzien viele dieser Eigenschaften erfüllen, ist es bisher nicht gelungen, einen Schutz vor Thromboembolien ohne entsprechende Blutungsneigung zu bewerkstelligen.
| Eigenschaften eines idealen Antikoagulanz | verfügbare Antikoagulanzien | ||||
| Vitamin K-Antagonisten | Niedermolekulares Heparin | Dabigatran | Rivaroxaban | Apixaban | |
| orale Applikation | + | – | + | + | + |
| vorhersagbare Dosis-Wirkungs-Beziehung | – | + | + | + | + |
| breites therapeutisches Fenster | – | + + | + | + | + |
| tägliche Einmaladministration | + | + | – | + | – |
| niedrige Kosten | + + | – | – | – | – |
| kein erhöhtes Blutungsrisiko | – | – | – | – | – |
Direkte Antikoagulation
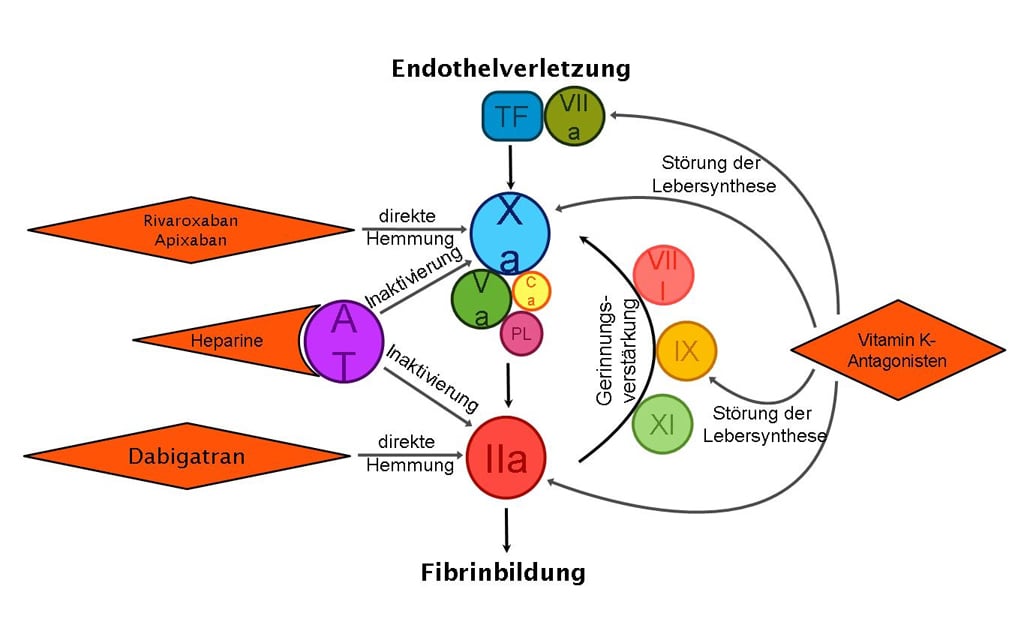
Im Gegensatz zu Heparin und den davon abgeleiteten Glykoantikoagulanzien, welche als Katalysatoren die Reaktionsgeschwindigkeit des Antithrombins erhöhen, greifen die neuen Antikoagulanzien direkt in den Gerinnungsprozess ein. Die Endstrecke der plasmatischen Gerinnung ist die Bildung von Thrombin in ausreichend hoher Konzentration, um Fibrinogen in das gerinnselbildende Fibrin umzuwandeln. Die Bildung von Thrombin geschieht auf phospholipidreichen Oberflächen (aktivierte Thrombozyten) in der Gegenwart von Calcium-Ionen durch den Komplex aus Faktor Xa und Va. Rivaroxaban hemmt direkt ohne Interaktion mit Antithrombin Faktor Xa und Dabigatran blockiert Thrombin (Faktor IIa) (Abb. 2). Dies ist auch der Grund, warum alle gerinnungsphysiologischen Testsysteme sehr sensitiv auf die Gegenwart der neuen Antikoagulanzien wirken, da bei Quick, PTT und Einzelfaktoranalysen die enzymatische Aktivität des Thrombins oder des Faktors Xa gemessen werden. Dabei ist zu beachten, dass die so gemessenen INR-oder Quick-Werte nicht mit den von den Vitamin K-Antagonisten bekannten Zielbereichen vergleichbar sind.
Abb. 2: Im Zentrum des Gerinnungsprozesses, welcher durch Gewebsthromboplastin (TF) und Faktor VIIa initiert wird, steht die Bildung von Thrombin (IIa) durch Faktor Xa innerhalb des Prothrombinasekomplexes mit Faktor Va, Calcium (Ca) und Phospholipidoberflächen (PL). Die Inaktivierung von Faktor Xa und Thrombin geschieht natürlicherweise durch Antithrombin (AT), dessen Wirkung durch heparinartige Substanzen verstärkt wird. Andersartig ist die direkte Hemmung durch Rivaroxaban, Apixaban oder Dabigatran. Vitamin K-Antagonisten interagieren nicht direkt mit dem Gerinnungssystem, sondern stören die Bildung der Faktoren II, VII, IX und X in der Leber.
Eine Gerinnungsmessung ist in der Regel nicht mehr nötig
Eine Gerinnungsüberwachung der neuen Antikoagulanzien wird im Allgemeinen nicht empfohlen, da bei Beachtung der Kontraindikationen und Vorsichtshinweise, eine Wirksamkeit im angegebenen Dosisbereich vorausgesetzt werden kann, ohne dass es zur Überdosierung oder Unterdosierung kommt. Will man trotzdem einen Wirkungsnachweis durchführen, eignen sich hierzu für Dabigatran am ehesten Thrombinzeit und die sog. ECT (Ecarin Clotting Time) und für die direkten Faktor Xa-Inhibitoren eine Anti-Faktor Xa-Messung mit Kalibration auf das entsprechende Antikoagulanz. Diese Testmethoden sind nicht in allen Laboratorien etabliert und der behandelnde Arzt wird daher versucht sein, trotzdem einen Nachweis mit den verfügbaren Methoden Thromboplastinzeit (Quick) und aktivierter partieller Thromboplastinzeit (aPTT) durchzuführen. Der Wirkungsnachweis hierüber ist auch möglich und bei der Fragestellung der Compliance völlig ausreichend, es ist aber zu berücksichtigen, dass erstens die hier ermittelten Werte nicht mit einer entsprechenden Wirksamkeit gleichgesetzt werden dürfen, wie sie von Vitamin K-Antagonisten und Heparinen zu erwarten wäre, und zweitens gerade im höheren Dosisbereich die veränderten Gerinnungszeiten der Pharmakonkonzentration nicht mehr in einem linearen Verhältnis entsprechen. Abgesehen von dem Umstand, dass definierte Zielbereiche wie für die Einstellung der Vitamin K-Antagonisten nicht existieren, ist ferner zu beachten, dass es im Gegensatz zu den in ihrer Pharmakodynamik sehr trägen Vitamin K-Antagonisten im Tagesverlauf zu starken Schwankungen entlang der Pharmakokinetik kommt (Abb. 3). In Abhängigkeit vom Abnahmezeitpunkt kann also die Messung von Spitzen- oder Talspiegeln erfolgen (Tab. 2).
Abb. 3: Die neuen direkten Antikoagulanzien ähneln der Pharmakokinetik des niedermolekularen Heparins, weswegen bei notwendig parenteraler Gabe (z. B. bei Erbrechen und Durchfall) die Tablettengabe einfach durch die Applikation einer Heparinspritze ersetzt werden kann (sog. Switching) (Abb. nach [1])
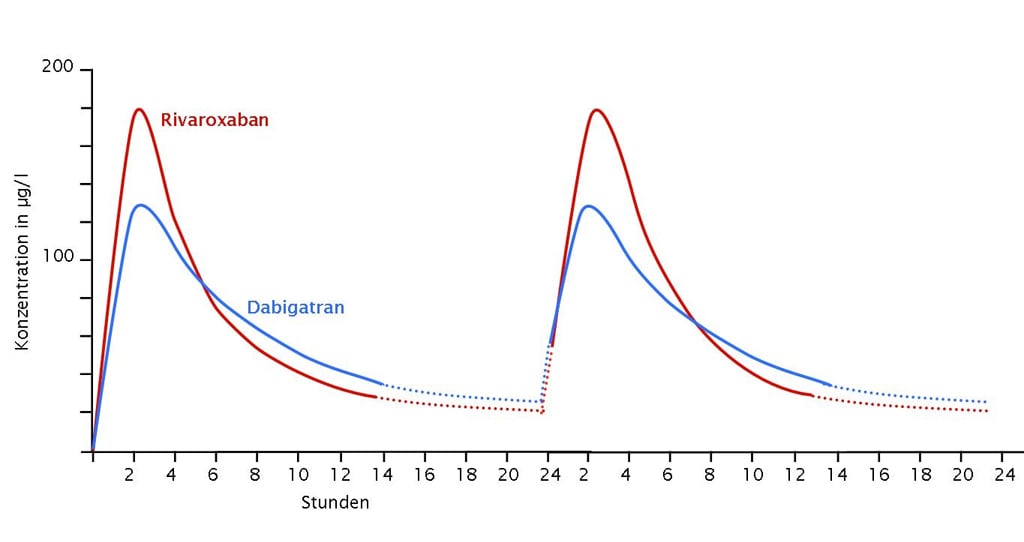
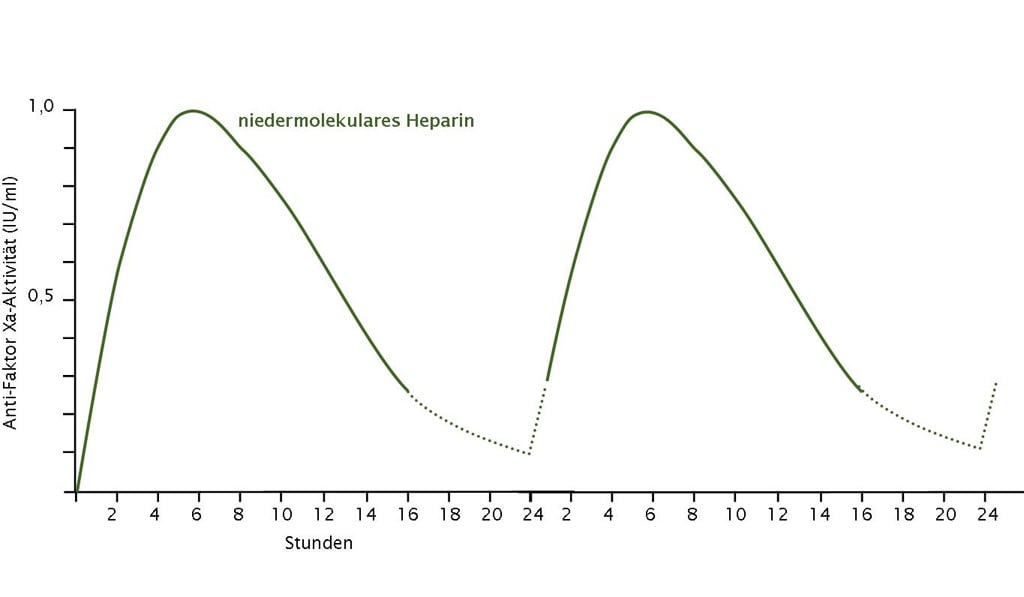
Tab. 2: Pharmakokinetische Eigenschaften und Interaktionen der neuen Antikoagulanzien.
| Dabigatran | Rivaroxaban | Apixaban | |
| Bioverfügbarkeit | 6,5 % | 80-100 % | 50 % |
| max. Wirkspiegel nach | 2 h | 2-4 h | 1-3 h |
| Halbwertszeit | 14-17 h | 7-11 h | ca.12 h |
| renale Elimination | 85 % | 66 % | 27 % |
| Interaktionen über P-gp-Transporter* |
++ | + | + |
| Interaktion über CYP3A4 (Cytochrom P450)** |
– | + | + |
|
* Gleichzeitige Gabe eines P-gp-Inhibitors bewirkt erhöhte Pharmkonspiegel und damit eine potenzielle Blutungsneigung. P-gp-Inhibitoren sind z. B. Amiodaron, Diltiazem, Nifedipin, Verapamil, Azol-Antimykotika Clarithromycin, Erythromycin. Gleichzeitige Gabe eines P-gp-Induktors bewirkt eine Wirkungsabschwächung. P-gp-Induktoren sind z. B. Johanniskraut, Phenytoin, Rifampicin. ** Gleichzeitige Gabe eines CYP3A4-Enzyminhibitors führt zu erhöhten Wirkspiegeln und damit einer potenziellen Blutungsneigung. CYP3A4-Inhibitoren sind z. B. Amiodaron, Cimetidin, Clarithromycin, Diltiazem, Erythromycin, Azol-Antimykotika, Grapefruitsaft, HIV-Proteaseinhibitoren, Valproat, Verapamil. Gleichzeitige Gabe eines CYP3A4-Enzyminduktors führt zu verstärktem Abbau und damit Wirkungsabschwächung. CYP3A4-Induktoren sind z. B. Carbamazepin, Johanniskraut, Phenytoin, Rifampicin. |
|||
Die Beurteilung der Messwerte bei der Umstellung von einem Vitamin K-Antagonisten auf die direkten Antikoagulanzien muss mit Vorsicht erfolgen, denn die Restwirkung des Vitamin K-Antagonisten in Kombination mit der direkten Gerinnungshemmung führt dann in der Regel zu extrem veränderten INR-Werten, ohne dass eine entsprechende Blutungsneigung dokumentiert worden wäre. Die Messung der Anti-Faktor Xa-Aktivität wird nicht durch Vitamin K-Antagonisten verfälscht. [2]
Verwendung der direkten oralen Antikoagulanzien (DOAK)
Thromboembolieprophylaxe im Rahmen der orthopädischen Endoprothetik
Die Erstzulassung der neuen oralen Antikoagulanzien erfolgte in der Indikation der Thromboseprophylaxe im Rahmen der Knie- und Hüftendoprothetik. Neben Argumenten der Praktikabilität in der Studiendurchführung (hohe Patientenzahl, standardisierbarer Elektiveingriff) stellt die Erprobung einer neuen Substanz im Kontext eines hohen Thrombose- und Blutungsrisikos zugleich auch ein Proof of Concept dar. Für eine Substanz, die sich in dieser Situation als gleichwertig oder überlegen erweist, sollte auch für Situationen mit niedrigerem Thrombose- und Blutungsrisiko eine Tauglichkeit anzunehmen sein. [3]
Die erste postoperative Gabe setzt eine erfolgte Blutstillung voraus und unterscheidet sich trotz ähnlicher pharmakokinetischer Daten je nach Substanz. Grund hierfür sind die entsprechend durchgeführten Zulassungsstudien, bei denen unterschiedliche Konzepte zur Vermeidung von Blutungskomplikationen vertreten wurden. Die einzelnen Dosierungen sind in Tabelle 3 aufgeführt.
Tab. 3: Übersicht der Dosierungen der direkten oralen Antikoagulanzien (DOAK) für die unterschiedlichen Indikationen in den Zulassungsstudien
| Dosierung der DOAK in Phase III-Studien zur Primärprophylaxe der VTE im Rahmen des Knie- und Hüftgelenksersatz | ||
| Dosierung | Zeitpunkt der ersten postoperativen Gabe |
|
| Dabigatran | 220 mg oder 150 mg (CrCl 50 bis 30ml/min) einmal täglich |
1-4 h postoperativ in halber Dosis (110mg) |
| Rivaroxaban | 10 mg einmal täglich | 6-8 h postoperativ |
| Apixaban | 2,5 mg zweimal täglich | 12-24 h postoperativ (!) |
| Dosierung der DOAK in Phase III-Studien zur Therapie der tiefen Venenthrombose | ||
| Initialtherapie | Erhaltungstherapie | |
| Dabigatran | NMH in therapeutischer Dosis für 5-11 Tage |
150 mg zweimal täglich |
| Rivaroxaban | 15 mg zweimal täglich für drei Wochen |
20 mg einmal täglich |
| Apixaban | 10 mg zweimal täglich für 7 Tage |
5 mg zweimal täglich |
| Dosierung der DOAK in Phase III-Studien zur Schlaganfallprophylaxe bei Vorhofflimmern | ||
| Dosierung | ||
| Dabigatran | 150 mg (110mg bei >80-jährigen, Blutungsrisiko und Verapamil-Einnahme) zweimal täglich |
|
| Rivaroxaban | 20 mg (15mg bei CrCl 30 bis 49ml/min) einmal täglich |
|
| Apixaban | 5 mg (2,5mg bei >80-jährigen, Kreatinin > 1,5mg/dl oder bei KG<60kg) zweimal täglich |
|
| rot = noch keine Zulassung in dieser Indikation | ||
Schlaganfallprophylaxe bei Vorhofflimmern
Vorhofflimmern ist die häufigste Indikation in der eine Antikoagulation verabreicht wird. Das jährliche Schlaganfallrisiko bei Vorhofflimmern liegt je nach Komorbidität zwischen 1 und 20 %. [4] Bei der Einschätzung des Risikos helfen Prognosescores, jedoch bleibt die Entscheidung im Einzelfall immer einer individuellen Abwägung von Embolie- und Blutungsrisiko geschuldet. Für den Hausarzt stellt es oft eine Herausforderung dar, wenn er Patienten angesichts stark schwankender INR-Werte und Blutungssymptome im Alltag mit Verweis auf das abstrakte Schlaganfallrisiko weiter für die Einnahme der Medikation motivieren soll.
Nach den derzeitigen Leitlinien, welche die Verwendung des CHA2DS2-VASc-Sore empfehlen, soll eine Antikoagulation bei Vorhofflimmern ohne weitere Risikofaktoren bei Frauen ab 65, bei Männern ab 75 Jahren begonnen werden. Bei weiteren Risikofaktoren (Diabetes, Herzinsuffizienz, Hypertonie und Atherosklerose) wird ein früherer Beginn empfohlen. Die Einnahme von ASS als Prophylaxe für jüngere Patienten mit Vorhofflimmern ohne Risikofaktoren ist nicht mehr empfohlen. [5]
Eine Dosisreduktion von Dabigatran auf zweimal 110 mg täglich soll bei Überachtzigjährigen, bei anzunehmendem Blutungsrisiko und bei Verapamil als Komedikation erfolgen. Auch für Patienten mit Gastritis und gastroösophagealer Refluxerkrankung ist eine Dosisreduktion empfohlen. Im Gegensatz zur Thromboseprophylaxe in der Gelenkschirurgie wird in der Schlaganfallprophylaxe aber keine Dosisreduktion von Dabigatran bei Niereninsuffizienz empfohlen. Die vor Kurzem erfolgte Meldung über hämorrhagische Komplikationen bei Patienten mit Nierenfunktionseinschränkung und Einnahme von Dabigatran in einem Rote Hand-Brief bestätigt aber, dass der behandelnde Arzt hier mit Vorsicht vorgehen sollte. [6]
Rivaroxaban wird in der Schlaganfallprophylaxe wie auch in der Prophylaxe der venösen Thromboembolie als Einmalgabe verabreicht. Die hierzu empfohlene Dosis von 20 mg soll bei einer Nierenfunktionseinschränkung mit einer Kreatinin-Clearance ab unter 50 bis 15 ml/min auf 15 mg reduziert werden. Jedoch ist der Einsatz bei stark eingeschränkter Nierenfunktion (CrCl <30 ml/min) nur unter dem Vorbehalt der engmaschigen klinischen Überwachung angeraten. Azol-Antimykotika oder HIV-Proteaseinhibitoren müssen als Komedikation gemieden werden.
Therapie und Sekundärprophylaxe der tiefen Venenthrombose
Rivaroxaban ist derzeit als einziges der neuen Antikoagulanzien zur Behandlung der tiefen Venenthrombose in einer Dosierung von zweimal täglich 15 mg für die ersten drei Wochen, gefolgt von 20 mg als Einmalgabe zur Weiterbehandlung, zugelassen. [7]
Praktische Empfehlungen zur Anwendung der direkten oralen Antikoagulanzien
Umstellung
Die Umstellung von Vitamin K-Antagonisten (VKA) auf ein neues direktes Antikoagulanz erfolgt ähnlich der Überbrückungstherapie mit niedermolekularen Heparinen. Nach Absetzen des VKA wird mit der Gabe des direkten Antikoagulanz begonnen, wenn der untere Wert des INR-Zielbereichs unterschritten ist. Die Fachinformation gibt hierfür bei Dabigatran zur Schlaganfallsprophylaxe einen INR von <2,0 an, während für Rivaroxaban ein INR-Wert <3,0 für die Schlaganfallsprophylaxe und <2,5 für die Rezidivprophylaxe von venösen Thromboembolien angegeben wird, ab dem mit der Einnahme des neuen Antikoagulanz begonnen werden kann. Es muss bei letzteren Empfehlungen allerdings berücksichtigt werden, dass sie von Studien abgeleitet wurden, die ausschließlich mit Warfarin als Vitamin K-Antagonisten durchgeführt worden sind. Das hierzulande üblicherweise verwendete Phenprocoumon verhält sich aufgrund der langen Halbwertszeit träger. [8] Die Autoren dieses Artikels empfehlen deshalb, dies auch von einer möglichen Blutungsneigung beim Patienten abhängig zu machen und im Zweifelsfall die bislang von der Überbrückungstherapie mit niedermolekularem Heparin bekannten unteren Grenzwerte (normalerweise INR 2,0 bei hohem thrombotischem Risiko 2,5) zu verwenden.
Was tun, wenn eine Dosis vergessen wurde?
Wenn der Patient die Einnahme einer Dosis vergessen hat und dies noch am selben Tag merkt, sollte die Einnahme nachgeholt werden. In der Regel sollten aber keine doppelten Dosen eingenommen werden, um das Versäumnis auszugleichen. Ausgenommen hiervon ist die Behandlung der Venenthrombose mit Rivaroxaban in den ersten drei Wochen. Wenn hier die Einnahme einer Dosis vergessen wurde und dies erst bei der nächsten Einnahme auffällt, sollte, um die Tagesdosis von 30 mg sicherzustellen, zweimal 15 mg auf einmal eingenommen werden.
Pausieren der neuen Antikoagulanzien bei blutungsgefährdeten Eingriffen
Ein großes Problem für die Handhabung der Vitamin K-Antagonisten stellt die lange Halbwertszeit der Substanzen und der verzögerte Wirkungseintritt dar. Kurzfristige Eingriffe mit potenziellem Blutungsrisiko sind nicht möglich. Die Überbrückung mit einem niedermolekularen Heparin ist bei den neuen direkten Antikoagulanzien nicht mehr notwendig, da sich die Pharmakokinetik sehr ähnelt (Abb. 3). Vor blutungsgefährdeten Eingriffen wird das direkte Antikoagulanz einfach pausiert. [9] Im Regelfall reicht ein Weglassen der Tablette am Vortag und am Tag des Eingriffs. Ist eine parenterale Gabe notwendig (z. B. bei Erbrechen und Durchfall) lässt sich die Tabletteneinnahme durch niedermolekulares Heparin ersetzen (sog. Switching).
Wann ist eine Umstellung auf ein neues orales Antikoagulanz sinnvoll?
In allen bislang durchgeführten Studien zeichnete sich ein gleichwertiges bis günstigeres Profil der neuen Substanzen ab, was die Wirksamkeit und Blutungsereignisse anging. Medizinische Argumente für die Fortsetzung der klassischen Antikoagulation sind die lange Erfahrung mit diesen Substanzen und die Möglichkeit definierte INR-Zielbereiche einzustellen und damit die Intensität der Medikation an die individuelle Situation des Patienten anzupassen.
Die neuen Antikoagulanzien sollten zunächst vorwiegend in den entsprechenden Zulassungen angewendet werden, es kann aber natürlich in seltenen Fällen vorkommen, dass ein Off-Label-Gebrauch der Substanzen durch die spezielle Situation des Patienten gefordert wird. Hier sollte die Argumentation, die zur Umstellung auf die nicht zugelassene Medikation geführt hatte, dokumentiert, die Meinung eines Spezialisten eingeholt und das Einverständnis des Patienten schriftlich festgehalten werden.
Eine Umstellung älterer Patienten mit Nierenfunktionseinschränkung, erhöhtem Blutungsrisiko oder anzunehmender schlechter Compliance sollte mit Zurückhaltung erfolgen.
Literatur:
[1] Heindl B, Spannagl M. Neue orale Antikoagulanzien – Konsequenzen für die perioperative Gerinnungsdiagnostik und -therapie. Anaesthesist 2009, 58: 1252-1255
[2] Völler H, Alban S, Westermann D. Neue orale Antikoagulanzien – Werden sie die Vitamin K-Antagonisten verdrängen? Internist 2010, 51: 1571-1581
[3] Spahn DR, Korte W. Novel oral anticoagulants: new challenges for anesthesiologists in bleeding patients. Anesthesiology. 2012 Jan;116(1):9-11.
[4] Trappe HJ: Atrial fibrillation: established and innovative methods of evaluation and treatment. Dtsch Arztebl Int 2012; 109 (1-2): 1-7
[5] Moser M, Bode C. Antikoagulation bei Vorhofflimmern – Die Zukunft hat begonnen. Internist 2012; DOI 10.1007/s00108-011-2983-4
[6] Pengo V, Crippa L, Falanga A et al. Questions and answers on the use of dabigatran and perspectives on the use of other new oral anticoagulants in patients with atrial fibrillation. A consensus document of the Italian Federation of Thrombosis Centers (FCSA). Thromb Haemost. 2011 Nov 3;106(5):868-76.
[7] Czihal M, Hoffmann U. Therapie der venösen Thromboembolie mit neuen oralen Antikoagulanzien. Phlebologie 2011; 40: 196-202
[8] Neue Indikationen für Faktor Xa-Hemmstoff Rivaroxaban (Xarelto); Arznei-Telegramm 2012; Jg. 43, Nr. 1
[9] Schellong SM, Haas S, Siebenlist S. Überbrückung, Pausieren und Wechsel von Antikoagulanzien in der Unfallchirurgie. Unfallchirurg 2010, 113: 901-907