Im folgendem werden die Wahrnehmungen eines in freier Niederlassung praktizierenden Chirurgen, D-Arztes, unabhängigen Gutachters und Beraters im Gesundheitswesen etwas pointiert und „umbruchhaft“ dargestellt. Die Ausführungen basieren auf langjährigen Erfahrungen und Tätigkeiten in Klinik, Praxis, Berufsausübungsgemeinschaften, Klinik-MVZ, Ärztenetzen und –genossenschaften, Managementgesellschaften, Industrie und Fachhandel, stationärer Rehabilitation und sind Reflexionen berufsständischer- und berufspolitscher Tätigkeit in diversen Ausschüssen und Gremien von Kassenärztlichen Vereinigung und Landesärztekammer, Berufsverbänden und wissenschaftlichen Fachgesellschaften, Landesschiedsamt, Prüfgremien der Ärzte und Krankenkassen.
Umbrüche in der ambulanten Chirurgie – da steht zunächst ein persönlicher Umbruch im beruflichen Werdegang eines Chirurgen im Vordergrund. Motivationen für eine freie Niederlassung in eigener Praxis sind die Flucht vor den zahlreichen Klinikdiensten, Stress mit Vorgesetzten und Kollegen, Drang zur Selbstverwirklichung und Eigenständigkeit und nicht zuletzt die Aussicht auf einen guten Verdienst. Die entscheidende Frage: „Fühle ich mich in der Lage einen Betrieb zu führen und soziale Verantwortung für meine Angestellten zu übernehmen?“ wird leider vor einem solchen Schritt nur selten gestellt.
Tab. 1: Entscheidung: Was will ich – angestellt oder selbständig?
| Angestellt |
Selbständig |
|
• Abhängig bezüglich fachlicher und organisatorischer Gestaltung
• Kollegen-/ Personalvorgabe
• Hohe Dienstbelastung
• Honorierung nach Tarif
|
• Unabhängig bezüglich fachlicher und organisatorischer Gestaltung
• Personalhoheit/ – auswahl
• Geringere Dienstbelastung
• Honorar nach eigener Leistung
|
|
Aber:
• „Sicherheit“ der Klinik / MVZ
• Wirtschaftliche Sicherheit
• Keine unmittelbare soziale Verantwortung für Mitarbeiter und Betrieb
|
Aber:
• Volle persönliche Verantwortung
• Volles Wirtschaftliches Risiko
• Soziale Verantwortung für Mitarbeiter und Betrieb
|
Quelle: in Anlehnung an Rüggeberg, Vortrag auf dem Kongress der DGCH 2009
Nach dem Weggang aus der Klinik mutiert man plötzlich vom anerkannten Leistungsträger zum „auswärtigen Zuweiser“, „Deppen aus der Niederlassung“, dem ein Azubi mitteilt, das die Klinikeinweisung nicht notwendig sei, aber auch zum anerkannten „Fachmann vor Ort“, zum „Chirurg zum Anfassen“, „Ambulanten Operateur“ und/oder „Kleinchirurgen und Gipsanwickler“, zum Allrounder, der sowohl konservativ wie auch operativ tätig sein muss, was gelegentlich zu einer Selbstverherrlichung führt. Tatsächliche Teamplayer gibt es, wie auch in der Klinik, nur wenige.
Was heißt ambulante Versorgung?
Der ambulante Chirurg ist in der Regel der „Primärarzt” bei Beschwerden und Schmerzen, im Not- und Verletzungsfall.
Differenziert man die Erkrankungen, die zum ambulanten chirurgischen Primärkontakt führen ergibt sich folgendes Bild:
- 62 % Unfallchirurgische und degenerative Erkrankungen des Bewegungsapparates
- 18 % Erkrankungen der Körperoberfläche (Entzündliche Prozesse/Tumore)
- 11 % Viszeralchirurgische Erkrankungen inkl. gynäkologische und urologische Erkrankungen in der Differentialdiagnostik
- 3 % Gefäßchirurgische Erkrankungen (Varizen, DBS)
- 2 % Proktologische Erkrankungen
- 1 % Onkologische Erkrankungen
- 3 % Sonstige / fachfremde Notfälle
(Basis: Leistungsspektrum von 85 Praxen des Landes Thüringen)
Die erforderliche ambulante chirurgische Versorgung setzt sich aus drei Modulen zusammen:
I. Grundversorgung
a. Basisversorgung
Beratungen, Untersuchungen, Verbände, Gipsverbände, Injektionen, Übungsbehandlungen, …
b. Spezielle Diagnostik
Röntgen, Sonographie, Endoskopie, …
c. Spezielle chirurgische Therapie
Wundversorgungen, Repositionen, kleinere chirurgische Eingriffe einschließlich der Anästhesie durch den Chirurgen, chronische Wunde, postoperative Behandlung, konservative Fraktur- und Gelenkluxationsbehandlung,…
II. Ambulante Operationen Kap. 31 EBM / § 115 b SGB V
III. Qualifizierte chirurgische Notfalldiagnostik und –therapie
Der von seiner Ausbildung her überwiegend internistisch ausgebildete Hausarzt ist für eine umfassende ambulante chirurgische Grundversorgung fachlich nicht in der Lage, auch wenn es hausärztliche Standesvertreter und Politiker mit der Implementierung des Primärarztsystems anders sehen. Kompensiert wird die eher geringe Kenntnis chirurgischer Erkrankungen durch Veranlassung zahlreicher paraklinischer und bildgebender Untersuchungen, Überweisungen, Klinikeinweisungen, was trotz Einführung der Praxisgebühr wahrscheinlich mit ein Grund ist für die Erhöhung der Zahl der Patienten-Arzt Kontakte ist. Selten findet sich eine wirkliche konstruktive Zusammenarbeit.
Spezial- und Ermächtigungssprechstunden sowie Notfallambulanzen umfassen nur ein begrenztes Spektrum ambulanter chirurgischer Versorgung. Die Erfahrungen aus diesen Bereichen lassen keine allgemeine Extrapolierung auf die allgemeine ambulante Versorgung zu.
Umbruch zum ambulanten Operateur
Adios große Viszeralchirurgie – aber auch die Kleinigkeiten des Lebens müssen ordentlich behandelt werden.
Ambulantes Operieren erfordert im Vergleich zur Klinik noch größere Präzision, noch genauere Indikationsstellung, Aufklärung und Risikoabschätzung. Der primäre Höhenflug, was man alles ambulant operieren kann, endet recht schnell auf dem allgemein praktizierten und bewährten Level. Auf der anderen Seite geht nach guter Vorbereitung bei entsprechendem Umfeld viel mehr als vorher angenommen wird.
In Deutschland werden laut statistischem Bundesamt und Mitteilung der KBV pro Jahr rund sechs Millionen ambulante Operationen pro Jahr durchgeführt, wovon rund 25 % auf das krankenhausambulante Operieren entfallen. Ca. 75 % werden von Vertragsärzten durchgeführt, das sind 40 % aller ambulanten und stationären Operationen. Das Spektrum reicht von der Wirbelsäulenchirurgie bis zur Hernienoperation, von differenzierter Varizenchirurgie bis zur Arthroskopie, von der Endoprothetik bis zur Operation eines Schnappdaumens oder Hallux valgus. Hinzu kommen die häufigen Eingriffe an der Körperoberfläche, wie Unguis incarnatus, Haut- und Weichteiltumore, Abszessspaltungen und Wundversorgungen.
Ausschließlich ambulant operierende Praxen gibt es kaum. Selbst chirurgische Großpraxen und Praxen, die sich als OP-Zentren, Praxiskliniken etc. bezeichnen, haben 70 bis 80 Prozent Anteil an konservativen Fällen. Insofern gehen Bestrebungen der KBV im Rahmen der neuen Bedarfsplanung in „konservative“ und „operative“ Chirurgen zu unterscheiden völlig an der Realität vorbei. Vielmehr gibt es Patienten, welche mit konservativen und/oder operativen Methoden behandelt werden müssen. Der Chirurg als Arzt und Operateur ist dabei prädestiniert die richtige Wahl zu treffen.
Ambulantes Operieren im niedergelassenen Bereich vereinigt alle Kriterien der multimodalen Fast Track Chirurgie mit dem Vorteil der Behandlung aus einer Hand und dem Nachteil einer Unterfinanzierung.
Umbrüche in der ambulanten chirurgischen Versorgung
Zunehmende Ökonomisierung, schwindender ärztlicher Einfluss, zunehmende Informationsmöglichkeiten und –überflutung der Gesellschaft, aber auch die Erkenntnis, dass nicht alles Machbare sinnvoll und finanzierbar ist, haben dazu geführt, dass wir einen Wandel von der Standardversorgung zur Individualversorgung der Patienten, eine Umwandlung des Gesundheitswesens in einen Gesundheitsmarkt zu verzeichnen haben. Ärzte und Patienten wandeln sich zunehmend von reaktiven zu aktiven Marktteilnehmern und die immer noch dominierende sektorale Versorgung weist einen Trend zur Integration auf.
Für den ambulanten Arzt, insbesondere den Chirurgen mit hohem Anteil technisch-instrumenteller Tätigkeiten reicht das Prinzip Hoffnung nicht mehr, existentielle Befürchtungen werden wahr, Anpassungs- und Handlungsdruck, Ressourceneinsatz für Unternehmeraufgaben und das unternehmerische Risiko steigen. Politische/berufspolitische Diskussionen, Statements und Polemik ersetzten dabei nicht das unternehmerische Handeln. Dabei kann man die Ärzteschaft grob in vier Kategorien bzw. Unternehmertypen einteilen, woraus sich differente Handlungsoptionen sowie Chancen und Risiken rekrutieren:
1. Arzt mit individueller Nischenorientierung ohne Kooperationsbestrebungen
Hier findet sich das Gros der Hausärzte wieder, aber auch Fachärzte mit individuellen, monopolistischen Versorgungsaufträgen (z. B. Augenärzte, HNO) oder Subspezialisierungen (z. B. Handchirurg, Proktologe). Diese Praxen haben die Chance, auch als Einzelpraxen fachlich und wirtschaftlich in ihren jeweiligen Nischen und/oder Versorgungsmustern eine Zukunft zu haben.
2. Arzt ohne unternehmerische Ambitionen
Diese Ärzte verrichten hervorragende medizinische Tätigkeit, sind aber ungeeignet, einen Betrieb bzw. eine Praxis zu leiten. Folgen sind Überlastung, volle Sprechstundenzimmer mit desaströsem Betriebsergebnis, Burnout, Resignation. Für diese Kollegen wären Anstellungsverhältnisse in Berufsausübungsgemeinschaften oder MVZ-Strukturen, wie sie seit dem Vertragsarztänderungsgesetz möglich sind, ideal.
3. Arzt mit ausgeprägter kollegialer Kooperationsorientierung
Diese Kollegen finden sich in Berufsausübungsgemeinschaften, Ärztenetzen und Genossenschaften wieder und können von den möglichen Kooperationsvorteilen fachlich und wirtschaftlich profitieren. Leider ist in dieser Gruppe das subjektive Risiko „Mensch“ ebenso ausgeprägt, sodass viele gute Ansätze oft ein jähes Ende finden und diese Ärzte dann zum Großteil den ersten beiden Gruppen und vereinzelt der folgenden Gruppe zuzuordnen sind.
4. Arzt mit ausgeprägter Unternehmer- und Führungsorientierung
Diese Ärzte und Unternehmer reagieren differenziert auf Veränderungen der Rahmenbedingungen unter Nutzung der Chancen bei vollem persönlichem Risiko. Auffällig in dieser Gruppe ist, dass sich die Ärzte zunehmend unabhängig von Honorierungen und Restriktionen der Kassenärztlichen Vereinigungen machen, Praxiskliniken führen, Ärzteverbünde gründen bis hin zur Angliederung/Aufkauf ganzer Krankenhäuser.
Folge dieser Differenzierung und der dominierenden wettbewerbs- und marktorientierten Rahmenbedingungen ist eine zunehmende Entsolidarisierung der Ärzteschaft, da es weniger interessensgleiche Bedingungen und Handlungsoptionen gibt.
Die voranschreitende Individualisierung der Gesundheitsversorgung hat einen wachsenden Wettbewerb um den „Kunden Patient“ entfacht, der laut Fries bereit ist, in Deutschland neben Krankenkassenbeiträgen rund 900 € pro Jahr für Gesundheitskonsum und individuelle Zusatzversorgung zusätzlich auszugeben. Dem gegenüber steht die staatliche Nivellierung der Basis- und Regelversorgung der Gesetzlichen Krankenversicherung (GKV) gegenüber mit politisch gewollter Beitragsstabilität, jedoch effektiv steigenden Belastungen durch Erhöhungen der Beitragsbemessungsgrenzen, Zusatzbeiträgen, Zuzahlungen, Leistungskürzungen.
Im Rahmen der chirurgischen Versorgung ist es laut Proklamationen der Kostenträger aber auch ärztlicher Fachgesellschaften zu einer Ausweitung der sogenannten Schönheitschirurgie und der DRG-basierten Endoprothetik gekommen. Auf der anderen Seite besteht bei zunehmender Morbiditätsverdichtung eine Unterfinanzierung der ambulanten Grund- und Regelversorgung, was perspektivisch zu weiteren Rationierungen bzw. Unterversorgung führen wird.
Umbrüche in den Rahmenbedingungen
1. Abschaffung des ambulanten Facharztes/Öffnung der Krankenhäuser für die ambulante Versorgung
Seit 1998 gibt es die Tendenz den ambulanten Facharzt abzuschaffen. Dieses Vorhaben, welches bereits in einem Referentenentwurf offen proklamiert und von Deutscher Krankenhausgesellschaft, Bund-, Ländern und Kommunen, Gewerkschaften, Diakonie und Bischofskonferenz unterstützt wurde, fand zwar bisher nicht Einzug in eines der Gesundheitsgesetze, wird aber seit dieser Zeit weiter verfolgt und indirekt umgesetzt. So wurde zum Beispiel seitens des Gesetzgebers in die Honorarverteilung der Vertragsärzte eingegriffen und diese zugunsten des hausärztlichen Sektors verschoben, auch das Wort „ambulanter Facharzt“ findet sich nicht mehr in den Perspektivpapieren der Gesundheitsministerkonferenzen. Weiterhin wurden in Verbindung mit Kostenexplosion und Preistreiberei Mythen wie „doppelte Facharztschiene“, „Doppeluntersuchungen“, „teure Gerätemedizin“, „in Deutschland wird zu viel ambulant operiert“ in die Welt gesetzt, welche sich bei genauer Betrachtung (z. B. Gutachten, Stellungnahmen von Rürup, Wille, Beske, u. a. ) als völlig absurd und/ oder haltlos erweisen, aber durch die vielseitige und vielfältige Wiederholung der Behauptungen dazu führen, das die breite Masse, aber auch Ärzte und Standesvertreter dies glauben und es so zum Beispiel möglich war, dass durch das GKV – Finanzierungsgesetz einseitig das ambulante vertragsärztliche Operieren gedeckelt wurde, während das krankenhausambulante Operieren in seiner Dynamik unbehelligt blieb.
Durch die Einführung der sogenannten Euro-Gebührenordnung wurde auch dem letzten ambulanten Chirurgen in Deutschland bewusst, dass die chirurgische Grundversorgung unzureichend im GKV-Honorierungssystem abgebildet und hochgradig unterfinanziert ist. So erhält ein Chirurg im Quartal pro Patient für den o. g. Leistungsumfang 25 bis maximal 30 € Umsatz, auch Honorar genannt.
Abb.1: Zusammenfassende Darstellung der Honorarsituation einer durchschnittlichen chirurgischen Praxis in Thüringen (Basis: Angaben der KVT, Erhebungen ANC-Thüringen, eigene Analysen)
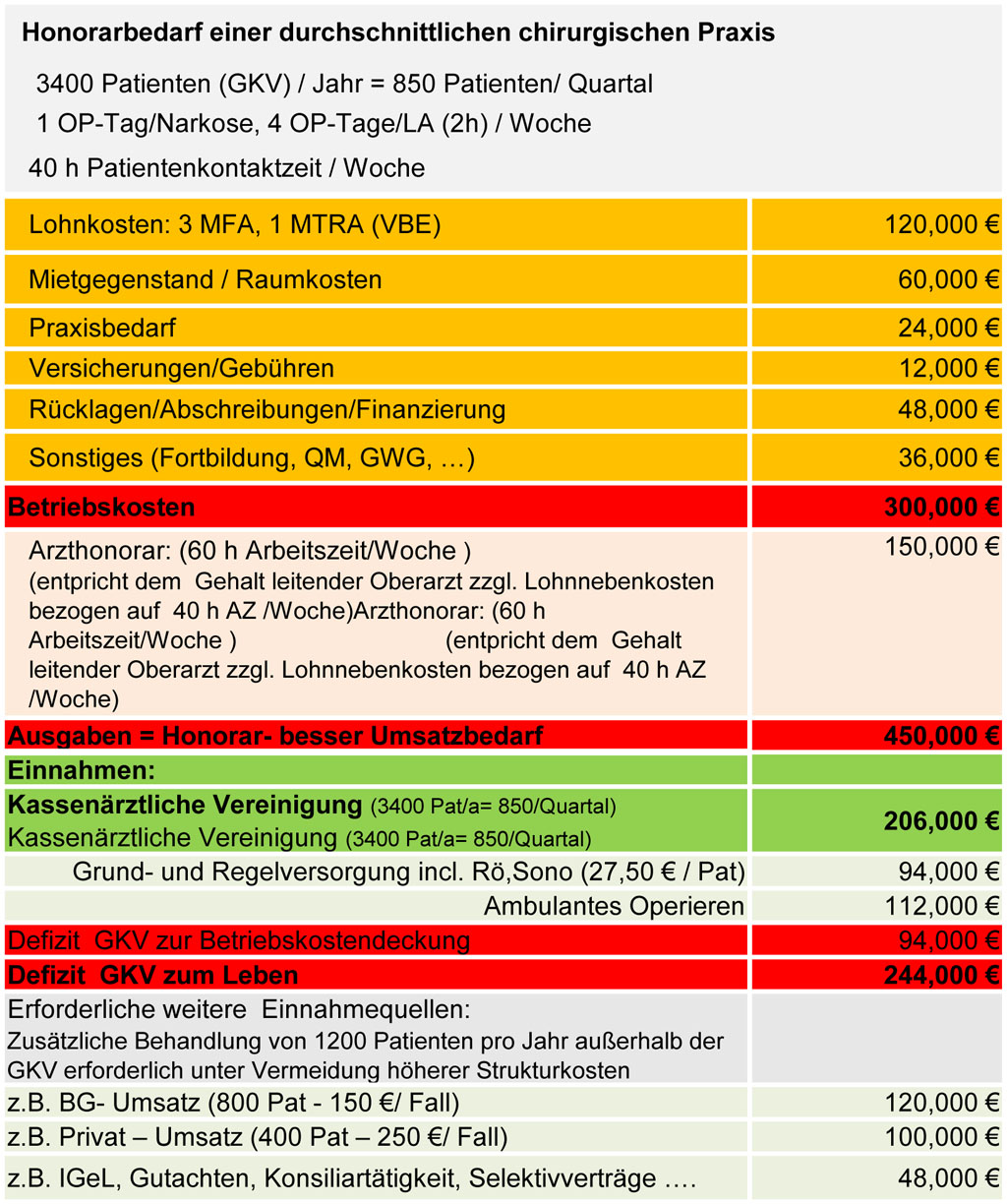
Auf der anderen Seite ist es zu einer zunehmenden „Ambulantisierung“ der Krankenhäuser gekommen, wobei Spezialgebiete (z. B. nach § 116 SGB V) und ambulante Operationen (§ 115 b SGB V) auch unter dem Druck der Krankenkassen von den Krankenhäusern übernommen werden. Ambulante Operationen, welche im Vergleich zu DRG´s schlechter honoriert werden, können für Krankenhausträger in Anbetracht des Mehrerlösausgleiches durchaus attraktiv werden. So wurde die Zahl ambulanter Operationen nach Angaben der Techniker Krankenkasse innerhalb von fünf Jahren auf das dreifache gesteigert, wobei der niedrige Ausgangspunkt zu beachten ist. Die Steigerungsrate des vertragsärztlichen ambulanten Operierens liegt bei 5 % im gleichen Zeitraum und hält sich somit im Rahmen der allgemeinen demographisch und morbiditätsbedingten Steigerungen ärztlicher Leistungen.
2. Bedarfsplanung durch Veränderungen in der Weiterbildungsordnung
Die chirurgische Weiterbildungsordnung mit den resultierenden acht Facharztkompetenzen hat bisher, selbst im Versorgungsstrukturgesetz und den Ansätzen der KBV mit ihrem kleinräumigen Bedarfsplanungskonzept, keine Berücksichtigung bei der Versorgungsplanung gefunden. Derzeit sind die niedergelassenen Chirurgen Fachärzte für Chirurgie sowie meist H- bzw. D-Ärzte und decken so, das gesamte chirurgische Behandlungsspektrum ab. Perspektivisch gibt es aber den FA für Chirurgie und auch den FA für Orthopädie nicht mehr. Der Hausarzt ist fachlich und strukturell nicht in der Lage, bei zunehmend kürzeren Krankenhausverweilzeiten die Patienten nach stationärer Behandlung insbesondere auf unfallchirurgischen Fachgebiet qualitäts-, fach- und sachgerecht weiter zu behandeln. Die Nichtberücksichtigung der differenten Facharztkompetenzen bei der Bedarfsplanung führt zu einem Vortäuschen ausreichender Versorgung (Beispiel: 1 Kinderchirurg ist in einem ländlichen Gebiet Kat. 7 der Bedarfsrichtlinie für rund 68.000 Einwohner ausreichend, eine 100%ige chirurgische Sicherstellung zu gewährleisten). Zum anderen kann es zu einem möglichen Übernahmeverschulden kommen, wenn zum Beispiel der o. a. Kinderchirurg bei einem Erwachsenen unfallchirurgisch tätig wird. Völlig ungeklärt bleiben auch perspektivische Modalitäten der Praxisveräußerung.
Medizinische Versorgungszentren am Krankenhaus lösen das Problem nicht, da sie den gleichen, zum Teil sogar restriktiveren Bedarfsplanungs- und Zulassungsbedingungen eines Vertragsarztes unterliegen.
3. Sicherstellung der ambulanten Versorgung
Die Sicherstellung der medizinischen Versorgung der Bevölkerung fällt in die Zuständigkeit der Bundesländer. Die Länder haben für die ambulante Versorgung diesen Auftrag an die Kassenärztlichen Vereinigungen übertragen. Das hat zu einer nahezu verstaatlichten, stringenten Sektorierung geführt. Unter dem Dogma der Beitragsstabilität für die gesetzlichen Krankenkassen erfolgten Budgetierungen im Rahmen von Kollektivverträgen, Vorgaben von Leistungskatalogen, Qualitätssicherungsmaßnahmen, Defacto-Budgetierungen von Honorar-, Arznei- und Heilmittelausgaben, Eingriffe in die Honorarverteilung (Hausarzt/Facharzt) – flankiert von überbordender Bürokratie -, existenzbedrohenden Kontrollen und Regressen und einer kaum noch nachvollziehbaren Straf- und Sozialgerichtsbarkeit. Die Sektorierung des Kollektivvertragssystems wurde in der letzten Zeit durch diverse Gesetzesinitiativen partiell aufgebrochen und den Krankenkassen die Sicherstellung ambulanter Versorgung im Rahmen von Selektivverträgen, Modellvorhaben, Einkaufsmodellen, integrierter Versorgung und spezialisierter Leistungen an Krankenhäusern ganz oder teilweise übertragen, jedoch ohne dass es zu einer entscheidenden Verbesserung der Versorgungssituation gekommen ist. Vielmehr hat man die Krankenkassen im Rahmen des Gesundheitsfonds in einen gedeckelten Topf gesteckt, wo sie sich mit dem Werkzeug des Risikostrukturausgleiches um den Inhalt streiten.
Auf die integrierte Versorgung (i. V.) soll etwas näher eingegangen werden.
Von der Theorie her bietet diese Versorgung auf Basis einer Kostenkalkulation, definierter Struktur-, Prozess- und Ergebnisqualität die Möglichkeit, Behandlungsabläufe zu definieren, zu evaluieren und medizinisch fachlich patientenorientiert als auch ökonomisch zu optimieren. Zur Förderung hatte der Gesetzgeber eine zeitlich begrenzte Anschubfinanzierung implementiert. Leider wurde diese potentielle Chance von den Kostenträgern und den Leistungserbringern nicht in ihrer Komplexität erfasst und umgesetzt.
Wie sieht die Realität aus: Motivation für Krankenkassen integrative Versorgung zu finanzieren, sind vor allem Marketing Aspekte, Ausgleich von akuten Versorgungsdefiziten, welche mit Patientenbeschwerden einhergehen, Datenerfassung von Leistungsträgern und die Möglichkeit, den Risikostrukturausgleich zu nutzen. Für die Leistungserbringer stehen finanzieller Benefit bzw. Unabhängigkeit vom KV-System, vereinfachte Behandlungswege (z. B. direkter Facharztzugang) im Vordergrund. Tatsächliche sektorenübergreifende, besser sektorenverbindende fachübergreifende integrierte Versorgung mit Beteiligung von Vertragsärzten, Krankenhäusern, Rehabilitationseinrichtungen, Physiotherapeuten und Pflegediensten fand und findet nur selten statt. Nach Ende der Anschubfinanzierung und Überprüfung der i. V.-Verträge wurden in den Jahren 2007 und 2008 dann auch viele, insbesondere Krankenhaus-assoziierte Verträge gekündigt. Derzeit ist eine, wenn auch abgeschwächte, Dynamik der Zahl der Selektivverträge nur im vertragsärztlichen Bereich zu verzeichnen.
Für die ambulante Chirurgie waren und sind die i.V.-Verträge segensreich und für viele Praxen ein wichtiges existentielles Standbein. Insbesondere das ambulante Operieren mit Einbeziehung von Physiotherapeuten, ambulanten Pflegediensten, Reha-Einrichtungen, hausärztlichen Sektor aber auch Krankenhäusern, ist im Rahmen einer integrierten Versorgung gut darstellbar, transparent, qualitätsgesichert und vor allem patientenorientiert. Gleiches trifft auch auf die Versorgung chronischer Wunden, diabetischer Füße u. ä. zu, nur sind die Versorgungsstrukturen und –erfordernisse wesentlich komplexer. Aus eigener Erfahrung in der Gestaltung, Umsetzung und Evaluation solcher Verträge wird auch den Kostenträgern eine win-win-Situation bewusst, wenn sie nicht nur unmittelbare Kosten, sondern auch den Prozess, das Ergebnis, die Patientenzufriedenheit bewerten und sie sich von ihrer internen Sektorierung und Schubkastendenkweise befreien können.
Hoffungsfunke zur Belebung der seit Jahren dahin dümpelnden integrierten Versorgung ist das GKV-Versorgungsstrukurgesetz im Rahmen der spezialfachärzlichen Versorgung, vorausgesetzt man schafft eine sektorenverbindende Ausgestaltung. Leider ist das dafür prädestinierte ambulante Operieren in letzter Minute aufgrund sektoraler Befindlichkeiten und Animositäten aus dem Gesetz gestrichen worden, so dass man sich jetzt gleich komplexen Versorgungssystemen wie der Onkologie widmen muss. Aber gerade hier müssen sich die Chirurgen einbringen, um nicht zukünftig als „Auftragshandwerker“ disqualifiziert zu werden.
Perspektivisch wird meines Erachtens die Industrie mit ihrer Potenz und know how ihrer sozialen Verantwortung bei der Gestaltung von Versorgungsprozessen gerecht werden müssen, wobei auch das AMNOG einen gewissen Druck aufbauen wird.
Umbruch in der Struktur chirurgischer Praxen
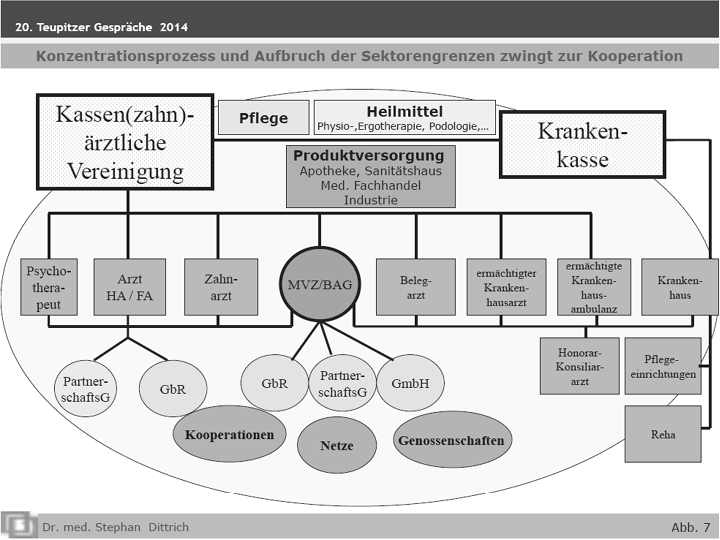
Das Vertragsarztänderungsgesetz, aus ärztlicher Sicht einer der wenigen Lichtblicke der Sozialgesetzgebung der letzten Jahre, hat die Möglichkeit der Strukturflexibilisierung und somit eine Ausweichmöglichkeit bezüglich der übrigen Restriktionen (Honorar, Bedarfsplanung,…) gegeben. So sind nahezu alle denkbaren Berufsausübungs- und Kooperationsformen möglich:
- Einzelpraxis
- Berufsausübungsgemeinschaften: lokal – regional – überörtlich
- MVZ (vertragsärztlich u./o. Krankenhausgetragen, sonstige Träger)
Die Tätigkeit als Arzt ist möglich
- als: Selbständiger u./o. in Anstellung
- in: Praxis, BAG, MVZ, Krankenhaus (Honorararzt, Konsiliararzt, Belegarzt)
Die Kooperationsformen sind strukturdefiniert (Berufsausübungsgemeinschaft, MVZ) – und/oder prozessdefiniert (Integrierte Versorgung, Selektivverträge, Modellvorhaben, Praxisverbundsysteme).
Das Versorgungsstrukturgesetz wirkt sich bezüglich der Kooperationen positiv aus und entkriminalisiert leistungsbezogene Kooperationsformen zwischen Krankenhäusern und Vertragsärzten beim krankenhausambulanten Operieren und im Rahmen der prä- und poststationären Behandlung.
In der ambulanten Chirurgie ist, schon betriebswirtschaftlich bedingt, ein zunehmender Trend zu lokalen und überörtlichen Berufsausübungsgemeinschaften und vertragsärztlich getragenen MVZ, letztere insbesondere in Ballungszentren, zu verzeichnen. Einzelpraxen werden seltener, haben aber in Nischen (z. B. Handchirurgie) oder Kooperationsformen mit Krankenhäusern (Konsiliararzt, Belegarzt, Honorararzt, Teil-Anstellungsverhältnis; Gerätegemeinschaften mit gemeinschaftlicher Nutzung von OP-Saal, Röntgengeräten,…) durchaus eine Zukunft. Seltener finden sich Praxisnetze und -verbünde, die, wenn sie funktionieren, eine hocheffiziente ambulante Versorgungsstruktur darstellen.
Medizinische Versorgungszentren (MVZ)
Wenn von einem MVZ gesprochen wird, versteht man in der Regel darunter ein krankenhausgetragenes MVZ, obwohl diese Form nur 34 % aller MVZ ausmacht. Für viele Krankenhäuser, besser deren Verwaltungsdirektoren/innen, ist die Möglichkeit verlockend, ein MVZ zu gründen, um in den ambulanten Markt einzubrechen – auch unter der klischeehaften Sichtweise: Ambulant = wenig Arbeit und viel Geld. So werden zum Teil wahllos Vertragsarztsitze aufgekauft und Ambulanzstrukturen nach Einzelpraxismuster geschaffen. Die Ernüchterung erfolgt in der Regel nach einem Jahr, wenn die ersten KV-Honorarabrechnungsbescheide kommen und die Erkenntnis gewonnen wird, das im fachärztlichen Vertragsarztbereich nur ca. 60 % der erbrachten Leistungen zum Orientierungspunktwert von 3,50 Cent honoriert werden (Kalkulationsgrundlage im EBM waren primär 5,11 Cent), demgegenüber aber die Löhne der angestellten Ärzte bei 40 Stunden Arbeitswoche (oft werden nur 20 h Sprechstunde angeboten) in Höhe von Oberarztgehältern liegen, das Leistungsvermögen aber nur 70 % der niedergelassenen Vertragsärzte, welche im Durchschnitt 60 h/Woche arbeiten, beträgt und zusätzliche Kosten für Verwaltungspersonal anfallen. Im zweiten Jahr folgen dann die ersten Regresse und Rückzahlungen, weil die von der Klinik kommenden Kollegen die vertragsärztlichen Fallstricke nicht kannten und im dritten Jahr werden dann die ersten Nachbesetzungen notwendig und es finden sich wie im klinischen Bereich, auch für die Ambulanz keine qualifizierten Ärzte.
Ein Krankenhaus-MVZ funktioniert, wenn es dem DRG-Management optimal dient und/oder integrativer Bestandteil einer Klinik ist und sich die Fachabteilungen für ihre MVZ Struktur fachlich und organisatorisch verantwortlich fühlen.
Ambulantes Operieren in einem Krankenhaus-MVZ macht wirtschaftlich betrachtet keinen Sinn, da die ambulanten Operationen nach § 115 b am Krankenhaus in der Summe besser, transparenter und bereits nach 4 Wochen auch schneller honoriert werden. Kauft ein Krankenhaus einen chirurgischen Vertragsarztsitz, muss das im Rahmen eines Gesamtkonzeptes erfolgen und mit bestehenden Ermächtigungen, D-Arztzulassungen, Notambulanzstrukturen abgestimmt werden.
Für die ambulante Versorgung ist die Krankenhaus-MVZ-Struktur im Vergleich zu einer vertragsärztlichen Berufsausübungsgemeinschaft/MVZ niedergelassener Ärzte aufgrund der Bürokratie/Verwaltungswege, arbeitsrechtlichen Gegebenheiten, Hierarchie- und Kostenstrukturen nur zweite Wahl, aber in Verklärung von ehemaligen DDR-Polikliniken politisch gewollt und schön geredet.
Umbrüche in der GKV-Honorierung
Voranstellen möchte ich zum besseren Verständnis des Folgenden die drei vordergründigen Finanzierungssysteme der Leistungserbringer im Gesundheitswesen:
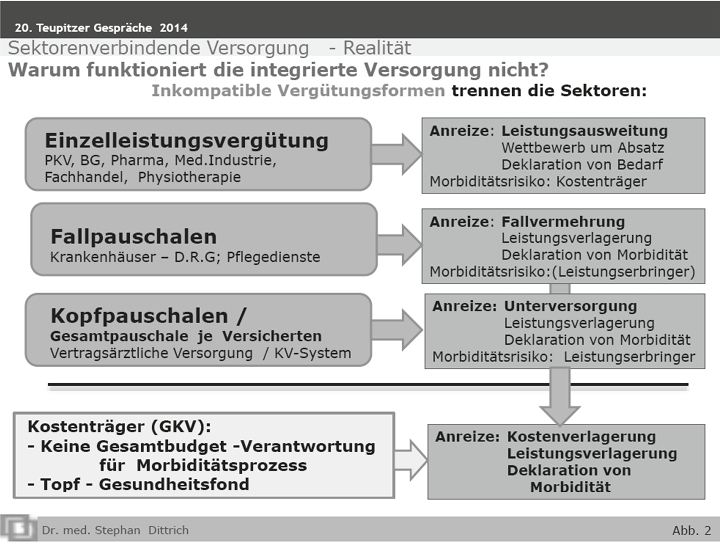
1. Einzelleistungsvergütung
Pharmaindustrie, Medizintechnik, Apotheken, Privat-/BG-Ärzte, Physiotherapeuten u. ä. erhalten überwiegend eine Einzelleistungsvergütung, d. h. das Produkt, die erbrachte/ verordnete Leistung wird vergütet. Dies hat den Anreiz der Leistungserweiterung, positiver und negativer Preisgestaltung (Monopol, Rabatte). Die Kostenträger schultern das Morbiditätsrisiko und das Risiko der allgemeinen und fallbezogenen Leistungserweiterung.
2. Fallpauschale
Für jeden Behandlungsfall wird eine Pauschale bezahlt – das ist das klassische DRG-System der Krankenhäuser, Fallpauschalen der Reha-Kliniken. Diese Honorierung hat den Anreiz zur Fallvermehrung, Case mix adaptierten Optimierung, betriebswirtschaftlich vorgegebener Verweildauer und Leistungsverlagerung in andere Bereiche (Ambulanter Sektor, Rehabiliation). Das Morbiditätsrisiko trägt der Kostenträger. Das Risiko der fallbezogenen Leistungserweiterung trägt der Leistungserbringer, das Risiko der Fallzahlsteigerung wird in der Praxis durch Begrenzungsregelungen eingefangen.
3. Kopfpauschalen (Capitation)
Für jeden Versicherten im System wird eine Gesamtpauschale bezahlt – die klassische Honorierung im KV-System. Dies führt zum Anreiz der Leistungsverweigerung und birgt das Risiko der Durchschnitts- und Unterversorgung. Das Morbiditätsrisiko und das Risiko jeglicher Leistungserweiterung – auch im Rahmen von Verlagerungseffekten – trägt der Leistungserbringer.
Diese völlig differenten drei Honorierungssysteme sind eine weitere Ursache dafür, dass trotz aller Bekenntnisse, die Sektorierung und Differenzierung der Leistungserbringer im Gesundheitswesen und damit die Entsolidarisierung voranschreitet. Zu beachten ist, dass es sich bei den sogenannten Honoraren um Umsätze handelt.
Bis 1996 wurden im ambulanten Bereich die ärztlichen Leistungen im Rahmen einer Einzelleistungsvergütung honoriert, in den alten Bundesländer zu 10 Pfennig Punktwert und in den neuen Bundesländern zu 6,xx Pfennig Punktwert, wobei die Auszahlungspunktwerte aufgrund der bestehenden Gesamtvergütung und Leistungsausweitung zunehmend darunter lagen.
Bei ausufernder Leistungsmenge erfolgte ab 1996 eine Budgetierung ärztlicher Leistungen mit Leistungs- und Fallzahlbeschränkungen und eine stringente Umsetzung des bestehenden Capitationsmodells im Rahmen einer pauschalen Gesamtvergütung seitens der Krankenkassen auf Landesebene, welche an der Grundlohnsummenentwicklung festgemacht wurde. Der zentral vorgegebene Erweiterte Bewertungsmaßstab (EBM) gibt zwar im Sinne einer Gebührenordnung eine Leistungsbewertung vor, konnte aber durch regionale Honorarverteilungsmaßstäbe (HVM) auf Landesebene durch die jeweiligen Kassenärztlichen Vereinigungen in seiner Wirkung völlig ausgehebelt werden. Zum anderen führte eine negative Grundlohnsummenentwicklung (s. 400 € Jobs, s. zunehmende Teilzeitbeschäftigungen, s. Überführung der Sozialhilfeempfänger in die GKV; …) und eine weitere Leistungserweiterung im ambulanten Bereich (s. Verlagerung stationärer Leistungen (Endoskopie, Radiologie, Onkologie-Chemotherapie, ambulantes Operieren,… Innovationen, Morbiditäts- und Anspruchsprogredienz, Entwicklung von leistungsfähigen Großpraxen, u. a. m.)) bei gedeckelter, regredienter Gesamtvergütung zu Honorar- besser Umsatzeinbrüchen bzw. deutlicher Unterfinanzierung vor allem strukturtechnisch aufwendiger fachärztlicher Leistungen (Chirurgie, Radiologie, Augenheilkunde, HNO,… ). Je nach HVM in den einzelnen Bundesländern unterschiedlich ausgeprägt, hatte dies eine betriebswirtschaftlich notwendige Rationierung ärztlicher GKV-Leistungen zu Folge, mit dem Resultat langer Wartezeiten, minimaler Durchschnittsbehandlung – welche außerdem seitens der Kostenträger durch verschärfte Wirtschaftlichkeitsprüfungen (Regresse) schon allein durch das Droh-Szenarium gefördert wurde (System der aktiven und passiven – indirekten Kostendämpfung).
Bei zunehmender Verweigerungshaltung der Ärzte, aber vor allem aufgrund von Patientenbeschwerden und Unterversorgung, wurde im Jahr 2007 das GKV-Wettbewerbsstärkungsgesetz implementiert, welches keine Lösung des Strukturproblems der ambulanten Versorgung (höherer Leistungsbedarf, Demographie, steigende Morbidität bzw. Morbiditätsverdichtung, Unterfinanzierung, latenter Ärztemangel) darstellte, sondern sich als Verwaltungsmoloch des Missstandes entpuppte. Es wurden Regelleistungsvolumina (RLV) und später noch sogenannte QZV (Qualitätsgebundene Zusatzvolumina – ein irreführender Name, da der Finanzbedarf für diese Leistungen aus dem RLV-Topf kommt) eingeführt, welche im Rahmen der Euro-Gebührenordnung im Jahr 2009 bundesweit zum Tragen kamen. Unverändert blieben das System der Verordnungsbudgets und des defacto Honorarbudgets mit einer Gesamtvergütung, welche jetzt jedoch nicht mehr an die Grundlohnsummenentwicklung, sondern an die Morbiditätsentwicklung gekoppelt wurde. Basis für die Leistungsbewertung im EBM wurde das dort verankerte Punktvolumen mit einem Orientierungspunktwert von 3,500xx Cent hinterlegt, was eine Abwertung der primären EBM-Kalkulation um 30 % bedeutete. Die Gesamtvergütung wurde in je einen nicht ausgleichsfähigen Haus- und Facharzthonorartopf getrennt, diese dann in sich nochmals untergliedert und sogenannte freie Leistungen außerhalb der Gesamtvergütung eingeführt (Prävention, DMP, ambulantes Operieren). Die Honorarverteilung erfolgte jetzt mit bundeseinheitlichen Vorgaben, die auf Landesebene von den jeweiligen KVen umgesetzt werden mussten.
Mit den Änderungen hatte man aus einer restriktiven Gebührenordnung mit Anreiz zur Leistungsverweigerung eine restriktive Gebührenordnung mit Anreiz zur individuellen Leistungserweiterung gemacht, da jeder Arzt über eine Fallzahlsteigerung vermeintlich mehr Honorar bekommt, durch die Leistungssteigerung aber der Fallwert im Folgejahr bei gedeckeltem Budget sinkt. Somit wurden die niedergelassenen Ärzte bei nahezu gleichbleibenden Honoraren in ein Fallzahlhamsterrad gesteckt, in der Hoffnung, so kostenneutral Versorgungsdefizite zu beheben. Die öffentlich verkündeten zusätzlichen Finanzmittel für die ambulante Versorgung stellten lediglich einen partiellen Ausgleich der über die Jahre aufgelaufenen Inflations-und Kostensteigerungsdefizite dar.
Neben der Neuordnung der Honorierung wurde die Kontrolle der Ärzte, insbesondere der Chirurgen, z. B. durch Schaffung eigenständiger Prüfgremien, der Stelle zur Bekämpfung von Fehlverhalten im Gesundheitswesen, Verschärfungen des § 128 SGB V, der Medizinproduktebetreiberverordnung, der Hygienerichtlinien, durch Praxisbegehungen von Behörden und Ämtern aller Couleur, Fortbildungspflicht verbunden mit finanziellen Sanktionen, u. v. a. m. kostenintensiv verstärkt. Flankiert wurde das Ganze von den bereits erwähnten medienwirksamen Mythen und Halbwahrheiten, wie „Kostenexplosion“, „teure Gerätemedizin“, „doppelte Facharztschiene“, und Verallgemeinerungen von Einzelfällen mit „Abrechnungsbetrug“, „Fehlbehandlung“, „Korruption“, „Hygienemissstände“,…
Unter dem Eindruck der scheinbar notwendigen Kostendämpfung und Anti-Facharzthaltung erfolgte im Jahr 2009 im Rahmen des GKV-OrgWG die gesetzliche Fixierung der hausarztzentrierten Versorgung. Die Ausführungsbestimmungen der ärztlichen Honorierung wurden nahezu im Monatsrhythmus verändert und im Jahr 2011 schließlich im Rahmen des GKV-Finanzierungsgesetzes die Aussetzung des Honorarbezuges zur Morbiditätsentwicklung verkündet. Folge: Honorierung ambulanter Leistungen beliebig je nach Kassenlage und völlig losgelöst von jeglichem betriebswirtschaftlichen Bezug.
Das Versorgungsstrukturgesetz beseitigt ab dem Jahr 2012 wieder die zentralistischen bundeseinheitlichen Vorgaben bezüglich der Honorarverteilung, das heißt jede Landes-KV kann diesbezüglich machen was sie will: zunächst bei der RLV-QZV Systematik bleiben (überwiegender Teil der Landes-KVen), wieder zu Individualbudgets zurückkehren (Thüringen, Rheinland-Pfalz) oder etwas völlig neues ausdenken. Vielleicht werden auch das Konstrukt der Kostenerstattung und die Einzelleistungsvergütung reanimiert.
Fazit der Umbrüche in der ambulante Chirurgie: Ambulanter Chirurg – Quo vadis
- Abschaffung des ambulanten freiberuflichen Facharztes wird weiter forciert.
- Eine reine chirurgische GKV-Einzelpraxis ist nicht mehr wirtschaftlich existenzfähig.
- Die ambulante chirurgische Grund- und Regelversorgung ist gefährdet.
- Das Versorgungsstrukturgesetz löst die Probleme nicht.
- MVZs lösen die Probleme nicht wirklich.
- KV-Zulassung und Bedarfsplanung verlieren ihre dominierende Honorarbedeutung bei der Standortwahl.
Der freiberufliche Chirurg in Einzelpraxis und/oder Kooperation ist jedoch prädestiniert Umbrüche zu überwinden, da er den potentiellen Vorteil freier Entfaltungsmöglichkeit, Flexibilität und Unabhängigkeit hat und alternativlos aus fachlicher und medizinökonomischer Sicht ist. Dazu ist es erforderlich, dass er
- fachlich up to date,
- kooperativ,
- berufspolitisch interessiert ist
und sich auch als Unternehmer begreift, Risiken erkennt und minimiert sowie Chancen nutzt.
Vision
Der entscheidende Umbruch wäre jedoch, wenn sich die Chirurgen, egal ob in Klinik, Universität oder Ambulanz, darauf besinnen würden, das es einen Patienten gibt, der sich mit seinem Leiden in ihre Obhut begibt und sie berufen sind mit dem Ziel der Heilung, Linderung oder Bewahrung vor Sekundärschäden, den Kern des Leidens zu diagnostizieren, konservative oder operative Behandlungsmöglichkeiten im Sinne des Patienten abzuwägen und eine adäquate chirurgische Therapie bis zur Genesung durchzuführen bzw. zu gewährleisten – und sich nicht nur auf die operative Prozedur zu reduzieren bzw. reduzieren zu lassen.
Diese Berufung setzt jedoch ärztliche, nicht unbedingt ökonomische, Freiberuflichkeit und Therapiefreiheit eng verbunden mit der fachlichen sowie ärztlich geprägten ökonomischen Definition wer-was-wo-wie behandelt voraus. Dies bedarf eines gewaltigen sektorenübergreifenden Arbeitsaufwandes in Kliniken, Praxen, Universitäten Fachgesellschaften und Berufsverbänden. – Packen wir es an – es ist vielleicht unsere letze Chance, die Chirurgie in ihrer Schönheit, Vielfältigkeit, Komplexität und spezifischen Individualität zu bewahren und um weitere Umbrüche perspektivisch zu meistern.
Der Artikel basiert auf einem Vortrag im Rahmen der Teupitzer Gespräche im September 2012, welcher aktuell ergänzt wurde.
Literatur und Quellennachweise auf Anfrage beim Verfasser.












 Abb.1
Abb.1