Vorwort
Liebe Kolleginnen und Kollegen,
schon immer wurde die Chirurgie von einem starken Innovationsdrang angetrieben. Viele Meilensteine der medizinischen Entwicklung lassen sich auf die unermüdliche Gier nach Verbesserung zurückführen, die schon viele Granden unserer Zunft beseelte und noch heute zentraler, leidenschaftlicher Bestandteil des Fachs ist. Doch nicht jede Weiterentwicklung ist auch gleichzeitig ein Fortschritt. Nur weil es geht, muss es nicht besser sein. Manche Trends wie die Laparoskopie schlagen nachhaltig durch, andere wie NOTES verdämmern nach kurzem Glanz als Mauerblümchen. Die robotische Chirurgie ist ein solcher Trend, dessen Schicksal aber noch nicht entschieden ist. Unter dem Druck von Innovation, Konkurrenz und Marketing der Industrie fällt es bei dem Thema Robotik nicht leicht, sich zwischen „Speerspitze“ und „Ewiggestrigem“ zu entscheiden, auch wenn oder besser gerade, weil die bisherigen Forschungsergebnisse keine klare Richtung vorgeben. Der vorliegende Erlebnisbericht zur Einführung der robotischen Chirurgie in einem Versorgungskrankenhaus kann da leider auch nur ein Zwischenfazit bieten. Doch vielleicht erleichtert er doch dem einen oder anderen die Entscheidung, Neues zu wagen oder eben auch mal zu lassen. So oder so – zweifellos geht Robotik im Operationssaal uns alle an!
Spannende, erhellende Lektüre wünschen
Prof. Dr. med. C. J. Krones und Prof. Dr. med. D. Vallböhmer
Im politisch gewollten Wettbewerb um die Patientenaquise stellt sich nach den Universitäten auch für viele außeruniversitäre viszeralchirurgische Kliniken in Deutschland die Frage nach dem Einstieg in die Robotik. Während in den Universitäten die wissenschaftliche Evaluation neuer Operationsmethoden grundsätzlich eine wichtige Rolle spielt, steht in den Versorgungskrankenhäusern dabei klar der konkurrierende Innovationsdruck im Vordergrund. Des Weiteren erfordern die hohen Kosten in Anschaffung und Unterhalt eine Auslastungsoptimierung.
Vielfach existieren Robotersysteme bereits in den urologischen Kliniken, die in Deutschland nahezu flächendeckend bereits über ein DaVinciTM-System verfügen. Schrittweise werden deshalb seit ca. 15 Jahren zunehmend auch gynäkologische und viszeralchirurgische Kliniken als Nutzer der kosten- und zeitintensiven Robotiksysteme gewonnen, um Aufwand und Ausgaben zumindest auf mehrere Kliniken zu verteilen. Als Folge präsentieren mittlerweile zahlreiche Chirurgen ihre robotischen Erfahrungen bei zunehmend anspruchsvollen Indikationen auf Kongressen und Workshops. Diese Entwicklung verstärkt den Eindruck, dass eine moderne Viszeralchirurgie robotische Operationen geradezu anbieten muss, möchte sie ein innovatives Image im Wettbewerb aufbauen, pflegen und behalten. So vehement viele Patienten ihre Vorbehalte gegen die sogenannte „Apparatemedizin“ äußern, so sehr suchen sie trotzdem Kliniken mit ausgeprägtem Innovationsimage auf.
Sicher ist der reine Marketingfaktor allein keine langfristig überzeugende Triebfeder für die Einführung neuer Operationstechniken. Doch manchmal überrollt die technische Möglichkeit die wissenschaftliche Evidenz. Und so lässt die Marktentwicklung in der robotischen Chirurgie Trends erkennen, die stark an die Einführung der Laparoskopie erinnern. In der aktuellen Literatur existiert bis heute keinerlei Evidenz, dass robotische Operationen den konventionellen minimal-invasiven Operationstechniken überlegen sind. Diese Datenlage kennen wir aus den Anfängen der minimalinvasiven Chirurgie (MIC) und dennoch konnte die Laparoskopie sich sehr schnell flächendeckend etablieren. Der anfänglich nachhaltig geforderte, wissenschaftliche Nachweis eines messbaren und statistisch nachweisbaren Vorteils der MIC gegenüber konventionell durchgeführten Eingriffen wurde in fast allen Parametern erst zu einem Zeitpunkt nachgeliefert (oder auch gar nicht gefunden), zu dem die Operationstechnik bereits fester Bestandteil des chirurgischen Alltags geworden war.
Letztlich hatten die Patienten zu Fuß entschieden, welches Verfahren sie in Anspruch nehmen wollten. Die postulierten Vorteile der Minimalisierung des Zugangstraumas, die vermeintlich raschere Rekonvaleszenz bei gleicher Sicherheit und die kleinen Narben sowie eine ordentliche Portion naiver Technikgläubigkeit waren letztlich ausschlaggebend. Die höheren Kosten, welche die minimalinvasive Chirurgie im Vergleich zur offenen Technik erzeugt, hat dann der Marktdruck absorbiert. Sie werden mittlerweile nicht mehr hinterfragt, sondern als systemimmanent akzeptiert. Eine ähnliche Entwicklung könnte die Robotik in den nächsten Jahren zeigen.
Wir möchten deshalb in diesem Zwischenfazit unsere bisherigen Erfahrungen beim Einstieg in die Robotik teilen. In unserem kommunal geführten 600-Betten-Klinikum der Zentral- und Schwerpunktversorgung existiert keine Urologie. Daher war der Druck, ein Robotiksystem zu erwerben, bislang geringer als an vielen anderen Orten. Dagegen gab es jedoch Bestrebungen der thoraxchirurgischen Klinik, einen Operationsroboter am Klinikum zu etablieren. Die Kliniken für Viszeralchirurgie und für Thoraxchirurgie stellten daher im ersten Schritt einen Projektplan zur Einführung eines Robotiksystems auf.
Vorbereitung
Folgende Themenkomplexe waren vor Beginn des Robotik-Projektes zu klären:
- Datenlage: Wie ist der aktuelle Kenntnisstand zur Robotik? Sind die Systeme sicher und alltagstauglich? Existiert publizierte Evidenz, dass Patienten und/oder Operateure im Vergleich zur minimal-invasiven Operation profitieren?
- Spektrum: Welche Operationen sollen mit dem Robotiksystem durchgeführt werden? Welche Kliniken sollen beteiligt sein?
- Strategie: Welche Ziele sollen mit der Robotik verfolgt werden? Soll eine strategische Entscheidung für die Robotik gefällt werden? Welche Rolle spielt der Marketingeffekt? Lässt sich mit der Robotik eine Steigerung der Attraktivität des Klinikums erreichen? Trägt die Robotik in einem kompetitiven Umfeld zur Patienten- und Erlössicherung bei?
- Kosten: Ist allen Beteiligten klar, dass Robotik (zunächst) kostenintensiv ist? Soll eine Kosten-Nutzen-Rechnung unter Betrachtung der Anschaffungskosten und Unterhalts- und Verbrauchskosten erfolgen?
- Zukunft: Welche Möglichkeiten der Weiterentwicklung des Systems existieren, z. B. Image-guided Surgery, vollautonome Systeme? Wie sicher wird das gewählte Robotikunternehmen im kompetitiven Umfeld fortbestehen und das System auch langfristig warten können?
Nachdem die Kernfragen ausführlich diskutiert und in einem Projektplan verankert worden waren, bildeten wir ein ärztlich-pflegerisches Team, das sich die Kompetenz zur Durchführung robotischer Operationen auf Kongressen und Workshops, bei Hospitationen und auf speziellen Trainingskursen erwarb.
Folgende Punkte mussten im Vorfeld geklärt sein, bevor das Robotiksystem am Klinikum eingeführt werden konnte:
- Erstinformation der Geschäftsführung, transparente Kostenschätzung
- Festlegung eines favorisierten Systems, Bewertung der Alternativen
- Referenzbesuch beim Hersteller und in einer Referenz-Klinik
- Erstellung eines Projektplans incl. Zeitplan
- Zusammenstellung eines Robotik-Teams, Benennung von Ansprechpartnern, regelmäßige Informationen:
–Beteiligte operative Kliniken
–Geschäftsführung, Einkauf, Medizin-Controlling
–OP-Manager, Anästhesie, Anästhesie-Pflege
–OP-Pflege
–Medizin-Technik
–Hygiene-Team
–Sterilisation
–Medizin-Controlling
–Extern: technischer und strategischer Ansprechpartner der Firma
–Zentrum-Koordination/Register/Begleitstudien - Finanzierung klären, evtl. Sponsoren suchen
- Operationsspektrum festlegen (mit leichten Eingriffen starten, Schwierigkeitsgrad steigern)
- Mögliche Operationszahlen kalkulieren
- Kosten kalkulieren (Anschaffungskosten, Folgekosten, Servicegebühr, Fallkosten, Lizenzkosten, Ausbildungskosten für OP-Team, Proctor-Kosten für OP-Begleitung)
- Finanzierungsmodell klären (Rabatte, Mietkauf, Leasing)
- Installierbarkeit im OP prüfen (Größe mind. 35m2, Preinstall-Check)
- Sonstiges: Versicherung klären, Robotik-Aufklärung formulieren
- Simulationsprogramme für Operationen nutzen
- Checkliste mit Bewertungskriterien für die Anschaffung festlegen
- Welche Begleitprojekte sollen laufen? Aufklärungen? Ethik-Voten einholen
Umsetzung
Die Entscheidung fiel für das System SenhanceTM (TransEnterix Inc., Morrisville, North Carolina, U.S.A.) mit zunächst drei von vier möglichen Roboterarmen. Das System ermöglicht über eine „offene Plattform“ die Nutzung des eigenen Videosystems, der Ports und der gewohnten, neuerdings auch abwinkelbaren Instrumente (3 mm und 5 mm), die über Adapter magnetisch an die Arme angedockt werden [1]. Der Operateur steuert die Kamera mit seinen Augen- und Kopfbewegungen über einen Eye-Tracker. Über ein Forced Feedback erhält er vom System die Rückmeldung über seine Zug- und Druckkräfte auf das operierte Gewebe (siehe Abb. 1). Das System SenhanceTM erhielt als zweites medizinisches Operationssystem das CE-Zertifikat und wird seit 2017 weltweit angewendet. Verschiedene Fallberichte zeigten die sichere Anwendbarkeit in der Viszeralchirurgie (Hernien, Cholezystektomie, Fundoplicatio, Dickdarmchirurgie, bariatrische Chirurgie), Gynäkologie und Urologie [2–5]. Die klinischen und medizintechnischen Daten werden nach Patienteneinwilligung prospektiv in einer internationalen Begleitstudie (TRUST) erfasst.
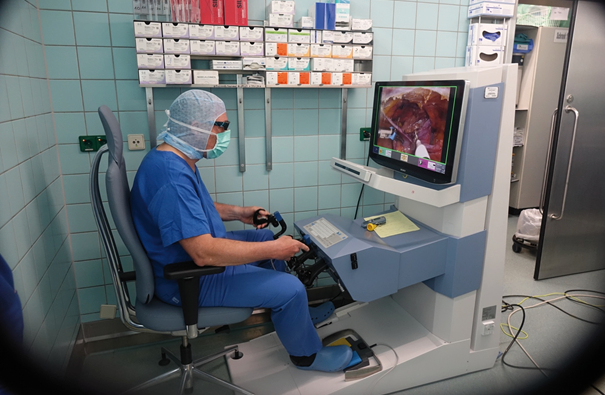
Abb. 1: Konsole des robotischen Senhance-Systems. Zu erkennen sind die entspannte Sitzhaltung des Operateurs, der Eye-Tracker (schwarzer Balken unterhalb des Monitors), das Bedienungsdisplay am unteren Bildschirmrand, und die Handles mit Forced Feedback, die analog zu MIC-Handstücken bedient werden. Operation: TAPP.
Nachdem die räumliche, personelle und finanzielle Umsetzbarkeit geklärt war, konnte das ausgewählte Robotersystem Anfang Januar 2020 im Klinikum installiert werden. Das Team wurde sowohl im Trainingslabor des Herstellers als auch vor Ort intensiv geschult. Anfang Februar 2020 konnten die ersten Operationen unter Assistenz eines mit dem System erfahrenen Proctors (Aufsicht) erfolgen, wir starteten mit Leistenhernien, Cholezystektomien, Fundoplicationes und einem Lungeneingriff. Bis August 2020 konnten 47 robotische Eingriffe durchgeführt werden. Die Eingriffszeiten lagen, bedingt durch die Einstellung der Operationsarme und der Lernkurve des Operateurs, anfangs deutlich über den Zeiten der herkömmlichen minimalinvasiven Operationen, waren mit zunehmender Erfahrung jedoch rückläufig. Ernsthafte Komplikationen traten durch die Nutzung des robotischen Systems nicht auf; einmal kam es zu einem technischen Ausfall eines Roboterarmes, der Eingriff wurde konventionell minimalinvasiv beendet. Ein anderes Mal wurde eine unter Antikoagulation stehende bariatrische Patientin acht Stunden nach robotisch assistierter Schlauchmagenanlage revidiert, um eine kleinere Blutung im OP-Situs zu stillen. Der nachfolgende Verlauf blieb unkompliziert.
Der operative Projektplan beinhaltete drei Schwierigkeitsstufen:
- Stufe 1: Leistenhernie, Cholezystektomie
- Stufe 2: Fundoplicatio, Sigmaresektion, Magenresektion
- Stufe 3: Rektumchirurgie, einfache Leber- und Pankreasresektion
Aktuell wurde im Klinikum Esslingen die Stufe 2 erreicht. Die Eingriffe der Stufe 1 sind nach unserer Einschätzung als robotische Lehreingriffe zu betrachten, da bei der bisherigen Erlössituation auch in Zukunft keine Kostendeckung zu erzielen sein wird (s. u.). Bei jeder Stufe ist der chirurgische Proctor im OP anwesend und assistiert dem Team. Außerdem ist bei allen neuen Operationen ein medizintechnischer Spezialist des Robotikunternehmens vor Ort anwesend, um bei der hohen technischen Komplexizität den reibungslosen Betrieb sicherzustellen und Hilfestellung bei der Einstellung der Roboterarme zu leisten. Schrittweise wurden mittlerweile zehn Pflegekräfte und sechs Chirurgen in der Handhabung des Systems geschult. Wesentliche neue Lernschritte, auch für die chirurgische Assistenz, waren das sterile Einpacken und Einstellen der drei Roboterarme (vergleichbar mit der Handhabung eines Röntgen-C-Bogens) sowie das Andocken und Ausrichten der Kamera und der Operationsinstrumente (siehe Abb. 2).
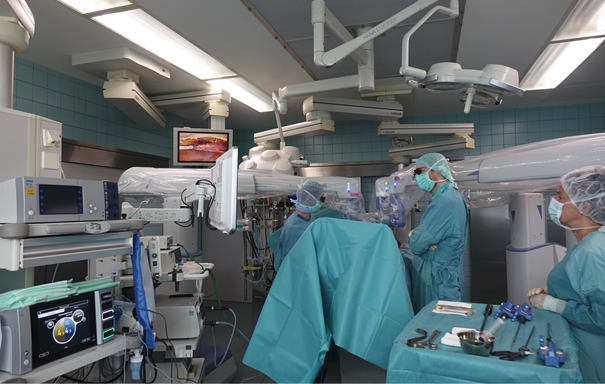
Abb. 2: Ausrichtung der Roboterarme des robotischen Senhance-Systems. Zu erkennen sind die drei separat stehenden Roboterarme, die Magnet-Andockung der Instrumente und die Position des assistierenden Personals. Operation: TAPP.
Kosten
Es wurde eine 14 Monate dauernde Erprobungsphase mit ca. 120 Eingriffen im Sinne einer Unternehmenspartnerschaft vereinbart, in der die drei genannten Schwierigkeitsstufen durchlaufen werden sollen. Parallel werden die Verbrauchskosten, die Erlöse und die Systemhandhabung in der Praxis analysiert, um am Ende der Erprobungsphase über eine definitive Anschaffung entscheiden zu können. Die zu betrachtenden Kosten bestehen aus den Anschaffungskosten (ca. 1,8 Mio. € für ein dreiarmiges System; Abschreibung über sieben Jahre), den Personalkosten (ein Chirurg an der Konsole, ein Chirurg und eine Pflegekraft am OP-Tisch) und den Verbrauchs- und Service-/Wartungskosten. Letztere werden auch durch die Verwendung der Ultraschallmesser und der abwinkelbaren Instrumente beeinflusst.
Es empfiehlt sich, bereits bei Vertragsabschluss eine detaillierte Kostentransparenz (Rabatte, Lizenzkosten, Serviceumfang, Ersatzbeschaffung, Systemerweiterung, Schulungskosten) herzustellen. Für das SenhanceTM-System liegen allerdings noch keine systematischen, praxisrelevanten viszeralchirurgischen Kostenanalysen vor. Jedoch sind durch das Konzept der „offenen Plattform“ mit Verwendung der klinikeigenen Videosysteme und Ports um ca. 30 bis 40 Prozent geringere Kosten als bei einem da VinciTM-System zu erwarten. In der randomisierten, multizentrischen ROLARR-Studie zur robotisch-assistierten Rektumresektion wurden 2017 Anschaffungskosten von 510.000 bis 2,125 Mio. € (Umrechnungsfaktor 1 US$ = 0,85 €) und jährliche Unterhaltskosten von 68.000 bis 144.400 Euro zuzüglich des Verbrauchsmaterial angegeben. Bei einer System-Laufzeit von sieben Jahren wurden daraus robotische Fixkosten von 1.370 Euro (plus Verbrauchsmaterial!) errechnet [6]. Damit wäre im aktuellen DRG-System eine Kostendeckung auch für die Rektumresektion kaum realisierbar. Ziel sollte in der Viszeralchirurgie sein, dass in Zukunft robotisch unterstützte Verfahren bei komplexeren viszeralchirurgischen Eingriffen („ab Rektumresektion aufwärts“) zumindest kostendeckend angeboten werden können. Weitere Kliniken wie die gynäkologische und die kinderchirurgische Klinik könnten nach entsprechendem Training sukzessive in die robotische Chirurgie integriert werden. Eine Erweiterung des Systems um einen weiteren robotischen Arm sowie um eine navigierte Bildgebung (Image-Guided Surgery) wären denkbar.
Zwischenfazit
- Der Einstieg in das robotische Operieren kann in einer viszeralchirurgischen Klinik nach gründlicher Vorbereitung innerhalb von einem Jahr realisiert werden.
- Das gewählte SenhanceTM-System ist sicher zu handhaben und unter Anleitung bei fundierten minimalinvasiven Vorkenntnissen als „digitale Laparoskopie“ gut erlernbar. Die Operationszeiten verlängern sich.
- In einem Projektplan sollten mehrstufige Schwierigkeitsgrade der robotisch geplanten Operationen definiert werden, die sich das Team dann unter Assistenz eines Proctors schrittweise erarbeitet.
- Möglichst mehrere Disziplinen (z. B. Urologie, Gynäkologie, Thoraxchirurgie, Kinderchirurgie) sollten in das Projekt strukturiert eingebunden werden, um die Kosten zu verteilen und das System sinnvoll auszulasten.
- Die Finanzierung der Anschaffungs- und der Folgekosten muss im Vorfeld geklärt werden, ggf. sind potentielle Sponsoren einzubinden.
- Projektbegleitend sollte eine fortlaufende Aufwands- und Kostenanalyse sowie eine qualitätssichernde Dokumentation durchgeführt werden, auf deren Basis nach einem definierten Zeitraum schließlich eine Kaufentscheidung getroffen werden kann.
Literatur
[1] Montlouis-Calixte J, Ripamonti, B, Barabino G, et al., Senhance 3-mm robot-assisted surgery: experience on first 14 patients in France, J Robot Surg 2019 Oct;13(5):643-647. Epub 2019 Apr 5.
[2] Schmitz R, Willeke F, Barr J, et al., Robotic Inguinal Hernia Repair (TAPP) First Experience with the New Senhance Robotic System, Surg Technol Int 2019, May 15;34:243-249
[3] Schmitz R, Willeke F, Darwich I, et al., Robotic-Assisted Nissen Fundoplication with the Senhance Surgical Robotic System: results and technical aspects; J Robotic Surg 2019 Nov 10;35:113-119.
[4] Darwich I, Stephan D, Klöckner-Lang M, et al., A roadmap for robotic-assisted sigmoid resection in diverticular disease using a Senhance® Surgical System: Technical Aspects and Early Results; J Robotic Surg 2019, https://doi.org/10.1007/s11701-019-00980-9
[5] Melling N, Barr, J, Schmitz R, et al., Robotic cholecystectomy: first experience with the new Senhance robotic system, J Robot Surg 2019 Jun;13(3):495-500
[6] Jayne D, et al., Effect of Robotic-Assisted vs Conventional Laparoscopic Surgery on Risk of Conversion to Open Laparotomy Among Patients Undergoing Resection for Rectal Cancer: The ROLARR Randomized Clinical Trial, JAMA 2017 Oct 24;318(16):1569-1580
Staib L: BDC-Praxistest: Robotik in der Chirurgie – Zwischenfazit eines außeruniversitären Versorgers. Passion Chirurgie. 2020 November; 10(11): Artikel 05_01.


















