Vorwort
Ambulante Operationen und Interventionen patientengerecht vorantreiben – aber wie?
Liebe Kolleginnen und Kollegen,
im März dieses Jahres hatten wir in einem BDC-Praxistest bereits über die ersten Vorzeichen des lang angekündigten IGES-Gutachten zur Neuregelung des AOP-Katalogs berichtet. Und jetzt ist es endlich soweit: auf ganzen 295 Seiten wird uns im neuen AOP-Gutachten von IGES aufgezeigt, was im Bereich ambulant durchführbarer Operationen und stationsersetzender Eingriffe/Behandlungen denn so alles möglich ist.
Die Kernaussage des Gutachtens: der AOP-Katalog kann um fast 2.500 Eingriffe erweitert werden, fast doppelt so viele wie bisher. Dies könnte die Krankenhauslandschaft in Deutschland in der Tat komplett verändern.
Nach Veröffentlichung des Gutachtens waren die Lobgesänge z. B. des GKV-Spitzenverbandes nicht zu überhören. Nimmt also der Ambulantisierungs-Hype jetzt erst richtig Fahrt auf und alles wird gut?
Natürlich ist die Erweiterung des ambulanten Potenzials ausdrücklich zu befürworten, doch sollten Faktoren, wie z. B. Patientensicherheit, Praktikabilität oder die Endverantwortung der behandelnden Ärzte unbedingt in der Diskussion berücksichtigt werden. Denn eigentlich steht doch der Patient im Mittelpunkt, und irgendwelche Algorithmen haben bisher noch nie ärztliche Entscheidungen ersetzt.
Entsprechend danken wir Professor Billing, dass er sich durch die fast 300 Seiten durchgekämpft hat und uns die wesentlichen Punkte des Gutachtens näherbringt. Und wie vor sechs Monaten heißt die Devise: unbedingt einmischen!
Erhellende Lektüre wünschen
|
Prof. Dr. med. C. J. Krones
|
und |
Prof. Dr. med. D. Vallböhmer
|
Da ist es also, das neue AOP-Gutachten von IGES. Der Inhalt könnte die Krankenhauslandschaft in Deutschland nachhaltig verändern. Erfreulicherweise wurde das Gutachten komplett veröffentlicht. Der Interessierte kann sich die Ergebnisse je nach Ausmaß des Interesses auf einer zweiseitigen Zusammenfassung des IGES-Geschäftsführers, Dr. Martin Albrecht, zu Gemüte führen. Ansonsten gibt es eine Kurzfassung auf 21 Seiten oder die Vollversion für Hardcore-Interessierte oder Betroffene auf 295 Seiten und mit verschiedenen Anhängen mit den eigentlich wichtigen Details (Abb.1). Die Vertreter der wissenschaftlich medizinischen Fachgesellschaften wurden dankenswerterweise bereits am 10.5.2022 in der gemeinsamen DRG-Kommission von AWMF und Bundesärztekammer von den wesentlichen Autoren des Gutachtens, Herrn Dr. Albrecht und Prof. Dr. Mansky persönlich informiert.
Wichtiges Hintergrundwissen
Im MDK-Reformgesetz hat der Gesetzgeber auf Betreiben von Herrn Spahn eine massive Ambulantisierung gefordert und eine substanzielle Erweiterung des AOP-Katalogs beschlossen. Der Katalog sollte außerdem um stationsersetzende Behandlungen und stationsersetzende Eingriffe ergänzt werden. Dieser Auftrag ging an die Selbstverwaltung, d. h. den GKV-Spitzenverband, die Deutsche Krankenhausgesellschaft und die Kassenärztliche Bundesvereinigung. Diese beauftragten das IGES Institut mit der Gutachtenerstellung. Damit sollte die Grundlage für das weitere Vorgehen der Selbstverwaltung geschaffen werden.
Im Gutachtenauftrag waren vier thematische Module vorgegeben:
- internationaler Vergleich
- Status quo in Deutschland
- Leistungen für die Erweiterung des Katalogs
- Schweregrad-Differenzierung
Explizite Aufgabe des IGES waren:
- Möglichst umfassende Ambulantisierung
- Vermeidung häufiger Anlässe für Abrechnungsprüfungen in Kliniken (!)
Abb. 1: Von IGES im Netz zur Verfügung gestellte Dokumente https://www.iges.com/kunden/gesundheit/forschungsergebnisse/2022/erweiterter-aop-katalog/index_ger.html
Zu den Ergebnissen des Gutachtens: Die vier Module
Modul 1: Internationaler Vergleich
In den analysierten europäischen Ländern erfolgte die Ambulantisierung überwiegend am Krankenhaus. Es wurden Incentives vor allem durch finanzielle Anreize gesetzt. Die Idee einer Zwangsambulantisierung wurde, soweit erkennbar, nirgends umfassend verfolgt oder erbrachte jedenfalls keine erkennbaren Erfolge.
Interessant und völlig unvergleichbar ist das Beispiel USA: Unter ambulanter Behandlung werden dort auch Behandlungen mit bis zu zwei Übernachtungen subsummiert! Das dortige System ist im Wesentlichen durch ökonomische Interessen getriggert.
Modul 2: Erfassung des Status quo
Bemerkenswert: Es existiert in Deutschland keine eindeutige AOP-Statistik. Aufgrund erheblicher Datenlücken sind Aussagen zu den derzeit erbrachten AOP-Leistungen unvollständig.
Modul 3: Empfehlungen für AOP-Katalog – neue Leistungen für die ambulante Erbringung
Konservative Behandlung mit Diagnostik
Einen sehr breiten Rahmen nehmen im Gutachten die Analysen und Empfehlungen zu zukünftigen stationsersetzenden Eingriffen und stationsersetzenden Behandlungen ein. Hier sieht man offensichtlich ein erhebliches Erweiterungs- und Sparpotenzial. Diese Entitäten sind nicht Inhalte des vorliegenden Artikels, der sich spezifisch auf die Erweiterung des Katalogs für ambulant durchführbare Operationen bezieht.
| Ambulant durchführbare Operationen inklusive nicht operative Maßnahmen (= Interventionen) |
| Vermehrung der OPS-Codes um jeden Preis? Lesen Sie Ihre neuen Listen: IGES-Gutachten/Annex OPS-Empfehlungen |
Aufgabe der bisherigen Differenzierung
Bekanntermaßen sind diese Leistungen im bisherigen OP-Katalog differenziert in:
- Kategorie 1: Leistungen, die in der Regel ambulant erbracht werden können (> 90 %)
- Kategorie 2: Leistungen, bei denen sowohl eine ambulante als auch eine stationäre Behandlung möglich ist (geringeres Potenzial)
Von IGES wurde diese Differenzierung nun gestrichen. Schon durch diesen Willkürakt hat sich die Zahl der in Zukunft „verteidigungspflichtigen“ OPS-Codes etwa verdoppelt: Allein im Abschnitt 1 des bisherigen AOP-Katalogs gibt es 1.553 Leistungen der Kategorie 2! Darüber hinaus werden von IGES für den Bereich Operationen 2738 neue OPS-Codes und für den Bereich nicht operative Maßnahmen 276 neue Codes vorgeschlagen. Das bedeutet ein zusätzliches Plus von 54 % bei den Operationen und fast eine Vervierfachung bei den ‚Interventionen‘.
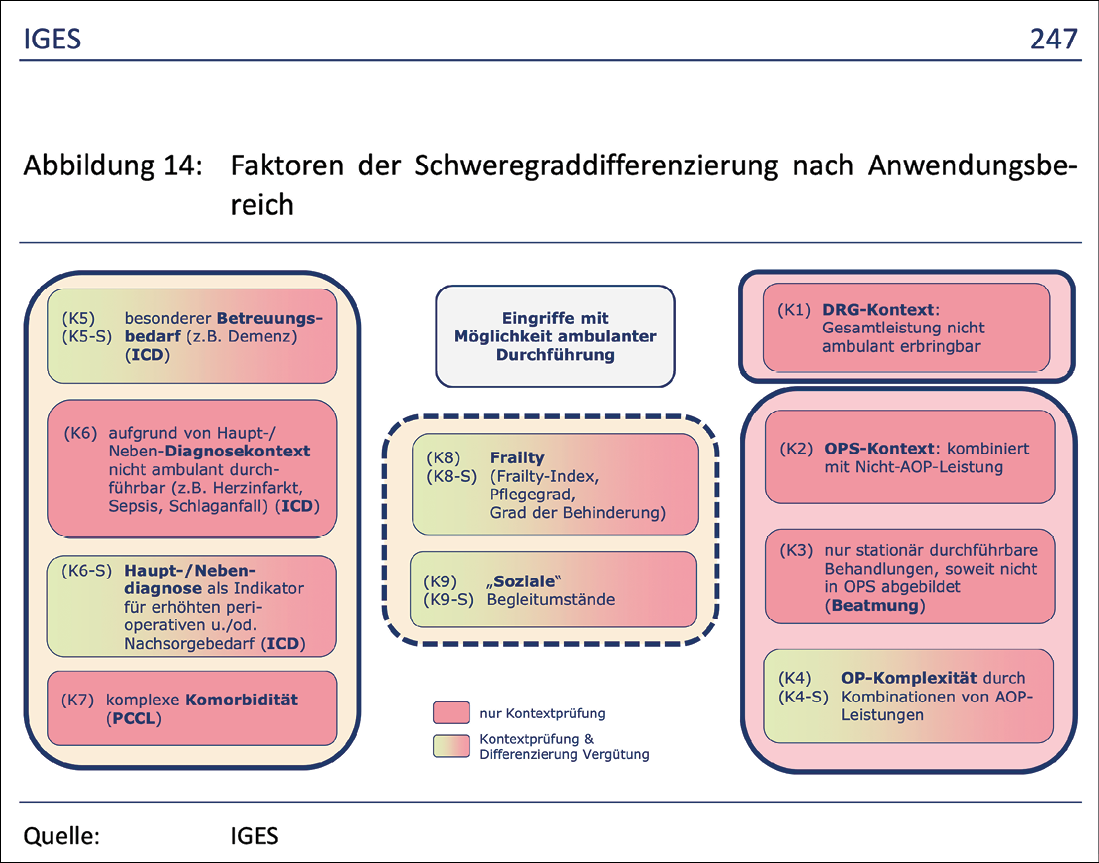
Abb. 2: IGES Konzept der Kontextprüfung
| Aufgenommen wurden laut IGES Leistungen, auch wenn nur ein geringes Ambulantisierungspotential „ab 5 %“ vermutet wurde. |
| Gutachtenauftrag war die „möglichst umfassende Ambulantisierung“ |
Modul 4: Schweregrad-Differenzierung
Keine Berücksichtigung von OPS-spezifischen Aspekten
Hier erfolgte lediglich eine globale Schweregradbetrachtung anhand von Diagnose-Codes, DRG-Tabellen und allgemeinen Patientenkriterien (Abb. 2). Eine prozedurenspezifische Analyse „war im Zeitrahmen des Gutachtens nicht möglich“. Die Gutachter formulieren: „Prozedurenspezifische Einschränkungen sind denkbar. Hier müssten entweder im OPS entsprechende Differenzierungen erfolgen oder möglichst regelbasierte Einschränkungen erarbeitet werden (Lernendes System)“.
Das Modul Schweregrad-Differenzierung erfasst somit ausschließlich Aspekte, die bezüglich der in Frage stehenden OPS-Codes unspezifisch sind. Die fachgebietsbezogene Ambulantisierungsproblematik bleibt außen vor. Die Gutachter gehen davon aus, dass die vorgeschlagene Kontextprüfung „differenzierter und konkreter als die bisherige zweistufige Einteilung und die G-AEP Kriterien sei und diese ersetzen könne“. Die Grundlage für diese Einschätzung wird nicht begründet und erschließt sich nicht. Den Gutachtern war offensichtlich nicht bewusst, dass die bisherige zweistufige Einteilung wesentlich auf die Frage: „Eingriff spezifisch höheres oder niedrigeres Ambulantisierungspotential“ abzielte.
Beteiligung der Fachgesellschaften
16 Fachgesellschaften erhielten von IGES Listen mit einigen der geplanten neuen OPS Codes. Der Auftrag war, diese binnen zwei Wochen als „prinzipiell ambulant durchführbar“ oder „nicht prinzipiell ambulant durchführbar“ zu kategorisieren. Eine Stellungnahme zur bisherigen Klassifikation in Kategorie eins oder zwei wurde nicht erfragt. Wie sich auf Nachfrage herausstellte, war die Idee, ambulantes Potenzial in OPS-Codes bis hinunter zu einem Potenzial ab 5 % zu erfassen. Es wurde also durchaus nicht, wie später im Gutachten formuliert, auf Prozeduren mit „hohem Potential“ abgehoben, worunter aus unserer Sicht ein Potential ab 90 % zu verstehen wäre. Den jetzt von IGES vorgelegten Tabellen kann man entnehmen, dass den Stellungnahmen der Fachgesellschaften zumindest nicht durchgehend gefolgt wurde.
Das Gutachten
Das AOP-Gutachten erreichte Ende März 2022 die Auftraggeber. Das Gutachten empfiehlt rund 2500 zusätzliche medizinische Leistungen für den AOP-Katalog, was annähernd einer Verdoppelung entspricht.
Dazu die Gutachter: Ein praktikables Prüfverfahren solle helfen, einen stationären Aufenthalt zu begründen. Die Patientensicherheit solle erhöht, aber auch unnötige Prüfverfahren für Kliniken verhindert werden. Das Gutachten soll den Partnern in der Selbstverwaltung Grundlagen für die Weiterentwicklung des AOP-Potenzials bieten.
Die relativ hohe Zahl neuer vorgeschlagener Leistungen sei ein potenzialorientierter Ansatz. Erfasst seien Leistungen, „die in der Regel ambulant versorgt werden könnten“.
Vor dem Hintergrund dieses obigen Ansatzes empfehlen die Gutachter ergänzende Prüfverfahren (Kontextprüfung), mit denen Kliniken fallindividuell begründen können, warum sie Patienten dennoch stationär behandeln müssten. Als Parameter hierfür werden erhöhte Krankheitsschwere, altersbedingte Risiken, soziale Umstände oder erhöhter Betreuungsbedarf angegeben (Abb.2). Einschränkend heißt es: Eine Kombination verschiedener ambulant durchführbarer Eingriffe könne eventuell eine ambulante OP praktisch unmöglich machen. Auch andere prozedurenspezifische Einschränkungen seien denkbar. Hier müssten entweder im OPS-Code entsprechende Differenzierungen erfolgen oder möglichst regelbasierte Einschränkungen erarbeitet werden (lernendes System). Dies sei im Zeitrahmen des Gutachtens nicht möglich gewesen.
Eingriffe mit besonderem Risiko, insbesondere Risiko von Nachblutung und besonderer Überwachungsbedarf seien von der ambulanten Leistungserbringung auszuschließen. Das Gutachten weist ausdrücklich auf die Notwendigkeit der Verfügbarkeit adäquater Nachsorgestrukturen für viele stationsersetzende Behandlungen hin. Soweit diese nicht gegeben seien, müssten soziale Begleitumstände und auch der Arztvorbehalt beachtet werden. Die konkrete Ausarbeitung solcher Umstände über die medizinischen Faktoren hinaus sei nicht Teil des Gutachtenauftrages und müsste durch die Selbstverwaltung und gegebenenfalls auch lokal erfolgen.
Reaktionen
Das Gutachten führte bei den Partnern der Selbstverwaltung zu erheblicher Ernüchterung. Erkennbar wurde hier nicht, wie erhofft, ein unmittelbar umsetzbares oder gebrauchsfertiges Konzept geliefert. Weder die DKG noch der GKV-Spitzenverband sahen zunächst eine zeitnahe Anwendbarkeit des vorgeschlagenen neuen Katalogs. Man neigt zu einem Innehalten und Überdenken. Der Gedanke, mit diesem Katalog die Prüfquote senken oder die Zahl der Streitfälle reduzieren zu können, wirkt unrealistisch, solange keine prozedurenspezifische Wertung und Einordnung durch die Fachgesellschaften erfolgt ist. Es wird von einem „Wahnsinn an Codes“ gesprochen. Es sei nun einige Kreativität gefragt.
Auch eine Einbeziehung von Patienten mit Betreuung über Mitternacht hinaus oder mit nächtlicher Betreuung in einem MVZ wäre längerfristig denkbar. In der Selbstverwaltung hält man die Idee einer zentralen Planwirtschaft unter Ausschluss der medizinischen Verantwortlichen derzeit eher nicht für erfolgversprechend. Zur Überprüfung der bisherigen Vorschläge werde es vermutlich zu einem Schiedsstellenverfahren kommen, was seinerseits wieder erhebliche Überraschungen bieten könnte. Für Eingriffe im Bereich der Hybrid-DRGs könnte man die untere Grenzverweildauer fallen lassen und damit erheblich MDK Prüfungen einsparen. DRGs mit hohem Kurzlieger-Anteil seien hierfür besonders prädestiniert. Von allen Beteiligten wird gesehen, dass relevante Veränderungen im AOP-Katalog frühestens zum 1.1.2023 realistisch sind. Die Umsetzung sei bei dem jetzigen Konzept absehbar sehr streitbefangen. Nun sollen vermehrt auch die Fachgesellschaften eingebunden werden. Die DKG will ein Positionspapier auf Basis entsprechender Workshops erarbeiten. Der BDC hat bereits eine kritische Stellungnahme erarbeitet und den Ansatz der Hybrid-DRGs favorisiert [3]
Aktueller Stand bei Redaktionsschluss: Extrem zeitnah, noch im August, soll im Konsens der Selbstverwaltung eine (relativ kleine?) Liste von Codes erstellt werden, die zum 1.1.2023 dem bisherigen Katalog hinzugefügt werden. „Die Einbeziehung der Fachgesellschaften sei aufgrund des extremen Zeitdrucks leider nicht möglich.“
Beispiel: Periphere arterielle Gefäßintervention – komplett ambulant?
Die Problematik kann gut am Beispiel der perkutanen arteriellen Gefäßinterventionen dargestellt werden:
Diese Eingriffe sind bisher aus gutem Grund sowohl für die ambulante wie auch für die stationäre Leistungserbringung vorgesehen, ohne dass hier eine Einzelfallbegründung für die stationäre Leistungserbringung erforderlich ist. Im bisherigen AOP-Katalog gibt es 19 OPS-Codes für diesen Bereich, die bis jetzt sämtlich mit der 2: „optional ambulant“ gekennzeichnet sind.
Gemäß den Vorschlägen des IGES würden all diese Codes „prinzipiell ambulant durchführbar“. Darüber hinaus wird vorgeschlagen, praktisch die gesamte interventionelle Gefäßtherapie in den AOP-Katalog aufzunehmen (24 weitere OPS-Codes)!
Derzeit werden diese Eingriffe in Deutschland nur an ganz wenigen Stellen und praktisch nie außerhalb des Krankenhauses ambulant erbracht. Ein wesentlicher Grund dafür ist das nicht geringe Komplikationspotenzial. Zur Frage der Komplikationsrate nach peripheren perkutanen Interventionen wurde kürzlich eine narrative selektive Literaturrecherche durchgeführt [1].
Ergebnisse
Die Komplikationsrate nach perkutanen Interventionen in der Behandlung der pAVK beträgt zwischen 1,0 und 18,1 %.
Es wurden eine Reihe von unabhängigen Risikofaktoren für das Auftreten von Komplikationen identifiziert. Hierzu zählen eingriffsunspezifische Faktoren, wie sie in der geplanten Kontextprüfung eingehen könnten. Von erheblich größerer Bedeutung sind aber gefäßspezifische Faktoren wie kritische Extremitäten-Ischämie, systemische Thrombolyse, Notfalleingriffe, Blutgerinnungsstörungen, Cumarin-Therapie, Nichtverwendung eines Verschlusssystems, Verwendung größerer Schleusensysteme, lange Durchleuchtungszeit, antegrade Punktion und Punktion der linken Leiste, Behandlung von Gefäßverschluss vs. Stenose.
Komplikationen nach perkutanen Interventionen werden in punktionsbedingte und systemische Komplikationen eingeteilt.
Circa 90 % der Komplikationen nach perkutanen Interventionen treten in den ersten 24 postinterventionellen Stunden auf. Patienten mit Komplikationen nach perkutanen Interventionen haben eine längere Verweildauer und werden mit höherer Wahrscheinlichkeit in Pflegeheime oder Anschlussheilbehandlungen entlassen.
Es existiert ein Zusammenhang zwischen dem Auftreten von Komplikationen nach perkutanen Interventionen und einem schlechteren Outcome mit gesteigerten Raten an 30-Tages- und Ein-Jahres-Mortalität sowie höherer Rate an Amputationen.
Eine qualifizierte Nachbeobachtung und sofortige Komplikationsbehandlung insbesondere von Nachblutungen und Gefäßfrühverschlüssen sind in den ersten 48 Stunden essenziell, um eine Patientenschädigung und Gliedmassenverlust zu verhindern.
Eine weitere Studie [2] ergab ähnliche Ergebnisse. Hierbei handelt es sich um eine multizentrische Beobachtungsstudie aus 32 deutschen und österreichischen Gefäßzentren, die Auswertung erfasst 1533 konsekutive und unselektierte Patienten. Auch in dieser Studie zeigt sich eine recht hohe Komplikationsrate:
- 9,3 % prozedurale Komplikationen
- 4,8 % postprozedurale Komplikationen, hier im Wesentlichen Gefäßverschlüsse, Blutungen und Dissektionen.
Eine multivariate Analyse analysiert die Bedeutung der einzelnen Risikofaktoren für die Mortalität.
Die peripheren Gefäßinterventionen sind Bestandteil der Weiterbildung von Gefäßchirurgen, Angiologen und Radiologen und werden im Wesentlichen von diesen erbracht. Die Präsidenten die drei zugehörigen Fachgesellschaften kamen kürzlich zu folgender
Schlussfolgerung
Komplikationen nach Interventionen sind nicht selten und durchaus vielfältig. Sie können schwerwiegende Folgen für den Patienten nach sich ziehen. Eine ambulante Leistungserbringung kann daher nur unter strengen Sicherheitskautelen und nur für ausgesuchte Patienten in Frage kommen.
Ein Ambulantisierungspotenzial sehen wir vor dem Hintergrund des oben Genannten daher allenfalls bei Gefäßinterventionen für unkomplizierte perkutane Interventionen bei gehfähigen Patienten mit gesicherter häuslicher Versorgung ohne zusätzliche Komorbidität (Wunde/DFS, Dialyse, Demenz, etc.).
Aus diesen Gründen ist bei der Durchführung peripherer Gefäßinterventionen auch zukünftig allenfalls fallweise ein Ambulantisierungspotenzial abhängig von Altersgruppe, Komorbidität, Ausprägungsgrad der pAVK und Komplexität der Eingriffe zu sehen. Entsprechend kann fallweise und nach ärztlicher Einschätzung von der stationären Behandlung abgewichen werden.
Wichtig ist dabei, dass eine Risikoeinschätzung durch den behandlungsführenden und damit verantwortlichen Arzt ex ante zu treffen ist. Eine Ex-post-Einschätzung gemäß beliebigen Standardkriterien erscheint nicht akzeptabel. Es ist klarzustellen, dass die Ziffer „2“ im AOP-Katalog bedeutet, dass nach diesen Kriterien „sowohl eine ambulante als auch eine stationäre Durchführung möglich ist“. Die Entscheidung diesbezüglich muss beim behandelnden Arzt liegen und sollte kein späteres Streitpotenzial bergen.
Zusammenfassend betreffen periphere Gefäßinterventionen eine hochkomplexe und multimorbide Klientel. Es besteht eine nicht unerhebliche Rate an relevanten und lebens- und extremitätenbedrohenden Komplikationen in den ersten postinterventionellen Tagen.
Sollte eine ambulante Versorgungsmöglichkeit für einzelne Patientengruppen vorgegeben werden, müssen die dauerhafte und lückenlose Nachbeobachtung der Patienten und ein kompetentes Komplikationsmanagement rund um die Uhr gewährleistet sein
Derzeit gibt es in Deutschland praktisch keine Zentren und keine Infrastruktur, die endovaskuläre Eingriffe außerhalb stationärer Einrichtungen oder Krankenhäusern ermöglicht.
Notabene
Perkutane periphere Gefäßinterventionen sind Bestandteil der Weiterbildung von Gefäßchirurgen, Angiologen und Radiologen. In Qualitätsregularien aus früheren Tagen ist die ambulante Gefäßintervention aber ausschließlich durch Radiologen zulässig. Für alle anderen Fachgruppen ergäbe sich damit ein „teilweises Berufsverbot“.
Lösungsansatz: Einführung von Hybrid-DRGs
Aufgrund der schon von IGES zutreffend formulierten Einschränkungen und Vorbehalte erscheint die vorgeschlagene AOP-Erweiterung in absehbarer Zeit nicht praxistauglich.
Wichtig erscheint nun insbesondere die Einbeziehung und Motivation der behandelnden Ärzte und Fachgesellschaften. Diese Idee scheint aber bei der Selbstverwaltung schon wieder in den Hintergrund zu rücken: „zu umständlich, zu zeitaufwendig …“
Bereits im Vorfeld entstanden und auch im Koalitionsvertrag erwähnt sind Hybrid-DRGs. Das Prinzip: Zunächst soll eine einheitliche Vergütung für die stationäre wie auch ambulante Leistungserbringung in der Größenordnung der bisherigen DRGs erfolgen. Es könnte dann im Weiteren eine empirische Kostenkalkulation in bewährter Weise durch das InEk erfolgen. Daraus wäre eine differenzierte Vergütung für jeweils ambulant oder stationär erbrachte Fälle abzuleiten. Durch eine zunächst gleich hohe Vergütung würde es den Krankenhäusern und Ärzten ermöglicht, die jeweils geeignete Behandlungsmodalität nach medizinischen Erfordernissen frei zu wählen. Ein derartiges Konzept wurde bereits im Vorfeld von Fachgesellschaften vorgeschlagen und wird auch vom BDC favorisiert. Der kritische Punkt, dass Patienten möglicherweise wider besseres Wissen und entgegen ärztlicher Einschätzung ambulant behandelt werden müssten, wäre minimiert. Die Ambulantisierung könnte im Gegenteil von Seiten der behandelnden Ärzte zielgerichtet im Sinne des Patientenwohls getriggert werden. Die Knappheit der Personalressourcen im Krankenhaus ergibt zusätzlichen Anreiz. Der BDC hat sich mit dem Thema bereits näher befasst [3].
Bewertung
Eine Erweiterung des ambulanten Potenzials ist nachdrücklich zu befürworten und anzustreben. In Zeiten des Fachkräftemangels und der beschränkten finanziellen Ressourcen ist das Konzept essenziell.
Von hoher Bedeutung sind allerdings:
- Patientensicherheit
- Praktikabilität
- Minimierung von Kontrollbedarf und Streit.
- Ärztliche Therapieentscheidung
Lösungsansatz
Aus Sicht der Fachgesellschaften wäre (wie bisher) die Untergliederung hilfreich in:
- Prozeduren mit hohem ambulanten Potenzial (größer 90 %) und
- Prozeduren mit geringerem Potenzial.
Dann sollten zunächst für die erste Gruppe zusätzlich zu den Faktoren der Kontextprüfung prä- und perioperative Kriterien beziehungsweise Ausschlusskriterien für die ambulante Leistungserbringung festgelegt werden. Diese Festlegung wird sinnvollerweise fachspezifisch durch die entsprechenden Fachgesellschaften in Absprache und Kooperation mit dem MD erfolgen. Beispiele für eine derartige gute, sinnvolle und zielführende Kooperation liegen im Bereich der Kardiologie aber auch der Gefäßchirurgie und Intervention in Hessen vor.
Zwischenzeitig erscheint die Einführung von Hybrid DRGs (mit ausreichender Vergütung) hilfreich.
Zentrale Punkte
- Das IGES Gutachten ist ein Konzept, keine fertige Lösung.
- Das Konzept „Möglichst viele neue OPS Codes“ war nicht hilfreich.
- Besser: OPS mit hohem ambulanten Potential.
- Die Kontextprüfung greift zu kurz.
- Algorithmen ersetzen keine ärztliche Entscheidung.
- Der Patient im Mittelpunkt.
- Der behandelnde Arzt in der Endverantwortung.
Literatur
[1] Heller, Meisenbacher, Dovzhanskiy, Uhl, Billing, Böckler, Komplikationen nach perkutanen Interventionen in der Therapie der pAVK, Gefaesschirurgie 2021.26:219-224
[2] Karl-Ludwig Schulte, David Hardung, Christiane Tiefenbacher, Thomas Weiss, Ulrich Hoffmann, Klaus Amendt, Gunnar Tepe, Lothar Heuser, Andras Treszl, Hans-Joachim Lau, Thomas Pfannebecker, Karl Wegscheider, Real-world outcomes of endovascular treatment in a nonselected population with peripheral artery disease – prospective study with 2-year follow-up, Vasa (2019). 48, 433–441
[3] Friederike Burgdorf, Ambulantes Operieren.–Zukunft oder Irrweg? Passion Chirurgie 6/II/2022
Billing A: BDC-Praxistest: Ambulante Operationen und Interventionen patientengerecht vorantreiben – aber wie? Passion Chirurgie. 2022 Juli/August; 12(07/08): Artikel 05_01.





















