26.01.2018 Viszeralchirurgie
Akute Appendizitis bei intestinaler Malrotation

Die Erstautorin ist Emilia Strungaru, Medizin-Studierende im sechsten Studienjahr, die den vorgelegten Fall im Rahmen ihres obligatorischen chirurgischen PJ-Tertials wissenschaftlich erarbeitete.
Bei Vorstellung eines Patienten mit Symptomen eines akuten Abdomens muss man klinisch, laborchemisch sowie bildmorphologisch einige Organsysteme hinsichtlich eines Krankheitsgeschehens abklären. Nichtsdestotrotz kann die Ursache dessen eine recht seltene sein, wie es beispielsweise bei einer intestinalen Malrotation der Fall ist. Das stellt besondere Anforderungen an die Diagnostik(er) und ChirurgInnen und erschwert das Erkennen abdominaler Pathologien bis hin zu einer weit anspruchsvolleren Entscheidungsfindung (hinsichtlich einer erforderlichen OP-Indikation) und letztlichen Therapieinitiierung.Die Darmrotation findet zwischen der sechsten und zehnten Entwicklungswoche statt und verläuft in drei Stadien.
Durch das starke Längenwachstum des Mitteldarmes faltet sich in der sechsten embryonalen Entwicklungswoche die haarnadelförmige Nabelschleife, welche aufgrund des geringen Volumens der embryonalen Leibeshöhle umbilical in das embryonale Zölom vorfällt. Mit weiterem Längenwachstum beginnt die Darmdrehung um 90° entgegen des Uhrzeigersinns um die A. mesenterica superior. Schließlich ziehen sich in der zehnten Entwicklungswoche die Darmschlingen in die embryonale Leibeshöhle zurück und unter weiterer 180°-Drehung entgegen des Uhrzeigersinns verwachsen diese mit dem Mesenterium der hinteren Leibeswand. Das Ende der Rückverlagerung bestimmt der Rückzug des Coecums caudal der Leber und durch Verkleinerung des rechten Leberlappens sowie weiteres Längenwachstum des Darmrohres das Deszendieren des Coecums in die rechte Fossa iliaca.
Fehlabläufe in einem der besagten Schritte können nicht nur dazu führen, dass die Appendix selbst eine schwer zu diagnostizierende Lage einnimmt, sondern sich auch nur eine mangelhafte retroperitoneale Fixation längerer Abschnitte des Darmes ausbildet, was letztlich in einem Coecum mobile mit einem schwach oder nicht ausgebildeten Mesenterium resultieren kann [1, 2, 3]. Aufgrund der Seltenheit der Diagnose des Coecum mobile bei Erwachsenen soll dieser Fallbericht Einsicht in die untypische Klinik, Diagnostik und das chirurgische Prozedere eines repräsentativen Kasus gewähren. Das Ziel des vorliegenden wissenschaftlichen Fallberichts ist es, basierend auf ausgewählten Referenzen der Literatur und den gewonnenen Erfahrungen im kasusspezifischen diagnostischen und therapeutischen Management, den ungewöhnlichen, jedoch im Alltag nicht ausgeschlossenen und vorkommenden Fall einer akuten Appendizitis bei Malrotation des Darms exemplarisch darzustellen.
Kasus
Ein 54-jähriger männlicher Patient stellte sich in der Notaufnahme mit seit sieben Tagen bestehenden Schmerzen, im Mittelbauch beginnend, vor. Die unterschwelligen Beschwerden mit Besserung nach Wasserlassen aggravierten sich am Abend des Vorstellungstages mit aktuell seit 30 Minuten akut eingesetzten kolikartigen Schmerzen im mittleren Unterbauch, welche sich in gebeugter Haltung verschlimmerten bis hin zum Ruheschmerz – keine Algurie, letzter Stuhlgang vor Selbstvorstellung, keine Diarrhoe, keine Übelkeit, kein Erbrechen, kein Fieber.
Nebendiagnosen:
- Z. n. Pleuritis rechts 1963
- saisonale allergische Rhinitis
- Asthma bronchiale
- Allergien: Pollinosis
Sozialanamnese:
- geschieden
- zwei Kinder
Medikation:
- Berotec (Fenoterol) 100 µg b. B
- Ibuprofen 400 mg b. B. (1-2x/Woche)
Körperliche Untersuchung:
- 54-jähriger männlicher Patient in akut reduziertem AZ und normosomem EZ (182 cm, 78 kg, BMI: 23,55 kg/m²)
- wach
- kooperativ
- orientiert zu Zeit, Ort, Situation und Person
- GCS 15, kardiopulmonal unauffällig, mit deutlichem Druckschmerz mit punctum maximum im linken Unterbauch, ubiquitärem Klopfschmerz mit Ziehen in den linken Unterbauch
- Abwehrspannung im linken Unterbauch
- Darmgeräusche in allen vier Quadranten reduziert
- Nierenlager frei
- digital-rektale Untersuchung bis auf die leicht vergrößerte Prostata unauffällig
Bei initialem Verdacht auf eine akute Sigmadiverticulitis [4, 5, 6, 7] zeigte das Labor (SI) L: 9,1; CrP: 79,8; Urin – Proteine: positiv, Erythrozyten: 9. Zur bildmorphologischen Beurteilung wurde eine Sonografie des Abdomens (Abb. 1A) durchgeführt, welche ebenso den Verdacht auf eine Sigmadiverticulitis äußerte. Die Röntgenübersichtsaufnahme im Stehen (Abb. 1B) ergab keinen Anhalt für freie Luft oder Ileuszeichen. Die nachgeschaltete CT des Abdomens (Abb. 1C) ergab jedoch eine akute Appendizitis a. e. projizierend auf die Periumbilicalregion bei dringendem Verdacht auf malrotiertes Colon ascendens mit geringen Mengen freier Flüssigkeit im kleinen Becken.
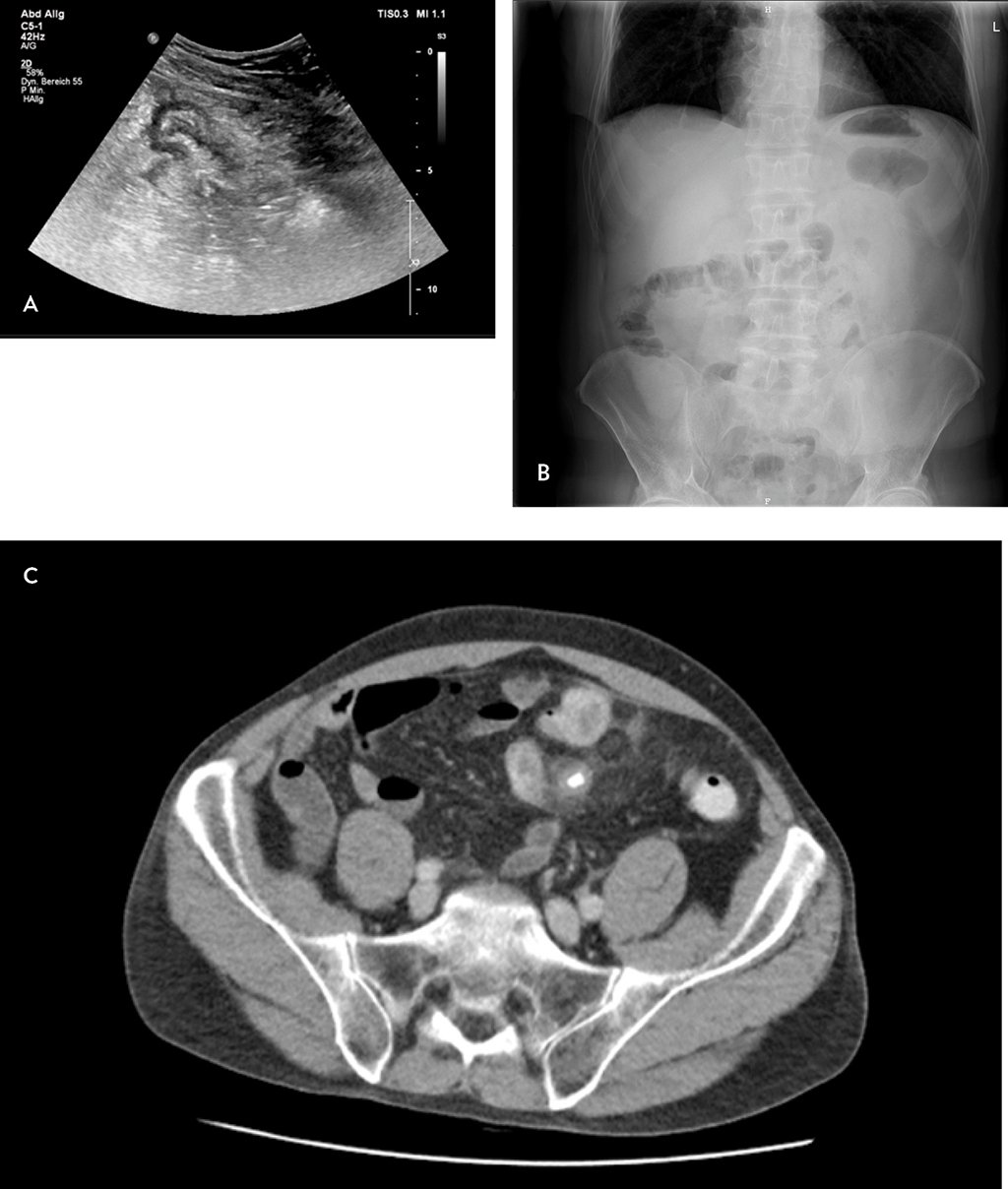
Abb. 1: Präoperative Bildgebung: A) Transabdominelle Sonografie: Ödematös veränderte Darmschlingen ohne Anhalt für eine Perforation. Keine einzelnen Divertikel abgrenzbar. V.a. akute Diverticulitis; B) Abdomenübersichtsaufnahme im Stehen: Keine freie Luft, keine Ileuszeichen; C) CT Abdomen: Akute Appendizitis im mittleren bis linken Unterbauch bei malrotiertem Colon ascendens mit geringen Mengen freier Flüssigkeit im kleinen Becken. Faecolith im entzündeten Appendix vermiformis. Mehrere vergrößerte Lymphknoten perifokal. Keine freie Luft.
Es wurde die Indikation zur umgehenden explorativen Laparotomie (Medianschnitt) unter perioperativer Breitspektrum-Antibiotikagabe mit Piperacillin/Tazobactam 4,5g i. v. gestellt: Intraoperativ zeigte sich ein Coecum mobile mit einer entzündlichen Verklebung der Appendix vermiformis an das relativ lange Colon sigmoideum mit Ausladung bis in den Mittelbauch. Aufgrund des ausgedehnten entzündlichen Befundes mit intraoperativ vorgefundener perforierter Appendizitis bei lokaler Peritonitis mit intestinalen Fibrinbelägen erfolgte nach Mobilisation die offene Ileozökalresektion mit Seit-zu-Seit-Ileo-Ascendostomie in zwei-reihiger Nahttechnik nach Guleke-Mikulicz mit 4/0 Vicryl (Ethicon, Johnson & Johnson Medical GmbH, Norderstedt, Deutschland) und Einlage einer lokalen Drainage in das Spatium rectovesicale.
Postoperativ wurde der Patient auf eine chirurgische Normalstation übernommen. Die Antibiotikatherapie wurde mit Metronidazol 3 x 500 mg p. o. und Unacid 750 mg p. o. fortgesetzt.Der Bauchhöhlenabstrich ergab in der mikrobiologischen Färbung mäßig Granulozyten, mäßig Erythrozyten und keine Bakterien. Die aerobe Kultur konnte Streptococcus anginosus und Pseudomonas aeruginosa als (sogenannte) „small colony variant“ und die anaerobe Kultur Bacteroides fragilis nachweisen.Aufgrund von rezidivierendem Erbrechen gestalteten sich die Mobilisation und der Kostaufbau protrahiert (Besonderheit: substitutionspflichtige Hypokaliämie). Drainage und Klammernahtmaterial wurden zeitgerecht entfernt. Am 12. postoperativen Tag wurde der Patient ohne weitere allgemeine oder spezifische Komplikationen entlassen.
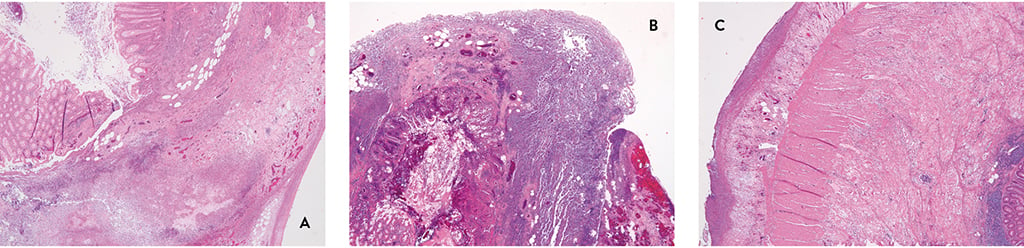
Histopathologisch wurde eine schwere ulcero-phlegmonöse perforierte Appendizitis mit schwerer abszedierender Periappendizitis und ausgedehnter fibrinös-eitriger Serositis beschrieben (Abb. 2 A-C).
Diskussion
Die vorgestellte Fallkonstellation ist eine aufgrund einer intestinalen Malrotation eher seltenere Variante des häufigsten chirurgischen, OP-pflichtigen, notfallmäßigen Krankheitsbildes, der akuten Appendizitis [8, 9], deren Versorgungsstandard sich zunehmend in die laparoskopische Versorgung verschoben hat.Die intestinale Malrotation war mit einem mobilen Coecum und darüber hinaus fallspezifisch noch mit einem überlangen Colon sigmoideum assoziiert, das aufgrund der erlangten anatomischen Nähe in das abdeckelnde inflammatorische Geschehen einbezogen war.
Die periumbilical zu projizierende Lage der Appendix vermiformis gestaltetet die rein klinisch zu erhebende und die bereits hinsichtlich des chirurgischen Vorgehens (klinische Beobachtung [„wait and see“] vs. angezeigte laparoskopisch bzw. Laparotomie-assoziierte Exploration) entscheidungstechnisch zu verwertende Verdachtsdiagnose als äußerst anspruchsvoll.Erst die als indiziert angesehene CT des Abdomens, die in Zweifelsfällen auch für die akute Appendizitis herangezogen werden muss, erhärtete weit sicherer eine Verdachtsdiagnose, die den lokalisationsbedingt erhobenen Verdacht auf Sigmadiverticulitis zu akuter Appendizitis unter interdisziplinärer (radiologisch-chirurgischer) CT-Befundinterpretation spezifizierte.Nur der klinisch erfahrenen Diagnostiker/Sonografeur wäre für eine CT-unabhängige Diagnosesicherung ggf. eher in der Lage gewesen.
Differenzialdiagnose
Bei Patienten mit akutem Abdomen müssen nicht nur differenzialdiagnostisch die häufigsten Ursachen, beispielsweise Appendizitis, akute Cholecystitis, Ileus, Hohlorganperforation, akute Pancreatitis oder Sigmadiverticulitis prinzipiell ausgeschlossen bzw. erhärtet werden, sondern man kann auch schon nach Lokalisation (was im berichteten Kasus gerade fehlleitend hätte ausfallen können), Schmerzcharakter und/oder Beschwerdebeginn durchaus eine Verdachtsdiagnose stellen. Neben viszeralchirurgischen (Appendizitis, Diverticulitis, eingeklemmte/inkarzerierte Hernien, Cholecystitis, Choledocholithiasis, Pancreatitis, mechanischer und paralytischer Ileus, Ileitis terminalis oder Hohlorganperforation) sind vaskulär Mesenterialinfarkt, Mesenterialvenenthrombose, Pfortaderthrombose, Aortenruptur und Aortendissektion, urologisch eine Pyelonephritis, Urocystitis, Koliken durch Nieren- oder Uretersteine, ein Niereninfarkt und eine Hodentorsion und bei Frauen Ovarialzysten- und Tubenrupturen, EUG, Wehen, Ovarialtorsion oder Adnexitis in Betracht zu ziehen.
Thorakal muss man das Vorliegen eines akuten Myokardinfarktes, einer Perikarditis, einer Ösophagitis, einer Ösophagusruptur, des Mallory-Weiss-Syndroms, eine Pneumonie oder Pleuritis abklären. Bei abdomineller Schmerzsymptomatik sind außerdem die Pseudoperitonitis diabetica, die akute intermittierende Porphyrie und die akute Bleivergiftung in Betracht zu ziehen. Auch traumatische Rupturen und stumpfe Traumen von Hohl- und parenchymatösen Organen sind in der Zusammenschau der Anamnese zu bedenken [10].
Variable Appendixlokalisationen
Im Jahr 2012 wurden in Deutschland 139.214 Appendektomien durchgeführt [11]. In rund 65,3 Prozent der Fälle liegt die Appendix vermiformis retrozoekal, mithin waren 48.724 Appendices in einer variablen Lokalisation. Etwa 31 Prozent der Appendices verlaufen abszedierend in das kleine Becken, etwa 2,3 Prozent subzoekal, etwa 1 Prozent präileal und 0,4 Prozent retroileal [12, 13].Weitaus ungewöhnlichere Lokalisationen ergeben sich bei subhepatischer Lage, bei Coecum mobile, Malrotation, bei Volvulus oder gar einem Situs inversus. Der hier vorliegende Fall zeigte intraoperativ ein Coecum mobile aufgrund einer a. e. anzunehmenden intestinalen Malrotation mit projizierend periumbilicaler Lage der Appendix und entzündlicher Verklebung mit dem sehr langen Colon sigmoideum aufgrund der malrotationsbedingten anatomischen Nähe. Mithin kann er nicht als eine vollständige Malrotation eingestuft werden, da embryologisch lediglich der letzte Schritt der Retraktion und des Verwachsens des Coecums fehlerhaft stattfand.
Des Weiteren wurden Einzelfälle einer subhepatischen Appendizitis beschrieben (Suche nach subhepatischer Appendizitis bei Pubmed®: 52 Referenzen, abzüglich nicht verfügbarer Artikel, nicht englischsprachiger Berichte oder Berichte über post-mortem-Funde insgesamt 39 Fälle) [14]. Die größte Anzahl an Appendektomien bei Erwachsenen einschließlich subhepatischer AE wurde von Palanivelu [13] beschrieben (n=6 von insgesamt 7.210 Appendektomien [= 0,08 Prozent]). Das Unterlassen weiterführender diagnostischer Maßnahmen mit komplementärem diagnostischen Abklärungspotenzial bei zweifelhaften und unsicheren Untersuchungsergebnissen kann zu Fehldiagnosen mit unzureichender Therapieeinleitung oder gar bedrohlicher Unterlassung führen.
Das operative Herangehen wurde bereits primär aufgrund der–Lokalisation,–angenommenen intestinalen Malrotation,–inflammatorischen Befundausdehnung (und)–fortbestehenden residualen diagnostischen Unsicherheitals Medianlaparotomie vorgenommen, was hinreichend gut ohne weiteren Zeitverlust die adäquate Versorgung in aufgeführter Weise ermöglichte. Wenn auch letztlich das laparoskopische Vorgehen aufgrund des intraoperativen Befundes „ex post“ nicht für aussichtsreich eingestuft wird, erscheint eine initiale laparoskopische Exploration dennoch prinzipiell diskussionswürdig.
Fazit
ChirurgInnen und assoziierte (initial betreuende und bildgebend tätige ärztliche) Fachkollegen sollten sich über die vielfältigen Lagevarianten der Appendix vermiformis bewusst sein, die im Falle einer akuten Appendizitis bei klinisch bestehendem akuten Abdomen die–Differenzialdiagnose schwierig gestalten,–Diagnosefindung erheblich erschweren (und [nicht zuletzt])–Entscheidungsfindung zu OP-Technik und -Taktik (laparoskopisch vs. offen, Zugangsweg/-lokalisation etc.) beeinflussen können.
Literatur erhalten Sie auf Anfrage via passion_chirurgie@bdc.de
NachtragRetrospektiv ist im berichteten Fall festzustellen, dass die- stationäre Aufnahme,- Durchführung über das Minimum hinausgehender Diagnostik (und)- zügige Entscheidungsfindung für eine operative Versorgung die unerlässlichen Voraussetzungen für die zeitgerechte Initiierung einer adäquaten, d. h. befundgerechten Therapie, der Appendektomie, waren. Aufgrund der lokal ausgedehnten Inflammationsausprägung und -ausdehnung wurde die Appendektomie als Ileozökalresektion realisiert. |
Strungaru E, Wex C, Lessel W, Friebe B, Meyer F: Akute Appendizitis bei intestinaler Malrotation. Passion Chirurgie. 2018 Januar, 8(01): Artikel 03_01.
Autoren des Artikels
Emilia Strungaru
Klinik für Allgemein-, Viszeral-, Gefäß- und TransplantationschirurgieUniversitätsklinikum Magdeburg A.ö.RPD Dr. med. Cora Wex
Klinik für Allgemein-, Viszeral-, Gefäß- und TransplantationschirurgieUniversitätsklinikum Magdeburg A.ö.RW. Lessel
Institut für PathologieUniversitätsklinikum Magdeburg A.ö.R.Dr. med. Björn Friebe Björn Friebe
Klinik für Radiologie und NuklearmedizinUniversitätsklinikum Magdeburg A.ö.R.Prof. Dr. F. Meyer
Klinik für Allgemein-, Viszeral-, Gefäß- und TransplantationschirurgieUniversitätsklinikum Magdeburg A.ö.R.Leipziger Str. 4439120Magdeburg kontaktierenWeitere aktuelle Artikel
01.03.2025 CME-Artikel
CME: Neues aus der aktualisierten S3-Leitlinie zur Diagnostik, Therapie und Nachsorge der peripheren arteriellen Verschlusskrankheit
Die periphere arterielle Verschlusskrankheit (pAVK) ist eine häufige Erkrankung, die mit einer signifikanten Morbidität und Mortalität einhergeht. Sie betrifft ca. 237 Millionen Menschen weltweit und jeden vierten Einwohner zwischen 45 und 74 Jahren in Deutschland [1-3]. Das Vorliegen dieser Marker-Erkrankung ist eng mit zahlreichen kardiovaskulären Risikofaktoren verbunden.
16.02.2025 BDC|News
Aktuelle Ausgabe PASSION CHIRURGIE: Hernienchirurgie im Wandel
„Hernienchirurgie im Wandel" ist unser erstes Schwerpunktthema 2025. Sie lesen über den aktuellen und zukünftigen Stand der Weiterbildung, über Hernien- und Hybrid-DRG, die neuen Trends der Ventral- und Narbenhernienchirurgie aus dem Herniamed Register und zu guter Letzt über den neuen „Volker-Schumpelick-Preises" und seinen ersten Preisträger.
01.02.2025 Aus-, Weiter- & Fortbildung
Verbundweiterbildung – ein Erfahrungsbericht
Wo drückt der Schuh der bei der (hernien-)chirurgischen Weiterbildung? Versuchen wir uns der Herausforderung einmal systematisch zu nähern. Zunächst bietet es sich an, zwischen internen und externen Faktoren zu unterscheiden. Ein weiteres Merkmal dieser Faktoren ist, ob sie einer Änderung zugänglich sind. Falls ja, stellt sich als nächstes die Frage, wer (oder was) diese Veränderung(en) herbeiführen kann.
01.02.2025 BDC|News
Editorial 01/02-2025: Hernienchirurgie im Wandel
Sehr geehrte Kolleginnen und Kollegen, liebe Hernienfreundinnen und Hernienfreunde, in den letzten Monaten hat sich durch die überaus eilige Umsetzung (der ursprünglich lang ersehnten) sektorengleichen Vergütung mit der Einführung der Hybrid DRGs vieles in der Deutschen Hernienlandschaft verändert.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.