01.04.2014 Panorama
Transplantationsmedizin – Rettung für Lenie

Und: Was sich in Deutschland ändern muss, damit wir morgen noch erfolgreich transplantieren können
Glück spürt Bianca Richter. Nichts als Glück, als sie nach der Geburt endlich ihre kleine Tochter in den Armen hält. Lenie heißt die Kleine und ist von nun an das Nesthäkchen der fünfköpfigen fröhlichen Familie aus Niedersachsen. Doch das so normale Glück ist einen Tag nach der Geburt jäh beendet: Lenie erbricht Darminhalt. Immer wieder. Immer mehr. Sie wird mehrfach operiert. Vier künstliche Darmausgänge ragen danach wie kleine rote Pilze aus dem Kinderbauch. Drei Wochen später haben die Ärzte die Ursache gefunden: Lenie wurde ohne funktionstüchtigen Darm geboren, ohne Zotten, ohne Nerven, ohne Peristaltik. Einfach nur ein leerer Schlauch – sonst nichts.
Ohne „Bauchhirn“ aber, kann der Körper nicht funktionieren. 100 Millionen Neuronen in einer hauchdünnen Netzschicht sorgen normalerweise für die Koordination der hochkomplexen Verdauungs- und Abwehrarbeit. Als autarkes Nervensystem erzeugt das Bauchhirn mehr als 40 Nervenbotenstoffe, die mit Gefühlslagen in Verbindung stehen.
Die Mutter erinnert sich an die Schock-Diagnose: „Niemand konnte uns sagen, wie es nun weitergeht. Ob Lenie je krabbeln kann, essen oder trinken darf, ob und wie sie leben wird. Unter mir tat sich der Boden auf.“
Nur ein kurzer Moment der Hilflosigkeit, der Resignation – dann fängt Bianca Richter an zu kämpfen! Sie vertraut ihrer Kraft, sie vertraut den Ärzten, glaubt an den medizinischen Fortschritt, irgendetwas muss es da doch geben. Monatelang ist sie mit ihrer Tochter in Krankenhäusern. Das Kind hängt an Schläuchen, wird künstlich ernährt und künstlich entleert. Immer wieder vergiftet Lenies Darm den eigenen kleinen geschwächten Körper. Infektionen bedrohen ihr Leben. Die Pflege des Kindes wird zum Vollzeitjob für die Eltern. Die Geschwister kennen nur eines – zurückstecken.

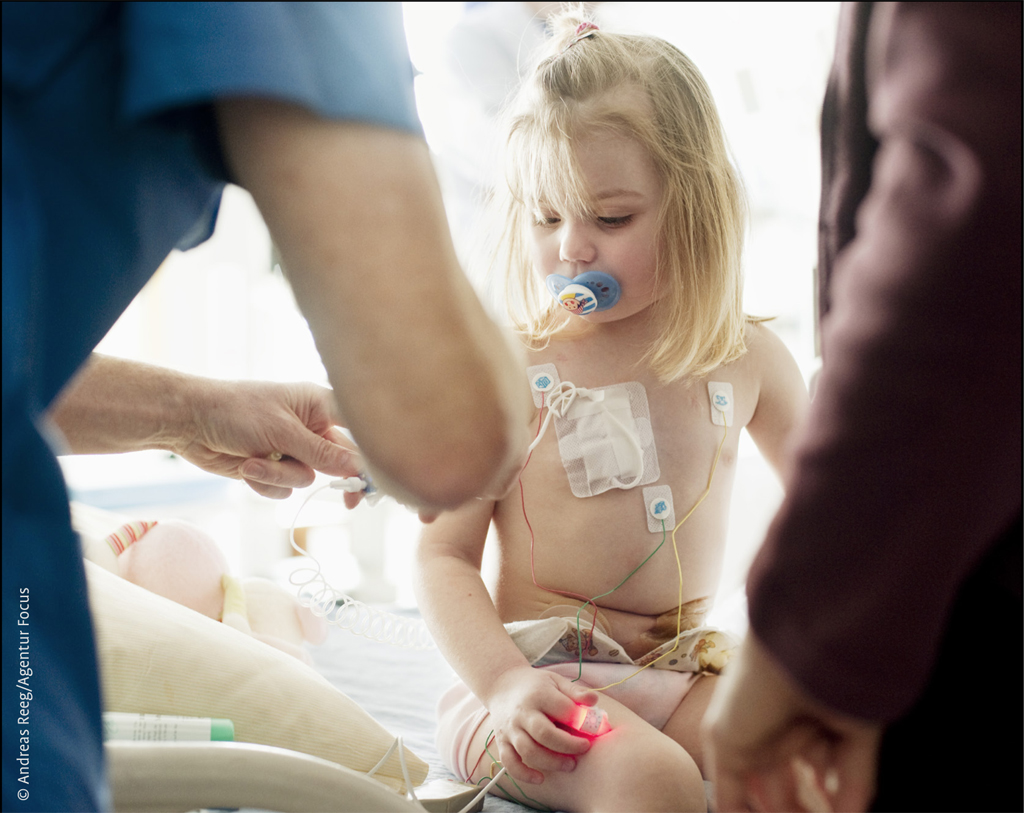
Die Odysseen nehmen kein Ende, als Lenie drei Jahre alt wird. Noch nie hat Sie gekaut, verdaut, Stuhldrang verspürt. Sie weiß nicht, was „essen“ eigentlich ist. Sie kann inzwischen „Katheter“ und „Infusionsbeutel“ sagen. Ihr Kinderzimmer gleicht einem sterilen Labor. Sie kann nicht in die Kita, nicht mit Freunden spielen. Es geht einzig und allein immer nur – ums Überleben!
2009 ist Lenie auf der Kinderstation der Tübinger Universitätsklinik. Gastroenterologen beraten sich mit den Transplantationschirurgen. Klinikdirektor Prof. Alfred Königsrainer hat ein Team aufgebaut. Es ist erfolgreich, es funktioniert. Doch diesen Eingriff, der jetzt folgen soll, hat in Deutschland noch keiner gewagt. Lenie soll einen neuen Darm bekommen. Bianca Richter schwankt, zögert mit der Unterschrift. „Wir wussten, dass es keine Garantie gab, dass Lenie wieder mit nach Hause kommt“, sagt die Mutter heute.

Prof. Dr. Alfred Königsrainer
Ärztlicher Direktor
Universitätsklinikum Tübingen
Klinik für Allgemein-, Viszeral- und Transplantationschirurgie
Die Eltern haben keine Wahl. Die Transplantation ist ihre, ist Lenies einzige Chance. Die Leber macht nicht mehr mit. Es folgt ein 15-stündiger Mega-Eingriff. Eine Schlacht der Ärzte gegen ein krankes Organ. „Das war für mich die Hölle“, erinnert sich Bianca Richter.
Prof. Königsrainer: „Wir stehen am Ende der Kette aller medizinischen Möglichkeiten. Die Darmtransplantation ist für diese Patienten die letzte Option. Die Leber reagiert auf die hochkalorische Ernährung mit Zirrhose. Wenn mehr als zwei große Gefäße verloren sind, muss transplantiert werden. 60 Prozent der Betroffenen sind unter 18 Jahre. Das ist das Tragische. 50 Prozent sterben an akuten oder chronischen Infektionen. Die Medikamentengabe ist eine ständige Gratwanderung. Geben wir zu viel, geht das Immunsystem komplett kaputt. Geben wir zu wenig, wird das Organ abgestoßen.“
Der hochriskante Eingriff glückt. Bianca Richter weint. Sie kennt die Gefahr der Abstoßung, die Bedrohung durch Krebs, den Fluch der Infektionen.
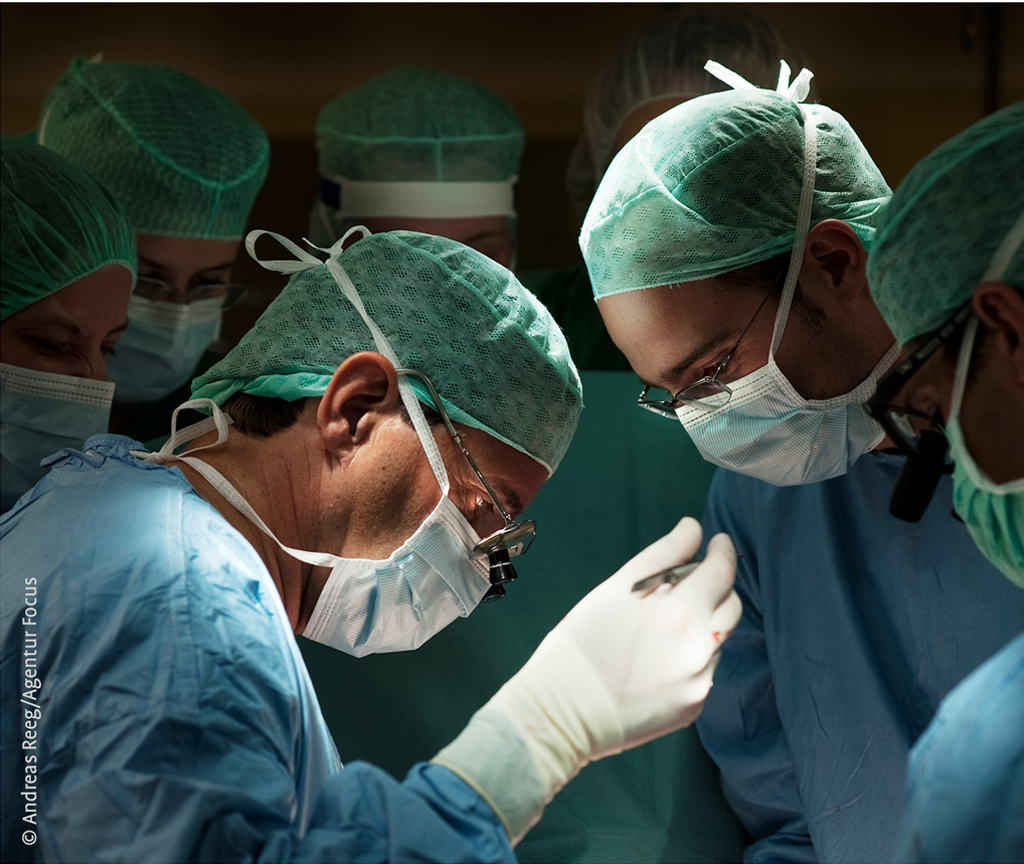
Anderthalb Monate später liegt Lenie in einem Isolierzimmer der Kinderstation. Ein halbes Jahr darf sie nicht mit anderen Kindern spielen. Zuerst will sie nichts essen, leckt dann aber doch am Eis, nippt am Joghurt. Es geht ihr gut. Danach wird für lange Zeit Butter ihre Lieblingsspeise.
Heute ist Lenie 8 Jahre alt. Ihr Lieblingsessen: Hamburger, wie bei allen Kindern. Sie geht in die Grundschule, spielt mit Freunden, tobt mit ihrem Hund Charlie herum. „Der Darm war für uns ein Sechser im Lotto“, sagt Bianca Richter, „Wir haben 200 Prozent Lebensqualität gewonnen. Wir sind den Ärzten in Tübingen dankbar, die immer noch Tag und Nacht für uns da sind. Und den Eltern des verunglückten Kindes, dass sie sich damals für eine Organspende entschieden haben.“

Die Organspende liegt auch Prof. Königsrainer am Herzen. Rund 11.000 Patienten warten derzeit auf ein neues Organ. Im letzten Jahr gab es für sie nur 876 Spender. Und die Zahlen sind in den ersten Monaten in diesem Jahr noch weiter gesunken. Auf seiner letzten Pressekonferenz in Berlin forderte der BDC nun für Transplantationen eine Änderung der Gesetze in Deutschland. Die Organ-Spenderkriterien müssen dringend neu definiert werden. Prof. Königsrainer: „Wir haben in Deutschland eine ausgezeichnete Transplantationsmedizin. Und trotzdem müssen so viele Menschen sterben. Für die zu transplantierenden Patienten stehen als Vorgabe Dringlichkeit und Erfolgsaussicht im Gesetz. Diese beiden Kriterien widersprechen sich jedoch. Weil wir so wenige Organe haben, stehen die Menschen zu lange auf den Wartelisten. Wenn sie dann dran sind, sind viele zu schwach, um noch transplantiert zu werden. Dazu kommt, dass rund 50 Prozent aller Kliniken potentielle Spender nicht registrieren und nicht melden. Hier müssen die Vorgaben schärfer gezogen und auch kontrolliert werden.“
Dr. Jörg Rüggeberg, Vizepräsident des BDC, unterstreicht: „Mit zunehmendem Organmangel, kommen wir an ernst zu nehmende Grenzen. Wir müssen die Ärzte aus dem ethischen Dilemma holen, sich für das medizinisch Mögliche aber damit gegen das Gesetz zu entscheiden. Oder stur nach Gesetz zu arbeiten und das medizinisch Mögliche außer Acht zu lassen. Hier ist die gesamte Gesellschaft und vor allem die Politik gefragt.“
Dr. Hania Luczak, Autorin der Zeitschrift GEO, begleitete Lenie, ihre Eltern und das Team um Prof. Königsrainer journalistisch über viele Monate und Jahre.
Für ihre Reportage „Ein neuer Bauch für Lenie“ (GEO Thema 06/13) wurde sie vom BDC mit dem „Journalistenpreis der Deutschen Chirurgen 2014“ ausgezeichnet.
Reisinger K. Transplantationsmedizin – Rettung für Lenie. Passion Chirurgie. 2014 April, 4(04): Artikel 09_01.
Autor des Artikels
Kathrin Reisinger
Berufsverband der Deutschen Chirurgen e.V. (BDC)Ehem. PressesprecherinLuisenstr. 58/5910117BerlinWeitere aktuelle Artikel
15.05.2026 BDC|News
Neue Ausgabe PASSION CHIRURGIE: Nachhaltigkeit in der Chirurgie
Wie nachhaltig kann Chirurgie heute eigentlich sein? Die Mai-Ausgabe widmet sich der ökologischen Verantwortung im OP – von „Single Use“-Materialien bis zu klimaverträglicher Versorgung. Unser besonderer Blickfang: Das Coverbild der Künstlerin Maria Koijck, das den Ressourcenverbrauch ihres eigenen chirurgischen Eingriffs eindrucksvoll sichtbar macht. Aufschlussreiche Einblicke, klare Forderungen und neue Perspektiven zeigen: Nachhaltigkeit in der Chirurgie geht uns alle an.
01.05.2026 Nachhaltigkeit
Wege zu einer umweltbewussten chirurgischen Praxis
Im März 2023 veröffentlichte ich meinen ersten Artikel zum Thema Nachhaltigkeit in einer chirurgischen Praxis. Doch was bedeutet Nachhaltigkeit eigentlich? Sie beschreibt die Fähigkeit, die Bedürfnisse der Gegenwart so zu befriedigen, dass die Möglichkeiten zukünftiger Generationen nicht eingeschränkt werden.
01.05.2026 BDC|News
Editorial 05/2026: Nachhaltigkeit in der Chirurgie
Ökologische Bilanzen ärztlicher Tätigkeit in den Vordergrund zu rücken, fällt aktuell schwer. Krisen drohen dem Gesundheitssystem von überall. Die finanzielle Lücke im Gesundheitssektor ist neben den reinen Kosten auch auf ein Defizit bei den Einnahmen und eine Explosion bei den allgemeinen Ausgaben zurückzuführen.
01.05.2026 Nachhaltigkeit
Kann ein Krankenhaus der Maximalversorgung überhaupt nachhaltig sein?
Krankenhäuser der Maximalversorgung zählen zu den komplexesten Organisationsformen im Gesundheitswesen. Sie gewährleisten hochspezialisierte, innovative und interdisziplinäre Medizin auf höchstem Versorgungsniveau und garantieren die interprofessionelle 24/7-Akutversorgung.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.





















