01.10.2017 Thoraxchirurgie
Thoraxchirurgie gestern und heute
Die Anfänge der Thoraxchirurgie liegen nicht nur in den Händen großer chirurgischer Vorväter wie von Langenbeck, Billroth, Nissen oder Sauerbruch, sondern auch in denen von Internisten, die sich mit den Möglichkeiten der Behandlungen der Tuberkulose durch gezielte Anlage eines Pneumothorax beschäftigten.
So wurde diese Therapieform in Italien von Forlanini bereits 1882 erwähnt, 1916 beschrieb Jacobaeus die Thorakokaustik (Durchtrennung von Verwachsungssträngen an der Lunge) und Vères erfand seine Nadel zur sicheren Anlage eines Pneumothorax. Nachdem 1963 Sattler aus Wien die erste Pleurabiopsie per Thorakoskopie vorgestellt hatte, wurden in den folgenden Jahren durch Pneumologen zunehmend thorakoskopische Eingriffe durchgeführt.
In Deutschland, wo sich die Thoraxchirurgie traditionell in den Lungenkliniken („Mottenburgen“) konzentrierte, war bei den „minimal-invasiven Eingriffen“ im Westen der Pneumologe Brandt in Berlin-Heckeshorn führend, der thorakoskopische Biopsien an der Lunge vornahm. In der DDR war Matzel, der sich in Halle-Döhlau ebenfalls der Thorakoskopie widmete, führender Kopf.
Von chirurgischer Seite sind als Meilensteine der Entwicklung die erste Pneumonektomie durch Rudolf Nissen 1931 zu erwähnen sowie die unzähligen Pioniertaten Ferdinand Sauerbruchs, die den Ruhm der deutschen Chirurgen auf thoraxchirurgischem Gebiet in den Jahren nach dem Ersten Weltkrieg begründeten.
Mit der Entwicklung und Verfeinerung der Thoraxanästhesie sowie der zunehmenden Spezialisierung von Chirurgen gingen ab den 1970er Jahren die operativen Eingriffe dann endgültig in die Hände von Thoraxchirurgen über. Die Klinik in Heidelberg–Rohrbach unter Ingolf Vogt-Moykopf war maßgeblich an der Propagierung parenchymsparender Resektionen und der Trachealchirurgie beteiligt und formulierte früh die Notwendigkeit eines eigenen Fachgebietes.
1990 schließlich setzte die moderne minimal-invasive Thoraxchirurgie ein, die heute unter dem Namen Video-assistierte Thorakoskopie (VATS) zum Alltag jedes Thoraxchirurgen gehört.
Seit den erwähnten Anfängen der minimal-invasiven Thoraxchirurgie, hat sich die VATS kontinuierlich weiterentwickelt. Das Spektrum wurde ausgebaut und bei kleinen Lungenkarzinomen wird die VATS-Lobektomie mittlerweile als Standard angesehen. Die Überlebenszeiten der so operierten Patienten sind denen der offenen Chirurgie mindestens äquivalent. Der Trend zur Minimierung hat dazu geführt, dass statt der initialen drei- bis vier-Loch-VATS mittlerweile die zwei- oder gar ein-Loch-VATS (Uniportal-VATS) das Gewebetrauma weiter vermindern. In Konkurrenz zu dieser OP-Technik steht die Roboter-assistierte Thorakoskopie (RATS), die sich zunehmender Verbreitung erfreut. Präparatorisch können die Nachteile der starren Brustwand durch die größeren Freiheitsgrade der Roboterinstrumente zumindest zum Teil ausgeglichen werden und die gebogenen Instrumente für die Uniportal-VATS erleichtern ebenfalls die Manipulation am vulnerablen Lungengewebe. Weitere Nachteile der starren Brustwand werden dadurch kompensiert, dass eine CO2-Insufflation am Thorax und damit eine Abdichtung der Zugänge nicht nötig ist und man direkt über einen kleinen Wundretraktor operieren kann.
Im Jahre 1957 beschrieb der schwedische Chirurg Carlens erstmalig die Methode der Mediastinoskopie. Werner Maaßen in Essen-Haidhausen machte die Methode ab 1967 in Deutschland populär, und 1969 legte Gert Specht aus der Allgemeinchirurgie in Lübeck seine Habilitationsschrift über „Die erweiterte Mediastinoskopie, eine chirurgisch-bioptische Methode zur Exploration des Mediastinalraums“ vor. Er berichtete über die Ergebnisse von beeindruckenden 1.650 eigenen Untersuchungen, eine Anzahl, die heute kaum ein Thoraxchirurg erreichen kann. Auch bei der Mediastinoskopie hat die Videotechnik erhebliche Fortschritte erlaubt. Zu erwähnen sei hier die sogenannte VAMLA (Video-assistierte mediastinale Lymphadenektomie),sie ermöglicht die systematische Ausräumung sämtlicher Lymphknoten im Mediastinum zum exakteren Staging von Lungenkarzinompatienten oder als Vorstufe der VATS-Lobektomie.
Das Spektrum der Thoraxchirurgie
Das Hauptarbeitsgebiet der heutigen Thoraxchirurgie liegt auf der Operation onkologischer Erkrankungen, insbesondere dem Lungenkarzinom. Durch die moderne Bildgebung werden Patienten in immer früheren Stadien erfasst, ein Trend, der durch Lungenkrebs-Screening mittels Lowdose-CT, das in anderen Ländern bereits verbreitet ist, vermutlich noch zunehmen wird. Begleitend deutet sich ein Paradigmenwechsel in der operativen Sanierung des kleinen Lungenkarzinoms an, weg von der heute noch als Standard geltenden Lobektomie hin zur parenchymsparenden anatomischen Segmentresektion. Erste Studienergebnisse verweisen auf eine Gleichwertigkeit der Verfahren, die Ergebnisse der DFG-geförderten deutschen Multicenterstudie (SeVLoT1a) stehen aktuell noch aus. Während in vielen der internationalen Studien nicht exakt darauf geachtet wurde, ob eine anatomische Segmentresektion oder eine atypische Segmentresektion (entsprechend einer großen Keilresektion) erfolgte, war in der SeVLoT1a-Studie akribisch auf die anatomische Resektion und einen entsprechenden Sicherheitsabstand zur Segmentgrenze zu achten. Mit entsprechender Erfahrung sind Segmentresektionen per VATS ebenso möglich wie über eine Thorakotomie, womit die Vorteile des minimal-invasiven Vorgehens dem Patienten trotzdem geboten werden können. In allen spezialisierten Abteilungen gehören die VATS-Lobektomien mittlerweile zum Standard, begleitet von einer systematischen Lymphadenektomie, für deren Gewissenhaftigkeit sich deutsche Thoraxchirurgen besonders auszeichnen.
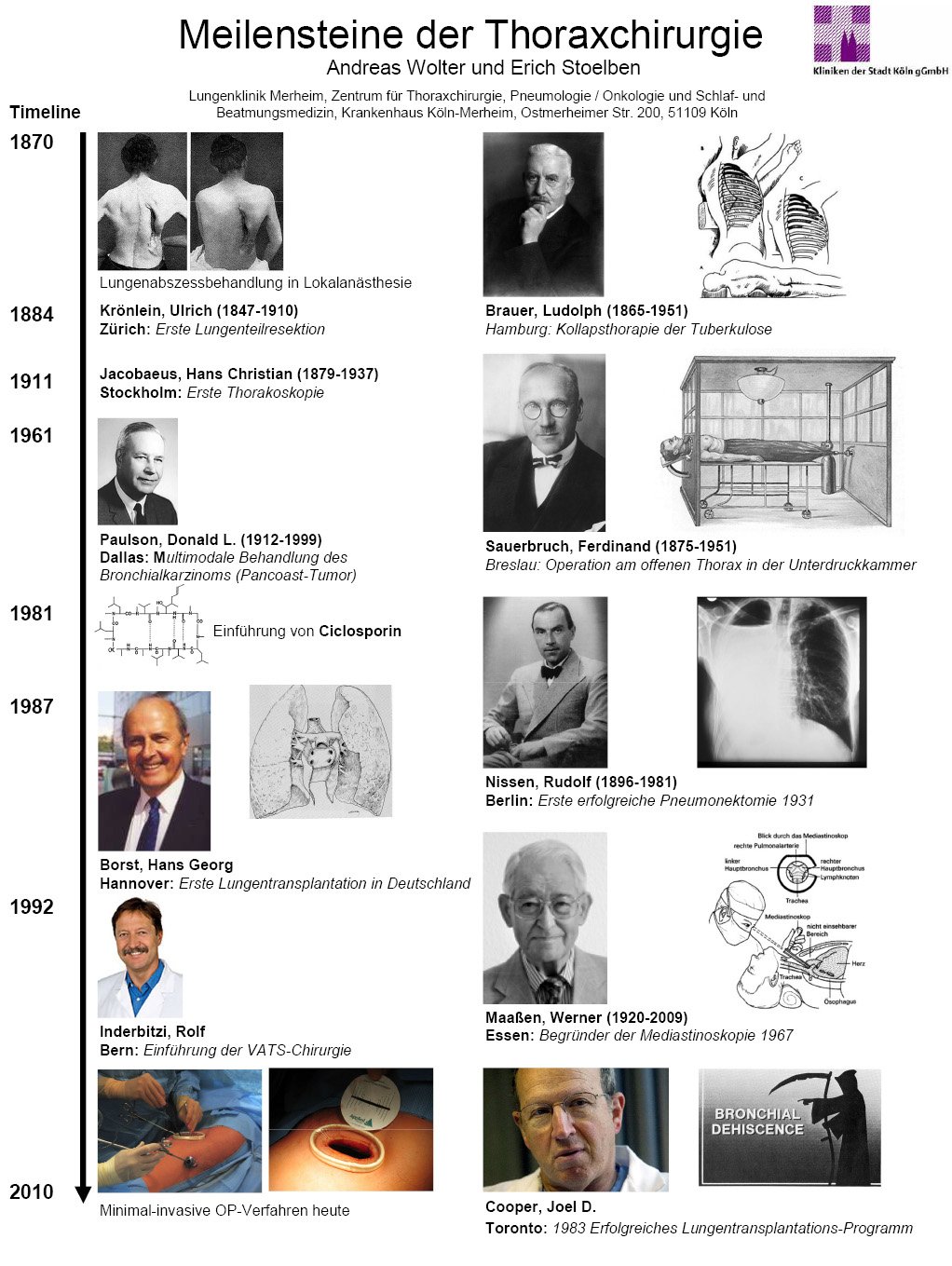
Abb. 1: Meilensteine der Thoraxchirurgie im deutschsprachigen Raum; ein Poster, das im Rahmen der Hundertjahrfeier der Deutschen Gesellschaft für Pneumologie als Beitrag der DGT erstellt wurde
Auch die Operation bei N2-Status, also bei mediastinaler Lymphknotenmetastasierung, ist aktuell Diskussionspunkt ebenso wie Operationen beim oligometastasierten Lungenkarzinom, folglich im Stadium IVa der neuen TNM-Klassifikation (seit 2017 gültig). Selbstverständlich fallen Entscheidungen über derartige Ausweitungen der Operationsindikation vor Ort in interdisziplinären Tumorkonferenzen nur nach entsprechender Nutzen-Risiko-Analyse.
Die Tatsache, dass Thoraxchirurgen in Bezug auf onkologische Erkrankungen interdisziplinär sehr verbandelt sind, hat schon vor Jahren zur Gründung der „Arbeitsgemeinschaft Onkologische Thoraxchirurgie“ (AOT) bei der Deutschen Krebsgesellschaft geführt. Einer der Kooperationspartner bei der DKG ist die POA (Pneumologisch-Onkologische Arbeitsgemeinschaft).
In Kooperation mit chirurgischen Nachbardisziplinen können auf der anderen Seite auch erweiterte Eingriffe bei nur lokal fortgeschrittenen, d. h. die Nachbarorgane infiltrierenden, aber nicht (lymphogen) metastasierten Tumoren vorgenommen werden. Erwähnenswert sind hier Eingriffe an der Wirbelsäule mit den Wirbelsäulenchirurgen, multiviszerale Operationen mit den Viszeralchirurgen oder die Deckung ausgedehnter Defekte nach Brustwandresektionen mit den plastisch-rekonstruktiven Chirurgen. In der Trachealchirurgie können Patienten von der Kooperation mit HNO-Chirurgen in Einzelfällen profitieren. Dass die Thoraxchirurgie sich als Schnittstellenfach sieht, zeigt sich in der Expertise, die Thoraxchirurgen bei der Versorgung polytraumatisierter Patienten in den Traumazentren einbringen können.
Auch bei der operativen Sanierung von Lungenmetastasen sind Thoraxchirurgen heute in vielen Tumorkonferenzen als kompetente Ansprechpartner gefragt. Die in Deutschland, im Gegensatz zum Ausland, vielfach verwendeten Laseroperationen ermöglichen in hohem Maße parenchymsparende Eingriffe an der Lunge, sogar bei multiplen oder zentral sitzenden Metastasen. Der Laser erlaubt, bis nahe an zentrale Strukturen (Gefäße/Bronchien) zu präparieren und nachgeschaltete Lungenabschnitte trotz kompletter Metastasenresektion zu erhalten. Eine Limitierung der Anzahl der zu resezierenden Metastasen besteht in der Regel nicht, sofern eine R0-Resektion möglich ist.
Nach Jahrzehnten des immer aggressiveren Vorgehens beim malignen Pleuramesotheliom mit Pleuropneumonektomie zeigt sich nun ein Wandel zur parenchymerhaltenden palliativen Dekortikation. Im multimodalen Setting werden hier bei deutlich besserer Lebensqualität gleiche Überlebenszeiten erreicht. Neben der palliativen Dekortikation hat mit der HITHOC (Hypertherme intrathorakale Chemotherapieperfusion) ein neues Behandlungsverfahren Einzug gehalten, das bislang einigen spezialisierten Abteilungen vorbehalten ist. Gleiches gilt für Operationen an der Herz-Lungen-Maschine oder unter der ECMO. Beide Verfahren ermöglichen Eingriffe an zentralen Strukturen bzw. bei Patienten, die respiratorisch stark kompromittiert sind.
Neben den onkologischen Eingriffen, die in spezialisierten Abteilungen über 50 Prozent des Krankengutes darstellen, spielen entzündliche Veränderungen des Pleuraraumes eine wichtige Rolle. Nach wie vor erreichen Patienten mit Pleuraempyemen die thoraxchirurgischen Abteilungen zu spät, d. h. nach langwieriger antibiotischer Therapie. Dies erschwert die dann erforderliche Dekortikation, die heute trotzdem in den meisten Fällen auf minimal-invasivem Wege durchgeführt wird. Die Resektion der z. T. sehr dicken Pleuraschwarte stellt allerdings das Instrumentarium genauso wie den Chirurgen vor eine erhebliche Herausforderung.
Eine Renaissance erlebt augenblicklich die Lungenvolumenreduktion, ein Verfahren, bei dem überblähte Parenchymbezirke bei Emphysematikern thorakoskopisch reseziert werden, um den verbleibenden, weniger geschädigten Arealen der Lunge die Entfaltung zu ermöglichen. Dieses Verfahren, das bereits Mitte der 90er Jahre erstmalig zu größeren Fallserien führte, war zwischenzeitlich durch den NETT-Trial in Verruf gekommen. Hier ist die Kooperation mit interventionellen Bronchoskopikern, die diese Patienten mit Ventil-Implantationen therapieren, in sogenannten „Emphysemboards“ erforderlich. Der G-BA hat kürzlich ein Statement gegen die nicht-operative Volumenreduktion verfasst, sodass in Zukunft eine weitere Steigerung der Patientenzahlen zur operativen Sanierung erwartet wird.
Mit dem Pneumothorax beschäftigt sich schließlich die in diesem Jahr erscheinende aktualisierte S3-Leitlinie „Pneumothorax“ unter Federführung des nächsten Präsidenten der DGT, Prof. Dr. med. Erich Stoelben. Mit dieser Leitlinie gibt die Fachgesellschaft zur Lösung eines häufigen Problems einen Leitfaden an die Hand. Eine weitere DFG-geförderte Studie der DGT bezieht sich auf die operative Sanierung des Pneumothorax: die WOPP-Studie. In dieser deutschen Multicenterstudie wird geprüft, ob in jedem Falle eine Resektion des bullösen Areals erforderlich ist oder ob eine parietale Pleurektomie als Rezidivprophylaxe ausreicht.
Lungentransplantationen verlagern sich von den Herzchirurgen zunehmend zu universitären thoraxchirurgischen Abteilungen. Hier sind die Zentren in München, Essen und Freiburg zu erwähnen. Die Vertretung des Faches in den Universitäten ist ansonsten aber noch immer nicht ausreichend gewährleistet, obwohl die Thoraxchirurgie seit 1995 als eigener Schwerpunkt in allen Bundesländern anerkannt war und seit 2001 eine selbständige chirurgische Fachdisziplin mit eigenständiger Weiterbildung ist.
Die wissenschaftliche Fachgesellschaft „Deutsche Gesellschaft für Thoraxchirurgie“ (DGT) wurde 1991 gegründet und ist heute eine der zehn Säulen unter dem Dach der Deutschen Gesellschaft für Chirurgie. Seit 1993 existiert die Europäische Gesellschaft für Thoraxchirurgie, die European Society of Thoracic Surgeons (ESTS). Hervorgegangen aus einer kleinen Gruppe engagierter Thoraxchirurgen unter Führung von Ingolf Vogt-Moykopf, ist die Gesellschaft mittlerweile auf 1.600 Mitglieder angewachsen und führt jedes Jahr den weltweit größten Kongress durch, der sich ausschließlich thoraxchirurgischen Fragestellungen widmet (in den USA sind die Thoraxchirurgen weiterhin ein Teil der Herz-Thoraxchirurgischen Gesellschaften).
Zertifizierungen in der Thoraxchirurgie
Seit 2008 zertifiziert die DGT Thoraxkliniken/-abteilungen zum „Kompetenzzentrum Thoraxchirurgie“, wenn strukturelle Anforderungen in der Abteilung sowie eine Mindestmenge von 400 Operationen pro Jahr erfüllt sind. Dabei soll die Klinik das gesamte, oben dargestellte Spektrum der Thoraxchirurgie abbilden. Davon zu unterscheiden ist die Zertifizierung zum „Lungenkrebszentrum“ durch die Deutsche Krebsgesellschaft, bei der eine longitudinale Darstellung der Diagnostik und Therapie von Lungenkarzinomen in der Interdisziplinarität erfolgt. Hier sind die Mindestmengen mit 75 anatomischen Resektionen pro Jahr deutlich niedriger angesetzt. Beteiligt sind thoraxchirurgische Abteilungen an onkologischen Zentren oder Traumazentren.
Der Grund, warum die DGT bei ihrer Zertifizierung zum Kompetenzzentrum 400 Operationen pro Jahr fordert, liegt in der Auffassung, dass nur mit einer entsprechenden Expertise eine optimale Behandlung der Patienten erreicht wird. Zwar kann eine exzellente Thoraxchirurgin oder ein hervorragender Thoraxchirurg mit einer Operation Großartiges leisten, die kompetente Versorgung im perioperativen Verlauf erfordert jedoch die Expertise vieler – über Abteilungen (Anästhesie, Pneumologie) und Berufsgruppen (Pflegepersonal, Physiotherapie, Atemtherapeuten) hinweg. Der Umgang mit Thoraxdrainagen nimmt dabei eine Schlüsselstellung ein, denn die Beurteilung der Physiologie im Pleuraspalt bedarf langer Erfahrung und kann auch durch die modernen digitalen Pumpsysteme nur bedingt ersetzt werden. Gerade die praktische Ausbildung an den verschiedenen Drainagesystemen ist nicht nur für die Weiterbildungsassistenten von Bedeutung, sondern sie stellt auch einen Faktor bei der Spezialisierung von Pflegekräften dar.
Seit der letzten Überarbeitung des Anforderungskataloges werden auch Aspekte des Risikomanagements abgefragt. Durch gemeinsame Analyse mit einem Risikomanager von Schadensfällen aus dem Gebiet der Thoraxchirurgie konnte eine entsprechende Abfrage in den Katalog eingebaut werden. Die so zertifizierten Kliniken haben den Vorteil, dass sie damit gegenüber dem Versicherer von diesem geforderte Qualitätsmerkmale bereits abbilden.
Der allgemeine Trend zu Organzentren ist, auch begründet durch die oben erwähnte Historie, in Lungenkliniken schon seit Jahrzehnten Realität. Interdisziplinäre Konferenzen (zwei pro Woche), in denen über das Vorgehen (Diagnostik und Therapie) bei Lungenkrebspatienten entschieden wurde, hat die Autorin bereits Anfang der 90er Jahre zu Beginn ihrer Ausbildung in Berlin-Heckeshorn erlebt. Schließlich lebt auch die Kooperation mit den Kollegen der Anästhesie von einem gedeihlichen und vertrauensvollen Level, denn schließlich „operieren“ alle am selben Organ.
Thoraxchirurgie wird heute immer noch zu einem Großteil in spezialisierten Lungenkliniken oder -abteilungen betrieben, auch wenn ein Trend zu Eingliederungen in Maximalversorger besteht. Da die Thoraxchirurgie ein Fachgebiet ist, in dem überwiegend elektive Operationen durchgeführt werden, eignet sie sich insbesondere für junge Chirurginnen und Chirurgen, die nach einem familienkompatiblen Fach Ausschau halten, das jedoch anspruchsvolle operative Fähigkeiten und Fertigkeiten erfordert.
Leschber G. Thoraxchirurgie heute. Passion Chirurgie. 2017 Oktober, 7(10): Artikel 03_01.
Autor des Artikels
Weitere aktuelle Artikel
15.04.2026 BDC|News
Neue Ausgabe PASSION CHIRURGIE: Thoraxchirurgie
Mit der Aprilausgabe rückt die Thoraxchirurgie in den Fokus – ein Fachgebiet, das sich durch seine große klinische Bandbreite und enge interdisziplinäre Vernetzung auszeichnet.
01.04.2026 Thoraxchirurgie
Vom Pleuraerguss zum Pleuraempyem – Diagnostik und Therapie im chirurgischen Alltag
Ein Pleuraerguss kombiniert mit klinischen Infektionszeichen ist charakteristisch für einen parapneumonischen Erguss (PPE), der die häufigste Ursache für ein Pleuraempyem darstellt. Die Inzidenz dieser pleuralen Infektionen ist ansteigend und stellt ein zunehmend klinisch relevantes Krankheitsbild dar, welches eine differenzierte Abklärung und Behandlung erfordert.
01.04.2026 Thoraxchirurgie
Operative Therapie von Lungenmetastasen
Die Lungenmetastasektomie hat sich als wichtiger Baustein in der Behandlung von pulmonal metastasierten soliden Tumoren etabliert [1]. Unter günstigen Voraussetzungen kann die Operation dabei der konservativen Therapie und der Bestrahlung in der Verbesserung des Overall survivals (OS) überlegen sein (HR: 0.68; p < 0.001) [2].
01.04.2026 Thoraxchirurgie
Lungenkrebsfrüherkennung
Das neue Früherkennungsangebot für Lungenkrebs mittels Niedrigdosis-Computertomographie hat der Gemeinsame Bundesausschuss (G-BA) im Juni 2025 durch Ergänzung der Krebsfrüherkennungs-Richtlinie als Leistung der gesetzlichen Krankenversicherung beschlossen.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.