01.11.2020 Thoraxchirurgie
Thoraxchirurgie in Lokalanästhesie
Das anästhesiologische Standardsetting für thoraxchirurgische Eingriffe ist die Doppellumenintubation mit Einlungenventilation während des Eingriffes in Allgemeinnarkose. Der Einsatz der maschinellen Beatmung im Allgemeinen und der Einlungenventilation im Speziellen ab den 1960er Jahren hat die anatomischen, onkologischen und erweiterten Resektionen der Lunge vereinfacht oder erst ermöglicht. Sie gewähren dem Chirurgen durch kontrollierten Lungenkollaps und regulierbare Narkosetiefe ein Maximum an Platz, Übersicht und Kontrolle insbesondere bei zentraler Präparation.
Parallel dazu hat die genaue Kenntnis der Anatomie und die Verbesserung der Zugangswege eine Miniaturisierung des Thoraxwandtraumas nach sich gezogen, sodass heutzutage die meisten pleuralen und pulmonalen Eingriffe in videoassistierter thorakoskopischer Technik (VATS) durchgeführt werden. Weitere Entwicklungen sind die Uniportale oder Single-Port VATS, bei der Kamera und Instrumente über nur einen einzigen, etwa drei bis vier Zentimeter kleinen Zugang eingeführt werden, und die tubeless VATS, bei der auf Thoraxdrainagen verzichtet wird, um dem Patienten einen Teil der postoperativen Schmerzen zu ersparen.
Im Gegensatz dazu tragen die Vollnarkose mit Doppellumenintubation durch die erheblichen Eingriffe in die Physiologie des Patienten wesentlich zu seinen Beschwerden nach der Operation bei. Sie stellen ein Potential für eigenständige, von dem chirurgischen Eingriff selbst unabhängige Komplikationen dar.
Während die Chirurgie also immer weniger invasiv wird, ist die Thoraxanästhesie maximal invasiv geblieben. Dabei ermöglichen die segmentale Innervation der Brustwand durch die Interkostalnerven und der miniaturisierte Zugang sowie das moderne Monitoring der Sedierungstiefe, ein relativ breites Spektrum täglicher Routineeingriffe in Lokalanästhesie und Analgosedierung durchzuführen. Die technische Durchführbarkeit ist dabei für viele Indikationen gut belegt.
Definitionen
In der Literatur finden sich zahlreiche Begriffe für thorakoskopische Eingriffe in Lokalanästhesie, die nicht immer klar gegeneinander abgegrenzt sind. Tabelle 1 listet die wichtigsten auf, die Übergänge zwischen diesen Arten sind jedoch fließend. Allen gemein ist der Verzicht auf die Intubation und der Erhalt der Spontanatmung.
Tab. 1: Häufige Bezeichnungen für Eingriffe, die in Lokalanästhesie, Analgosedierung und mit erhaltener Spontanatmung durchgeführt werden. Die Liste ist nicht vollständig, und die Begriffe sind nicht fest gegeneinander abgegrenzt. Üblicherweise ist die NIVATS mit einer stärkeren Sedierungstiefe als die AVATS und dem Einsatz supraglottischer Atemhilfen verbunden und erlaubt damit größere Eingriffe.
|
AVATS: awake VATS |
Patient ist wach, mit allenfalls milder Sedierung; lokale Anästhesieverfahren |
|
NIVATS: non-intubated VATS SVVATS: spontaneous ventilated VATS |
VATS ohne Intubation, in der Regel mit erhaltener Spontanatmung; tiefe Sedierung, supraglottische Atemwegssicherung |
|
MAC: monitored anaesthesia care |
Oberbegriff für anästhesiologische Verfahren mit engmaschigem Monitoring zur Anxiolyse und Sedierung von Patienten während medizinischer Eingriffe ohne Intubation |
Vor- und Nachteile der Allgemeinanästhesie
Die Einlungenventilation, sei es durch Doppellumentubus, einseitige Intubation oder Bronchusblocker, erhöht in erster Linie den Platz, die Übersicht und den Komfort des Chirurgen. Die Präparation an zentralen Strukturen, insbesondere bei Berührung der Bronchien, erzeugt einen maximalen Hustenreiz, der selbst in Allgemeinnarkose zu einem Aufbäumen des Patienten führen kann, weswegen in der Thoraxchirurgie tiefere Sedierungen nötig sind als in anderen chirurgischen Disziplinen. Die Relaxation führt zu einer Verminderung der Zwerchfellatmung, sodass das Zwerchfell aus dem Sichtfeld des Operateurs rückt. Das erleichtert insbesondere Präparationen am Zwerchfell selbst und an tief dorsal am Recessus phrenicocostalis gelegenen Strukturen, wie paraösophagealen Lymphknoten, Ductus thoracicus oder Lungensegmente 9 und 10.
Die tiefe Sedierung erhöht jedoch das Risiko für postoperative kognitive Störungen bis hin zum Delir, vor allem bei älteren Patienten. Sowohl die mechanische Beatmung der ventilierten Lunge als auch die Atelektase der kollabierten, operierten Lunge führen zu alveolären Strukturschäden und inflammatorischen Prozessen bis hin zum postoperativen akuten respiratorischen Distress-Syndrom (ARDS).
Der Erhalt der Spontanatmung und der Verzicht auf Relaxation und Intubation senken also das Trauma, das durch die Anästhesie verursacht wird [1]. Es ist daher Aufgabe des Chirurgen zu prüfen, inwieweit er die Möglichkeiten der Intubationsnarkose überhaupt benötigt.
Spektrum der Operationen, die in Lokalanästhesie und Analgosedierung durchgeführt werden
Wegen des unvollständigen Lungenkollapses bei erhaltener Spontanatmung und des sich bewegenden Zwerchfelles eignen sich vor allem Eingriffe an der Pleura für die Durchführung in erhaltener Spontanatmung. Pleura-Probeexzisionen, Talkumpoudrage oder Dauerdrainageneinlage sind im Alltag eines Thorax- oder Allgemeinchirurgen häufige Aufgaben, die sich meistens hervorragend in Lokalanästhesie und allenfalls milder Sedierung durchführen lassen (Abb. 1). Die Sedierung wird in der Regel durch die anästhesiologische Abteilung vorgenommen, kann jedoch bei nicht-kritisch kranken Patienten, wie in einer endoskopischen Funktionsabteilung üblich, auch durch in Sedierung ausgebildetes Pflegepersonal erfolgen. Früher wurden diese kleinen Eingriffe üblicherweise von interventionell ausgebildeten Pulmologen durchgeführt, heute gibt es eine Verschiebung zu den chirurgischen Abteilungen.
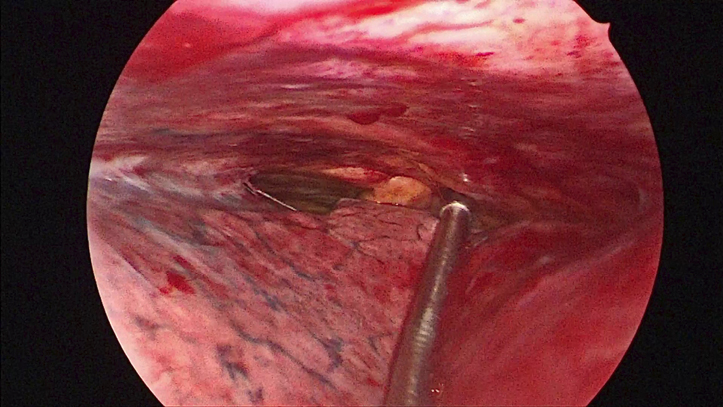
Abb. 1: Trotz Spontanatmung und Adhäsionen (links im Bild) reicht der Raum für das Pleuramanagement (Probeexzisionen, Pleurodesen) aus.
Mit etwas tieferer Sedierung und entsprechender chirurgischer Erfahrung sind auch periphere Keilresektion gut möglich. Optimalerweise sollte der Keil zwerchfellfern entnommen werden. Eine besonders gute Indikation für eine Keilresektion in Lokalanästhesie ist die histologische Sicherung einer interstitiellen Lungenerkrankung (ILD): ILD-Patienten können nämlich empfindlich auf Allgemeinnarkosen reagieren; wegen ILD-Exazerbationen sind Keilresektionen in Allgemeinanästhesie mit einer 90-Tages-Mortalität von 4 Prozent verbunden.
Weitere kleine Eingriffe, die sich gut in Lokalanästhesie durchführen lassen, sind Perikardfensterungen und Sympathikotomien.
Mit entsprechender anästhesiologischer und chirurgischer Expertise sind auch ausgedehnte Eingriffe wie anatomische Resektionen und Lymphadenektomien möglich. Dabei kommen tiefe Sedierungen mit noch erhaltener Spontanatmung und supraglottischen Atemwegssicherung (Larynxmaske) sowie zusätzliche regionale Anästhesieverfahren (Periduralkatheter, Interkostal- oder Paravertebralblockade, Vagusblockade) zum Einsatz. Solche Konstellationen sind aktuell jedoch Ausnahmen und werden nur in entsprechenden Zentren bei Patienten mit marginaler funktioneller Operabilität durchgeführt.
Laut statistischem Bundesamt wurden 2015 gut 14.000 kleine VATS-Eingriffe vorgenommen. Eine aktuelle Umfrage unter allen thoraxchirurgischen Abteilungen Deutschlands zeigte, dass derzeit etwa ein Drittel der Kliniken auch Eingriffe in AVATS und 42 Prozent in NIVATS durchführen [2]. Da ein großer Teil der Operationen in allgemeinchirurgischen Abteilungen durchgeführt wird, besteht somit noch ein großes Potential, die Eingriffe in Lokalanästhesie auszuweiten.
Kontraindikationen für Eingriffe in Lokalanästhesie und Spontanatmung
Doch auch für kleine pleurale Eingriffe sind nicht alle Patienten zur Operation in Lokalanästhesie geeignet. So deuten ein geschrumpfter Hemithorax, Pleuraschwarten und fehlender Erguss auf schwere Verwachsungen hin, die sich nicht immer thorakoskopisch und sicherlich nicht in kurzer Zeit lösen lassen (Abb. 2). Auch gibt es allgemeine eingriffsunabhängige Kontraindikationen: Nicht geeignet sind Patienten mit übermäßiger Adipositas, Kontraindikationen für lokoregionäre Verfahren, hämodynamischer Instabilität, hoher Aspirationsgefahr (z. B. bei starkem Reflux), neurologischen Störungen der Respiration, vorbestehender ausgeprägter Hypoxämie oder Hyperkapnie. Außerdem ungeeignet sind Patienten mit erwartet schwierigem Atemweg, weil bei intraoperativen Komplikationen kein sicherer Wechsel auf Allgemeinnarkose möglich wäre [1].
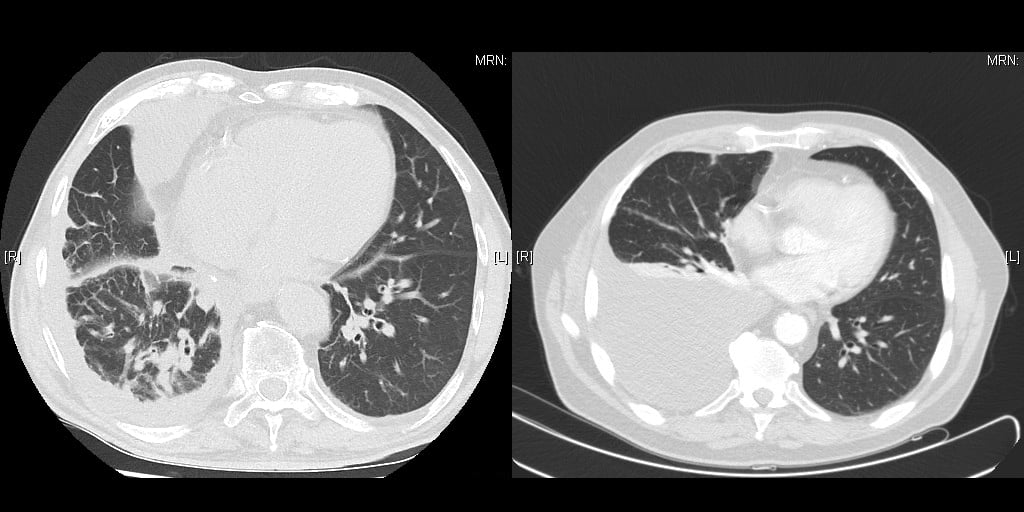
Abb. 2: Links: Schlechte Indikation für Lokalanästhesie: Der rechte Hemithorax ist geschrumpft, die Pleura parietalis verschwartet, es gibt keinen Erguss. Es ist mit schweren Verwachsungen zu rechnen. Rechts: Gute Indikation für Lokalanästhesie, reichlich Erguss, die Lunge ist von der Brustwand abgehoben.
Konversionskriterien zur Allgemeinnarkose
Patienten, die in Lokalanästhesie operiert werden, sollen genauso überwacht werden wie in Allgemeinnarkose. Bei bestimmten Kriterien ist eine Konversion zur Allgemeinnarkose und Atemwegssicherung indiziert (Tabelle 2).
Tab. 2: Konversionskriterien zur Allgemeinnarkose
|
Chirurgische Komplikationen: Große Blutungen, starke Verwachsungen, große Tumoren, unerwartet lange Operationsdauer |
|
Schwere Hypoxämie, pO2 < 60mmHg |
|
Schwere Hyperkapnie, pCO2 > 80mmHg |
|
Schwere Azidose, pH < 7,1 |
|
Hämodynamische Instabilität |
|
Persistierender Husten, der ein Fortschreiten der Operation verhindert |
|
Starke Atembewegungen, die ein sicheres Fortschreiten der Operation verhindern |
|
Persistierend unzureichender Kollaps der zu operierenden Lunge |
Tipps für das Gelingen der Operation in Lokalanästhesie und Analgosedierung
An erster Stelle ist es wichtig, für den Patienten eine beruhigende, Sicherheit ausstrahlende Atmosphäre zu schaffen. Ein unruhiger, ängstlicher und leidender Patient, der sich unkomfortabel führt, wird sich zwangsläufig auch während der Operation unruhig verhalten; dies erschwert dem Operateur die Arbeit, gefährdet den Patienten und verlängert die Zeit, die der Operateur benötigt, sodass ein Teufelskreis aus Diskomfort, verlängerter OP-Dauer und Patientengefährdung entsteht. Hilfreiche Maßnahmen sind in Tabelle 3 aufgelistet.
Tab. 3: Faktoren, die zu einem guten Gelingen der Operation in Lokalanästhesie beitragen.
|
Gute Indikationsstellung und OP-Planung anhand der Computertomographie im Vorfeld der Operation durch den Operateur |
|
Ruhe in der Einleitung und im OP-Saal |
|
Eigene Musik für den Patienten über Kopfhörer |
|
Vorgewärmtes Hautdesinfektionsmittel |
|
In Sedierung erfahrener, aktiver Anästhesist (nicht bloß „Standby“) –Anxiolytische Prämedikation am OP-Tag –Interkostalblockade am Zugangs-Interkostalraum und seinen Nachbarn (Abbildung 3) –An den Patienten und das Ausmaß der Operation angepasste Sedierungstiefe –Ausreichende Analgesie |
|
Reduktion des Zugangstraumas –zwei Trokare im selben Interkostalraum –5 mm-Kamera und -Trokare (Abbildung 4) –Kombinationstrokare für Kamera und ein Instrument –Uniportale Operation, bei der Kamera und Instrument über eine einzige nur etwa 3 cm lange Minithorakotomie gesetzt werden |
|
Thoraxdrainagen –Möglichst dünn (z. B. 20 Ch) –Kein Extrazugang für die Drainage –Verzicht auf Drainage, falls möglich (z. B. bei Sympathikotomien) |
|
Reduktion der Operationszeit, z. B. durch entsprechende Erfahrung und Schnelligkeit bei geplanten Parenchymnähten |
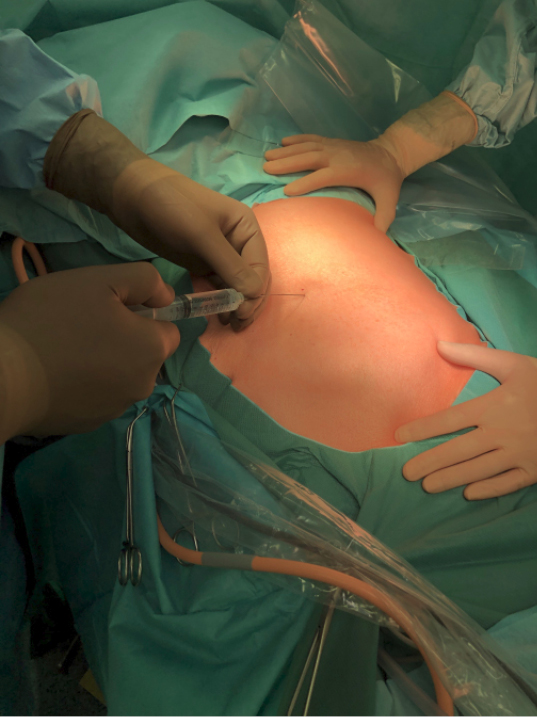
Abb. 3: Setzen der Interkostalblockade im Interkostalraum des geplanten Zugangs und an seinen Nachbar-Interkostalräumen.
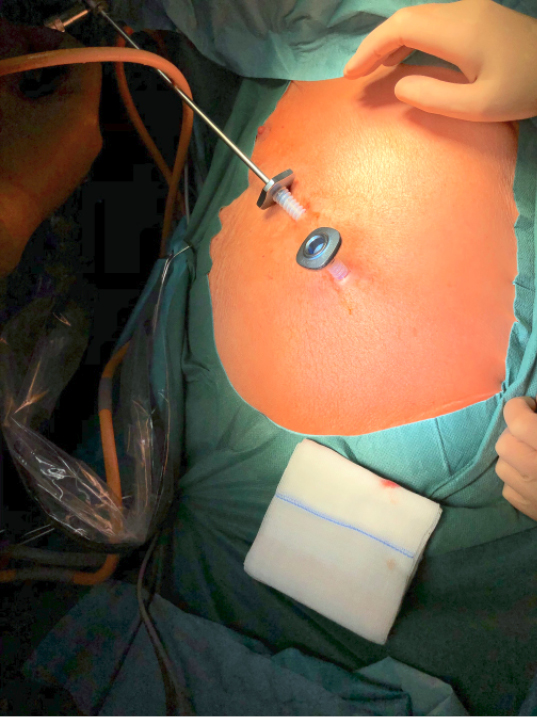
Abb. 4: Die Verwendung von nur zwei 5-mm-Trokaren und entsprechend einer 5-mm-Kamera minimiert den postoperativen Schmerz.
Fazit
Bei guter Patientenselektion können viele thoraxchirurgische Eingriffe in Lokalanästhesie und Analgosedierung durchgeführt werden. Dadurch kann das durch die Anästhesie verursachte Trauma reduziert werden. Besonders geeignet sind pleurale Eingriffe und Keilresektionen, bei denen zentrale Präparation und vollständiger Lungenkollaps nicht notwendig sind. Ein ruhiger Umgang mit dem Patienten, eine suffiziente Analgesie und Sedierung sowie minimalinvasive chirurgische Techniken tragen zur erfolgreichen Operation bei.
Literatur
[1] T. Galetin, E. Stoelben, Was gibt es Neues in der Thoraxchirurgie ohne Intubation?, in: J. Jähne, A. Königsrainer, W. Schröder, N.P. Südkamp (Eds.), Was gibt es Neues in der Chirurgie? Jahresbände 2017, 2018, 2019, twentiethnineteenth. Auflage, ecomed-Storck GmbH; ecomed MEDIZIN, Landsberg, 2019.
[2] T. Galetin, A. Lopez-Pastorini, N. Kosse, A. Koryllos, E. Stoelben, Videoassistierte thorakoskopische Chirurgie in Lokalanästhesie und Analgosedierung – eine Umfrage unter den Mitgliedern der Deutschen Gesellschaft für Thoraxchirurgie, Zentralbl. Chir. 145 (2020) 278–283. https://doi.org/10.1055/a-0988-0085.
Galetin T, Stoelben E: Thoraxchirurgie in Lokalanästhesie. Passion Chirurgie. 2020 November; 10(11): Artikel 03_02.
Autor:innen des Artikels
Weitere aktuelle Artikel
15.04.2026 BDC|News
PASSION CHIRURGIE 04/2026: Thoraxchirurgie
Mit der Aprilausgabe rückt die Thoraxchirurgie in den Fokus – ein Fachgebiet, das sich durch seine große klinische Bandbreite und enge interdisziplinäre Vernetzung auszeichnet.
01.04.2026 Thoraxchirurgie
Vom Pleuraerguss zum Pleuraempyem – Diagnostik und Therapie im chirurgischen Alltag
Ein Pleuraerguss kombiniert mit klinischen Infektionszeichen ist charakteristisch für einen parapneumonischen Erguss (PPE), der die häufigste Ursache für ein Pleuraempyem darstellt. Die Inzidenz dieser pleuralen Infektionen ist ansteigend und stellt ein zunehmend klinisch relevantes Krankheitsbild dar, welches eine differenzierte Abklärung und Behandlung erfordert.
01.04.2026 Thoraxchirurgie
Operative Therapie von Lungenmetastasen
Die Lungenmetastasektomie hat sich als wichtiger Baustein in der Behandlung von pulmonal metastasierten soliden Tumoren etabliert [1]. Unter günstigen Voraussetzungen kann die Operation dabei der konservativen Therapie und der Bestrahlung in der Verbesserung des Overall survivals (OS) überlegen sein (HR: 0.68; p < 0.001) [2].
01.04.2026 Thoraxchirurgie
Lungenkrebsfrüherkennung
Das neue Früherkennungsangebot für Lungenkrebs mittels Niedrigdosis-Computertomographie hat der Gemeinsame Bundesausschuss (G-BA) im Juni 2025 durch Ergänzung der Krebsfrüherkennungs-Richtlinie als Leistung der gesetzlichen Krankenversicherung beschlossen.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.