01.07.2014 Plastische/Ästhetische Chirurgie
Therapie von Verbrennungen

Die Inzidenz von schweren Verbrennungsverletzungen – > 20 % Körperoberfläche (KOF) – hat in den letzten Jahren abgenommen. Der häusliche Unfall liegt mit 50 % weit vor allen anderen Ursachen und wird gefolgt von Arbeitsunfällen (25 %) und suizidale Handlungen (10 %). Der übrige Anteil ist bedingt durch Unfälle und Verbrechen[1].
Insgesamt stehen hierbei Brandverletzungen gefolgt von Verbrühungsverletzungen, Explosionen und Verletzungen durch Starkstrom im Vordergrund.
In Deutschland stehen insgesamt 183 Betten zur Behandlung von Schwerbrandverletzte zur Verfügung, 116 Betten sind primär zur Behandlung von Erwachsenen und 46 Betten zur Behandlung von Kinder vorgesehen. Weitere 21 Betten stehen sowohl zur Behandlung von Erwachsenen, als auch für Kinder zur Verfügung. Brandverletztenzentren weisen eine hochspezialisierte Infrastruktur auf, zu den neben baulichen Voraussetzungen (Einzelboxen, Aufnahmebad) vor allem die Logistik charakteristisch ist (Burn Team, Hautersatz, Rehabilitation etc.).
Allgemeine Grundlagen
Die Dauer und die Temperatur sind entscheidend für das Verletzungsausmaß. Das Inhalationstrauma (IHT) kann die Verbrennungsverletzung verstärken und somit die Morbidität und Mortalität erhöhen, es kann aber auch singulär auftreten.
Zu unterscheiden gilt die eigentliche Gasvergiftung durch Brandgase mit Bestandteilen wie Kohlenmonoxid von den chemischen Inhalationstraumata, welche durch das Einatmen von Rußpartikeln und Reizstoffen entstehen. Eher seltener sind die thermischen IHTs, welche durch das Einatmen von heißer Luft entstehen und es hierbei zu hitzebedingten Schäden an der Schleimhaut und den Atemwegen kommt. Als prognostischer Wert kann für Verbrennungsverletzungen der Abbreviated Burn Severity Index (ABSI Score) nach Tobiansen[2] (Tab. 1) verwendet werden.
Tab 1: ABSI Score
|
ABSI-Score |
|||||
|
Verbrannte KOF (%) |
Punkte |
||||
|
0-10 |
1 | ||||
|
11-20 |
2 |
||||
|
21-30 |
3 |
||||
|
31-40 |
4 |
||||
|
41-50 |
5 |
Gesamtzahl |
Sterbewahrscheinlichkeit |
||
|
51-60 |
6 |
2-3 |
<1 |
||
|
61-70 |
7 |
4-5 |
<2% |
||
|
71-80 |
8 |
6-7 |
10-20% |
||
|
81-90 |
9 |
|
8-9 |
30-50% |
|
|
91-100 |
10 |
|
10-11 |
60-80% |
|
|
|
|
|
>11 |
>80 |
|
|
Inhalationstrauma |
1 |
|
|
|
|
|
Frau |
1 |
|
|
|
|
|
3° |
1 |
|
|
|
|
|
Schwerwiegende Nebenerkrankung |
1 |
|
|
|
|
|
Alter |
|
|
|
|
|
|
0-20 |
1 |
|
|
|
|
|
21-40 |
2 |
|
|
|
|
|
41-60 |
3 |
|
|
|
|
|
61-80 |
4 |
|
|
|
|
|
> 80 |
5 |
Zu beachten ist, dass Explosionstraumata und Verkehrsunfälle zu sogenannten thermomechanischen Verletzungen führen können.
Richtungsweisend sind bei Aufnahme eine gezielte Anamnese, welche gegebenenfalls bei intubierten Patienten durch den Notarzt erfragt werden muss, Nachweis von Rußpartikeln an den Nasenostien, das COHb bei Aufnahme, sowie eine Bronchoskopie mit Nachweis von Rußpartikeln im Bereich der oberen oder unteren Atemwege, bzw. eine fragile, gerötete Atemwegsschleimhaut.
Die Ausdehnung von Verbrennungen kann zum einen nach der Neuner-Regel von Wallace berechnet werden. Diese gilt nur für Erwachsene und definiert 9 % der KOF für den Kopf, 18 % für den Stamm jeweils ventral und dorsal, 1 % fürs Genitale, je 9 % für die obere Extremität und je 18 % für die untere Extremität. Bei Kindern muss eine modifizierte Neuner-Regel angewendet werden, da je nach Alter die Proportionen zwischen dem Kopf und dem Torso/Extremitäten sehr variieren. Hier empfiehlt es sich anhand der palmaren Fläche der Hand des Kindes das Verbrennungsausmaß abzuschätzen. So beträgt bei Kinder die palmare Fläche mit Ausschluss der Langfinger 1 % KOF, bei Erwachsenen beträgt die ganze Hand mit Einschluss der Langfinger 1 % KOF. Von besonderer Bedeutung ist der innerhalb der ersten 24h auftretende hypovolämische Schock. Ursache hierfür sind zum einen eine Störung der Kapillarschranke durch Mediatorenfreisetzung und hierdurch die Bildung eines lokalen Ödems, welches ab einer VKOF von etwa 20 % generalisiert auftreten kann. Verstärkt wird das Ödem durch den Übertritt von Plasmaeiweißen, insbesondere vom Albumin in den interstitiellen Raum (capillary-leak syndrome), wodurch die Ödembildung weiter verstärkt wird. Dieses mediatoreninduzierte Kapillarleak mit Abfall des kolloid-osmotischen Druckes, welches im Rahmen des SIRS auftritt, kann auch als Verbrennungskrankheit bezeichnet werden [3].
Innerhalb der ersten acht Stunden ist der Plasma-/Eiweißverlust in den interstitiellen Raum am größten und erreicht nach etwa 18 Stunden sein Maximum [4].
Erstversorgung
Bei der Erstversorgung gilt neben der Versorgung des Verletzten der Schutz des Ersthelfers. Hier sollte zum Beispiel bei Starkstromunfällen die Rettung/Bergung des Verletzten erst dann erfolgen, wenn die Gefahrenquelle sicher ausgeschaltet ist.
Weitere Regeln der Erstversorgung sind die Vermeidung von weiteren thermischen Schädigungen und wenn möglich die umgehende Entfernung aller betroffenen Kleidungsstücke. Die Wunden sollten nach Möglichkeit nicht verschmutzt werden. Ab Verbrennungen von mehr als 1 % KOF sollte auf eine Kühlung mit Wasser verzichtet werden, da hierdurch der Verletzte hypotherm werden kann. Vielmehr steht hier die Erhaltung eine Normothermie im Vordergrund [5, 6].
Eine Schutzintubation ist je nach Verletzungsausmaß nicht zwingend notwendig, jedoch bei Verbrennungen > 20 % KOF oder bei Hinweisen für ein Inhalationstrauma oder Beteiligung des Gesichtes bzw. des Oropharynx wegen der anschließenden Ödembildung indiziert.
Da ab einer verbrannten Körperoberfläche (VKOF) von 10 % bei Erwachsenen eine Schockgefahr besteht, sollte schon gleich im Rahmen der Erstversorgung für eine ausreichende Flüssigkeitszufuhr gesorgt werden. Hierbei können zur Abschätzung des Volumenbedarfs verschiedene Formeln angewendet werden. Die geläufigste ist die Parkland-Formel nach Baxter mit einem Volumen von: 4ml x kg KG % VKOF. Die Summe gibt einen ungefähren Volumenbedarf für die ersten 24 Stunden an, wobei die erste Hälfte innerhalb der ersten acht Stunden und die restliche Hälfte in den kommenden 16 Stunden substituiert werden sollen. Als Kontrollparameter können der ZVD und die Diuresemenge benutzt werden, wobei die Stundendiuresemenge mindestens 0,5 ml/kg KG betragen soll und der ZVD rund 10-15 mmHg messen sollte. Weitere indirekte Parameter sind der Hämatokrit-Wert, welcher in dieser Zeit nicht ansteigen sollte und der mittlere arterielle Druck, welcher 65 mmHg und höher betragen sollte.
Um diese Werte zu halten bzw. zu erreichen, empfehlen die allgemeinen Richtlinien die Verwendung von kristalloiden Lösungen innerhalb der ersten 24 bis 36 Stunden und anschließend die Umstellung auf kolloidale Lösungen. Auf die Verwendung von Vasoaktiva sollte in dieser Zeit gänzlich verzichtet werden.
Sind in der Regel schwere Verbrennungsverletzungen eindrucksvolle Erscheinungsbilder, so gehört zwingend zu jeder Erstversorgung auch die Evaluation und Beurteilung von weiteren Verletzungen. So sollte z. B. bei Verkehrsunfällen immer an schwere parenchymatöse oder skelettale Begleitverletzungen gedacht werden und diese entsprechend abgeklärt werden, da diese gegebenenfalls primär behandelt werden müssen. In häuslicher Umgebung muss gerade bei bewusstlosen Patienten unter anderem die Differentialdiagnose eines Myokardinfarktes oder Apoplex als Ursache des Unfalles hinterfragt werden.
Indikationen für die Verlegung des Patienten in ein Schwerbrandverletztenzentrum sind [7]:
- 20 % 2°-Verbrennungen
- 10 % 3°-Verbrennungen
- Verbrennungen im Bereich des Perineums, Kopf, Hand, Fuß
- Verbrennungen bei Patienten mit Vorerkrankungen, < 8 Jahre oder > 60 Jahre
- Inhalationstrauma
- Elektrische/Chemischen Verletzungen
Patienten mit Begleitverletzungen
Erstversorgung im Schwerbrandverletztenzentrum
Erst nach Ausschluss von relevanten Begleitverletzungen, welche u. a. nach den Protokollen des ATLS oder ACLS vordergründig behandelt werden müssen, erfolgt die Beurteilung des Verbrennungsausmaßes im Aufnahmebad (Abb. 1). Zu den Erstversorgungen im Verbrennungszentrum gehören eine vollständige Wundreinigung sowie wenn notwendig auch chirurgische Notfalleingriffe.
Hierzu zählen zum einen die Escharotomie, bei der alle zirkulären 3°-Areale vollständig inzidiert werden müssen. Eine Fasziotomie ist nicht zwingend notwendig, muss jedoch insbesondere bei Starkstromverletzungen evaluiert und selbst bei fraglicher Kompartmentmessung durchgeführt werden.
Abb. 1: Aufnahmebad/Hydrotherapie

Ziel der Escharotomie ist zum einen im Bereich der Extremitäten spätere Einschnürungen und hierdurch begleitende Durchblutungsstörung zu vermeiden, welche durch die intensive Volumentherapie auftreten kann. Im Stammbereich wirkt sich die Escharotomie positiv auf die invasive Beatmung aus. Hervorzuheben ist im Rahmen der Escharotomie der Hand/Unterarmes auch die gleichzeitige Spaltung des Karpaltunneldaches.
Tab. 2: Einteilung der Verbrennungsgrade
|
Verbrennungsgrad |
I° |
IIa° |
IIb° |
III |
|
|
Epidermis |
Dermis oberflächlich |
Dermis tiefgradig |
komplette Dermis |
|
Erscheinung |
Erythem |
Blasenbildung |
Blasenbildung |
trockene, derbe Haut |
|
Durchblutung |
ja |
ja |
variabel |
nein |
|
Haare |
fest |
fest |
variabel |
lösen sich ab |
|
Sensibilität |
ja, Schmerzen |
ja, Schmerzen |
variabel |
nein |
|
Heilung |
spontan |
spontan |
verzögert |
verzögert, Ulkus |
Nach erfolgter Wundreinigung erfolgt eine primäre Wundbeurteilung und anhand der Verbrennungstiefe (Tab. 2) die Therapieplanung. Im Falle von 3°-Verbrennungen sollte eine sehr zeitnahe Nekrektomie durchgeführt werden und im Falle von kleinen Arealen, können diese auch umgehend mit Hauttransplantaten gedeckt werden. Während 3°-Verbrennungen epifaszial abgetragen werden, werden die 2b°-Verbrennungen tangentiell abgetragen (Abb. 2,3).
Abb. 2: 2a- und 2b-gradige Verbrennung der oberen Extremität
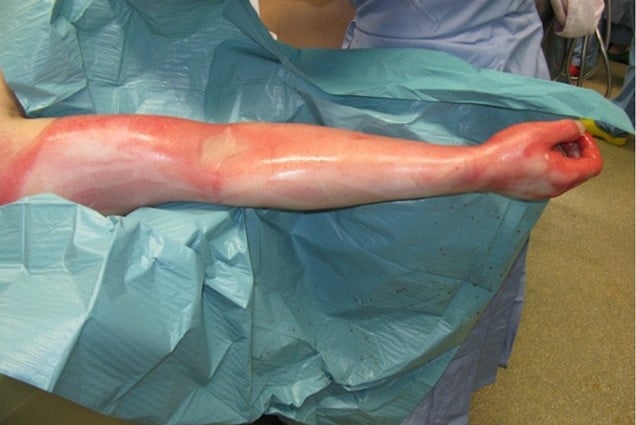
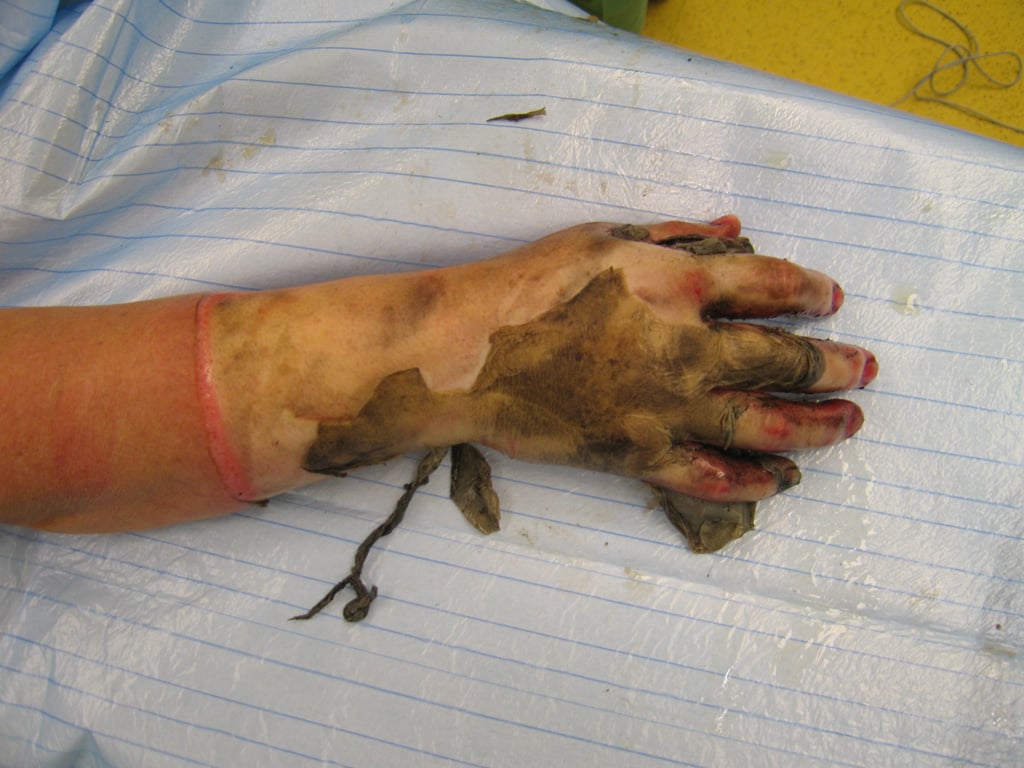
Abb. 3: zirkuläre 3-gradige Verbrennung der Hand
Die tangentielle Nekrektomie kann jedoch für den Patienten einen deutlich höheren und transfusionspflichtigen Blutverlust bedeuten, welcher durch eine auftretende Hypothermie noch verstärkt werden kann. Um die perioperativen Komplikationen so niedrig wie möglich zu halten, setzt dies zum einen eine klar präoperativ festgelegte chirurgische Strategie voraus, zum anderen ist eine sehr gute Zusammenarbeit mit der Anästhesie notwendig. Durch eine klare und ständige Kommunikation zwischen den Teams können Komplikationen frühzeitig erkannt und allenfalls das operative Vorgehen vorzeitig beendet werden.
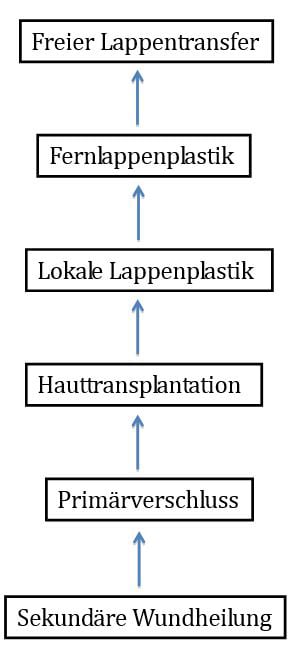
Ist ein primärer Wundverschluss, z. B. bei 3°-Verbrennung im abdominellen Bereich im Sinne einer Abdominoplastik oder sofortiger Deckung mit autogener Hauttransplantation nicht möglich, können die Wunden mit verschiedenen Verbandsstrategien gedeckt werden. Diese sollte vorzugsweise mit xenogener/allogener Hauttransplantaten bzw. synthetischen und semisynthetischen Hautersatzmaterialien abgedeckt werden. Zu dem erweiterten Repertoire gehört auch die rekonstruktive Leiter der Plastischen Chirurgie (Abb. 4), wobei in der Akutbehandlung stets den einfachen Methoden der Verzug gegeben werden sollte, um die Operationszeit nach Möglichkeit so kurz wie möglich zu halten um selbst in einem adäquat klimatisiertem Operationssaal das Risiko der Unterkühlung zu reduzieren.
Die Akutbehandlung der Brandverletzten dauert in aller Regel mehrere Tage an, wobei in dieser Zeit häufig eine suffiziente und endgültige Weichteildeckung nicht möglich ist.
Abb. 4: Rekonstruktive Leiter der Plastischen Chirurgie
Sekundäre Behandlung
Unter der sekundären Behandlung verstehen wir die fortführende Betreuung des Patienten durch das Kernteam, bestehend aus intensivmedizinischer und chirurgischer Betreuung, aus Anästhesisten, Mikrobiologen, Physiotherapeuten, Ergotherapeuten und Psychologen. Abhängig von den weiteren Begleitverletzungen werden weitere Fachgruppen wie z. B. Kardiologie, Nephrologie, Augenheilkunde, Unfallchirurgie mit eingebunden. Eine frühzeitige Einbindung des Sozialdienstes ist insbesondere im Falle eines Hausbrandes notwendig, da häufig die Betroffenen nach dem Krankenhausaufenthalt vor einer sozio-ökonomische Ruine stehen.
Im Rahmen dieser Zeit, welche sich über Wochen erstrecken kann, können je nach Allgemeinbefund des Patienten aufwendige rekonstruktive Maßnahmen durchgeführt werden, wobei in dieser Zeit der ergo- und physiotherapeutischen Behandlung eine zunehmend höher Gewichtung zukommen muss.
Während hier anfänglich die Thrombose/Pneumonie- und Kontrakturprophylaxe im Vordergrund stehen, muss der Patient für die anschließende Rehabilitation vorbereitet werden.
Tertiäre Behandlung
Durch die Rehabilitation wird versucht dem Patienten den Wiedereinstieg in den Alltag sowie ins Berufsleben zu vereinfachen. Dies kann sich je nach Verbrennungsschwere jedoch als äußerst schwierig gestaltet und setzt eine sehr gute Zusammenarbeit zwischen dem Patienten und der Einrichtung voraus.
Ferner ist eine enge Bindung des Patient an spezielle Verbrennungssprechstunden notwendig, da hier im Verlauf die nötigen Korrektureingriffe zum jeweils sinnvollen Zeitpunkt geplant werden können, bzw. ergo- und physiotherapeutische, wie orthopädische Hilfsmaßnahmen eingeleitet werden können.
Besonderheiten
Hierzu zählen die chemischen Verletzungen. Während Säuren Koagulationsnekrosen verursachen und das Ausmaß der Verletzung direkt sichtbar ist, verursachen Laugenverletzungen Kolliquationsnekrosen. Eine Besonderheit stellen Verletzungen mit Flusssäure dar. Ähnlich wie Laugen, dringt die Flusssäure rasch in die Tiefe ein und zerstört hier das betroffene Gewebe. Die klinische Untersuchung kann dem behandelnden Arzt hier eine völlige Fehleinschätzung geben. Daher ist dringend zu empfehlen, dass bei jeglichen Unklarheiten die genaue Substanz ermittelt werden muss und mit einer landesweiten Giftzentrale das weitere Vorgehen telefonisch besprochen werden muss.
Das Hochvoltelektrotrauma führt neben meistens begrenzten Oberflächenbefunden zur Koagulationsnekrose ausgedehnter Muskelgruppen und führt häufig zum Extremitätenverlust bzw. schwersten Funktionseinbußen trotz rekonstruktiven Maßnahmen.
Literatur
[1] Buttemeyer, R., et al., Establishing a baseline for organisation and outcome in burn care-basic data compiled by German burn centres, 1991-2000. Burns, 2004. 30(2): p. 115-20.
[2] Tobiasen, J., J.M. Hiebert, and R.F. Edlich, The abbreviated burn severity index. Ann Emerg Med, 1982. 11(5): p. 260-2.
[3] Vogt PM, L.L., Köller M, Sepsis und Organversagen. ecomed, 2002.
[4] Demling, R.H., et al., The study of burn wound edema using dichromatic absorptiometry. J Trauma, 1978. 18(2): p. 124-8.
[5] Trupkovic, T. and G. Giessler, [Burn trauma. Part 1: pathophysiology, preclinical care and emergency room management]. Anaesthesist, 2008. 57(9): p. 898-907.
[6] Giessler, G.A., et al., [Primary treatment of burn patients]. Chirurg, 2004. 75(6): p. 560-7.
[7] Verbrennungsmedizin, D.G.f., Leitlinien für chemisch/thermische Verletzungen.
Ipaktchi R. / Krezdorn N. / Broelsch G.F. / Vogt P.M. Therapie von Verbrennungen. Passion Chirurgie. 2014 Juli, 4(07): Artikel 02_01.
Autoren des Artikels
Dr. med. Ramin Ipaktchi
Klinik für Plastische, Hand, und WiederherstellungschirurgieMedizinische Hochschule HannoverCarl-Neuberg-Str. 130625Hannover kontaktierenDr. med. Günther Brölsch
Klinik und Poliklinik für Plastische, Hand- und WiederherstellungschirurgieMedizinische Hochschule HannoverCarl-Neuberg-Str. 130625HannoverUniv.-Prof. Dr. med. Peter M. Vogt
Direktor der Klinik und Poliklinik für Plastische, Hand- und WiederherstellungschirurgieMedizinische Hochschule HannoverCarl-Neubergstr. 130625Hannover kontaktierenWeitere aktuelle Artikel
08.02.2021 Plastische/Ästhetische Chirurgie
Hygiene im OP: Jeder ist verantwortlich. Ist doch selbstverständlich? Ist es nicht!
Ein Interview mit Univ.-Prof. Dr. Hermann Josef Bail, Leiter der Universitätsklinik für Orthopädie und Unfallchirurgie der Paracelsus Medizinischen Privatuniversität Nürnberg, anlässlich des 3. Nürnberger Wundkongresses 2020. Das interview führte Anja Blankenburg.
25.01.2021 Plastische/Ästhetische Chirurgie
Versorgung von Patienten mit chronischen Wunden und Wundheilungsstörungen – eine Aufgabe für die Chirurgie
Die Wundbehandlung gehört seit alters her zu den chirurgischen Kernaufgaben. Dabei hat sich die Therapie von Patienten mit chronischen Wunden zu einem komplexen und umfangreichen Aufgabenfeld entwickelt. In den chirurgischen Fachgebieten, vor allem Allgemeinchirurgie, Gefäßchirurgie, plastische Chirurgie und Orthopädie/Unfallchirurgie sollte eine differenzierte Behandlung von Problemwunden gewährleistet sein.
25.01.2021 Plastische/Ästhetische Chirurgie
Wenn Wunden nicht heilen – Pathophysiologie und Therapiemöglichkeiten chronischer Wunden
Die physiologische Wundheilung beschreibt einen mehrphasigen komplexen Prozess, in dem die physische, chemische, thermische und bakterielle Barrierefunktion der defekten Haut wiederhergestellt wird. Der Vorgang der Wundheilung durchläuft verschiedene, sich teilweise überlappende Phasen, welche durch ortsständige aktivierte Zellen und Mediatoren orchestriert und gesteuert werden.
18.12.2020 Plastische/Ästhetische Chirurgie
Dermatochirurgie – Lappenplastiken
Für die Wiederherstellung des Haut-Weichteilmantels steht ein großes Spektrum chirurgisch rekonstruktiver Maßnahmen zur Verfügung. Dieses reicht von Sekundärheilung, Naht, Nah- und Fernlappenplastik über mikrochirurgische Verfahren hin zu biologischen und biotechnischen Methoden.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.