Die ärztliche Behandlung ist stets auf Heilung ausgerichtet. Dieses Ziel wird jedoch nicht immer erreicht. Manchmal kommt es zu einer unerwünschten – mitunter vermeidbaren – Schädigung der behandelten Person. Die Gründe sind unterschiedlicher Natur. Umso wichtiger ist es, aus Situationen, die zu einem Patientenschaden geführt haben, Erkenntnisse zur Verbesserung der Behandlungsabläufe zu gewinnen, um Wiederholung derartiger Ereignisse zu vermeiden.
Die nachfolgend dargestellten Kasuistiken, die arthroskopische Operationen betreffen, zeigen Risiken, die vorab identifiziert werden müssen, um daraus klinische Präventionsmaßnahmen abzuleiten.
Fall 1:
Nach einem Arbeitsunfall stellt sich der 51-jährige Patient mit Schmerzen in der Schulter in der Notaufnahme vor. Mittels Röntgenuntersuchung wird eine Fraktur ausgeschlossen. Im weiteren Verlauf werden ein MRT und ein CT gefertigt. Aufgrund des Verdachts einer Bizeps-Sehnenruptur wird eine Arthroskopie der Schulter vorgenommen. Intraoperativ bestätigt sich der Verdacht jedoch nicht. Der Eingriff wird als explorative OP beendet.
Eine in der Folge vorgenommene Re-Arthroskopie bringt die Ruptur schließlich doch noch ans Licht. Der Patient beanstandet die zusätzliche OP und die Verzögerung des Heilungsverlaufs.
Im Verfahren vor der Schlichtungsstelle stellt der Gutachter fest, dass dieser Befund – Bizeps-Sehnenruptur – keine Indikation zur Operation darstelle. Der Fachmann beanstandet zudem, dass bei der ersten OP der Zugangsweg nicht korrekt gewählt worden sei, sodass die Ruptur intraoperativ nicht aufgefunden werden konnte.
Der Versicherer hat mittlerweile 17.000 € gezahlt.
Fall 2:
Aufgrund eines Sturzes aufs Knie ist bei dem 69-jährigen Patienten ein Hämarthros diagnostiert. Zudem weist das Knie eine Schürfwunde vom Vortag auf. Um einen – gegebenenfalls vorzufindenden – Kniebinnenschaden zu sanieren, erfolgt eine Kniegelenksspiegelung. In der Folge entwickelt sich eine Kniegelenksinfektion. Die Sepsis führt zu einem Multiorganversagen, an dem der Patient schließlich stirbt. Die Witwe verklagt das Krankenhaus.
Der Sachverständige kommt zu dem Schluss, dass die Arthroskopie nicht indiziert gewesen sei. Der blutige Erguss sei bereits unmittelbar nach dem Unfall andernorts abpunktiert worden. Neben seinem hohen Alter hätten zudem die Begleiterkrankungen des Patienten (Diabetes mellitus Typ II, arterielle Hypertonie, Adipositas) gegen eine OP gesprochen.
Zur Abklärung eines möglichen Kniebinnenschadens wären nach Ansicht des Sachverständigen nichtinvasive Maßnahmen (MRT) vorrangig gewesen.
Das Gericht bewertet deshalb den gesamten Verlauf als fehlerbedingt und verurteilt das Krankenhaus zur Zahlung von 65.000 €.
Fall 3:
Wegen anhaltender Schmerzen im linken Knie erfolgt bei dem 53-jährigen Patienten ein arthroskopischer Eingriff in Allgemeinanästhesie. Eine Knorpelglättung und eine Meniskusteilresektion werden vorgenommen. Vier Wochen später wird der Patient wegen akuten Leberversagens erneut stationär aufgenommen. Eine Autoimmunhepatitis I (ANA-positiv) wird diagnostiziert und in der Folge immunsuppressiv behandelt.
Im Verfahren vor der Gutachterkommission kommt der Sachverständige zu folgendem Ergebnis: Die präoperativen Laborwerte hätten stark erhöhte Leberenzymwerte gezeigt. Eine Leberzellerkrankung ungeklärter Ursache sei seit Jahren bekannt gewesen. Zudem hätten Ösophagusvarizen auf eine beginnende Leberzirrhose hingewiesen.
Diese Anzeichen eines sich anbahnenden Leberversagens seien, so der Sachverständige, bei Indikationsstellung zum elektiven Eingriff nicht hinreichend berücksichtigt worden. In jedem Fall hätten sie einer vorherigen internistischen Abklärung bedurft, sodass die Arthroskopie – zumindest zu diesem Zeitpunkt – nicht indiziert gewesen sei.
„Primum non nocere“: Aktiv Schäden abwenden
Den gebetsmühlenartig zitierten Grundsatz „primum non nocere“ übersetzen wir in der Regel mit den Worten „zuallererst einmal nicht schaden“. Ist dieser Satz zu verstehen im Sinne von: Kann man Schaden von einer Person durch Nicht-Tun abwenden?
Eine Person kommt zur ärztlichen Konsultation und klagt über chronische Schmerzen im Knie (Fall 3) oder Schmerzen im Bereich des Schultergelenks nach einem Arbeitsunfall (Fall 1) oder Schmerzen im Knie nach einem Sturz (Fall 2). Die erkrankte Person betritt das Behandlungszimmer mit der eindeutigen Erwartung, auf irgendeine Weise vom Schmerz befreit zu werden oder doch wenigstens Linderung zu erlangen.
Da der tägliche Auftrag an den Behandelnden lautet, Patientinnen und Patienten von ihrem Leiden zu befreien, erscheint der Ansatz des Nicht-Tuns wenig zielführend.
Prävention bedeutet, aktiv Maßnahmen zu ergreifen, um schädliche Einflüsse zu vermeiden oder die Verschlechterung einer Situation zu verhindern. Das Postulat „primum non nocere“ wäre dann dahingehend zu interpretieren, dass etwas zu tun sei, damit kein Schaden einträte.
Prävention: die Indikation auf eine breite Informationsbasis stellen
Die drei geschilderten Fälle unterscheiden sich in der Ätiologie, im Verlauf und im Resultat. Die gemeinsame Komponente besteht in der gutachterlichen Einschätzung, dass die Eingriffe jeweils nicht nichtindiziert waren. Mehr noch: In allen drei Fällen urteilen die Sachverständigen, dass die Indikationstellung zur Arthroskopie in ursächlichem Zusammenhang zu dem nachfolgenden negativen Verlauf der Erkrankung stehe.
Wären die Schäden vermeidbar gewesen?
Betrachtet man alle drei Fälle in der Rückschau unter Präventionsaspekten, wird klar, dass eine sorgfältige Berücksichtigung der jeweils relevanten Parameter die Indikationsstellung bereits im Vorfeld als falsch entlarvt hätte. Mit anderen Worten: Die Indikationen für die Durchführung einer Arthroskopie hätten sich bei kritischem Hinterfragen bereits vor den Eingriffen als Fehlentscheidungen herausgestellt.
Fall 1 – Rückschau und Prävention:
In Fall 1 bewertet der Gutachter die Art des Eingriffs als nicht zielführend, da anderweitige diagnostische Verfahren zur Verfügung gestanden hätten, mit denen die Arbeitsdiagnose „Bizepssehnenruptur“ auf nicht invasivem Wege bestätigt hätte werden können. Da der Operateur sich außerdem für einen Zugangsweg entschieden hat, der aufgrund der anatomischen Gegebenheiten nicht geeignet war, die Arbeitsdiagnose zu bestätigen, wird im konkreten Fall noch ein zweites Moment angeführt, das zur suboptimalen Versorgung des Patienten geführt habe.
Über das postoperative Ergebnis hinaus enthält Fall 1 eine weitere Komponente, die mit zu dem allgemein negativen Resultat beigetragen hat: Der Patient äußert sich unzufrieden über die Art und den Ablauf der Operation. Seine Erwartungen weichen vom tatsächlichen Ergebnis der Maßnahmen ab, obwohl Operateur und zuständiger Anästhesist im Vorfeld der OP mit ihm gesprochen hatten.
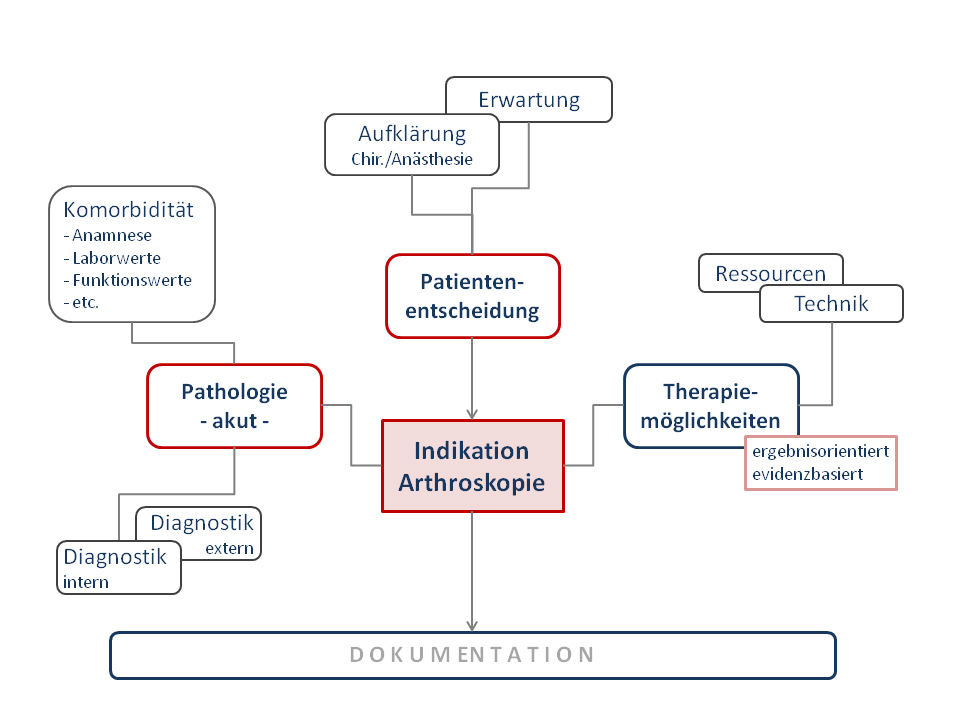
Die drei entscheidenden Faktoren, Pathologie, Patientenentscheidung und Therapiemöglichkeiten, die zur Indikationsstellung beitragen (siehe Grafik), hat das betroffene Team vorliegend nicht vollständig abgeklärt. Dennoch wurde operiert. Im Sinne eines aktiven Nicht-Schädigens hätte das Team den pathologischen Befund bei etwaigen Widersprüchen der bildgebenden Diagnostik (MR, klinischer Befund und CT) eher mit der Wiederholung der nichtinvasiven Befunderhebung klären müssen. Es besteht Konsens und Evidenz, dass explorativ durchgeführte Arthroskopien heute nur noch in wenigen Ausnahmefällen indiziert sind.
Abb. 1: Beeinflussende Faktoren der Indikationsstellung
Der Einsatz vorhandener Therapiemöglichkeiten wird heute nicht mehr nur am erzielten Ergebnis gemessen. Es muss vorab geklärt sein, ob die Therapie zielführend und nachweislich sinnvoll ist. Hierdurch ist die Behandlung letztlich zu rechtfertigen. Beides verneint der Gutachter in Fall 1. Weder die Exploration noch die chirurgische Intervention (Sehnennaht) hätten die Heilungschancen verbessert. Die Entscheidung des Patienten, eine Arthroskopie durchführen zu lassen, habe in erster Linie auf der Erwartung einer Schmerzreduktion basiert. Die Resultate indes, die durch eine arthroskopische Intervention bei chronisch vorgeschädigtem Gelenk erreicht werden können, würden diesen Erwartungen in keiner Weise gerecht.
Prävention heißt, dass Behandelnde sich fragen müssen: Ist der geplante Eingriff ergebnisorientiert und evidenzbasiert? Lautet die Antwort – wie hier – nein, sind alternative Wege zu beschreiten.
Fall 2 – Rückschau und Prävention:
Wenden wir ein solches Präventionsmodell auf Fall 2 an, wird deutlich, dass hier aufgrund der akuten Pathologie die Indikation zur Arthroskopie nicht gestellt werden konnte. Es bestand vorliegend keinerlei Dringlichkeit, im Gelenk eine Blutungsquelle zu identifizieren, da der blutige Gelenkerguss bereits vor der stationären Aufnahme punktiert worden war und sich kein neuer Erguss gebildet hatte. Die blutige Schürfwunde am betroffenen Knie findet bei der Indikationsstellung zur Arthroskopie keine Berücksichtigung.
Aus der Dokumentation geht hingegen hervor, dass das Gelenk 14 Tage nach der Aufnahme wegen neuer Flüssigkeitsansammlung zum dritten Mal punktiert worden ist. Dabei zeigten sich erste Symptome einer schweren Infektion. Im Verlauf des Klinikaufenthaltes wurde die Kniewunde des Patienten mit MRSA-positiven Keimen besiedelt. Das Knie musste wiederholt offen revidiert werden.
Die allgemeinen Komorbiditätsparameter (Diabetes, Hochdruck etc.) sind nach Ansicht des Sachverständigen bei der Indikationsstellung nur unvollständig berücksichtigt worden – obwohl bei beschriebener Konstellation begleitende Mykosen bzw. Dekubitalgeschwüre bei leicht irritabler Haut, keine ungewöhnlichen Komplikationen sind.
Im Gutachten wird konstatiert, dass der Patient starb, da vor der Indikationsstellung keine objektive Risiko-Nutzen-Analyse unter Berücksichtigung der beeinflussenden Faktoren erfolgt ist. Auch in Fall 2 entstand also dadurch Schaden, dass eine Aktion unterblieb, nämlich die präventive Berücksichtigung der wesentlichen Faktoren, die dem Krankheitsverlauf nach der Arthroskopie die entscheidende Richtung gaben.
Fall 3 – Rückschau und Prävention:
Dasselbe gilt für Fall 3. Auch hier hat die unzureichende Berücksichtigung der akuten und anamnestischen Daten – hier: die chronische Veränderung der Leberfunktion des Patienten – zu einem inadäquaten Krankheitsverlauf geführt. In diesem Verfahren wird im Übrigen hervorgehoben, dass das Team die Indikationsstellung zu verantworten hat: Der Chirurg stellt die Indikation zur Arthroskopie und dabei muss er zwingend die beeinflussenden Faktoren berücksichtigen, gleich dem Anästhesisten, der seinerseits die Indikationsstellung zur beatmeten Narkose zu verantworten hat. Auch er hat die Zeichen einer schweren Lebervorschädigung nicht adäquat in seine Entscheidung mit eingebaut.
Kann ein Präventionsmodel eine fehlerhafte Indikationsstellung verhindern?
Ein Modell wird helfen können, das Auftreten eines Fehlers weniger wahrscheinlich werden zu lassen. Der schematische Ansatz bietet eine Routine, eine Sortierhilfe an, um die richtige Indikation für eine ergebnisorientierte und evidenzbasierte Therapieform stellen zu können. Als Instrument kann die Form einer Checkliste von Nutzen sein (s. u.).
Ein solcher Präventionsansatz kann dazu beitragen, alle beeinflussenden Faktoren herauszufiltern und sie bei der Indikationsstellung systematisch zu berücksichtigen, um Kurzschlüsse in diesem Prozess zu vermeiden:
- Die akute Pathologie ist eindeutig geklärt.
Die Diagnostik ist vollständig und liefert schlüssige Befunde.
- Die Anamnese ist erhoben.
Klinische Parameter liegen vor und sind beurteilt.
Komorbiditäten sind geklärt und berücksichtigt.
- Therapiemöglichkeiten sind ausgelotet (evidenzbasiert, zielführend).
Ressourcen sind abgeklärt.
Das Therapieziel ist formuliert.
- Die Patientenentscheidung basiert auf realistischen Erwartungen und wesentlicher Information zur gewählten Therapieform sowie zu deren Alternativen.
- Die Indikation zur Arthroskopie ist motiviert.
Der Entschluss zum Eingriff ist, einschließlich der wichtigsten Teilschritte, vollständig dokumentiert.
Als Zusatznutzen wird die Standardisierung der Indikationsstellung eine Verbesserung bei der Validierung von Therapieformen mit sich bringen. Die Variabilität in der medizinischen Behandlung beruht auf der „Inhomogenität“ der behandelten Population, zum anderen aber auch auf der nicht immer standardisierten Entscheidung zur Therapie. Wird die hier beschriebene oder eine ähnliche Systematik zur Indikationsentscheidung genutzt, sollte dieses förderlich sein, Risikogruppen unter den Patientinnen und Patienten zu identifizieren. Die systematische Dokumentation der Indikationsstellung wird die Behandlungskontinuität, und damit die Patientensicherheit, gewährleisten.
Der Leitsatz „primum non nocere“ kann daher als eine „pro-aktive“ und schadenspräventive Indikationsstellung interpretiert werden. Die wesentlichen, den Krankheitsverlauf beeinflussenden Faktoren werden systematisch abgearbeitet, bevor der weitreichende nächste Schritt unternommen wird.
Das beschriebene Präventionsmodell hat nicht den Anspruch, ein „Allheilmittel“ gegen Fehlentscheidungen zu sein. Aber es kann helfen, sie zu reduzieren.
Interessante Literatur zum Thema
Bohensky, Megan A. et al.(2013). Adverse Outcome Associated With Elective Knee Arthroscopy: A Population-Based Cohort Study. Arthroscopy 29 (4) 716-725
Bohensky, Megan A. et al (2012). Trends in elective knee arthroscopies in a population-based cohort, 2000-2009. MJA 197 (7) 399-403
Schweizer, Marin et al. (2013). Effectiveness of a bundled intervention of decolonization and prophylaxis to decrease Gram positive surgical site infections after cardiac or orthopedic surgery: systematic review and meta-analysis. BMJ 346:f2743
Gurusamy, Kurinchi Selvan et al. (2013). Antibiotic prophylaxis for the prevention of methicillin-resistant Staphylococcus aureus (MRSA) related complications in surgical patients.
Cochrane Database of Systematic Reviews Issue 8 Art. No.: CD010268
Regauer, M.; Neu,J. (2012). Infektion nach arthroskopischer Kreuzbandersatzplastik: schwerer Behandlungsfehler? Unfallchirurg 115:844-847
Marmor, S. (2009). Joint infection after knee arthroscopy: Medicolegal aspects. Orthopaedics & Traumatology 95,278-283
Weiter- und Fortbildung