Zusammenfassung
Anhand von Daten, die für das bundesweite Benchmarking-Projekt zu OP-Prozesszeiten erfasst wurden, sollen neue Ansätze zur Qualitätssicherung aufgezeigt werden. Beispielhaft wird hier die Cholecystektomie vorgestellt. Es zeigt sich eine große Varianz der Schnitt-Naht-Zeiten und des angewandten operativen Verfahrens. Auffällig sind besonders Unterschiede zwischen den verschiedenen Versorgungsstufen. Die Analyse dieser Unterschiede durch die zuständigen Fachgesellschaften kann einen Beitrag zur Verbesserung der chirurgischen Versorgungsqualität liefern. Zur Fortsetzung der Diskussion und zur Weiterentwicklung der chirurgischen Versorgungsqualität ist die gemeinsame Auswertung mit Daten zur Ergebnisqualität notwendig.
Einleitung
Seit dem Jahr 2009 bieten der Verband für OP-Management (VOPM) gemeinsam mit dem BDA, der DGAI, und dem BDC ein Benchmarking von OP-Prozesszeiten an. Die Umsetzung wird durch die Hamburger Firma digmed realisiert. Auf der Grundlage des „Glossar perioperativer Prozesszeiten und Kennzahlen“ werden etablierte Zeitpunkte und Kennzahlen des perioperativen Versorgungsprozesses erfasst und den teilnehmenden Krankenhäusern für eine effizientere OP-Steuerung zur Verfügung gestellt. Darüber hinaus stehen Ergebnisse aus dieser Datenbank mit aktuell mehr als fünf Mio. OP-Fällen aus rund 150 Krankenhäusern für wissenschaftliche Arbeiten zur Verfügung. Neben den für die OP-Steuerung relevanten Prozessdaten sind auch die OPS und die Versorgungsstufe der Einrichtung bekannt. Weiterhin sind für einen großen Teil der OP-Fälle zusätzlich auch die abgerechnete DRG, die Liegezeit, das Alter und das Geschlecht des Patienten dokumentiert. Erste Publikationen z. B. zum morgendlichen OP-Beginn [1] oder zu überlappenden Einleitungen sind bereits erschienen, weitere sind in Vorbereitung. Mit der vorliegenden Arbeit soll der Frage nachgegangen werden, inwieweit durch die Auswertung einer großen Zahl von Prozessdaten auch Aussagen zu der chirurgischen Versorgungsqualität getroffen werden können. Als zu untersuchender Eingriff wurde die Cholecystektomie gewählt, die mit fast 200.000 Operationen pro Jahr zu einem der häufigsten operativen Eingriffe in Deutschland gehört und die durch den jährlichen Qualitätsreport des AQUA-Institut hinsichtlich der dort gefassten Qualitätskennzahlen auch von anderer Seite ausführlich beschrieben ist. Ziel dieser Arbeit, ist es die Diskussion über neue qualitätsbeschreibende Kennzahlen unter Nutzung bereits erhobener Daten anzustoßen.
Methodik
In den Jahren 2011, 2012 und 2013 wurden in der digmed Datenbank insgesamt 35.754 Cholecystektomien aus 86 Abteilungen identifiziert, die sich wie folgt auf die entsprechenden OPS verteilen. Die Abteilung mit der niedrigsten Fallzahl brachte 31 Eingriffe in dem Dreijahreszeitraum ein, die Abteilung mit der höchsten Fallzahl 913 Eingriffe.
Tab. 1: Verteilung der Grundgesamtheit auf die einzelnen OPS
|
Verfahren |
OPS |
Anzahl |
|
Cholecystektomie: offen chirurgisch |
5-511-01 |
2.006 |
|
Cholecystektomie: offen chirurgisch mit Revision der Gallengänge |
5-511.02 |
387 |
|
Cholecystektomie: laparoskopisch |
5-511.11 |
30.965 |
|
Cholecystektomie: laparoskopisch mit Revision der Gallengänge |
5.511.12 |
593 |
|
Cholecystektomie : Umstieg von laparoskopisch auf offen chirurgisch |
5.511.21 |
1.557 |
|
Cholecystektomie : Umstieg von laparoskopisch auf offen chirurgisch mit Revision |
5.511.22 |
255 |
|
Summe |
35.754 |
Cholecystektomien, die im Rahmen anderer Operationen (OPS größer gleich 5-511.3) durchgeführt wurden, sind nicht in der Auswertung inbegriffen. Ebenso diskriminiert wurden Abteilungen, die weniger als 30 Eingriffe meldeten. Laut AQUA-Institut wurden im angeführten Zeitraum in der Bundesrepublik ca. 525.000 Cholecystektomien durchgeführt, sodass in dieser Arbeit mit 35.754 mehr als 7 % der in Deutschland erfolgten Gallenoperationen abgebildet werden. In der Datenbank sind die Patientendaten pseudonymisiert. Die hier vorgestellten Ergebnisse sind anonymisiert und nicht mehr auf einzelne Patienten oder Krankenhäuser zurückzuverfolgen.
Ergebnisse
Anzahl der Operationen versus Schnitt-Naht-Zeit
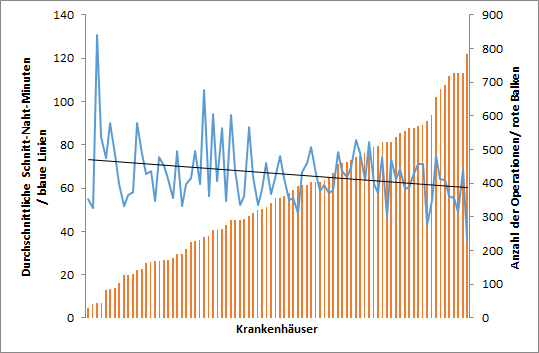
Betrachtet man die Prozesszeiten für die mit fast 90 % dominierende Form der Cholecystektomie (laparoskopisch, OPS: 5-511.11), ergibt sich ein uneinheitliches Bild. Während der Durchschnitt der Schnitt-Naht-Zeit 65 Minuten beträgt, benötigt die Abteilung mit der längsten Schnitt-Naht-Zeit bei 44 Eingriffen durchschnittlich 131 Minuten. Die Abteilung mit der kürzesten Schnitt-Naht-Zeit bei 784 Operationen dokumentiert im Durchschnitt 36 Minuten. Diese breite Streuung führt zu der Frage, ob Häuser mit wenigen Eingriffen grundsätzlich längere Schnitt-Naht-Zeiten benötigen.
Für diese Hypothese ergibt sich nur eine schwache Korrelation und die unruhige Zeitlinie zeigt, dass der Prozess Gallenblasenoperation eine geringe Standardisierung aufweist.
Abb. 1: Anzahl der Operationen versus Schnitt-Naht-Zeit (OPS. 5-511.11)
Schnitt-Naht-Zeiten nach Versorgungsstufen
Bei der Differenzierung der Schnitt-Naht-Zeiten in Abhängigkeit von der Versorgungsstufe ergibt sich folgendes Bild.
Tab 2: Schnitt-Naht-Zeiten nach Versorgungsstufe
|
5-511.01 und .02 |
5-511.11 und .12 |
5-511.21 und .22 |
|
|
Grund-& Regelversorger |
|||
|
Anzahl der Eingriffe |
584 |
11.511 |
624 |
|
durchschnittliche Schnitt-Naht-Zeit in min |
79 +/- 49 |
59 +/- 27 |
103 +/- 47 |
|
Schwerpunktversorger |
|||
|
Anzahl der Eingriffe |
878 |
11.386 |
621 |
|
durchschnittliche Schnitt-Naht-Zeit in min |
83 +/- 49 |
67 +/- 28 |
110 +/- 50 |
|
Maximalversorger |
|||
|
Anzahl der Eingriffe |
536 |
6.785 |
355 |
|
durchschnittliche Schnitt-Naht-Zeit in min |
83 +/- 42 |
66 +/- 27 |
117 +/- 27 |
|
Universitätskrankenhaus |
|||
|
Anzahl der Eingriffe |
395 |
1.867 |
212 |
|
durchschnittliche Schnitt-Naht-Zeit in min |
96 +/- 54 |
89 +/- 39 |
131 +/- 51 |
Die Schnitt-Naht-Zeit ist bei den Grund- und Regelversorgern für alle Formen der untersuchten Cholecystektomie die Kürzeste. Die Universitätsklinika zeigen deutlich längere Schnitt-Naht-Zeiten.
Wahl des operativen Verfahrens
Als Standardverfahren hat sich seit den 90 Jahren des letzten Jahrhunderts das laparoskopische Vorgehen (OPS: 5-511.11) etabliert. Außer Frage steht allerdings auch, dass sowohl chirurgische als auch anästhesiologische Gründe weiterhin in ausgewählten Indikationen ein offenes Verfahren (OPS: 5-511.01) erfordern. Werden die Gründe für das offene chirurgische Verfahren erst intraoperativ evident, wie zum Beispiel durch eine Kreislaufdepression bei Anlage des Pneumoperitoneums, so wird das laparoskopisch begonnene Verfahren offen zu Ende gebracht (Umsteiger, OPS: 5-511.21).
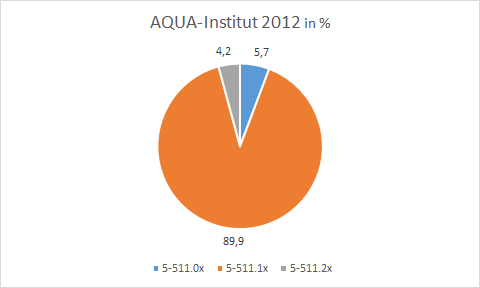
Die dieser Arbeit zugrunde liegende Verteilung für die Wahl des operativen Verfahrens entspricht nicht den Zahlen des AQUA-Instituts. Für die hier untersuchten 35.754 Eingriffe liegt der Anteil für primär offene Verfahren bei 6,7 % und für die Umsteiger bei 5,1 %. Vom AQUA-Institut werden in 2012 für das primär offen chirurgische Verfahren 5,7 % und für die „Umsteiger“ 4,2 %. angegeben [2].
Abb. 2: OPS Verteilung
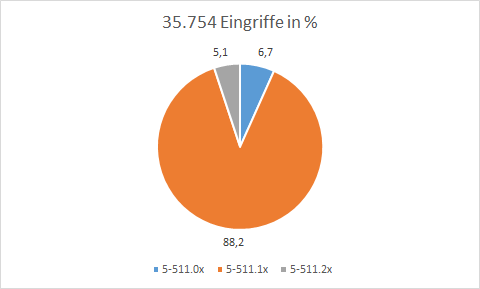
Abb. 3: OPS Verteilung für AQUA 2012
Wahl des operativen Verfahrens nach Versorgungsstufe
Die Auswahl des Verfahrens wurde hinsichtlich der Versorgungsstufe untersucht. Analog zu den angegebenen Schnitt-Naht-Zeiten zeigt sich auch hier eine erhebliche Varianz bei der Verteilung der Operationsverfahren.
Abb. 4. OPS Verteilung nach Versorgungsstufe
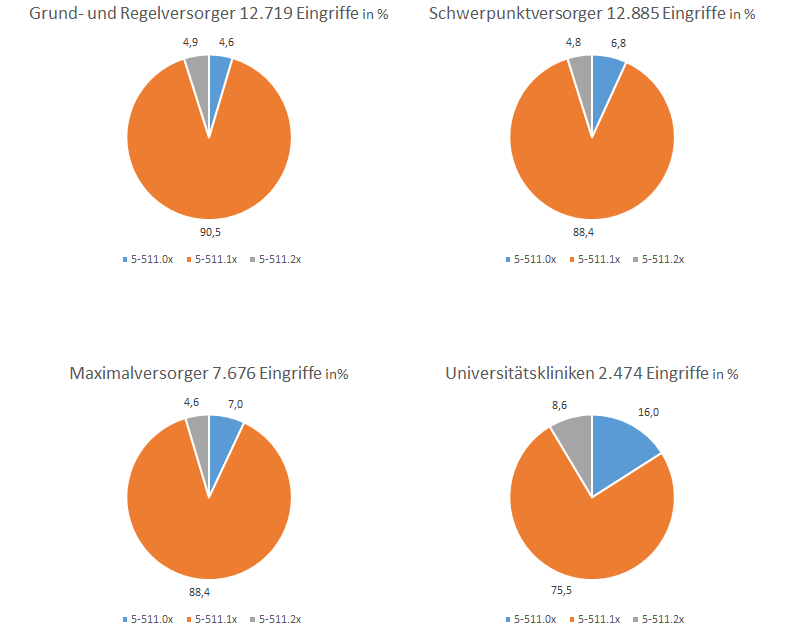
Mit 90,5 % zeigen Krankenhäuser der Grund- und Regelversorgung die höchste Rate an laparoskopischen Operationen. Mit 88,4 % liegt diese Quote bei den Häusern der Schwerpunkt – und der Maximalversorgung etwas niedriger.
Nahezu konstant bei knapp 5 % liegt die Rate der Umsteiger bei den Grund- und Regelversorgern, den Schwerpunktkrankenhäusern und den Häusern der Maximalversorgern, während der Anteil der primär offenen Cholecystektomien parallel mit Erhöhung der Versorgungsstufe von 4,6 % auf 7 % ansteigt.
An den Universitätsklinika zeigt sich eine andere Verteilung. 75,5 % der Gallenblasen werden hier laparoskopisch entfernt. Der Anteil der primär offenen Cholecystektomien ist mit 16 % dreimal so hoch wie in den Krankenhäusern der Grund- und Regelversorgung. Auch der Wechsel des operativen Vorgehens von laparoskopisch auf offen chirurgisch ist mit 8,6 % nahezu doppelt so häufig wie in den Häusern der anderen Versorgungsstufen.
Beispiele für die Varianz bei der Wahl des operativen Verfahrens
Ausgehend von der Schnitt-Naht-Zeit und der Auswahl des operativen Verfahrens sollen beispielhaft drei in ihren Ausprägungen sehr unterschiedliche Abteilungen präsentiert werden.
Abb. 5: Schwerpunktversorger mit hoher Rate an laparoskopischen Operationen
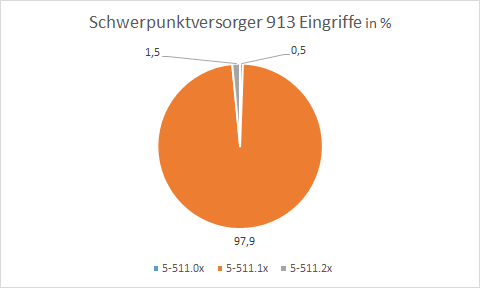
Ein Krankenhaus mit einer der höchsten Anzahl an Eingriffen imponiert auch durch eine sehr geringe Rate an primär offen operierten Gallenblasen und Umsteigern. Dabei benötigt dieses Haus mit einer durchschnittlichen Schnitt-Naht-Zeit von 69 Minuten für die laparoskopische Cholecystektomie zwei Minuten mehr als der Durchschnitt der Häuser der Schwerpunktversorgung.
Abb. 6: Schwerpunktversorger mit niedriger Rate an laparoskopischen Operationen
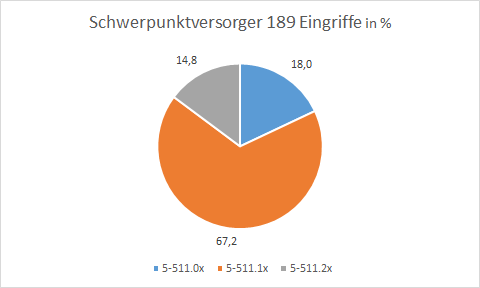
Bei einem anderen Schwerpunktversorger beträgt die durchschnittliche Schnitt-Naht-Zeit 52 Minuten und liegt um 15 Minuten unter dem Durchschnitt aller Häuser der Schwerpunktversorgung. Die Konversionsrate ist mit 18 % eine der Höchsten in der Auswertung. Ebenfalls ist die Rate der primär offenen Verfahren doppelt so hoch wie im Vergleichskollektiv.
Abb. 7: Universitätskrankenhaus mit hoher Rate an primär offenen Cholecystektomien
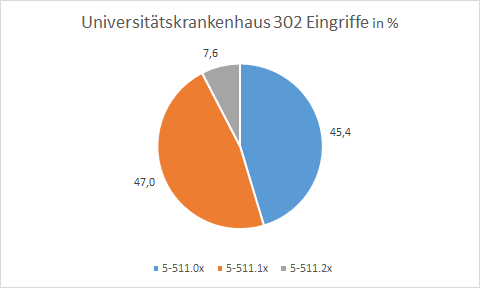
In einem Universitätskrankenhaus wird nahezu die Hälfte der Patienten einem primär offenen Verfahren zugeführt. Die Rate der Umsteiger beträgt 7,6 %. Die Durchführung in durchschnittlich 90 Minuten Schnitt-Naht-Zeit entspricht dem Durchschnitt der Universitätsklinika.
Diskussion
Gilt auch in Teilen der Ärzteschaft das Qualitätsmanagement für die Klinik als ähnlich nützlich wie die Ornithologie für die Vogelwelt [3], so erscheinen doch Bestrebungen nach mehr Transparenz unerlässlich. Sie liegen grade vor dem Hintergrund der derzeitigen Gesundheitspolitik im ureigenen Interesse der Ärzteschaft. Zumal diese plakative Aussage auch außer Acht lässt, dass ein Leistungserbringer durchaus Rechenschaft gegenüber seinen Finanziers ablegen sollte und Vögel ohne einen solchen Finanzier auskommen.
Die hier aufgezeigten Unterschiede in der Schnitt-Naht-Zeit werden schon von anderen Autoren beschrieben. Als Ursache wird oftmals die Weiterbildungsverpflichtung [4, 5] oder auch die komplexeren Krankheitsbilder an Universitätsklinika angeführt. Zwar sehen Wang et al 2001 [6] keinen Einfluss der Weiterbildung auf die Schnitt-Naht-Zeit. Demgegenüber weisen Bauer et al. 2007 [7] darauf hin, dass dezentrale Strukturen und die Verpflichtung zur Weiterbildung das Einhalten wettbewerbsfähiger Prozesszeiten erschweren. Aufgrund der für diese Arbeit zur Verfügung stehenden Daten lässt sich der Einfluss der Weiterbildung auf die unterschiedlich Schnitt-Naht-Zeiten bei den Universitätsklinika und den Häusern der Maximalversorgung nicht weiter konkretisieren. Auch Häuser unterer Versorgungsstufen nehmen einen Beitrag zur Weiterbildung für sich in Anspruch.
Schwierig werden die unterschiedlichen Schnitt-Naht-Zeiten vor dem Hintergrund des DRG-Systems. Gleiche Leistungen werden gleich bezahlt, benötigen aber in Universitätsklinika eine längere Personalbindung.
Die Gallenblasenoperation ist mit ca. 175.000 Eingriffen pro Jahr die elf häufigste chirurgische Leistung in Deutschland. Die hier erhobenen Daten beschreiben eine große Varianz in Bezug auf das ausgewählte Verfahren. Die Zahlen der Universitätsklinika sind deutlich unterschiedlich zu den Zahlen aller anderen Versorgungsstufen. Die Quote an primär offen operierten Gallen und der Patienten, bei denen intraoperativ das Verfahren gewechselt wird, ist deutlich höher als in den anderen Versorgungsstufen. Ob hier das komplexe Krankheitsbild der in Universitätsklinika behandelten Patienten mit akuter Cholecystitis bei Intensivtherapie [8] als Erklärung ausreicht, ist fraglich. Auch in Krankenhäusern anderer Versorgungsstufen wird dieses Krankheitsbild beschrieben.
In der Betrachtung einzelner Häuser zeigt sich, dass eine große Varianz bei der Auswahl des operativen Verfahrens in allen Versorgungsstufen vorhanden ist. Ob hier der Ausbildungsstand der Chirurgen oder die apparative Ausstattung eine Rolle spielt, kann mit den vorliegenden Daten nicht geklärt werden.
Der Indikator zur Indikationsstellung wurde vom AQUA-Institut bereits für das Jahr 2012 ausgesetzt. Dabei haben aber laparoskopische Operationen unbestritten weniger Komplikationen und führen zu einer größeren Patientenzufriedenheit. Dies zeigt auch von Schönfels et al. in der auf dem 131. Kongress der Deutschen Gesellschaft für Chirurgie vorgestellten Arbeit zu einem Langzeit Follow-Up nach Cholecystektomie [9]. Auch das AQUA-Institut beziffert den Anteil allgemeiner postoperativer Komplikationen in 2012 bei laparoskopischen Operationen mit 2,1 %, bei primär offenen Operationen hingegen mit 15,1 %. Zu klären ist die Frage, ob per se kränkere Patienten dem primär offenen Verfahren zugeführt werden und damit die höhere Rate an Komplikationen nicht nur dem Verfahren anzulasten ist.
In jedem Fall muss die große Varianz in der Indikationsstellung zu weiteren Untersuchungen führen. Nicht zufällig fordert das AQUA-Institut in seinem Qualitätsbericht für 2013 [10] von den Fachgesellschaften „die Entwicklung und umgehende Implementierung einer Leitlinie, die auf der Grundlage wissenschaftlicher Evidenz konsentierte, optimale Versorgung mit operativen und interventionellen Verfahren adäquat abbildet“. Insbesondere vor dem Hintergrund der aktuellen gesundheitspolitischen Diskussion um die Häufigkeit operativer Eingriffe in Deutschland kann eine solche Leitlinie einen wichtigen Beitrag zur Sicherung der chirurgischen Versorgungsqualität leisten.
Messen muss sich jede neue Methode mit der derzeitigen Qualitätssicherung durch das AQUA-Institut. Für den Leistungsbereich Cholecystektomie werden auf der Basis der von den Krankenhäusern übermittelten Daten das Auftreten bzw. die Ausprägung von vier Qualitätsparametern bewertet. Dies sind im Einzelnen:
- die Durchtrennung oder der Verschluss des Ductus hepatocholedochus,
- allgemeine postoperative Komplikationen,
- Re-Interventionen und
- die perioperative Sterblichkeit.
Die durch das AQUA-Institut publizierten Daten zeigen eine insgesamt gute Versorgungsqualität und zeichnen sich über die Jahre durch eine hohe Stabilität aus. Gleichwohl werfen die Ergebnisse dieser Untersuchung Fragen auf, die mit dem Instrumentarium des AQUA-Instituts nicht erschöpfend beantwortet werden können.
Das hier vorgestellte Verfahren zum Benchmarking von OP-Prozessdaten ist nicht nur für die Darstellung operativer Prozesse ein taugliches Werkzeug, sondern kann einen wichtigen Beitrag zur Sicherung der chirurgischen Versorgungsqualität liefern. Um diesen Beitrag auszubauen, müssen in Zusammenarbeit mit den Fachgesellschaften die inhaltlichen Anforderungen an Kennzahlen zur Qualität der chirurgischen Versorgung definiert und validiert werden. Durch die stetige Zunahme der eingespielten Datensätze ist dann ein immer genaueres Bild zu erwarten.
Eine weitere Aufgabe der nächsten Jahre besteht darin, die in verschiedenen Systemen zur Verfügung stehenden Daten so zu vernetzten, dass mehr Transparenz hergestellt wird. Damit können Auffälligkeiten erklärt werden.
Schließlich dienen die erhobenen Daten den teilnehmenden Kliniken als Benchmark zur kontinuierlichen Verbesserung der eigenen Leistungsfähigkeit sowie zur Begleitung von Veränderungs- und Optimierungsprozessen im OP-Management. Hier haben wir Chirurgen noch immer einen gewissen Nachholbedarf im Vergleich zu anderen Berufsgruppen im OP, der sich durch Werkzeuge wie das hier genutzte Online-Benchmarking leicht aufholen lässt.
Literatur
[1] Schuster M, Pezzella M, Taube C, Bialas E, Diemer M, Bauer M. Verzögerungen beim morgendlichen Operationsbeginn: Analyse von mehr als 20 000 Fällen in 22 deutschen Krankenhäusern. Deutsches Ärzteblatt Int 2013; DOI: 10.3238/arztebl.2013.0237. 2013, 110(14): S. 237-243.
[2] AQUA-Institut. Bundesauswertung zum Jahr 2012. [Online] 2013. [Zitat vom: 26. Oktober 2014] https://www.sqg.de/downloads/Bundesauswertungen/2012/bu_Gesamt_12N1-CHOL_2012.pdf.
[3] Costa, S-D. Qualitätsmanagement im Krankenhaus: Nicht zum Nutzen der Patienten. Deutsches Ärzteblatt 2014; 111(38): A-1556 / B-1344 / C-1276. 2014.
[4] Hanss R, Roemer T, Hedderich J, Roesler L, Steinfath M, Bein B, Scholz J, Bauer M. Influence of anaesthesia resident training on the duration of three common surgical operations. Anaesthesia, 2009; 64: S. 632–637. 2009.
[5] Bauer M, Hanss R, Römer T, Rösler L, Umnus A, Martin J, Schleppers A, Bein B, Scholz J. Apoptose im DRG-System: Weiterbildung und dezentrale Strukturen verhindern wettbewerbsfähige intraoperative Prozesszeiten. Anaesth Intensivmed 6: 324-334. 2007; S. 332-334.
[6] Wang WN, Melkonian MG, Marshall R, Haluck RS. Postgraduate year does not influence operating time in laparoscopic cholecystectomy. J Surg Res 2001; S. 101: 1–3.
[7] Bauer M, Hanss R, Römer T, Rösler L, Linnemann K, Hedderich J, Scholz J. Intraoperative Prozesszeiten im prospektiven multizentrischen Vergleich. Deutsches Ärzteblatt 2007; 104(47): A3252-8 / B-2862 / C-2762. 2007.
[8] Rimkus C, Kalff J C. Die Intensivgallenblase als Schockorgan. Der Chirurg 3 2013; S. 197-201.
[9] von Schönfels, W, Egberts J-H, Heits N, Hinz S, Becker T, Schafmayer C. Wie geht es unseren Patienten nach Cholezystektomie im Langzeit-Follow-Up?. German Medical Science ; DOI: 10.3205/14dgch504.21. März 2014..
[10] Aquainstitut. Qualitätsbericht 2013. [Online] 2014. [Titat vom 26. Oktober 2014] https://www.sqg.de/sqg/upload/CONTENT/Qualitaetsberichte/2013/AQUA-Qualitaetsreport-2013.pdf.





















