01.10.2020 Fachübergreifend
Nierentransplantation und Lebendspende
Die erste längerfristig erfolgreiche Nierentransplantation (NTx) wurde 1954 in Boston zwischen eineiigen Zwillingsbrüdern durchgeführt. Der amerikanische Chirurg Joseph Murray erhielt 1990 hierfür den Nobelpreis für Medizin. Die heutige Standard-Operationsmethode der heterotopen Transplantation in die Fossa iliaca wurde bereits damals etabliert. Die Transplantationsmedizin hat sich seither als interdisziplinäres Fach von Chirurgie und Innerer Medizin, aber auch Immunologie, Urologie, Pädiatrie etc. stetig weiterentwickelt. Dank dieser Fortschritte ist die Transplantation heute die Therapie der Wahl für Patienten mit terminaler Niereninsuffizienz. Gegenüber der lebenslangen Dialyse führt sie zu einer nachweislich besseren körperlichen Leistungsfähigkeit, einer Verbesserung der Lebensqualität und einer längeren Lebenserwartung. Darüber hinaus ist sie auch kostengünstiger. Deshalb sollte jeder prä- bzw. terminal nierenkranke Patient über die Möglichkeit einer NTx aufgeklärt und für eine Aufnahme auf die Warteliste bei Eurotransplant, der Vermittlungsstelle für Organe, evaluiert werden.
Indikation zur Nierentransplantation
Prinzipiell kommt jeder Patient mit chronischer Niereninsuffizienz für eine NTx in Betracht. Es gibt nur wenige absolute Kontraindikationen wie ein metastasiertes Tumorleiden oder eine nicht beherrschte Infektion. Letztlich ist immer eine individuelle Abwägung von Chancen und Risiken erforderlich.
Zur Organisation der Organvergaben werden an den Transplantationszentren Wartelisten (WL) geführt. Vor Aufnahme auf die WL wird der Patient gründlich untersucht, um Risikofaktoren und Begleiterkrankungen erkennen und behandeln zu können. Immunologische Untersuchungen sind eine wichtige Voraussetzung zur Planung der Immunsuppression und Organallokation. Nach Komplettierung aller Untersuchungen entscheidet die interdisziplinäre Transplantationskonferenz nach dem 6-Augen-Prinzip über die Listung. Während der oftmals langen Wartezeit auf eine postmortale Spende muss der Gesundheitszustand des Patienten regelmäßig reevaluiert werden.
Organvergabe/Allokation
Von den rund 60.000 bis 80.000 Dialysepatienten in Deutschland befanden sich zum Jahresende 2019 7148 Patienten aktiv auf der Warteliste. Neu aufgenommen werden ca. 3000 Patienten pro Jahr. Im Jahr 2019 wurden aufgrund des Organmangels aber nur 1628 NTx durchgeführt. Vor allem aus diesem Missverhältnis resultiert die lange Wartezeit von bis zu 10 Jahren auf eine Organtransplantation.
Als Vermittlungsstelle für die Organvergabe wurde im Transplantationsgesetz (TPG) Eurotransplant (ET) festgelegt. ET, eine Stiftung mit Sitz im holländischen Leiden, wurde vor 50 Jahren gegründet, um den Austausch immunologisch möglichst passender Organe und damit ein langes Transplantatüberleben zu ermöglichen.
Alle in Deutschland wartenden Patienten sind absolut gleich zu behandeln. Die Organvergabe erfolgt nach einem festgelegten Punktesystem. Relevant für die Punktevergabe sind neben der Wartezeit vor allem der Grad der immunologischen Übereinstimmung von Spender und Empfänger (HLA-Match), die Entfernung zwischen Spender- und Empfängerzentrum und die Länderbilanz. Diese Kriterien sind im Eurotransplant Kidney Allocation System (ETKAS), einem Computer-basiertem Algorithmus, hinterlegt. Bei einem Organangebot wird ein Punktewert für jeden Empfänger berechnet und eine Rangliste erstellt. Das gespendete Organ wird einem Empfänger direkt zugeordnet und das jeweilige Tx-Zentrum von ET informiert. Die Wartezeit in Deutschland beträgt in diesem Programm im Mittel mehr als 7 Jahre.
Für ältere Patienten (Spender und Empfänger über 65 Jahre) wurde vor über 20 Jahren und mit großem Erfolg das Eurotransplant-Senior-Programm (ESP), auch „old for old“ genannt, eingeführt. Im ESP wird eine schnelle regionale Verteilung der Organe mit kurzer Ischämiezeit einer optimalen immunologischen Übereinstimmung vorgezogen. Im ESP beträgt die Wartezeit oft weniger als 3 Jahre. Darüber hinaus gibt es kleinere Sonderprogramme für so genannte marginale Nieren und für hochimmunisierte Patienten, die im beschleunigten Vermittlungsverfahren verteilt werden.
Organangebot und Transplantation
Ein Nierenangebot von Eurotransplant ist zu jeder Tages- und Nachtzeit möglich. Bei entsprechender Organqualität und immunologischer Übereinstimmung wird in Rücksprache mit dem betreuenden Nephrologen der Empfänger unverzüglich einbestellt. Eine Hämodialyse unmittelbar vor der Transplantation ist meist nur im Falle einer Hyperkaliämie oder Hypervolämie notwendig. Unverzichtbar ist das Vorliegen eines negativen Crossmatch (Ausschluss präformierter Antikörper beim Empfänger gegen Spenderantigene), bevor mit der Operation begonnen werden kann. Diese dauert je nach OP-Situs und Komplexität 2 bis 3 Stunden.
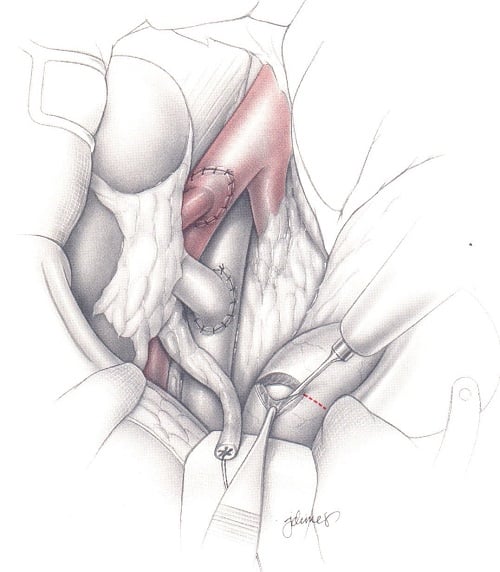
Die Transplantatniere wird extraperitoneal im Bereich der Fossa iliaca platziert. Der Anschluss der Spendergefäße erfolgt an die Beckengefäße des Empfängers. (Abb. 1)
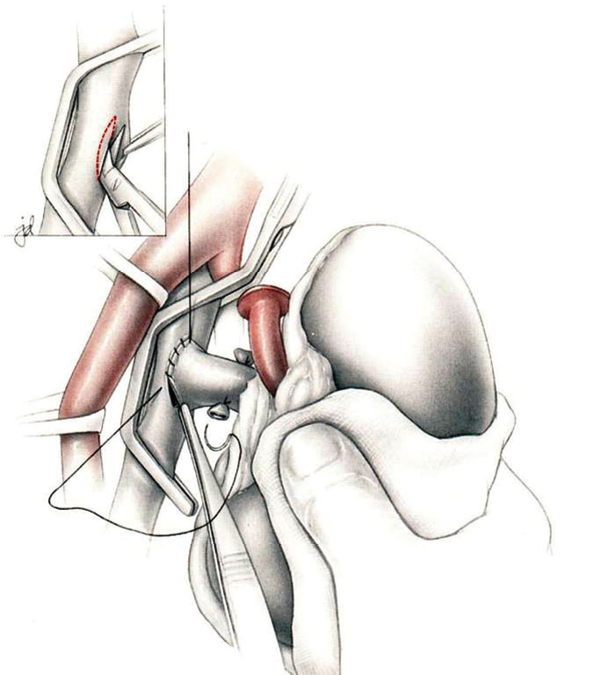
Abb. 1: Gefäßanastomose
© Zeichnung: Jonathan Dimes in: Breitner, Chirurgische Operationslehre Band 12 Transplantationschirurgie 2. Auflage 1996 Urban & Schwarzenberg © Elsevier GmbH, Urban & Fischer, München
Der Ureter wird antirefluxiv in die Blase implantiert, u. U. wird zur inneren Schienung und Schutz der Uretrozystostomie ein DJ-Katheter eingelegt. (Abb. 2)
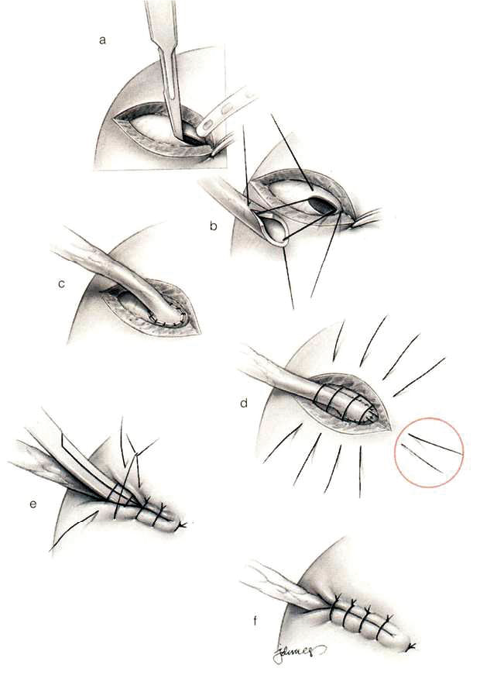
Abb. 2: Ureteroneocystostomie
© Zeichnung: Jonathan Dimes in: Breitner, Chirurgische Operationslehre Band 12 Transplantationschirurgie 2. Auflage 1996 Urban & Schwarzenberg © Elsevier GmbH, Urban & Fischer, München
Postoperativ ist ein engmaschiges Monitoring erforderlich. Hierzu zählt die Erfassung von Diuresemenge, Flüssigkeitsbilanz, Körpergewicht, Vitalparametern, Elektrolyten und Blutzucker. Anfangs tägliche laborchemische und sonographische Untersuchungen inkl. farbcodierter Dopplersonografie (FKDS) dienen u.a. der Beurteilung der Nierenperfusion sowie dem Ausschluss eines Hämatoms, Urinoms oder einer Lymphozele im OP-Gebiet und einer Thrombose der Transplantatgefäße. Die Dosis der Immunsuppressiva wird individuell an regelmäßig bestimmte Wirkspiegel angepasst.
Der intraoperativ gelegte Blasenkatheter wird ab dem fünften postoperativen Tag entfernt. Die Ureterschiene, so eine eingelegt wurde, verbleibt für zwei bis sechs Wochen und wird dann per Zystoskopie entfernt. Der komplikationslose Aufenthalt nach NTx dauert ungefähr zwei bis drei Wochen.
Eine entscheidende Bedeutung im Hinblick auf den langfristigen Transplantationserfolg hat die enge Zusammenarbeit zwischen dem Transplantationszentrum und dem niedergelassenen Nephrologen.
Im Sinne einer kontinuierlichen Qualitätssicherung werden alle relevanten Daten zukünftig in einem bundesweiten Transplantationsregister erfasst.
Immunsuppression nach NTx
Die Immunsuppression nach NTx wird als Kombinationstherapie mehrerer Substanzen durchgeführt. Diese beeinflussen über unterschiedliche Mechanismen die zelluläre und humorale Immunantwort.
Als häufigstes immunsuppressives Protokoll hat sich die Kombination folgender Substanzgruppen etabliert:
- einen IL-2 Rezeptor-Antikörper (z.B. Basiliximab) zur Induktionstherapie, der nur initial im stationären Aufenthalt verabreicht wird
- breit immunsuppressiv wirkende Glukokortikoide
- ein IMPDH-Inhibitor (Mycophenolat-Mofetil bzw. Mycophenolsäure), der die Purinsynthese in Lymphozyten hemmt
- ein Calcineurininhibitor (CNI) (Tacrolimus oder Cyclosporin A), welcher in die Signaltransduktion und Aktivierung von T-Zellen eingreift
Es gilt der Grundsatz: So viel Immunsuppression wie nötig, so wenig wie möglich. Ziel ist es durch die Kombination und eine individuelle Dosisfindung nicht-immunologische Nebenwirkungen gering zu halten und gleichzeitig eine ausreichende immunsuppressive Wirkung sicherzustellen.
Komplikationen nach Nierentransplantation
Frühzeitiges Erkennen und adäquate Behandlung von Komplikationen sind für das kurz- und langfristige Transplantatüberleben von großer Bedeutung.
Bedrohliche Komplikationen sind arterielle und venöse Thrombosen der Nierengefäße, die zwar selten sind (<1 %), aber häufig zum frühzeitigen Verlust des Transplantats führen können. Aber auch Blutungen, Urinome und Lymphozelen sind therapiebedürftige Komplikationen im OP-Gebiet. Letztere bilden sich häufig von selbst zurück, erfordern gelegentlich aber auch eine interventionelle oder chirurgische Behandlung.
Die wichtigste immunologische Komplikation ist die akute Abstoßungsreaktion. Typische Zeichen sind Rückgang der Diurese, Blutdruckanstieg und Verschlechterung der Transplantatfunktion mit Anstieg des Serumkreatinins oder selten Nachweis einer Proteinurie. Im Ultraschall der Transplantatniere können sich ein erhöhter Gefäßwiderstand und ein geschwollenes Transplantat zeigen. Die Diagnosesicherung erfolgt bioptisch. Die akute T-Zell-vermittelte Abstoßung ist oft mit Steroiden gut behandelbar. Antikörper-vermittelte Abstoßungen verlaufen meist fulminant und sind schwerer zu behandeln. Sie erfordern ein komplexes Management mit Plasmaseparation und Gabe von Immunglobulinen zur Immunmodulation.
Komplikationen durch die Immunsuppression sind insbesondere Infekte und im Langzeitverlauf auch ein erhöhtes Risiko für bestimmte Tumorerkrankungen. Die häufigsten bakteriellen Infektionen nach NTx sind Harnwegsinfektionen, bis hin zur Urosepsis mit akutem Transplantatversagen, und Pneumonien. Bezüglich gelegentlich nach NTx auftretenden opportunistischen Infektionen (z.B. Pneumocystis carinii Infektion, CMV etc.) werden regelmäßige Screenings durchgeführt und prophylaktisch bzw. präemptiv behandelt. Bei den Tumorerkrankungen ist insbesondere das erhöhte Risiko für Hauttumore zu beachten.
Weitere Komplikationen sind in Abhängigkeit vom Alter kardiovaskuläre Erkrankungen und der Posttransplantationsdiabetes.
Immunsuppressiva müssen im Langzeitverlauf sorgfältig und gezielt ausgewählt werden. Eine Umstellung oder Reduktion der Immunsuppression muss dem Transplantationszentrum vorbehalten bleiben.
Lebendspende (LRD)
Der Anteil der LRD an der Gesamtzahl der Nierentransplantation beträgt in Deutschland ca. 30 %. Vorteile sind eine kürzere Wartezeit mit der Möglichkeit der präemptiven Transplantation vor Dialysebeginn und bessere kurz- und langfristige Ergebnisse im Hinblick auf das Transplantatüberleben. Wichtige Voraussetzungen sind nach dem Transplantationsgesetz (TPG) die Freiwilligkeit der Spende durch einen in persönlicher Verbundenheit offenkundig nahestehenden Spender und der sichere Ausschluss von Organhandel.
Das oberste Ziel ist es, das Leben und die Gesundheit des Spenders nicht zu gefährden. Eine gründliche Erfassung und Bewertung von Komorbiditäten und Risikofaktoren des Spenders ist daher unabdingbar. Neben der internistischen und chirurgischen Evaluation und Aufklärung ist auch eine psychiatrische Begutachtung vorgeschrieben. Nach Stufenaufklärung erfolgt dann die Vorstellung bei der Lebendspendekommission der jeweiligen Landesärztekammer (LÄK). Nach Erhalt des Ethikvotums kann die Spende stattfinden.
Die Lebendspende ist mittlerweile auch bei nicht passenden Blutgruppenkonstellationen als so genannte ABO-inkompatible Transplantation möglich. Voraussetzung dafür ist eine intensivierte Immunsuppression und eine Behandlung mit mehrfachem Plasmaaustausch oder Immunadsorption des Empfängers vor und ggf. auch nach der Transplantation. Bei etwas erhöhter Komplikationsrate frühpostoperativ sind die Langzeitergebnisse mit denen der blutgruppenkompatiblen Spende vergleichbar. Zur Vorbereitung der Lebendspende werden eine seitengetrennte Funktionsdiagnostik und eine radiologische Darstellung der Gefäßanatomie der Niere durchgeführt (MRT-Angiographie). Die Untersuchungsergebnisse entscheiden über die Seitenwahl. Tendenziell strebt man an, die „bessere“ Niere beim Spender zu belassen.
Mit dem Ziel, die Morbidität des Spenders zu reduzieren, hat sich die chirurgische Technik von der offenen hin zur minimal-invasiven, laparoskopischen Entnahme entwickelt. Die Komplikationsrate der Entnahmeoperation ist gering, wobei Blutungen (1–3 %) die gravierendsten Komplikationen darstellen. Von großer Wichtigkeit ist in diesem Zusammenhang die sichere Gefäßversorgung beim Absetzen der Nierengefäße. Die postoperative Letalität des Spenders ist mit 0,01 bis 0,03 % insgesamt sehr niedrig.
Der stationäre Aufenthalt des Spenders beträgt ca. drei bis sieben Tage. Lebendspender müssen lebenslang nachversorgt und auch regelmäßig im Transplantationszentrum vorstellig werden, so dass eine Funktionsverschlechterung des verbleibenden Organs frühzeitig erkannt und behandelt werden kann. Das Risiko des Lebendspenders innerhalb von 15 Jahren dialysepflichtig zu werden, ist mit <1 % sehr gering und vergleichbar dem einer gesunden Vergleichspopulation von Nichtspendern. Trotzdem muss nach aktueller Datenlage von einem leicht erhöhten Risiko einer dialysepflichtigen Niereninsuffizienz ausgegangen werden.
Für Spender und Empfänger findet eine standardisierte Qualitätssicherung statt. Auch die Daten der Lebendspender werden, wie die der Empfänger, in Zukunft in einem Transplantationsregister dokumentiert.
Fazit / Ausblick
Die Nierentransplantation führt im Vergleich zur Dialyse zu einer verbesserten Lebensqualität und einer verlängerten Lebenserwartung. Deshalb sollte jeder terminal nierenkranke Patient auf die Möglichkeit der Transplantation hingewiesen und für die Warteliste evaluiert werden.
Zur Sicherung des langfristigen Transplantationserfolges muss eine engmaschige Nachsorge durch das Transplantationszentrum und den Nephrologen des Patienten erfolgen. Eine Mitbetreuung durch das Transplantationszentrum ist bei allen schwerwiegenden Erkrankungen und vor Eingriffen oder Interventionen essenziell. Wegen der überragenden Bedeutung der Immunsuppression für das Transplantatüberleben muss jede Änderung der Medikation mit dem Transplantationszentrum abgestimmt werden.
Die Ergebnisse der Lebendspende sind hervorragend, gerade auch mit der laparoskopischen Entnahmetechnik. Die Spenderauswahl unterliegt strengen Regeln und muss immer unter dem Gesichtspunkt des Schutzes der Gesundheit des Spenders erfolgen.
Das Transplantationsregister wird uns in Zukunft einen noch detaillierteren Überblick über die Langzeit-Ergebnisse von Transplantationen und Lebendspenden in Deutschland geben.
BDC|AkademieSeminare für Allgemein- und Viszeralchirurgie 2020/2021
Der BDC bietet Facharztseminare zur Allgemein- und Viszeralchirurgie an und eine spezielle Seminarreihe „Viszeralchirurgie Kompakt“. Diese Seminarreihe bildet die gesamte Viszeralchirurgie in ihrer ganzen Breite ab und richtet sich an Fachärzte, Oberärzte und leitende Chirurgen, die sich in kompakter Form auf den aktuellen Stand in Teilbereichen der Viszeralchirurgie bringen wollen. Die in der Regel zweitägigen Workshops bestehen aus einem Update in Seminarform, welches den chirurgischen Wissensstand in komprimierter Form präsentiert, und einem Hospitationstag im OP oder der Demonstration von Live-Operationen. Sehen, wie es die Experten vor Ort machen. Somit bieten alle Seminare ausreichend Möglichkeit, neue Therapiekonzepte und aktuelle chirurgische Techniken mit den Operateuren zu diskutieren. |
Sommer F, Hoffmann M, Anthuber M: Nierentransplantation und Lebendspende. Passion Chirurgie. 2020 Oktober, 10(10): Artikel 03_01.
Autor:innen des Artikels
Weitere aktuelle Artikel
10.02.2026 BDC|News
Passion Chirurgie 01/02-2026: Perioperatives Management
erioperatives Management steht im Fokus der Januar/Februar-Ausgabe. Drei Fachbeiträge beleuchten das Thema – von den zehn wichtigsten Maßnahmen im perioperativen Management, über den idealisierten Workflow im Zentral-OP bis hin zur Prähabilitation zwischen theoretischem Anspruch und praktischer Umsetzung. Viel Spaß beim Lesen!
20.01.2026 Fachübergreifend
Prähabilitation – vom theoretischen Ideal zur praktischen Umsetzung
Lange wurde dem Allgemeinzustand von Patient:innen vor onkologischen Eingriffen wenig Aufmerksamkeit geschenkt. Es galt die Devise, den Tumor so rasch wie möglich nach Diagnosestellung zu entfernen.
20.01.2026 Fachübergreifend
Prozessmanagement – Der idealisierte WorKFlow in einem Zentral-OP
Der idealisierte Workflow im Zentral-OP ergibt sich aus einer hochgradig standardisierten und zunehmend digital orchestrierten Prozesslandschaft.
20.01.2026 Fachübergreifend
Perioperatives Management – das sind die 10 wichtigsten Maßnahmen
In der modernen Chirurgie spielen viele Maßnahmen bezüglich eines adäquaten prä-, intra- und postoperativen Managements eine relevante Rolle, um die Krankenhausverweildauer sowie die Morbidität und Mortalität der Patient:innen zu reduzieren.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.