Was soll mit „maßgeschneiderten“ Netzen erreicht werden?
Netze gehören mit der breiten Anwendung der offenen Lichtenstein-Reparation und den laparoskopischen TAPP- und TEP-Techniken zum unverzichtbaren Bestandteil einer Leistenhernienreparation. Und auch im Bereich der Bauchwandhernien, sei es bei primären oder bei Narbenhernien, hat sich die Gewebeverstärkung mit Kunststoff-Netzen als Regelverfahren etabliert. Während der intraoperative Eindruck bei entsprechender Erfahrung durchweg immer sehr zufriedenstellend ist, zeigt sich die Leistungsfähigkeit jedoch gerade im Langzeitverlauf. Schließlich handelt es sich bei den Kunststoff-Netzen um dauerhafte Implantate, mit einer erheblich gesteigerten Fremdkörperoberfläche (s. Abb. 1).
Diese Fäden werden in ihrem gesamten Verlauf von einem Entzündungsgranulom eingescheidet und bei geringem Abstand untereinander vollständig in Narbengwebe einbettet. Lediglich bei ausreichend großen Abständen zwischen den Fäden (< 1 mm) kann sich der Zwischenraum diesem narbigen Umbau entziehen. Die Umklammerung von benachbarten Fäden wird als „Bridging“ bezeichnet, große Poren ohne „Bridging“ als effektive Poren [1]. Netzstrukturen mit vielen großen Poren zeigen weniger Narbenbildung und Entzündungsaktivität als solche mit kleinen Poren. Es ist somit die Menge an „effektiven Poren“, die somit auch das Risiko für die Schrumpfung der Netzfläche widerspiegelt. Großporigkeit gilt entsprechend als wichtigstes Kriterium für eine gute Gewebeverträglichkeit mit weniger narbigem Umbau [2]. Für Implantate mit geringer Verträglichkeit ist ein erhöhtes Risiko für die Entwicklung chronischer Schmerzen, chronischer Infektionen oder Netzwanderung und -Arrosion von benachbarten Organen anzunehmen. Ob sich mit Netzen die allgemeine Rezidivrate tatsächlich dauerhaft senken lässt, oder ob sich die Manifestation lediglich verzögert, lässt sich aufgrund der vorliegenden Daten derzeit nicht sicher beurteilen.
Auch die textilen Implantate unterliegen als Medizinprodukte der EU-Regulierung. Die Historie kennt mehrere Beispiele für Konstruktionen, die wegen erhöhter Komplikationsrate vom Markt verschwanden (z. B. Mamma-Prothesen, Beckenboden-Schlingen zur Therapie der Inkontinenz, Netze zur Therapie des Rektumprolaps oder der Hiatushernie). Und immerhin werden derzeit bei einem Bundesgericht in den USA allein über 40.000 Fälle mit Problemen nach Beckenbodennetzen verhandelt. Sollte man angesichts von weltweit mehreren Millionen Netz-Implantation pro Jahr von Ausnahmesituationen sprechen, oder bringt nicht doch jede Fremdkörperimplantation ein potentielles Komplikationsrisiko mit sich?
Das zentrale Problem der Abschätzung von Netz-bedingten Komplikationen ist in der Tatsache begründet, dass diese Komplikationen oft erst mit erheblicher Latenz und dann meist bei Patienten mit spezieller Risikokonstellation auftreten. Während postoperativ zunächst die Vorteile der Gewebeverstärkung mit Netzen eindeutig überwiegen, so kann sich diese Balance im Laufe der Jahre ändern. Durch Akkumulation von evtl. auch seltenen Komplikationen können z. B. bei jungen Patienten mit ausreichend langer Beobachtungszeit durchaus eine Risikokonstellation herausstellen, die eine routinemäßige Anwendung von Netzen in Frage stellen. Insbesondere dann, wenn es sich auch noch um wenig verträgliche d. h. kleinporige Materialien handelt (Abb. 2).
Abb. 2: Veränderung der Risk-Benefit-Balance für Netze im Zeitverlauf
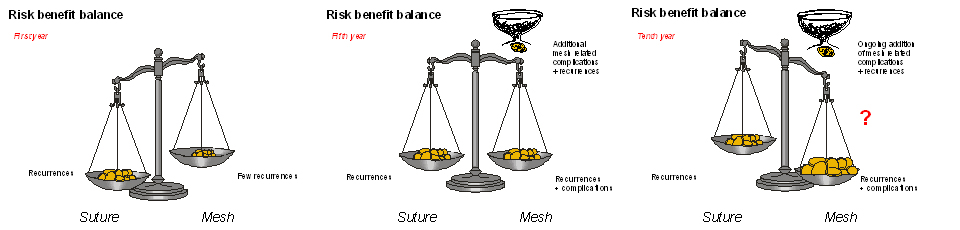
Das verzögerte Auftreten der Komplikationen bei oft überzeugendem früh-postoperativen Verlauf führt nicht zuletzt dazu, dass Probleme der Implantate nur schwer erkannt werden, zumal auch Langzeitstudien bereits nach fünf Jahren enden.
Da viele der Komplikationen auch durch die chirurgische Technik bzw. die Wundheilungsfähigkeit des Patienten beeinflusst wird, ist es oft auch schwierig, den direkten Einfluß des Materials auf die Komplikationsrate nachzuweisen. Immerhin konnten jetzt in mehreren Studien bestätigt werden, dass die Verwendung großporiger Netzmaterialien mit weniger Beschwerden einhergeht, als mit dem Einsatz kleinporiger Materialien [3]. Was dies konkret bedeutet, soll an einem Beispiel verdeutlicht werden:
Bringmann et al publizierten im Jahr 2005 eine RCT mit 600 Patienten, bei denen sie bei der Reparation von Leistenhernien nach Lichtenstein zwei Netze miteinander verglichen [4]. Mit dem großporigen Material zeigte sich nach einem Jahr bei zwei Patienten ein chronischer Schmerz, möglicherweise durch das chirurgische Trauma oder andere – unbekannte – Ursachen. Beim kleinporigen Material entwickelten sich bei sieben Patienten chronische Schmerzen. Nimmt man an, dass auch in dieser Gruppe bei zwei Patienten die Schmerzen durch „sonstige“ Ursachen bedingt sind, dann resultieren fünf der sieben als Folge des Materials – immerhin 70 % der Patienten mit chronischen Schmerzen habe diese offensichtlich wegen des Materials. Obwohl das Auftreten chronischer Schmerzen in dieser Studie also insgesamt selten ist, kann sich der Einsatz besser verträglicher Netze für einzelne Patienten durchaus lohnen! Aber natürlich lässt sich ein positiver Effekt nicht bei jedem Patienten nachweisen und ein Chirurg mit ausschließlich perfekten Ergebnissen, braucht sich über weitere Optimierungen auch keine Gedanken zu machen. Derjenige aber, der trotz optimaler chirurgischer Technik Patienten mit Komplikationen erlebt hat, und deren Rate weiterhin reduzieren möchte, der sollte auch die Auswahl der Netzimplantate für seine Technik und für seine Patienten optimieren, d. h. eine maßgeschneiderte Auswahl treffen.
„Maßgeschneiderte“ Netze und Biokompatibilität
Durch maßgeschneiderte Netze soll zu den geforderten Kriterien der Biokompatibilität nochmals eine Verbesserung der klinischen Ergebnisse erreicht werden. Dabei entfernt sich aktuell die Definition der Biokompatibilität zunehmend weg von der Vorstellung einer biochemischen Innertheit der Implantate hin zu einer anwendungsorientierten Definition. So definiert z. B. Williams für die Biokompatibilität von Langzeitimplantaten, dass sie eine spezielle zugedachte Funktion mit einem Höchstmaß an biologischer Inkorporation erfüllen, ohne dass unerwünschte lokale oder systemische Effekte auftreten [5]. Hieraus ergibt sich ein Paradigmenwechsel, der zur Folge hat, dass bei zunehmend besserer Kenntnis von Fremdkörperreaktion und Einheilungsverhalten eines Materials das Implantat an den jeweiligen Implantationsort angepasst werden muss. Insofern betrifft eine maßgeschneiderte Netzauswahl weniger den Patienten mit seiner individuellen Immunologie und der sich daraus ergebenden Fremdkörperreaktion als vielmehr die Implantatanpassung an das zugedachte Implantatlager. Das die Wahl von einem Typ Netz für alle potentielle Implantationsorte sicher falsch ist, zeigen die Erfahrungen der letzten zehn Jahre mit unbeschichteten Kunststoffnetzen im Bauchraum. Während für unbeschichtete Kunststoffimplantate in Bezug auf Arrosion von Hohlorganen oder zum Teil schwerer Adhäsionsbildungen bei intraabdomineller Verwendung eine hohe Auftretenswahrscheinlichkeit vorhergesagt werden kann, sind unerwünschte Folgezustände für alternative Materialien, wie biologische Membranen, noch weitgehend unbekannt.
Maßgeschneidertes Netz und Implantationsort
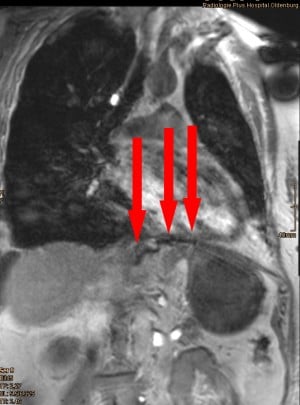
Erste Erfahrungen mit magnetresonanztomographisch sichtbaren Netzen (MRT-visible) ermöglichen erstmalig auch im Langzeitverlauf eine Korrelation von klinischen Befunden und Implantat (Abb. 3). Insbesondere im Bereich des Zwerchfells ist es z. B. denkbar durch dynamische Untersuchungen im MRT zukünftig neben der Implantatintegration auch funktionelle Unterschiede zu erfassen um so ein maßgeschneidertes Netz für die Hiatushernie zu entwickeln. Durch dieses zunehmend bessere Verständnis potentieller Risiken und der biomechanischen Belastungen im Bereich der Bauchwand, der Leisten- und Zwerchfellregionen, wird zukünftig eine maßgeschneiderte Netzauswahl zunehmend besser möglich und wohl auch notwendig werden.
Kriterien zur „Maßschneiderung“ von Netzen
Es sind vermutlich mehr als 200 verschiede Netzmodifikationen derzeit erhältlich. Im Hinblick auf das Ausmaß der induzierten Narbenbildung und Entzündungsreaktion lassen sich in groß- und kleinporige Strukturen unterscheiden, diejenigen mit zusätzlicher Oberflächen-Beschichtung oder mit Folienabdeckung, 3-dimensionale Netzkonstruktionen, die durch die Faltung grundsätzlich zu einem großen Anteil kleiner Poren führen, oder die porenlose Folien [6].
Im Hinblick auf die Gefahr einer Netz-Infektion kann alternativ die Einteilung von Amid benutzt werden, der Netze mit Poren < 75 µm als besonders infektanfällig identifiziert hat [7].
Eine Netz-Auswahl nach Gewicht erscheint demgegenüber nicht sinnvoll, da sich mit jedem Gewicht sowohl klein- als auch großporige Konstruktionen realisieren lassen und damit dem Gewicht keine eigenständige prognostische Bedeutung zukommt.
Unter streng belastungsfreien d. h. „tension free“ Bedingungen erscheint eine Netzauswahl nach biomechanischen Bedingungen wenig sinnvoll. Ist jedoch eine Zugbelastung für die Netzimplantate nicht auszuschließen, so kommen der Stabilität und Dehnbarkeit eine zunehmende Bedeutung zu. Wegen der nicht-elastischen Fadenmaterialien resultiert jede Netzdehnung aus einer Längenverformung der Poren, die dabei signifikant verschmälert werden, und sich damit unabhängig von der Ausgangsstruktur zu kleinporigen, weniger verträglichen Strukturen umformen. Im Fall einer mechanischen Netzbelastung sollte daher auf eine entsprechende Strukturstabilität, d. h. Erhalt von effektiven Poren auch unter Anspannung, geachtet werden (Abb. 4).
Abb. 4: Netz mit Fadenverlauf parallel zu den blauen Streifen. Unter Zugbelastung Dehnung des Netzes quer zum Fadenverlauf und Einschnürung in Richtung auf den Fadenverlauf mit entsprechender schlitzartiger Verformung der Poren.

Angesichts der eigenen Erfahrungen von zentralen Netz-Rupturen beim Einsatz von Netzen mit einer Stabilität von 16 N/cm bei großen Narbenhernien ohne zusätzlichen Faszienverschluß, sollten derartig materialreduzierte Netze für die Leistenhernien bzw. die Verstärkung der Bauchwand in Kombination mit einer Faszienreparation (Gewebeverstärkung) reserviert sein. Zur Deckung größerer Bauchwanddefekte (Gewebeersatz) sind Materialien mit einer Mindest-Stabilität von 31 N/cm zu fordern. Diese Stabilitätswerte sind allerdings lediglich als Richtwerte anzusehen, da sich die flächenhafte Stabilität der anisotropen Netze nicht zuverlässig messtechnisch erfassen lässt.
Netze für den Einsatz im Bauchraum und dem direkten Kontakt zum Darm bedürfen einer entsprechenden CE-Zertifizierung. Derzeit kommen dafür in Frage Folien aus ePTFE, Netze aus Polypropylen mit zusätzlicher Beschichtung oder Netze aus Polyvinylidenfluorid. Mit allen Materialien, wie nach jeder chirurgischen Intervention, muss mit der Ausbildung von Adhäsionen gerechnet werden. Ein gesteigertes Risiko für die Entwicklung von Darmarrosionen wird allerdings nur für die ungeschützten Polypropylen-Netze angenommen.
Für eine maßgeschneiderte Netzauswahl zur Reduktion der Gefahr Netz-assoziierter Probleme sind zunächst die Anforderungen für den konkreten Patienten und dessen maßgeschneiderte Therapie zu definieren:
- Gewebeverstärkung oder Gewebeersatz?
- Extra- oder intraperitoneal?
- Textil mit großen Poren, kleinen Poren oder als Folie
- Strukturstabilität und Dehnbarkeit?
- (Selbst-)Fixation erforderlich?
- 2D flaches Netz oder 3D-Konstrukt?
- Erwartete Überlebenszeit des Patienten mit einem funktionstüchtigen Implantat
- Kosten
Der medizinische Standard besteht aus den Elementen wissenschaftliche Evidenz, allgemein akzeptierte Therapieverfahren und persönliche Expertise. Da eine belastbare wissenschaftliche Evidenz insbesondere im Langzeitvergleich nicht vorliegt, sollte die Auswahl der Materialien den eigenen positiven Erfahrungen entsprechen. Publizierte Ergebnisse anderer Arbeitsgruppen sollten demgegenüber nachrangig eingeordnet werden, da sich diese meist auf hoch-selektionierte Subgruppen beziehen. Um jedoch hierbei keinen eigenen Trugschlüssen aufzusitzen ist eine eigene langfristige Qualitätssicherung von Patienten mit Implantaten unverzichtbar und am Einfachsten durch Teilnahme an bestehenden Registern wie Herniamed oder EuraHS.
Literatur
[1] Mühl T, Binnebosel M, Klinge U, Goedderz T (2008) New objective measurement to characterize the porosity of textile implants. J Biomed Mater Res B Appl Biomater 84 (1):176-183
[2] Klosterhalfen B, Klinge U (2013) Retrieval study at 623 human mesh explants made of polypropylene – impact of mesh class and indication for mesh removal on tissue reaction. J Biomed Mater Res B Appl Biomater. doi:10.1002/jbmb.32958
[3] Sanders DL, Kingsnorth AN (2012) Prosthetic mesh materials used in hernia surgery. Expert Rev Med Devices 9 (2):159-179. doi:10.1586/erd.11.65
[4] Bringman S, Wollert S, Osterberg J, Smedberg S, Granlund H, Fellander G, Heikkinen T (2005) One year results of a randomised controlled multi-centre study comparing Prolene and Vypro II-mesh in Lichtenstein hernioplasty. Hernia 9 (3):223-227. doi:10.1007/s10029-005-0324-z
[5] Williams DF. (2003). Revisiting the definition of biocompatibility. Med Device Technol 14, 10.
[6] Klinge U, Klosterhalfen B (2012) Modified classification of surgical meshes for hernia repair based on the analyses of 1,000 explanted meshes. Hernia 16 (3):251-258. doi:10.1007/s10029-012-0913-6
[7] Amid P (1997) Classification of biomaterials and their related complications in abdominal wall hernia surgery. Hernia 1:5-8