01.04.2026 Thoraxchirurgie
Lungenkrebsfrüherkennung

Das neue Früherkennungsangebot für Lungenkrebs mittels Niedrigdosis-Computertomographie hat der Gemeinsame Bundesausschuss (G-BA) im Juni 2025 durch Ergänzung der Krebsfrüherkennungs-Richtlinie als Leistung der gesetzlichen Krankenversicherung beschlossen. Im September 2025 wurde es durch das Bundesministerium für Gesundheit (BMG) genehmigt. Die dafür als Voraussetzung erforderliche Lungenkrebs-Früherkennungs-Verordnung des Bundesministeriums für Umwelt, Naturschutz, nukleare Sicherheit und Verbraucherschutz (BMUV), in der die strahlenschutzrechtliche Zulässigkeit festgestellt wird, war bereits am 01. Juli 2024 in Kraft getreten.
Die Früherkennung für das Lungenkarzinom ist damit das fünfte gesetzlich verankerte Krebsfrüherkennungsprogramm (Abb. 1). Wie für Hautkrebs und Prostatakrebs ist es „nur“ ein Programm nach § 25 SGB V. Dies bedeutet, es werden keine Einladungen mit Termin verschickt, wie das bei den Programmen nach § 25a (Darmkrebs, Gebärmutterhalskrebs und Brustkrebs) der Fall ist. Der Hintergrund ist, dass die Früherkennung für Lungenkrebs noch nicht in einer europäischen Leitlinie verankert ist, was Voraussetzung für ein erweitertes Programm nach § 25a ist.
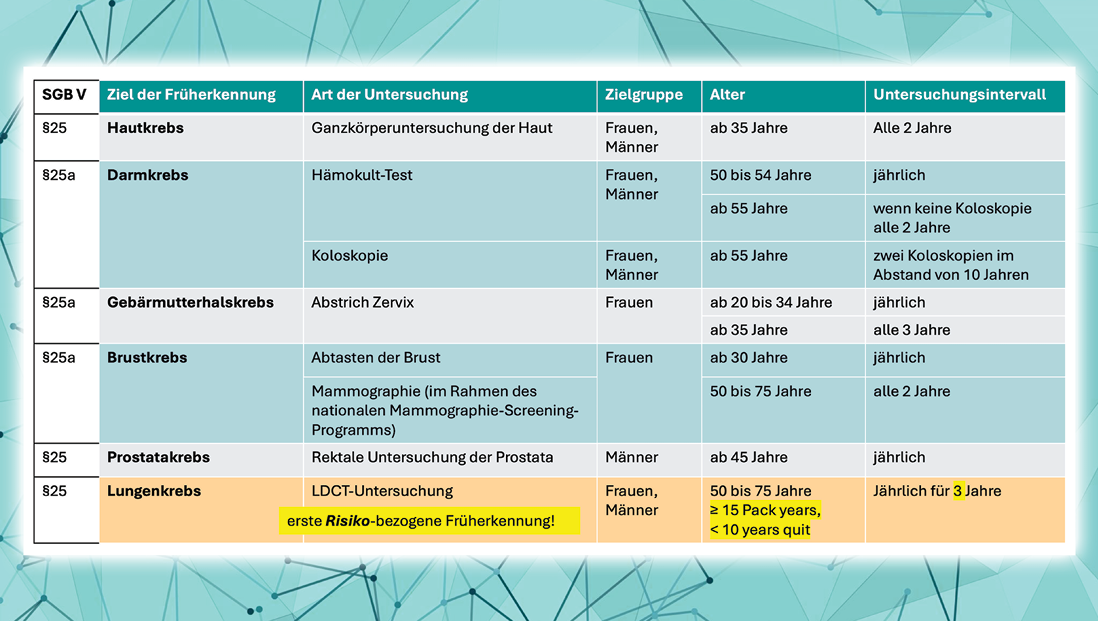
Abb. 1: Gesetzlich verankerte Krebsfrüherkennungsuntersuchungen
Die Lungenkrebsfrüherkennung ist das erste Früherkennungsprogramm mit einem risikobasierten Ansatz. Während bei den anderen Früherkennungsprogrammen bevölkerungsbasiert lediglich Alter und Geschlecht die Anspruchsberechtigung definieren, kommt bei der Lungenkrebsfrüherkennung der Risiko-Cofaktor Zigarettenkonsum hinzu. [1]
Anspruchsberechtigt sind langjährige, aktive oder ehemalige Raucherinnen und Raucher zwischen 50 und 75 Jahren (d. h. ab vollendetem 50. bis zur Vollendung des 76. Lebensjahrs), die mindestens 25 Jahre im Umfang von rechnerisch mindestens 15 Packungsjahren geraucht haben oder noch rauchen. Wenn sie mit dem Rauchen aufgehört haben, darf dies nicht länger als zehn Jahre zurückliegen.
Wie läuft das Programm ab?
Der Einschluss in das Programm erfolgt durch Allgemeinmediziner, Internisten und Arbeitsmediziner mit einer abgeschlossenen Fortbildung im Bereich der Lungenkrebsfrüherkennung (Abb. 2). Eine direkte Anmeldung bei einer Radiologie ist nicht möglich. Aufgabe des/der erstberatenden Arztes/Ärztin ist die Identifikation von möglichen Teilnehmern am Früherkennungsprogramm, die Beratung über potenziellen Nutzen und Schaden und die Beurteilung des medizinischen Eignungsprofils, insbesondere mit Hinblick auf die Gefahr der Überdiagnose und der Übertherapie. Überdiagnose und Übertherapie heißt, dass ein frühes Lungenkarzinom diagnostiziert und behandelt wird, das – angesichts einer bestehenden signifikanten Begleitmorbidität – keine Bedeutung für das Überleben der betreffenden Person gehabt hätte. Dieser Aspekt spielt bei der Lungenkrebsfrüherkennung in dem anspruchsberechtigten Personenkreis eine größere Rolle als bei anderen Krebsfrüherkennungsprogrammen. Des Weiteren soll der erstberatende Arzt/die erstberatende Ärztin auf Anlaufstellen und Beratungsmöglichkeiten zum Rauchstopp bei aktiven Rauchern verweisen.
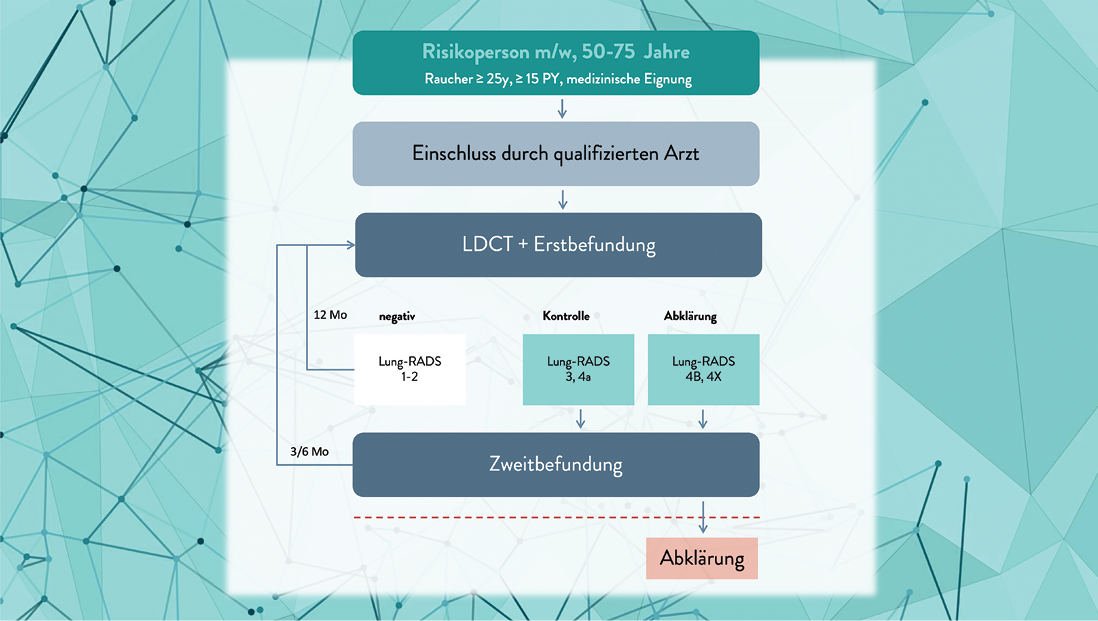
Abb. 2: Wie läuft das Programm ab?
Anschließend folgt die Terminvereinbarung bei einer (für die Lungenkrebsfrüherkennung zugelassenen) Radiologie und die Durchführung der Niedrigdosis CT-Untersuchung. Die Befundung der CT-Untersuchung muss strukturiert entsprechend der Lung-RADS Klassifikation erfolgen, zunächst durch einen qualifizierten Radiologen und anschließend unter Nutzung einer (CAD-) Software. Dabei wird eine Einstufung in drei unterschiedliche Kategorien: „negativ“, „kontrollbedürftig“ oder „abklärungsbedürftig“ vorgenommen. Negative Befunde (rund 90 % der Fälle) gehen direkt in die nächste Screeningrunde nach 12 Monaten. Kontroll- oder abklärungsbedürftige Befunde müssen von einem weiteren Radiologen, der an einem Zentrum tätig ist, (zweit-)befundet werden, wiederum zunächst durch den Radiologen/die Radiologin selbst und anschließend unter Nutzung einer Software. Stimmt die Beurteilung von Erst- und Zweitbefundung überein, gehen kontrollbedürftige Befunde in ein verkürztes Kontrollintervall (nach drei oder sechs Monaten) und Personen mit abklärungsbedürftigen Befunden wird direkt eine Vorstellung an einem Zentrum vermittelt. Ist die Beurteilung von Erst- und Zweitbefundung diskrepant, muss der Erstbefunder im Rahmen einer „kleinen Fallkonferenz“, eine gemeinsame Beurteilung der CT-Untersuchung von Erst- und Zweitbefunder veranlassen.
Das Ergebnis der Lungenkrebsfrüherkennungsuntersuchung soll durch den Erstbefunder innerhalb von 14 Tagen nach Erstellung der Niedrigdosis-Computertomographieaufnahme der versicherten Person als strukturierter Befundbericht übermittelt werden. Bei Einwilligung der teilnehmenden Person übermittelt der Erstbefunder auch dem zuweisenden erstberatenden Arzt bzw. der erstberatenden Ärztin das Ergebnis der Lungenkrebsfrüherkennungsuntersuchung als strukturierten Befundbericht.
Strukturvoraussetzungen und Qualifikation der teilnehmenden Ärztinnen und Ärzte
Alle an der Lungenkrebsfrüherkennung beteiligten Ärztinnen und Ärzte müssen nach den Vorgaben der Lungenkrebs-Früherkennungs-Verordnung und gemäß § 43 Krebsfrüherkennungs-Richtlinie verpflichtende Fortbildungen absolvieren. Die Bundesärztekammer hat hierfür Vorgaben erstellt:
- •Erstberatende Allgemeinmediziner, Internisten, Arbeitsmediziner:
◦Online-Curriculum im Selbststudium, 1 Unterrichtseinheit (45 min), verfügbar ab April 2026 - •FÄ für Radiologie als Erst- und Zweitbefunder:
◦Der theoretische Teil umfasst mindestens 2 Unterrichtseinheiten (UE) und vermittelt das für die Lungenkrebsfrüherkennung mittels Niedrigdosis-CT erforderliche Wissen über die wissenschaftlichen Grundlagen und die Umsetzung der Lungenkrebsfrüherkennung in Deutschland.
◦Im praktischen Teil mit einem Umfang von 10 UE wird die Befundung an 60 Fallbeispielen trainiert.
Ärztinnen und Ärzte, die als Zweitbefunder im Rahmen der Untersuchung zur Lungenkrebsfrüherkennung Computertomographieaufnahmen befunden, bedürfen hierfür einer Genehmigung der zuständigen Kassenärztlichen Vereinigung. Die Genehmigung setzt voraus, dass die oben genannte fachliche Qualifikation erfüllt ist und die Ärztin oder der Arzt an einer Einrichtung tätig ist, die auf die Untersuchung und Behandlung von Lungenkrebs spezialisiert ist.
Eine „auf die Untersuchung und Behandlung von Lungenkrebs spezialisierte Einrichtung“ ist nach der Definition gemäß Krebsfrüherkennungs-Richtlinie ein zugelassenes Krankenhaus, das die Mindestmengenregelung des G-BA für die „Thoraxchirurgische Behandlung des Lungenkarzinoms bei Erwachsenen nach §136 SGB V“ erfüllt. Effektiv werden das weit überwiegend die nach den Kriterien der Deutschen Krebsgesellschaft zertifizierten Lungenkrebszentren sein.
Nutzen und Risiken der Lungenkrebsfrüherkennung mittels Niedrigdosis-CT
Ziel der neuen Früherkennung ist es, Lungenkrebs bei Raucherinnen und Rauchern früh zu diagnostizieren, zeitnah die Behandlung zu ermöglichen und so die Überlebenschancen zu erhöhen.
Der G-BA hat am 18. Dezember 2025 eine Versicherteninformation zur neuen Lungenkrebsfrüherkennung beschlossen. Darin wird erläutert, wie die Untersuchung abläuft und welche Untersuchungsergebnisse möglich sind. Dargestellt wird auch, wie mit auffälligen Befunden umgegangen wird und welche Versorgung sich je nach Befund anschließt. Schließlich werden die Vor- und Nachteile der freiwilligen Früherkennungsuntersuchung gegenübergestellt, auf die Strahlenbelastung durch die eingesetzte Niedrigdosis-Computertomographie hingewiesen sowie das Risiko falsch-positiver oder falsch-negativer Befunde und Überdiagnosen erläutert. [2] [3] [4] [5] [6]
Praxisnah erscheint eine Beratung potenziell teilnehmender Personen mit Bezug auf zwei mögliche Szenarien: a) die teilnehmende Person hat Lungenkrebs, oder b) die teilnehmende Person hat keinen Lungenkrebs (Abb. 3).
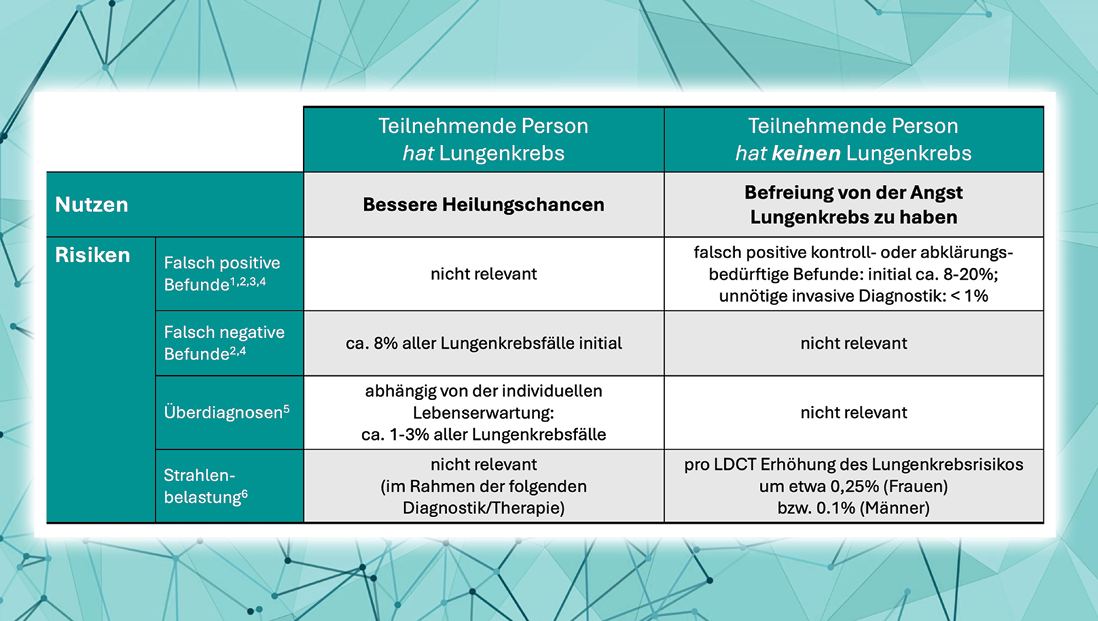
Abb. 3: Nutzen und Risiken der Lungenkrebsfrüherkennung mittels Niedrigdosis-CT
Der Nutzen für einen Teilnehmer oder eine Teilnehmerin mit einem bisher unentdeckten Lungenkrebs an der Früherkennung liegt in der frühen Diagnose mit besseren Heilungschancen. Dabei besteht allerdings besteht ein gewisses Risiko, dass sehr kleine maligne Herde zunächst nicht als solche erkannt werden. Ca. 8 % aller Lungenkrebsfälle werden in der ersten CT-Untersuchung falsch negativ gewertet und erst anhand des Größenwachstums in der Kontrolluntersuchung erkannt. Andererseits muss in 1–3 % der Fälle davon ausgegangen werden, dass der diagnostizierte Lungenkrebs zeitlebens keine Probleme verursacht hätte und somit eine Überdiagnose darstellt.
Der Nutzen für Teilnehmer oder Teilnehmerinnen bei denen schlussendlich kein Lungenkrebs entdeckt wird, ist primär die Befreiung von der Angst Lungenkrebs zu haben. Allerdings gelingt diese Befreiung nicht immer sofort, da in bis zu 20 % der Fälle falsch positiv gewertete Befunde erst nach weiteren kurzfristigen Kontrollen als solche erkannt werden und in ca. 1 % der Fälle sogar erst mit einer invasiven Diagnostik ein Malignom sicher ausgeschlossen werden kann. Ohne Krebsdiagnose ist auch die Strahlenbelastung durch die CT-Diagnostik ein Risikofaktor. Pro Niedrigdosis-CT-Untersuchung erhöht sich das Lungenkrebsrisiko bei Frauen um etwa 0,25 %, bzw. bei Männern um etwa 0,1 %.
Erwartbare Teilnehmerzahlen für die Lungenkrebsfrüherkennung in Deutschland
Nach den Erfahrungen in anderen Ländern wird allgemein mit einer primär geringen Teilnehmerquote im einstelligen Prozentsatz gerechnet. Dies ist auch der Tatsache geschuldet, dass die Mehrzahl der anspruchsberechtigten Personen typischerweise ein medizinfernes Leben führt und zunächst keine individuelle Einladung erfolgt.
Etwa 7 % der in Deutschland lebenden Bevölkerung erfüllen die Einschlusskriterien für die Teilnahme an der Lungenkrebsfrüherkennung (Abb. 4). Bei 83,5 Millionen Einwohnern entspricht das einer potenziellen Screening-Population von ca. 5,8 Mio. Personen. Bei einer erwarteten Teilnahmequote von 5–10 % würden zwischen 290.000 und 580.000 CT-Untersuchungen pro Jahr in jeder Runde der Früherkennung durchgeführt werden. Bei der derzeit in Deutschland jährlich durchgeführten Anzahl von 12 Mio. CT-Untersuchungen pro Jahr entspräche das einer Steigerung um 2 bis 5 %, was im regulären Betrieb machbar erscheint.

Abb. 4: Erwartbare Teinehmerzahlen für die Lungenkrebsfrüherkennung in Deutschland
Über 90 % der Früherkennungs-CT-Untersuchungen haben einen negativen Befund und gehen ohne weitere Maßnahmen in die nächste Screeningrunde nach 12 Monaten. Rund 9 % (25.000 bis 50.000) sind kontroll- bzw. abklärungsbedürftige Befunde und erfordern zunächst eine Zweitbefundung durch den Radiologen am Zentrum.
Bei ca. 2 % der durchgeführten Früherkennungs-CT-Untersuchungen werden abklärungsbedürftige Lungenherde entdeckt. Der Abklärungsprozess ist nicht mehr Teil der Früherkennung und soll interdisziplinär an „einer auf die Untersuchung und Behandlung von Lungenkrebs spezialisierten Einrichtung“ erfolgen, damit defacto an einem nach den Kriterien der Deutschen Krebsgesellschaft zertifizierten Lungenkrebszentrum. Bei Verteilung der an den Zentren zu erbringenden Leistungen auf die 76 aktuell in Deutschland zertifizierten Lungenkrebszentren würde das folgende Mehrleistungen nach sich ziehen:
- Für den Radiologen am Zentrum: 8–15 CT-Zweitbefundungen pro Woche
- Für das Tumor-/Rundherdboard am Zentrum: 2–3 zusätzliche Fälle pro Woche
- Für das Zentrum insgesamt: 40–80 zusätzlich zu behandelnde Lungenkrebspatienten pro Jahr
Ausblick
Der Erfolg des neuen Angebots zur Lungenkrebs-Früherkennung hängt zunächst davon ab, ob es gelingt, den anspruchsberechtigten Personenkreis in größerer Zahl zur Teilnahme zu motivieren. Im nächsten Schritt ist eine Weiterentwicklung der Einschlusskriterien dringend erforderlich, um auch der wachsenden Zahl der nichtrauchenden Lungenkrebspatienten ein Angebot machen zu können. [6] Für Raucher – und das ist auch heute noch die größte Gruppe – gilt jedoch, dass schlussendlich der Rauchstopp die effektivste Methode der Prävention ist.
Literatur
[1] Blum TG, Vogel-Claussen J, Andreas S et al. Positionspapier zur Implementierung eines nationalen organisierten Programms in Deutschland zur Früherkennung von Lungenkrebs in Risikopopulationen mittels Low-dose-CT-Screening inklusive Management von abklärungsbedürftigen Screeningbefunden. Pneumologie 2024; 78: 15–34
[2] Team NLSTR. Lung cancer incidence and mortality with extended follow-up in the National Lung Screening Trial. Journal of Thoracic Oncology 2019; 14: 1732–1742
[3] Becker N, Motsch E, Trotter A et al. Lung cancer mortality reduction by LDCT screening—results from the randomized German LUSI trial. International journal of cancer 2020; 146: 1503–1513
[4] de Koning HJ, van Der Aalst CM, de Jong PA et al. Reduced lung-cancer mortality with volume CT screening in a randomized trial. New England journal of medicine 2020; 382: 503–513
[5] Nekolla EA, Brix G, Griebel J. Lung cancer screening with low-dose CT: radiation risk and benefit–risk assessment for different screening scenarios. Diagnostics 2022; 12: 364
[6] Vogel-Claussen J, Bollmann B-A, May K et al. Effectiveness of NELSON versus PLCOm2012 lung cancer screening eligibility criteria in Germany (HANSE): a prospective cohort study. The Lancet Oncology 2025; 26: 1541–1551

Prof. Dr. med. Hans Hoffmann
Sektion Thoraxchirurgie
TUM Klinikum Rechts der Isar
Ismaninger Str. 22
81675 München
Chirurgie
Hoffmann H: Lungenkrebsfrüherkennung. Passion Chirurgie. 2026 April; 16(04): Artikel 03_01.
Weitere aktuelle Artikel
01.01.2019 Thoraxchirurgie
Beste Karrierechancen in der Viszeralchirurgie und in der Thoraxchirurgie
Die Schwierigkeiten, ärztliche Führungspositionen zu besetzen, nehmen zu. Wollen Krankenhäuser heutzutage eine Oberarztstelle besetzen, brauchen sie häufig einen langen Atem. Dass Vakanzen auf der zweiten Führungsebene länger als ein Jahr bestehen bleiben, ist keine Seltenheit mehr. Und auch Chefarztbesetzungen laufen in einigen Bereichen nicht mehr ganz reibungslos.
09.10.2017 BDC|News
Passion Chirurgie: Thoraxchirurgie
Pleura, Lunge, Tracheo-Bronchialsystem, Mediastinum und Thoraxwand sind „Spielfelder“ der aktuellen Ausgabe PASSION CHIRURGIE: Die Thoraxchirurgie steht im Fokus. Denn in diesem Monat findet die 26. Jahrestagung der Deutschen Gesellschaft für Thoraxchirurgie (DGT) unter dem Schlagwort „Horizonte“ in München statt. Gerade für ein kleines, aber hoch spezialisiertes Fachgebiet wie die Thoraxchirurgie ist die Kooperation mit anderen chirurgischen Disziplinen wichtig.
01.10.2017 Aus- & Weiterbildung
Berufspolitische Themen im Fachbereich Thoraxchirurgie
diejenigen unter Ihnen, die bereits Mitglieder im BDC sind, haben offensichtlich im Rahmen einer Entscheidungsfindung erkannt, wie wichtig aktive Berufspolitik ist. Der BDC ist der größte chirurgische Berufsverband in Europa. Da drängt sich zwangsläufig die Frage auf, welche spezifischen Themen im Referat Thoraxchirurgie für eine zahlenmäßig vergleichsweise kleine Berufsgruppe als relevant erachtet werden.
01.10.2017 Thoraxchirurgie
Thoraxchirurgie gestern und heute
Die Anfänge der Thoraxchirurgie liegen nicht nur in den Händen großer chirurgischer Vorväter wie von Langenbeck, Billroth, Nissen oder Sauerbruch, sondern auch in denen von Internisten, die sich mit den Möglichkeiten der Behandlungen der Tuberkulose durch gezielte Anlage eines Pneumothorax beschäftigten.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.