01.01.2011 DRG
G-DRG 2011 – Was ist neu für die Chirurgie?

Für die DRG-Kommission der Deutschen Gesellschaft für Chirurgie und des Berufsverbandes Deutscher Chirurgen sowie der AG Chirurgie der Deutschen Gesellschaft für Medizinische Informatik, Biometrie und Epidemiologie (GMDS)
Mit der Veröffentlichung der Fallpauschalenvereinbarung 2011, der Definitionshandbücher 2011 und der Deutschen Kodierrichtlinien 2011 sowie Bereitstellung der entsprechenden Grouper-Software sind alle technischen Voraussetzungen für die DRG-Abrechnung im neuen Jahr gegeben.
Mit diesem Übersichtsartikel sollen die wichtigsten Neuerungen vorgestellt werden, die für die chirurgischen Fachgebiete relevant sind. Leistungsplanung, Controlling und medizinische Dokumentation sind ggf. entsprechend anzupassen.
Abrechnungsbestimmungen/Fallpauschalenvereinbarung 2011
Die Fallpauschalenvereinbarung 2011 enthält, abgesehen von redaktionellen Anpassungen der Jahreszahlen (2011) keinerlei Änderungen. Insbesondere sind die Regelungen für die Fallzusammenführung bei Komplikationen nicht präzisiert worden, so dass wie bisher nur eine Fallzusammenführung vorzunehmen ist, wenn die Komplikationen in Zusammenhang mit der durchgeführten Leistung stehen und im Verantwortungsbereich des Krankenhauses liegen. Hier sind weiterhin enge Maßstäbe anzusetzen und in der Regel keine Fallzusammenführungen vorzunehmen.
Auch bei den Regelungen zum Verweildauerabschlag bei Unterschreitung der unteren Grenzverweildauer gibt es keine Änderungen. Allerdings gibt es erste Verlautbarungen, dass die von der DRG-Kommission seit langem geforderte Überprüfung der problematischen Auswirkungen einer unteren Grenzverweildauer von zwei Tagen bei DRGs mit einer mittleren Verweildauer von weniger als 4,5 Tagen durch Gremien der Selbstverwaltungspartner eingeleitet worden ist.
Diese Fälle führen in einem sehr hohen Anteil zu MDK-Prüfungen und fruchtlosen Auseinandersetzungen, wenn eine zweitägige Verweildauer aus Sicht der Klinik erforderlich und realisiert worden war. Möglicherweise ab 2012 soll für einzelne DRGs auf die Festlegung einer unteren Grenzverweildauer und entsprechender Kurzliegerabschläge verzichtet wird. Damit dürfte bei DRGs mit hohem Sachkostenanteil eine angemessenere Vergütung erzielt werden und einem Großteil der Auseinandersetzungen mit den Kostenträgern der Boden entzogen werden – bleibt zu hoffen, dass es bis 2012 tatsächlich zu einer entsprechenden Einigung kommt.
Deutsche Kodierrichtlinien 2011
Auch die Deutschen Kodierrichtlinen haben keinerlei inhaltliche Veränderungen erfahren, abgesehen von redaktionellen Anpassungen der Jahreszahlen und von ICD- und OPS-Kodes, die für 2011 geändert worden sind.
Wesentliche Hinweise zur Kodierung finden sich nach wie vor direkt in den amtlichen Klassifikationen ICD-10 und OPS. Hier sind auch für 2011 zahlreiche Klarstellungen, Hinweise und Ergänzungen (Inklusiva, Exklusiva) aufgenommen worden (vgl. Bartkowski: Kodierung 2010 – chirurgisch relevante Änderungen der ICD-10 und des OPS, Chirurg – BDC, 11, 2010).
Fallpauschalenkatalog 2011
Der Fallpauschalenkatalog 2011 überrascht durch die Gesamtzahl der DRGs, die erstmalig geringer als im Vorjahr ist. 16 entfallenden bzw. zusammengefassten DRGs stehen 10 neu differenzierte Fallpauschalen gegenüber, so dass sich der Umfang des Katalogs auf 1194 DRGs reduziert (Vorjahr 1200). Dies wird im Wesentlichen durch Verzicht auf Schweregrad- oder Alterssplits erreicht.
Für die Neukalkulation aller Bewertungsrelationen wurden die Kostendaten aus 247 Kalkulationskrankenhäusern (darunter 10 Universitätskliniken) ausgewertet und ca. 4 Mio. Fälle erfasst, also knapp ein Viertel aller stationären Behandlungsfälle.
Die bekannten Trends haben sich auch in diesem Jahr fortgesetzt: Weiterer Rückgang der mittleren Verweildauer, Höhervergütung bestimmter aufwändiger Leistungen, Abwertung einiger weniger aufwändiger Fallkonstellationen.
Mit der Analyse von Extremkostenfällen und Berücksichtigung bei den Gruppierungsalgorithmen geht eine weitere Verbesserung der Systemgüte einher. Erwartungsgemäß haben sich allerdings noch keine nennenswerten Effekte der verbesserten Kalkulationsmethodik im Bereich der Viszeralchirurgie gezeigt, da die Verpflichtung zur patientenbezogenen Kalkulation teurer Sachmittel und Implantate (insbesondere bei minimalinvasiven Eingriffen) erst im Laufe des vergangenen Jahres eingeführt worden ist.
CCL-Schweregrad von Nebendiagnosen
Die alljährliche Überprüfung der ökonomischen Bedeutung von Nebendiagnosen für die Schweregradermittlung hat auch in diesem Jahr zu einigen wenigen Anpassungen geführt. So werden jetzt alle Infektionen mit nachgewiesenem Zytomegalie-Virus (B25.-) als schwere bis äußerst schwere Komorbidität bewertet, ebenso jede Form der Meningitis, Enzephalitis, Myelitis oder Enzephalomyelitis (G01, G04.-).
Aufgewertet wurden die Sekundärkodes für bestimmte Antibiotika-Resistenzen von Burkholderia, Stenotrophomonas, Pseudomonas aeruginosa und anderen Nonfermenter (U80.6!, U80.7!).
Nicht mehr als schweregradsteigernde Begleiterkrankungen werden Kupfermangel (E61.0) sowie eine akute bzw. nnbez. Alkoholintoxikation (F10.0, F10.9) bewertet. Hierbei ist jedoch zu beachten, dass der Mangel an mehreren Spurenelementen (E61.7) sowie chronischer Alkoholismus (F10.1 bis F10.8) weiterhin die Schweregradpunkte behalten.
Auch unspezifisch kodierte Komplikationen eines (chirurgischen) Eingriffs oder einer medizinischen Behandlung (T81.9, T88.8, T88.9) verlieren ihre CCL-Punkte, denn offensichtlich werden mit diesen Kodes häufig Bagatellen verschlüsselt. Für schwerwiegende, spezifisch kodierbare Komplikationen behalten die entsprechenden Komplikationskodes dagegen ihre CCL-Bewertung.
Lediglich abgesenkt wurde dagegen die CCL-Bewertung von Gefäßkomplikationen, Infektionen und sonstige Komplikationen nach Infusion, Transfusion oder Injektion (T80.1, T80.2 und T80.8). Offensichtlich wurden hier neben schweren Komplikationen wie Thrombophlebitis oder größeren Paravasaten auch in einem größeren Umfang ökonomisch unbedeutende Komplikationen wie Fehlpunktionen oder kleinere subkutane Hämatome angegeben.
Schädelprellung/Commotio
Die Basis-DRG J65 „Verletzungen der Haut, Unterhaut und Mamma“ verfügt ab 2011 nur noch über eine Schweregradstufe, die bisherigen Splitkriterien (Alter ≥ 71 Jahre, PCCL ≥ 3) entfallen. Aufgrund der Mischkalkulation ist die Bewertungsrelation der neuen DRG J65Z um 33 % angestiegen. Diese DRG wird auch bei einer Schädelprellung als Hauptdiagnose ermittelt. Eine Commotio cerebri führt dagegen zu B80Z und einem paradoxerweise geringeren Erlös. Während der Erlösunterschied 2010 jedoch weniger als 20 Euro betragen hat, wird er bei einer Verweildauer von mehr als einem Tag auf ca. 275 Euro ansteigen – Auseinandersetzungen mit den Kostenträgern über die notwendige Verweildauer und die korrekte Diagnosenkodierung sind vorprogrammiert. Die exakte Dokumentation der klinischen Befunde und Überwachungsmaßnahmen wird hier von besonderer Bedeutung sein.
Eingriffe an der Klavikula
Operationen an der Klavikula und dem AC-Gelenk werden künftig mit drei DRGs vergütet. Die höchste Vergütung mit I29Z „Bestimmte Osteosynthesen der Klavikula“ (BWR = 1,074) erzielen offene Osteosynthesen mittels winkelstabiler Platten. Andere offene Osteosyntheseverfahren (konventionelle Platten, Schrauben, Zuggurtung / Cerclage) werden mit I21Z „Bestimmte Eingriffe an der Klavikula“ etwas geringer vergütet (BWR = 0,944). Geschlossene Osteosynthesen sowie Stabilisationen des AC-Gelenkes (Bandnaht ohne oder mit zusätzlicher Stabilisierung mittels Platte, Schraube oder Draht) triggern in die am geringsten vergütete I16Z „Andere Eingriffe an der Klavikula“ (BWR = 0,804) und sind damit gegenüber dem Vorjahr leicht abgewertet.
Extremitäteneingriffe
Bei der sehr häufigen Basis-DRG I13 „Bestimmte Eingriffe an Humerus, Tibia, Fibula und Sprunggelenk“ werden weitere Splitkriterien eingeführt, die zu einer Erlössteigerung führen können: Weichteilschaden (drittgradig bei geschlossenen Frakturen, ab zweitgradig bei offenen Frakturen), Vorhandensein einer Pseudarthrose oder anderer komplexer Diagnosen (Arthritis, Osteomyelitis, Knochennekrosen, Infektion von Osteosynthesematerial oder Endoprothesen, Para-/Tetraparese/-plegie), Anlage eines Ringfixateurs oder bestimmte Mehrfacheingriffe. Hierbei werden insbesondere beidseitige Eingriffe oder „Eingriffe an mehreren Lokalisationen“ (nicht benachbarte Regionen!) aufgewertet.
Eingriffe an der Wirbelsäule
Die komplexen Gruppierungsalgorithmen für Eingriffe an der Wirbelsäule wurden erneut überarbeitet. Bei der Basis-DRG I09 „Bestimmte Eingriffe an der Wirbelsäule“ wurde eine der bisher 6 Schweregradstufen gestrichen, wodurch es zu Aufwertungen von Fixateur-interne-Systemen, dorsalen Korrekturspondylodesen sowie Wirbelkörperersatz gekommen ist. Abgewertet wurden dagegen Kyphoplastien über mehr als 2 Segmente und Revisionseingriffe.
Eingriffe am Thorax
In der Basis-DRG E05 „Andere große Eingriffe am Thorax“ wurden Fälle mit Pleurektomien, Pleurolysen und mediastinoskopischen Lymphknotenexzisionen nach E06 „Andere Lungenresektionen, Biopsie an Thoraxorganen und Eingriffe an Thoraxwand und Pleura“ verschoben und damit abgewertet. Ursächlich könnte hierfür der uneinheitliche Gebrauch der entsprechenden OPS-Kodes gewesen sein. Für künftige Kalkulationen ist es daher besonders wichtig, die neuen OPS-Kodes für parietale bzw. viszerale Pleurektomien (lokal / partiell / (sub-) total) zu verwenden und die entsprechenden Inklusiva für die Mitresektion der viszeralen Pleura bei Lungenresektionen zu beachten.
Gefäßchirurgie
Bei Eingriffen an zentralen Gefäßen werden künftig bestimmte Eingriffe bei Aortenaneurysma aufgewertet und der DRG F08C zugeordnet. Es handelt sich dabei um Resektionen von suprarenalen Aneurysmen und Rekonstruktion durch Rohrprothese, biiliakale oder bifemorale Bifurkationsprothesen
(5-384.62, .64, .66).
In der Basis-DRG F14 „Komplexe oder mehrfache Gefäßeingriffe“ werden Fälle mit beidseitiger Endarteriektomie der A. iliaca aufgewertet.
Bestimmte komplikationsbelastete Situationen der Gefäßchirurgie können künftig in die relativ hoch bewertete DRG F43B „Beatmung > 24 Std., Alter > 5 J., mit komplizierender Konstellation oder bestimmter OR-Prozedur“ triggern. Sofern eine Hauptdiagnose aus dem Kapitel“ Krankheiten und Störungen des Kreislaufsystems“ vorliegt, triggert eine Beatmung über mehr als 24 Stunden in Verbindung mit einer „bestimmten OR-Prozedur“ in diese mit einer BWR von 4,114 kalkulierte DARG. Bei den Prozeduren handelt es sich um diverse Eingriffe aus nahezu allen Organsystemen, u.a. Schrittmacherimplantationen, Embolektomien aus zentralen und peripheren Gefäßen, Endarteriektomien, Gefäßbypässe und Revisionseingriffe.
Diabetisches Fußsyndrom
Beim diabetischen Fußsyndrom werden nun endlich die Änderungen wirksam, die mit der Etablierung spezieller ICD-10-Kodes für „Diabetes mellitus mit diabetischem Fußsyndrom, mit / ohne Entgleisung“ (E10.7- bis E14.7-, 5. Stelle 4 bzw. 5) vor 2 Jahren vorbereitet worden sind.
Diese Hauptdiagnosen, die bisher in die MDC 10 „Endokrine, Ernährungs- und Stoffwechselkrankheiten“ geführt und im Zusammenhang mit Gefäßeingriffen in der Regel in die DRGs K01B – K01D getriggert haben, sind ab 2011 der MDC 05 „Krankheiten und Störungen des Kreislaufsystems“ zugeordnet. In diesem Kapitel ist die dreistufige neue Basis-DRG F27 „Verschiedene Eingriffe bei Diabetes mellitus mit Komplikationen“ geschaffen worden, deren Gruppierungsbedingungen im Prinzip den bisherigen K01B, K01C und K01D entsprechen (F27A: mit Gefäßeingriff, F27B: mit komplexer Arthrodese des Fußes oder PCCL=4).
Eine wesentliche Verbesserung besteht aber nun darin, dass weitere Steigerungsmöglichkeiten bei komplexen Gefäßeingriffen (inkl. Mehretagen, beidseitig, Stenteinlage etc.) oder Amputationen möglich sind und damit die differenzierten gefäßchirurgischen Optionen sachgerecht vergütet werden, was mit den DRGs der MDC 10 bisher nicht immer möglich war.
Damit spielt es auch keine Rolle mehr, ob das diabetische Fußsyndrom oder die pAVK als Hauptdiagnose gewählt wird, da nun mit beiden Kodegruppen die MDC 05 angesteuert wird. Dieses Konfliktfeld im Zusammenhang mit Abrechnungsprüfungen dürfte somit der Vergangenheit angehören.
Handchirurgie/Karpaltunnelsyndrom
Bei der handchirurgischen Basis-DRG I32 „Eingriffe an Handgelenk und Hand“ wurden ergänzende Splitbedingungen eingearbeitet, die zur Aufwertung von rekonstruktiven Eingriffen bei angeborenen Fehlbildungen der Hand oder komplexen Diagnosen (Pseudarthrosen, Frakturen der Handwurzelknochen, Mittelhand oder proximaler Phalangen, Bandrupturen, Handgelenkluxationen, chronische Polyarthritis) führen.
Ein Problem bei der Kodierung der Operation des Karpaltunnelsyndroms wurde identifiziert und abgemildert, jedoch noch nicht überzeugend gelöst. Bei der Kodierung der Neurolyse ist es entscheidend, ob diese im Bereich der Hand (5-056.40 bzw. 5-056.41) oder im Bereich des (distalen Unter-) Armes (5-056.3) durchgeführt worden ist. Bei Kodierung der typischen Lokalisation im Bereich der Hand resultiert die spezifische DRG B05Z „Dekompression bei CTS“. Eine Kodierung als Neurolyse am Arm führt dagegen zur DRG B17C „Eingriffe an peripheren Nerven“ und einem um fast 1.000 EUR höheren Erlös.
Es ist zu vermuten, dass es sich hier nur selten tatsächlich um eine Neurolyse proximal des Handgelenkes gehandelt hat (z.B. bei Rezidiveingriffen oder nach Verletzungen). In den meisten Fällen dürfte es sich um ein Upcoding gehandelt haben, wofür es laut InEK entsprechende Hinweise gibt. Als Konsequenz werden die entsprechenden Neurolysen am Arm ab 2011 der neu geschaffenen DRG B17D zugeordnet und dadurch abgewertet. Eine deutliche Differenz gegenüber B05Z ist jedoch auch 2011 noch zu verzeichnen, so dass mit kritischer Überprüfung durch die Kostenträger zu rechnen ist. Beim Karpaltunnelsyndrom ist eine Neurolyse am Unterarm nicht grundsätzlich auszuschließen, daher sollte in diesen Fällen eine genaue Beschreibung der intraoperativen topographischen Bezugspunkte im OP-Bericht nicht versäumt werden.
Fußchirurgie
Korrespondierend zu den neu strukturierten OPS-Kodes für Eingriffe an Metatarsalia und Phalangen des Fußes wurde die fußchirurgische Basis-DRG I20 „Eingriffe am Fuß“ überarbeitet und eine Aufwertung für Eingriffe an mehr als einem Strahl (Stufen A und D) eingearbeitet. Die korrekte Verwendung der neuen OPS-Kodes 5-788.- ist dabei unbedingt zu beachten.
Gelenkeingriffe
Bei Eingriffen an Gelenken sind einige Verschiebungen zu verzeichnen. So triggern künftig arthroskopische Eingriffe am Hüftgelenk in die geringer bewertete DRG I30Z statt in die Basis-DRG I08.
Bei Gelenkeingriffen werden „Osteolysen“ nicht mehr als „komplexe Diagnosen“ gewertet und führen nicht mehr zu Schweregradsteigerungen (z.B. bei I01Z / I03). Auch hier hat der unverhältnismäßig häufige Gebrauch bereits bei geringfügigen Befunden zu einer Abwertung geführt, die letztendlich zu Lasten der wirklich aufwändiger zu behandelnden Fälle mit erheblichen Osteolysen geht.
Eingriffe an der Haut
Die DRG J01Z „Gewebetransplantation mit mikrovaskulärer Anastomosierung“ wird ab 2011 nur noch bei bösartigen Neubildungen der Haut ermittelt. Die entsprechenden Eingriffe bei anderen Indikationen werden künftig der Basis-DRG J02 zugeordnet.
Mäßig komplexe Eingriffe wie z.B. kleinflächiges Wunddebridement werden innerhalb der Basis-DRG J11 „Andere Eingriffe an Haut, Unterhaut und Mamma“ abgewertet.
Vakuumversiegelung
Bei Wundbehandlungen durch Vakuumversiegelung ist eine Klarstellung zur Abgrenzung der Anlage des Systems an der Lokalisation „Haut und Unterhaut“ (5 916.a0) sowie „tiefgreifend“ an Knochen und Gelenken (5 916.a1) vorgenommen worden, indem festgelegt wird, dass auch der Einsatz bei subfaszialen Wunden als tiefgreifender Einsatz gewertet wird.
Neu ist die Vergütung einer „komplexen Vakuumtherapie“ (mit vierzeitigen weiteren chirurgischen Eingriffen) im Zusammenhang mit einem Polytrauma. Entsprechende Fälle triggern ab 2011 in die DRG W01B, auch ohne Beatmungsstunden und werden mit einer BWR von 14,066 sehr hoch vergütet.
Rektumresektion
Für kolorektale Eingriffe ist ein Split der Rektumresektionen bei bösartigen Neubildungen eingeführt worden, verbunden mit einer mäßigen Aufwertung bei gleichzeitiger Abwertung anderer Indikationen (G17A / G17B).
Spezielle viszeralchirurgische Eingriffe und Abrechnungssituationen
Selektive Embolisationen von Lebertumoren werden künftig mit der neuen DRG H06B vergütet. Auch andere Eingriffe am hepatobiliären System und Pankreas werden ab 2011 bei Vorliegen einer komplizierenden Konstellation, akutem Leber- oder Nierenversagen, Dialyse oder Sepsis mit Organkomplikationen mit H06A erheblich höher vergütet als bisher.
Eine transgastrale endoskopische Drainage von Pankreaszysten (5-529.n1) wird künftig mit H41B vergütet („Komplexe therapeutische ERCP“).
Nierentransplantation
Bei Nierentransplantationen wird künftig eine ABO-inkompatible Transplantation höher bewertet und triggert nach A17A unabhängig vom Alter oder gestörter Transplantatfunktion.
Intensivmedizinische Komplexbehandlung im Kindesalter bei viszeralchirurgischen Eingriffen
Die Intensivmedizinische Komplexbehandlung im Kindesalter wird ab 2011 bei bestimmten viszeralchirurgischen Eingriffen als erlössteigernder Faktor wirksam. Voraussetzung sind die im OPS festgelegten Strukturmerkmale, die u. a. die Behandlungsleitung durch pädiatrische Intensivmediziner zwingend voraussetzen.
Eingriffe, die primär nach G02Z „Bestimmte Eingriffe an den Verdauungsorganen mit komplizierender Diagnose oder Eingriffe bei angeborenen Fehlbildungen, Alter < 2 Jahre“ oder nach G04A „Kleine Eingriffe an Dünn- und Dickdarm mit äußerst schweren CC, Alter < 6 Jahre“ triggern, werden künftig der wesentlich höher vergüteten DRG G01Z zugeordnet, mit der bisher nur „Eviszerationen des kleinen Beckens“ abgebildet waren.
Diese besondere Vergütung für pädiatrische Intensivstationen bei der Versorgung chirurgischer Patienten ist medizinisch nicht nachvollziehbar. Selbst Kliniken der Maximalversorgung mit pädiatrischen Fachabteilungen und intensivmedizinisch weitergebildeten Ärzten erfüllen häufig die Vorgaben des OPS nicht, obwohl niemand diesen Häusern ernsthaft eine unzureichende Versorgungsqualität unterstellen dürfte. Eine Erlösminderung um mehr als 50 % ist daher absolut nicht nachvollziehbar und ist dringend zu überprüfen.
Polytrauma
Die Kriterien zur Ermittlung eines Polytraumas wurden erstmalig seit mehreren Jahren überarbeitet. Der ursprüngliche Vorschlag der unfallchirurgischen Fachgesellschaft, einschlägige Polytrauma-Scores einzubeziehen, wurde zwar aufgrund unzureichender Datenlage verworfen, jedoch wurden einige andere vorgeschlagene Anpassungen bei der Bewertung von „schwerwiegenden“ Diagnosen vorgenommen. Der Polytrauma-Algorithmus beruht auf mehreren Tabellen mit schwerwiegenden Diagnosekodes, die nach Körperregionen unterschieden werden (s. »Tab 1). Sobald Diagnosen aus mindestens zwei unterschiedlichen Tabellen vorliegen, ist die Polytrauma-Bedingung erfüllt und es wird in der Regel eine DRG aus der MDC 21A ermittelt.
 Bisher waren Verletzungen aller Abschnitte der Wirbelsäule in einer Gruppe zusammengefasst. Ab 2011 werden die drei Lokalisationen HWS, BWS und LWS / Becken unterschieden. Dies hat zur Folge, dass z.B. entsprechend schwere Verletzungen im Bereich BWS und Becken ab 2011 in eine Polytrauma-DRG triggern, bisher jedoch in eine DRG der MDC 08 (Bewegungsapparat) geführt haben.
Bisher waren Verletzungen aller Abschnitte der Wirbelsäule in einer Gruppe zusammengefasst. Ab 2011 werden die drei Lokalisationen HWS, BWS und LWS / Becken unterschieden. Dies hat zur Folge, dass z.B. entsprechend schwere Verletzungen im Bereich BWS und Becken ab 2011 in eine Polytrauma-DRG triggern, bisher jedoch in eine DRG der MDC 08 (Bewegungsapparat) geführt haben.
Auch die Auswahl der Polytrauma-Diagnosen wurde überarbeitet. So wurden Verletzungen des Auges und bestimmter Hirnnerven in die Liste der Polytrauma-Diagnosen aufgenommen, ebenso Unterkieferfrakturen, traumatische Rupturen lumbaler Bandscheiben sowie eine Symphysensprengung (s. »Tab 2).
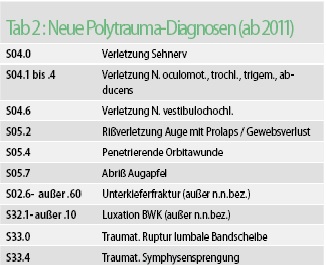 Keine Polytrauma-Diagnosen sind dagegen künftig Verletzungen von Blutgefäßen und Nerven ohne nähere Bezeichnung und isolierte proximale Fibulafrakturen (s. Tab 3) Problematisch erscheint es, dass auch leichte Rissverletzungen der Leber nicht mehr ein Polytrauma auslösen, nicht näher bezeichnete Rissverletzingen dagegen weiterhin, ebenso Leberprellungen und Leberhämatome.
Keine Polytrauma-Diagnosen sind dagegen künftig Verletzungen von Blutgefäßen und Nerven ohne nähere Bezeichnung und isolierte proximale Fibulafrakturen (s. Tab 3) Problematisch erscheint es, dass auch leichte Rissverletzungen der Leber nicht mehr ein Polytrauma auslösen, nicht näher bezeichnete Rissverletzingen dagegen weiterhin, ebenso Leberprellungen und Leberhämatome.
Die ebenso herausgenommenen Kodes für schwerwiegende, aber ungenau bezeichneten Lokalisationen (aus dem Bereich T00 bis T13) sollten bei der klinischen Dokumentation sowieso vermieden werden und durch spezifischere Kodes aus dem Bereich S00 bis S99 ersetzt werden.
Querschnittsyndrom
Ein besonderes Problem bestand bisher bei Verletzungen mit Querschnittsyndrom, die bisher stets in die DRG B61Z geführt haben, unabhängig davon, ob das Querschnittsyndrom als Haupt- oder Nebendiagnose angegeben worden ist. Selbst bei extremer Langzeitbeatmung oder den Bedingungen eines Polytraumas konnten keine anderen, höher bewerteten DRGs abgerechnet werden. B61Z war zudem krankenhausindividuell zu vereinbaren, ohne Vereinbarung ist nur ein Pauschalbetrag von 600 € pro Belegungstag abrechenbar.
Ab 2011 ist das akute Querschnittsyndrom differenzierter abrechenbar aufgrund eines Splits der künftig zweistufigen Basis-DRG B61. B61B ist auch weiterhin krankenhausindividuell zu vereinbaren und entspricht der bisherigen B61Z. Diese DRG wird vorzugsweise von Wirbelsäulen-Zentren abzurechnen sein. Nebenbedingung ist zudem die Durchführung einer Komplexbehandlung bei Querschnittlähmung (8-976.0-). Ohne diese können auch Beatmungs-DRG der Prä-MDC oder Polytrauma-DRGs ermittelt werden.
Die neu definierte DRG B61A wird dagegen ermittelt, wenn bei dem Querschnitt-Patienten „komplexe“ Eingriffe (Kraniotomie, Wirbelsäuleneingriffe) durchgeführt worden sind und innerhalb von 14 Tagen eine Weiterverlegung erfolgt ist. Für diese DRG ist eine Bewertungsrelation von 4,052 kalkuliert, so dass sich ein wesentlich höherer Erlös ergibt, als bei einer Tagespauschale von 600 €.
Zusatzentgelt-Katalog 2011
Als wesentliche Neuerung sind künftig bundeseinheitlich kalkulierte Zusatzentgelte für interspinöse Spreizer (ZE125.01 bis ZE125.03) und autogene / autologe matrixinduzierte Chondrozytentransplantation (ZE126) zu erwähnen.
Für einen interspinösen Spreizer werden 723,89 €, für zwei Spreizer 1.588,62 € und für drei und mehr Spreizer 2.453,35 € abgerechnet. Für die matrixinduzierte Chondrozytentransplantation können 2.589,27 € berechnet werden. An neuen Medikamenten wurden Azacytidin (parenteral), Sitaxentan (oral) und Ambrisentan (oral) in den Entgeltkatalog aufgenommen.
Oxaliplatin ist aus dem Katalog gestrichen worden, da aufgrund eines erheblichen Preisverfalls nicht mehr die Notwendigkeit einer Zusatzentgelt-Finanzierung besteht. Erheblich abgewertet wurden Paclitaxel, Gemcitabin (parenteral) und Irinotecan (parenteral), ebenfalls aufgrund eines Preisverfalls nach ausgelaufenem Patentschutz.
Bartkowski, R., DRG-Kodierung 2011, Passion Chirurgie 01/2011, Artikel 04_02
Autor des Artikels
Weitere aktuelle Artikel
27.07.2025 DRG
Weiterentwicklung der Hybrid-DRGs – Die geplante Erweiterung ab 2026
Die Umsetzung des Hybrid-DRGs hat in vielen Krankenhäusern bereits zu einer Verschärfung der Erlössituation geführt, insbesondere wenn ein Schwerpunkt der operativen Tätigkeit in der Hernienchirurgie [1] besteht. Die anstehende Erweiterung zum 01.01.2026 wird daher mit Sorge beobachtet, zumal vielerorts noch keine ausreichend effizienten Strukturen für ambulante Operationen an den Kliniken bestehen.
25.02.2025 BDC|News
BDC trifft H-DRG-Vereinbarung mit Pathologie
Der BDC hat unter Einbeziehung der Anästhesie eine Vereinbarung mit der Pathologie getroffen, mit deren Hilfe mögliche Auseinandersetzungen um Honoraranteile aus H-DRGs vermieden werden sollen. Bekanntlich sind pathologische Leistungen Bestandteil der Hybrid-DRG mit der Folge, dass diejenige Einrichtung, die ein solches H-DRG abrechnet, die Pathologie aus diesem Honorar bezahlen muss, weil eine kassenärztliche Überweisung grundsätzlich nicht erlaubt ist.
01.09.2024 DRG
DRG und Kodierung 2024 in der Chirurgie
Das aG-DRG-System 2024 beinhaltet insgesamt 1.296 Fallpauschalen. Die Anzahl der Fallpauschalen gegenüber dem Vorjahr ist mit vier Fallpauschalen leicht angestiegen. Die kalkulierten Eintages-DRGs haben um drei aG-DRGs zugenommen.
29.01.2024 DRG
Berufspolitik aktuell: Satire oder Absicht?
Kurz vor Weihnachten hat das Bundesministerium für Gesundheit praktisch ohne Vorlaufzeit die angekündigte Rechtsverordnung zur Einführung der sogenannten Hybrid-DRG zum 1. Januar in Kraft gesetzt. Im Gegensatz zu dem ersten Referentenentwurf vom 21.9.2023 ist diese von sechs auf zwei Paragraphen zusammengeschmolzen, nachdem zahlreiche Regelungen sich als nicht rechtskonform erwiesen haben.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.























