01.12.2015 Politik
E-Health, Telemedizin, Telematik: Ein Überblick

Begriffe
Die Begriffe Gesundheitstelematik, Telemedizin, und E-Health sind eng miteinander verbunden. Ganz allgemein können Telematikanwendungen als einrichtungsübergreifende und ortsunabhängige vernetzte Anwendungen zur Überbrückung von Räumen verstanden werden, um damit betriebliche oder überbetriebliche Geschäftsprozesse zwischen Unternehmen und/oder ihren Kunden abzuwickeln bzw. ganz oder teilweise zu automatisieren. Die Anwendung von Informations- und Kommunikationstechnologie im Gesundheitswesen wird als Gesundheitstelematik bezeichnet. Ein Teilgebiet stellt hier die Telemedizin dar. Das Konzept der Telemedizin ist in Bezug auf die Übermittlung von Informationen über die Distanz hinweg bei weitem kein Phänomen des digitalen Zeitalters. Mit einfachen Kommunikationsmitteln wie Glocken-, Flaggen- oder Feuersignale wurden schon im Mittelalter Gesundheitsinformationen über die Ferne übermittelt, um Menschen vor dem Betreten eines Gefahrenortes, z. B. aufgrund von Lepra oder eines Pestausbruchs, zu warnen.
Anwendungsfelder
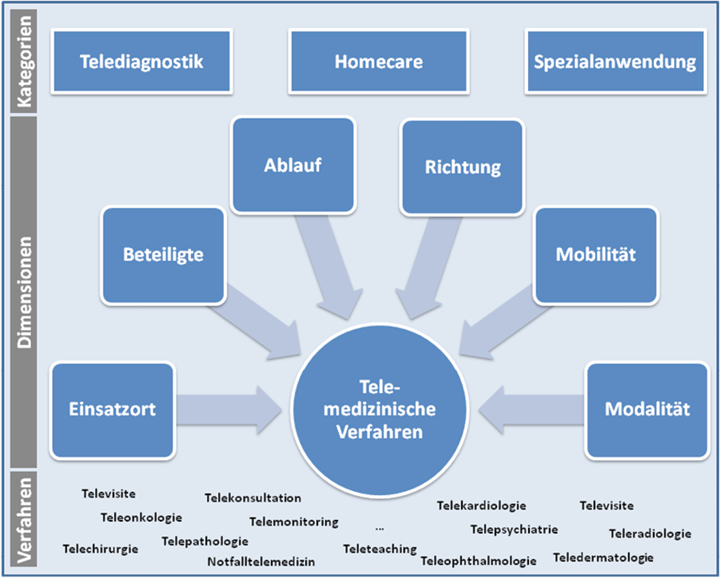
Der Einsatz der Telemedizin kann in die drei Anwendungsfelder Telediagnostik, Homecare und (hoch)spezialisierte Anwendungen differenziert werden. Während bei der Telediagnostik komplexe diagnostische Daten zwischen professionellen Anwendern, meist im klinischen Umfeld, ausgetauscht werden, bezieht sich der Bereich der Homecare auf die Übermittlung von einfach erfassbaren diagnostischen Parametern aus dem alltäglichen Umfeld des Patienten an einen Arzt bzw. Experten. Hochspezialisierte Anwendungen sind durch ein sehr begrenztes telemedizinisches Einsatzfeld und einen hohen technischen Aufwand gekennzeichnet, wie sie beispielsweise in der Luft- und Raumfahrt oder der Hochseeschifffahrt eingesetzt werden. Innerhalb des Kategoriensystems sind die telemedizinischen Verfahren von unterschiedlichen prozessualen und informationstechnologischen Konstellationen geprägt.
Je nach medizinischer Disziplin und Anwendungszweck ergeben sich aus der Kombination der verschiedenen Kategorien und Dimensionen der Telemedizin ganz unterschiedliche Verfahren, Applikationen und Services.
Abb. 1: Einsatzfelder der Telemedizin
Chancen
Große Erwartungen in die Telemedizin werden sowohl von Kosten- und Entscheidungsträgern und Leistungserbringern als auch von Patienten gesetzt, um eine hohe medizinische Versorgungsqualität auf einem wirtschaftlichen Weg dauerhaft sicherstellen zu können und positive Impulse auf die Strukturen und Prozesse im Gesundheitswesen zu initiieren. Auf der Seite der Leistungserbringer stehen Krankenhäuser und niedergelassen Ärzten im zunehmenden inter- und intrasektoralen Wettbewerb unter Druck. Während im stationären Versorgungsbereich dieser durch das pauschalierte Entgeltsystem auf Basis der DRGs verstärkt wird, wird parallel durch zunehmend differenzierte Diagnostik- und Behandlungsstrategien bei kürzeren Liegezeiten eine fachliche Unterstützung des niedergelassenen Arztes erforderlich, die mit einem erhöhter Kommunikationsbedarf einhergeht. Dadurch entsteht für Krankenhäuser und Ärzte grundsätzlich der Anreiz, organisatorische Verfahren sowie interne und einrichtungsübergreifende Behandlungsprozesse mit telemedizinischen Instrumenten zu optimieren, um positive Qualitätseffekte zu realisieren und damit auch Patienten als Kunden zu binden. Ein Ansatzpunkt, um einrichtungsübergreifende Behandlungsprozesse organisatorisch effektiv steuern zu können, sind integrierte Versorgungsmodelle und Managed-Care-Strukturen.
Hürden
Rechtliche Aspekte
Die Patientenversorgung ist durch zahlreiche datenschutz-, haftungs- und berufsrechtliche Normen geregelt. Besonderer Schutz beim elektronischen Austausch von Patientendaten kommt den personenbezogenen Daten zu, deren Erhebung, Verarbeitung und Weitergabe strengen Vorschriften unterliegt. Von informationstechnologischer Seite muss deshalb der schutzwürdige Umgang mit sensiblen Patienten- und Behandlungsdaten im Rahmen von elektronischen Kommunikationsbeziehungen durch eine entsprechende Sicherheitsinfrastruktur als Basiskomponente sichergestellt sein. Zusätzlich ergeben sich durch die Problematik der Verantwortungsabgrenzung zwischen Konsiliararzt und behandelndem Arzt auch haftungsrechtliche Risiken auf Seiten von Ärzten und Kliniken, die ein Hemmnis solcher Versorgungsformen darstellen.
Vergütung
Telemedizin-Projekte standen bisher in der Test- und Entwicklungsphase und damit weitgehend unter staatlicher oder halbstaatlicher Förderung. In der Zwischenzeit sind viele Anwendungen und Dienstleistungen technisch und organisatorisch ausgereift und könnten in der Routineversorgung von Patienten eingesetzt werden. Die Fortführung von telemedizinischen Services ist jedoch oftmals nicht möglich, da eine Weiterfinanzierung der telemedizinisch erbrachten Leistungen durch das Fehlen von Abrechnungsziffern oder durch die unzureichende Berücksichtigung im Rahmen eines pauschalierten Entgeltsystems nicht befriedigend gewährleistet ist. Eine weitere ungeklärte Vergütungsmodalität betrifft das Verhältnis zwischen vorstellender und befragter Klinik bei einer Telekonsultation. In dem konsultierten Krankenhaus führt diese Bereitstellung zu einem Mehraufwand, während die konsultierende Klinik die Kosten zur Vorhaltung entsprechenden Fachwissens einsparen kann. Entsprechende Abrechnungsziffern fehlen jedoch weitestgehend. Zukünftig gilt es daher im zwingenden Maße eine umfassende Integration von Anwendungsformen der Telemedizin in die Leistungskataloge, verbunden mit einer aufwandsgerechten Vergütung der telemedizinisch erbrachten Leistung und Kostenerstattung für die Nutzung der Infrastruktur anzustreben. Dies gilt umso mehr, wenn Kosten und Nutzen bei unterschiedlichen Akteuren anfallen und ein Bruch zwischen Investitionskosten und Mittelrückflüssen vorliegt. Aufgrund der verschiedenen Vergütungssysteme im ambulanten und stationären Sektor sind entsprechende sektorübergreifende Telemedizinlösungen nur nachhaltig überlebensfähig, wenn dem auch eine sektorenübergreifende Vergütung gegenübersteht.
Tab. 1: Potenziale der Telemedizin nach Akteuren
Krankenhäuser |
•Vermeidung von Doppelleistungen (v.a. diagnostisch) •Verkürzung der Behandlungsdauer •Kosten- und Zeiteinsparungen •Effizienter Ressourceneinsatz •Steigerung der Effektivität von Forschung, Aus- und Weiterbildung •Ausweitung der Kompetenz •Sektorenübergreifende Behandlung •Stärkung der Wettbewerbsfähigkeit •Erhöhung der Patientenzufriedenheit |
Niedergelassene Ärzte |
•Schnellerer Zugriff auf relevante Patientendaten •Schnellere und sichere Diagnose- und Therapieeinleitung •Zweitmeinung durch Spezialisten, Steigerung der Qualität •Einfacher Zugriff auf Expertensysteme und neueste wissenschaftliche Erkenntnisse •Neue Formen der medizinischen Fort- und Weiterbildung •Wettbewerbsvorteil und Reputationsgewinn •Erhöhung der Patientenzufriedenheit |
Patienten |
•Erhöhung der Diagnosesicherheit •Risikoreduzierung von Fehlbehandlungen •Schnellere und effektivere Therapieeinleitung/ -korrektur, besonders in zeitkritischen Fällen •Verkürzung von Behandlungs-/ Operations- und Liegezeiten •Verkürzung von Wege- und Wartezeiten •Vermeidung von unnötigen Belastungen durch Verlegungen (Krankentransporte) •Vermeidung von Doppel- und Mehrfachuntersuchungen •Vermeidbare Arztbesuche (Home-Care-Systeme) •Wohnortnahe Versorgung bei höchster Fachkompetenz •Complianceerhöhung •Steigerung der Lebensqualität •Besserer Informationszugang •Patient Empowerment |
Kostenträger/
|
•Einsparungen durch die Vermeidung von Behandlungsfehlern, Fehldiagnosen •Kosteneinsparungen durch kürzere Liegezeiten •Kosteneinsparungen durch Vermeidung von unnötigen Überweisungen und (Notfall-)Krankentransporten •Kostenreduzierung in der Maximalversorgung, da die Notwendigkeit vorher abgeklärt werden kann, gezielte (Notfall-) Verlegungen •Vermeidung von Doppel- und Wiederholungsuntersuchungen •Reduzierung der Aufwendungen für Versorgungsleistungen •Rationalisierungspotentiale durch elektronische Datenübermittlung |
Klinische Wirksamkeit und ökonomische Effizienz
Zentrale Voraussetzung für die erfolgreiche Umsetzung ist die Akzeptanz der Telemedizin in Abhängigkeit von der Nutzenvorstellung der einzelnen Akteure im Gesundheitswesen. Zentrale Bedeutung kommt in diesem Zusammenhang der gesundheitsökonomischen Evaluation telemedizinischer Programme zu. Es genügt dabei nicht, nur die zusätzlichen Kosten für eine innovative medizinische Leistung zu messen und diese mit der Effektivität des Verfahrens aus der Literatur zu vergleichen. Die valide Kostenanalyse eines neuen Verfahrens ist viel mehr an eine gleichzeitige Messung der klinischen Effizienz, möglichst im Sinne der Versorgungsforschung, gekoppelt. Bisherige Übersichtsarbeiten über Kosten-Effektivitäts-Studien der Telemedizin zeigen, dass eine begleitende gesundheitsökonomische Forschung jedoch nur in seltenen Fällen durchgeführt wurde.
Ungekürzter Originalartikel: Dittmar, Wohlgemuth, Nagel: Potenziale und Barrieren der Telemedizin in der Regelversorgung, GGW 2009, Jg. 9, Heft 4 (November): 16–26.
Literatur beim korrespondierenden Autor
Fazit
Telemedizinische Anwendungen haben ohne Zweifel das Potenzial zu Qualitäts- und Effizienzsteigerungen im Gesundheitswesen. Die Nutzeneffekte müssen jedoch differenziert betrachtet werden, da sie unterschiedliche Voraussetzungen, Aufwendungen und Zielgruppen umfassen. Der erfolgreiche flächendeckende Einsatz aller telemedizinischen Konzepte hängt maßgeblich von den regulierenden Rahmenbedingungen ab. Bei den rechtlichen Normen sind in den letzten Jahren Fortschritte erzielt worden. Dennoch gibt es Bereichen mit fehlender Rechtssicherheit, für die klare Regelungen geschaffen werden müssen. Weitere Hinderungsgründe sind in den fehlenden ökonomischen Anreizen für eine ausgewogene Verteilung von Investition und Erlös zu sehen. Die derzeit fehlenden intersektoralen Vergütungsregelungen stellen ein großes Hemmnis für den Einsatz der Telemedizin in der Regelversorgung dar. Nicht zuletzt sind die Anbieter und Kostenträger von telemedizinischen Angeboten aufgefordert die medizinischen Effekte und die ökonomische Effizienz ihrer Programme anhand von validen klinischen und insbesondere gesundheitsökonomischen Studien mit hoher methodischer Qualität zu belegen. Die subjektiven Nutzenvorstellungen der Patienten sind als ausschlaggebender Erfolgsfaktor zu integrieren, um eine Akzeptanz der Systeme bei allen Akteuren im Gesundheitswesen zu erzielen.
Dittmar R. E-Health, Telemedizin, Telematik: Ein Überblick. Passion Chirurgie. 2015 Dezember, 5(12): Artikel 02_01.
Autor des Artikels
Dr. rer. pol. Ronny Dittmar
ehem. Geschäftsführer des BDCWeitere aktuelle Artikel
28.04.2026 BDC|News
BDC zeichnet Resolution des Bündnis Gesundheit mit
Zusammen mit der Bundesärztekammer sowie weiteren Verbänden des Gesundheitswesens hat
27.04.2026 Sektorübergreifend
Gewalt gegen Ärzteschaft und Team: Anonyme Meldestelle der Landesärztekammer Hessen
Um eine Vorstellung über Häufigkeit und Formen von ausgeübter Gewalt zu erhalten, wurde von der Landesärztekammer Hessen 2019 die Meldestelle "Gewalt gegen Ärztinnen und Ärzte und Team" eingerichtet [2]. Ärzt:innen aus allen Bundesländern und Fachgebieten haben hier die Möglichkeit, Aggressionsformen, die sie im Rahmen eines Vorfalls erlebt haben, anzugeben. Um die Anonymität des Meldenden zu bewahren, werden personenbezogene Daten wie Alter oder Geschlecht nicht abgefragt.
24.04.2026 Politik
Deutliche Verbesserungen bei der D-Arzt-Abrechnung ab 01. Juli 2026!
Die Gebührenkommission von KBV und DGUV hat weitreichende Änderungen in der Gebührenordnung UV-GOÄ beschlossen, die schon zum 01. Juli dieses Jahres in Kraft treten. Neben der bereits zuvor vereinbarten linearen Erhöhung der Honorare um 5 % betrifft dies die Grundleistungen im Kapitel B und die arthroskopischen Operationen, die in einem gesonderten Kapitel L XVII neu legendiert und bewertet wurden.
01.04.2026 Aus- & Weiterbildung
Nachwuchsgewinnung als Zukunfts- und Qualitätsfrage der Chirurgie
Dr. med. Romina Maria Rösch ist Fachärztin für Thoraxchirurgie an der Thoraxklinik Heidelberg des Universitätsklinikums Heidelberg. Sie ist Vorsitzende der Initiative Frauen in der Thoraxchirurgie und engagiert sich im Jungen Forum der Deutschen Gesellschaft für Thoraxchirurgie (DGT), im Perspektivforum Junge Chirurgie der Deutschen Gesellschaft für Chirurgie (DGCH) sowie in der Jungen AWMF.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.






















