Zum Start wurden vier Felder hervorgehoben, in denen Handlungsbedarf besteht [1]:
- Weiterentwicklung der Krebsfrüherkennung
- Weiterentwicklung der onkologischen Versorgungsstrukturen
- Sicherstellung einer effizienten onkologischen Behandlung
- Stärkung der Patientenorientierung
Zieht man heute Bilanz über die bisherigen Aktivitäten zur Umsetzung des Nationalen Krebsplans (NKP), so kann sich die Arbeit an den bisher bearbeiteten Themen sehen lassen. Im Rahmen des Programms wurden bis heute 13 Ziele bearbeitet und über 100 konkrete Handlungsempfehlungen vorgelegt. Durch die gleichberechtigte Beteiligung von Organisationen der gemeinsamen Selbstverwaltung im Gesundheitswesen sowie Wissenschaftlern, onkologisch tätigen Ärzten, Betroffenen und weiteren Berufsgruppen repräsentieren die erarbeiteten Empfehlungen eine große Versorgungsnähe. Insbesondere die Verabschiedung des Krebsfrüherkennungs- und Registergesetzes im Frühjahr 2013 ist ein wichtiger Meilenstein für die Verbesserung der Krebsversorgung in Deutschland.
Klinische Krebsregister erleichtern das Erkennen von Versorgungslücken
Das Krebsfrüherkennungs- und Registergesetz (KFRG) folgt den Umsetzungsempfehlungen des Nationalen Krebsplans, indem es die Rahmenbedingungen zur Durchführung organisierter Früherkennungsprogramme regelt. Ferner sieht es vor, dass alle Bundesländer klinische Krebsregister einrichten – sie sollen als fachlich unabhängige Einrichtungen alle wichtigen im Verlaufe einer Krebserkrankung und ihrer Behandlung anfallenden Daten erfassen. Denn nur durch eine möglichst vollständige und aktuelle Registererfassung aller relevanten Daten lässt sich die Qualität einer Krebsbehandlung beurteilen. Bislang fehlte eine solche flächendeckende Transparenz. Zwar wurde die Dokumentation der Behandlung onkologischer Patienten an einigen Tumorzentren über Modellprojekte aus Mitteln des Bundes gefördert. Es gelang allerdings nur in einzelnen Bundesländern (z. B. in Bayern und Brandenburg), diese Initiativen in die Routineversorgung zu überführen. Darüber hinaus mangelte es an ausreichenden Ressourcen für eine Auswertung der gesammelten Daten und auch die Rückmeldung an das Versorgungssystem war bislang nicht klar geregelt.
Datensparsame Tumordokumentation zur einheitlichen Datenerfassung
Das neue Gesetz etabliert eine Datenerfassung, die bezogen auf den Behandlungsort erfolgt und einen wohnortbezogenen Datenaustausch erlaubt. Das heißt, die behandelnde Einrichtung meldet alle Schritte zur Behandlung eines Krebsfalls an das für sie zuständige Register. So können die ausgewerteten Daten an die Leistungserbringer vor Ort zurückgemeldet werden. Die Auswertung baut hierfür auf statistisch gut auswertbaren hohen Fallzahlen auf. Eine datensparsame Tumordokumentation schafft zudem bundesweit einheitliche Voraussetzungen für die Datenerfassung und hilft, Mehrfachdokumentationen zu vermeiden.
Das Gesetz bietet die Chance, sinnvolle Strukturen zu schaffen, um in jedem Bundesland klinische Krebsregister mit regional festgelegten Einzugsgebieten und klaren Zuständigkeiten zu führen. Darüber hinaus eröffnet es neue Möglichkeiten für die Versorgungsforschung, denn die Daten der klinischen Krebsregister sollen unter Berücksichtigung des Datenschutzes auch der Wissenschaft zur Verfügung stehen. Neben der Qualitätssicherung könnten so auch wichtige Impulse zur Weiterentwicklung der Versorgungsstrukturen entstehen, zum Beispiel bei der Bewertung chirurgischer Verfahren in der klinischen Routine.
Qualität und Netzwerke in der onkologischen Versorgung
Klinische Krebsregister leisten einen wichtigen Beitrag dazu, Fehl-, Unter- oder Überversorgung aufzudecken. Doch ohne das enge Zusammenspiel mit den entsprechenden onkologischen Versorgungsstrukturen verpufft ihre Wirkung. Dabei ist es wichtig zu verstehen, dass gerade in der Onkologie multimodale Behandlungskonzepte eine immer größere Rolle spielen. In vielen Fällen stellt sich der bestmögliche Behandlungserfolg erst dann ein, wenn operative Verfahren, Chemotherapie und Strahlentherapie gezielt kombiniert werden. Entscheidend für eine erfolgreiche Behandlung ist deshalb die reibungslose Zusammenarbeit aller an der Behandlung beteiligten medizinischen Disziplinen in strukturierten Netzwerken, über die Grenzen von stationärer und ambulanter Versorgung hinweg. Die Entwicklung entsprechender Versorgungskonzepte gehört ebenfalls zu den wichtigen Zielen des Nationalen Krebsplans.
Die Deutsche Krebsgesellschaft zusammen mit der Deutschen Krebshilfe unterstützt daher seit mehreren Jahren die Bildung und Zertifizierung solcher Netzwerke im Rahmen eines dreistufigen Versorgungs-Modells. Grundvoraussetzung für die Zertifizierung ist die kontinuierliche Überwachung der Behandlungsqualität durch externe Audits. Mittlerweile existieren zertifizierte Netzwerke für die häufigsten Krebsarten; insgesamt 825 solcher so genannten Organkrebszentren und Onkologischen Zentren arbeiten derzeit vielfach flächendeckend zusammen (Tab. 1).
Tabelle 1: Stand der DKG-Zertifizierung, März 2013
| Organkrebszentren | Module | Onkolo-gische Zentren | ||||||||
| Brust | Darm | Gyn. | Haut | Lunge | Prostata | Pankreas | Kopf-Hals-Tumore | Neuro.- Tumore | ||
| Laufende Erstzertifiz. |
3 | 11 | 10 | 3 | 3 | 2 | 8 | 4 | 3 | 12 |
| Zertifizierte Zentren |
216 | 256 | 91 | 39 | 35 | 95 | 45 | 11 | 6 | 46 |
| Zertifizierte Standorte |
270 | 266 | 93 | 39 | 40 | 96 | 45 | 13 | 7 | 54 |
| Primärfälle gesamt |
50927 | 22224 | 8244 | 9518 | 13449 | 21751 | 1923 | 2204 | 1904 | — |
| Primärfälle pro Zentrum |
236 | 87 | 91 | 244 | 384 | 229 | 43 | 200 | 317 | — |
| Primärfälle pro Standort |
189 | 84 | 89 | 244 | 336 | 227 | 43 | 170 | 272 | — |
| Krebsneuer- krankungen (1) |
69270 | 62956 | 23748 | 18917 (2) | 48986 | 64467 | 14949 | 16820 (3) | — | — |
| Gesamtanteil (1) | 71,7% | 35,0% | 33,6% | 47,9% | 27,0% | 33,4% | 12,4% | 13,1% | — | — |
| Standorte im Ausland | 8 | 3 | 4 | 2 | 1 | 1 | 2 | 0 | 0 | 0 |
(1) GEKID Daten 2010
(2) begrenzt auf das Maligne Melanom
(3) Kopf-Hals-Tumore Neuerkrankungen: Mund und Rachen C00-C14, Kehlkopf C32
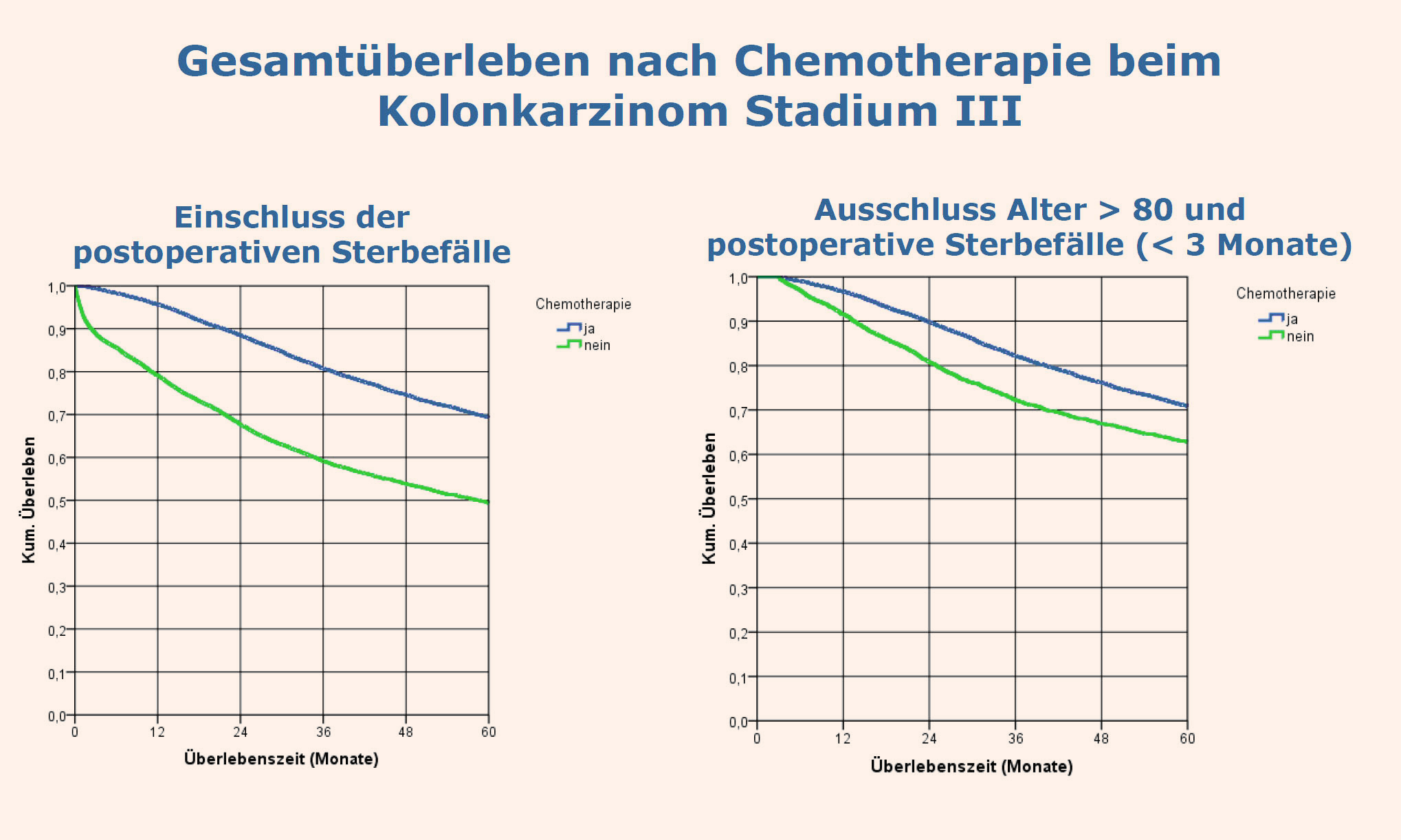
Wie wichtig diese Art der Qualitätssicherung ist, zeigt das nachfolgende Beispiel: Die aktuellen S3-Leitlinien sehen für Patienten mit einem fortgeschrittenen Kolon-Karzinom eine adjuvante Chemotherapie nach operativer R0-Resektion vor [2, 3]. Analysiert man die bundesweite Versorgungsqualität in dieser Indikation anhand der bislang vorhandenen Registerdaten, dann zeigen sich deutliche Unterschiede: Eine adjuvante Chemotherapie erhalten knapp 74 Prozent der Patienten an zertifizierten Zentren, aber nur 61 Prozent der Behandelten, die im Jahr 2009 in den vorhandenen klinischen Registern bundesweit erfasst wurden (Abb. 1). Für die Betroffenen macht das immerhin einen deutlichen Unterschied in der Fünfjahres-Überlebensrate aus (Abb. 2). Ein anderes Beispiel betrifft die Bestimmung des Lymphknotenstatus (pN-Status) durch alleinige Sentinellymphknotenentfernung bei kleinem Mammakarzinom (pT1); der Prognoseparameter ist für die adjuvante Therapieentscheidung entscheidend, zugleich wird die Morbidität im Vergleich zur konventionellen Axilladissektion jedoch erheblich reduziert. Die Durchführung der alleinigen Sentinelentfernung beim invasiven Mammakarzinom pT1 ist ein Beispiel für die der Überprüfung der leitliniengetreuen Prozessqualität der DKG-zertifizierten Zentren [4].
Abb. 1:Der Anteil an adjuvant chemotherapierten Patienten mit einem fortgeschrittenen Kolonkarzinom im Jahr 2009. Links: Auswertung der bundesweit verfügbarer Daten klinischer Krebsregister; rechts: Auswertung der DKG-zertifizierten Zentren (PD Dr. Monika Klinkhammer-Schalke, Arbeitsgemeinschaft Deutscher Tumorzentren)
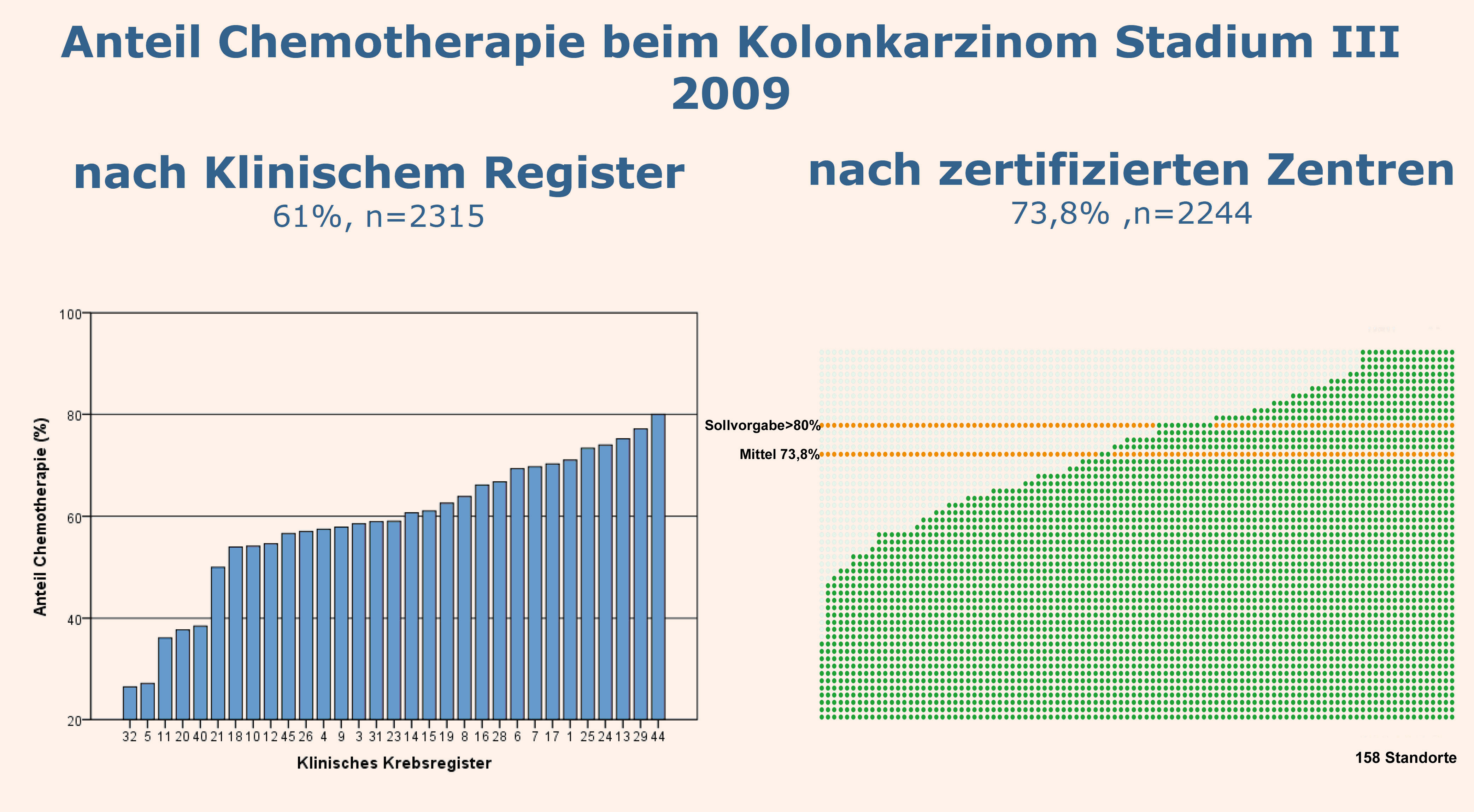
Abb. 2:Überlebensvorteil für Patienten mit fortgeschrittenem Kolonkarzinom durch adjuvante Chemotherapie (blau mit Chemotherapie, grün ohne Chemotherapie. (PD Dr. Monika Klinkhammer-Schalke, Arbeitsgemeinschaft Deutscher Tumorzentren)
Benchmarking: Von den Besten lernen
Dokumentation und kontinuierliche Messung von Struktur- und Prozessqualität sind kein Selbstzweck. Sie ermöglichen den einzelnen Netzwerken, zu erkennen, bei welchen Qualitätskennzahlen sie ähnlich oder besser als der Durchschnitt abschneiden und wo Optimierungsbedarf besteht. Für fast alle Tumorentitäten liegen mittlerweile die ersten Benchmarking-Berichte vor [4]; sie geben einen Überblick darüber, welche Versorgungsqualität die Patienten an zertifizierten Zentren erwarten können. Inzwischen haben sich sogar Workshops etabliert, bei denen sich die Zentren gegenseitig über Probleme beim Behandlungsablauf austauschen und unterstützen. Darüber hinaus wird es auch die Möglichkeit geben, sich bei der Qualitätsoptimierung aktive Hilfe durch ausgewiesene Experten zu holen. Speziell für Fragen in der chirurgischen Therapie arbeitet die Deutsche Krebsgesellschaft gemeinsam mit der Deutschen Gesellschaft für Allgemein- und Viszeralchirurgie an einem entsprechenden Modell. Die stetige Überprüfung der Versorgungsqualität auf Basis von Kennzahlen und ein Benchmarking onkologischer Netzwerke macht es erstmalig möglich, die Qualität der Krebsversorgung in Deutschland abzubilden und konkret zu verbessern.
Anreize schaffen für hohe Versorgungsqualität
Manch anderes europäisches Land beneidet uns um dieses Versorgungsmodell. Doch die Zertifizierung ist freiwillig, der Aufwand hoch, die Arbeit in den Zertifizierungs- und Leitlinienkommissionen meist ehrenamtlich. Bislang hat das System funktioniert, weil Zentren und Experten der grundsätzlichen Überzeugung sind, dass Qualität in der Krebsmedizin ein Teil ihres Versorgungsauftrags ist. Wollen wir diese Qualität halten oder noch weiter verbessern, dann braucht es jedoch Anreize, damit sich der Aufwand für die Zentren auch auszahlt.
Zwar können Zentren auf der Basis des Krankenhausentgeltgesetzes eine Zusatzfinanzierung beantragen. Derzeit lässt das Gesetz allerdings viel Spielraum für die Definition eines Zentrums und seine besonderen Aufgaben; der Qualitätsgedanke spielt dort momentan kaum eine Rolle. Dabei wird der Ruf nach Änderung lauter: Krankenkassen wie die AOK plädieren zum Beispiel für eine grundlegende Strukturreform in der gesetzlichen Krankenversicherung, sodass sich Qualitätsergebnisse auch in der Honorierung abbilden lassen. Sie fordern, dass es künftig möglich sein soll, schlechte Qualität nicht zu vergüten. Auch die Vergabe von Krankenhausinvestitionsmitteln solle stärker an der Qualität der medizinischen Leistungen sowie am tatsächlichen Bedarf innerhalb einer Versorgungsregion ausgerichtet sein. Tatsächlich nutzen Krankenhausplaner in einzelnen Bundesländern wie Hessen Qualitätskriterien, vergleichbar zu denen der Deutschen Krebsgesellschaft, um auf ausgewiesene onkologische Einrichtungen und koordinierende Zentren, die als Netzknoten fungieren, zu fokussieren.
Nutzenbewertung auch für operative Verfahren?
Die Priorität bei der Umsetzung des Nationalen Krebsplans lag bislang auf den Handlungsfeldern ‚Früherkennung’ und ‚Qualitätssicherung’. Beim Thema ‚Sicherstellung einer effizienten onkologischen Behandlung’ hat man ohne ausgiebige Beratung in den Gremien des NKP auf die frühe Nutzenbewertung durch das Arzneimittelneuordnungsgesetz gebaut. Geht es nach dem Willen des Gesetzgebers, so soll die Umsetzung der AMNOG-Regelung ab 2014 Arzneimittelausgaben von rund zwei Milliarden Euro jährlich einsparen. Gemessen daran ist das Marktvolumen der bewerteten neuen Medikamente derzeit eher gering. Ein weit größeres Sparpotenzial scheint sich beim Bestandsmarkt der patentgeschützten Arzneimittel zu ergeben. Genau dort setzt der G-BA jetzt an; im April 2013 legte er erstmals einen Fahrplan für eine Nutzenbewertung gängiger umsatzstarker Medikamente vor, darunter Mittel gegen Schmerzen, Herzleiden, Diabetes, Osteoporose, Depressionen und rheumatoide Arthritis.
Ob der onkologische Bestandsmarkt mittelfristig von einer Nutzenbewertung im Rahmen des AMNOG ausgenommen bleiben wird, ist dennoch ungewiss. Fest steht, es handelt sich dabei um einen hochkomplexen Themenkomplex mit vielen offenen Fragen. Als Fachgesellschaft sehen wir den Stellenwert einer Therapiebewertung, wie sie vom AMNOG verfolgt wird. Dennoch besitzt das derzeitige Verfahren Potenzial zur qualitativen Verbesserung der bestehenden Evaluationsprozesse, vor allem im Hinblick auf die Festlegung der zweckmäßigen Vergleichstherapie, die Festlegung und Bewertung des Zusatznutzens und die Begründung bei Abweichung von Leitlinienempfehlungen [5]. Umso wichtiger ist es, die Bewertungskriterien transparent zu machen und die Experten intensiver einzubeziehen, die diese Krebsmedikamente im Versorgungsalltag tagtäglich anwenden.
Neben der Bewertung von Medikamenten stellt sich außerdem die Frage, ob wir nicht auch eine Nutzenbewertung für strahlentherapeutische und operative Verfahren brauchen. Derzeit beruhen lediglich 20 Prozent aller Therapien in der Chirurgie auf randomisierten kontrollierten Studien. Hier besteht erheblicher Nachholbedarf; allerdings sind die Hürden für die Durchführung aussagekräftiger Studien zum Teil erheblich. Denn der Einsatz von Placebos in der operativen Medizin ist nur in Einzelfällen möglich. Zudem hängt die Morbidität und Krankenhausverweildauer signifikant von der Erfahrung des Operateurs ab.
Arzt-Patienten-Kommunikation: Training bereits im Studium
Unterschätzt wird außerdem oft die Bedeutung der Kommunikation für den Heilungsprozess des Patienten und seine Fähigkeit, die Krankheit zu verarbeiten. Dabei sind Gesprächsstil, die Rahmenbedingungen der Arzt-Patienten-Kommunikation und der Umgang mit Emotionen entscheidend. Chirurgen sehen sich hier im Vergleich zu anderen medizinischen Fachdisziplinen mit einer Reihe von speziellen Problemen konfrontiert. Chirurgische Therapien sind stets invasiv und erscheinen dem Patienten potenziell lebensbedrohlich, das beeinflusst die Arzt-Patient-Beziehung fundamental. Oft bleibt dem behandelnden Chirurgen kaum Zeit, eine Bindung zum Patienten aufzubauen. Leider ist der Erwerb kommunikativer Kompetenzen zwar zum Teil in die ärztliche Aus-, Weiter- und Fortbildung integriert, aber nur in Einzelfällen obligatorisch gefordert. Für die Onkologie ist dieses Ziel nun auch im Rahmen des Nationalen Krebsplans verankert; Arbeitsgruppen zur „Kommunikation der Leistungserbringer“ haben die Arbeit aufgenommen, um Modellcurricula zu entwickeln. In der Zertifizierung der Zentren gehört die Arzt-Patienten-Kommunikation zu den wichtigen Aspekten der Qualitätsbewertung.
Fazit
Auch wenn die Umsetzung des Nationalen Krebsplans in Deutschland deutlich an Fahrt aufgenommen hat, so profitieren längst noch nicht alle Patienten von einer qualitativ gesicherten hochwertigen Krebsversorgung. Als Hinderungsgrund für ein flächendeckend hochwertiges Versorgungsangebot wirkt vor allem der hohe Aufwand, den die Einhaltung hoher Qualitätsstandards für die Leistungserbringer darstellt und der bislang kaum honoriert wird. Hier sind neue intelligente Konzepte der gemeinsamen Selbstverwaltung und die Unterstützung der Politik gefragt. Die Umsetzung des Nationalen Krebsplans muss deshalb auch zukünftig weit oben auf der gesundheitspolitischen Agenda stehen.
Literatur
[1] Der Nationale Krebsplan stellt sich vor; Webseite des Bundesgesundheitsministeriums.
[2] S3-Leitlinie Kolorektales Karzinom, Version 1.0 – Juni 2013;
[3] Klinkhammer-Schalke M, Marschner N, Hofstädter F. Register in der onkologischen
Versorgungsforschung. Was können sie leisten? 2012. Onkologe 18:142–150.
[4] Jahresberichte der zertifizierten Zentren 2013; Kennzahlenauswertung 2013;