Hintergrund
Noch vor einigen Jahren war es völlig normal, ärztlichen Anordnungen zur Schmerztherapie “hinterher zu telefonieren”, insbesondere auf chirurgischen Stationen, da sich die zuständigen Stationsärzte häufig im OP oder anderen Funktionsbereichen befanden. Für die Pflege war dies nicht nur zeitraubend, sondern mitunter auch Nerven aufreibend. Schmerztherapeutische Kenntnisse und Erfahrung waren bei den Dienstärzten häufig ebenso mäßig ausgeprägt wie das Bemühen solch “ferne” Probleme auf Station suffizient zu regeln. [1] Nicht selten gelangten selbst erfahrene Pflegekräfte an ihre Grenzen, wenn die Bitte zur Anordnung oder Eskalation der Schmerztherapie mit dem Hinweis abgelehnt wurde, dass therapeutische Fragen ärztliche Aufgabe seien.
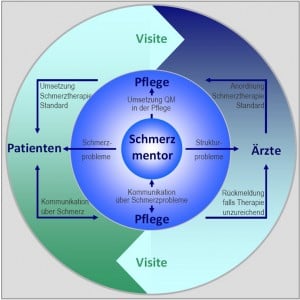
In diesem Spannungsfeld zwischen dem unter einer insuffizienten Schmerztherapie leidenden Patienten einerseits und dem für die Schmerztherapie verantwortlichen, aber nicht greifbaren Arzt andererseits, hat die Pflegekraft eine undankbare Pufferfunktion, da sie bezüglich ihrer therapeutischen Handlungsfähigkeit von der ärztlichen Anordnung abhängig ist (Abb. 1).
Abb. 1: Die zentrale Rolle der Pflege im Rahmen des QM Akutschmerztherapie
Expertenstandard Schmerzmanagement in der Pflege
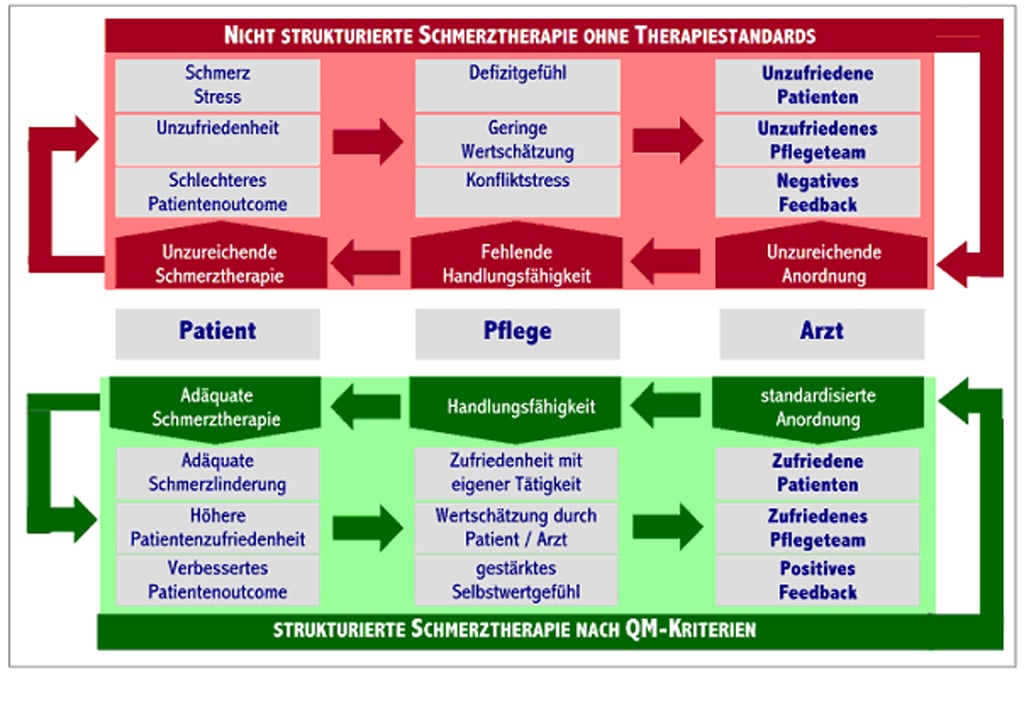
Vor diesem Hintergrund wurde vom Deutschen Netzwerk für Qualitätsentwicklung in der Pflege (DNQP) 2002 bis 2004 der Expertenstandard Schmerzmanagement in der Pflege erarbeitet und 2011 weiter entwickelt (2xDNQP). [2, 3] Darin wurde die Position der Pflege im Rahmen der Schmerztherapie erstmalig positiv als eine Schlüsselrolle für ein erfolgreiches Schmerzmanagement dargestellt: Pflegende sind die Schnittstelle in der Versorgung von Schmerzpatienten. Einerseits sind sie 24 Stunden Ansprechpartner für ihre Patienten und der erste Adressat für Schmerzäußerungen des Patienten bzw. erkennen ihren Schmerz direkt durch Mimik und Gestik. Andererseits sind sie für die Umsetzung der angeordneten Schmerztherapie verantwortlich. Entscheidend für den Wandel von der als defizitär erlebten Position zur zentralen Schlüsselposition im Schmerzmanagement ist jedoch die unmittelbare Handlungsfähigkeit der Pflege im Falle von Schmerzen. Dies setzt die ausnahmslose Anordnung einer adäquaten Schmerzbasis- und -bedarfsmedikation voraus (Abb. 1) sowie die Festlegung von Interventionsgrenzen. Letzteres setzt eine Schmerzmessung und –dokumentation beispielsweise mit der Numerischen Rating Skala voraus (0=kein Schmerz, 10=maximal vorstellbarer Schmerz). Dadurch wird die Pflege in die Lage versetzt, einem Patienten, der über Schmerzen klagt, unmittelbar in Einklang mit der ärztlichen Anordnung zu helfen, ohne vorher nochmals Rücksprache halten zu müssen.
Allerdings setzen das Erkennen von Schmerzen und der Umgang mit Schmerzpatienten auch ein besonderes Maß an Wissen und Erfahrung voraus. Viele Pflegende fühlen sich nicht in der Lage, Schmerzen adäquat einzuschätzen und die Notwendigkeit zur Behandlung zu erkennen. Unklare Anordnungen (z. B. verschiedene Analgetika bei Bedarf) oder widersprüchliche ärztliche Aussagen verstärken die Unsicherheit auf Seiten der Pflege. So flüchten sich nicht selten auch erfahrene Pflegekräfte in Aussagen wie „Sie haben doch gerade erst etwas bekommen!“, wenn ein Patient die unzureichende Wirkung einer Schmerzmittelgabe bemängelt. Ursächlich hierfür ist mangelndes Grundlagenwissen über Schmerztherapie, das subjektive Gefühl zeitlicher oder persönlicher Überforderung oder auch einfach fehlendes Interesse. Pflegende machen sich dadurch ihren Arbeitsalltag jedoch nicht leichter und tragen auf diese Weise zumindest nicht zur Linderung des Leidens ihrer Patienten bei.
Voraussetzung für ein funktionierendes Schmerzmanagement sind gemäß dem Expertenstandard definierte und schriftlich fixierte Inhalte, Zuständigkeiten und Abläufe, oder – in den Worten des Qualitätsmanagements – die Festlegung von Strukturen und Prozessen. Daneben ist jedoch die Schulung der Mitarbeiter in Bezug auf die Inhalte und ihre Aufgaben der wichtigste Faktor für die Implementierung eines Qualitätsmanagementsystems für die Schmerztherapie.
Schmerzmentor und Schmerzmentorenkonzept
Aufbauend auf den Expertenstandard wurde an den Kliniken der Stadt Köln das so genannte “Schmerzmentorenkonzept” als zentraler Bestandteil des Schmerzmanagementsystems entwickelt. Ziel dieses Konzeptes ist es, jede Station bzw. jeden Funktionsbereich in jeder Dienstschicht mit mindestens einer schmerztherapeutisch weitergebildeten Pflegekraft, einem sogenannten Schmerzmentor, zu besetzen. Neben ihrer eigentlichen pflegerischen Aufgabe in der Patientenversorgung übernehmen Schmerzmentoren besondere Aufgaben und Verantwortung im Rahmen der postoperativen Schmerztherapie bzw. im Qualitätsmanagement Akutschmerztherapie (Abb. 2).
Abb. 2: Aufgabenprofil Schmerzmentor

So sind Schmerzmentoren in ihrem Funktionsbereich bzw. auf ihrer Station für die Umsetzung der Strukturen und Prozesse im Team verantwortlich. Hierzu gehört die Erfassung der strukturierten Schmerzanamnese, die Schmerzmessung und -dokumentation sowie die Behandlung nach schmerztherapeutischem Standard. Aufgrund ihrer Professionalität und ihrer Kenntnisse sind sie der Anwalt des Schmerzmanagements in ihrem Arbeitsbereich, weisen beispielsweise neue Mitarbeiter ein oder achten darauf, dass auch für spezielle Patientengruppen, wie Kinder oder demente Patienten, Schmerzmessinstrumente zur Verfügung stehen. Eine zentrale Aufgabe der Schmerzmentoren ist die Weitergabe des gewonnenen Fachwissens an die Teamkollegen (Mediatorenfunktion), wodurch ein flächendeckendes Grundwissen über die Schmerztherapie auf den Stationen etabliert werden kann. Darüber hinaus sollten sie sich spezieller Probleme im Rahmen der Schmerztherapie annehmen und diese ggf. an den Arzt kommunizieren bzw. ein Konsil anregen. Die Schmerzmentoren üben ihre Tätigkeit stationsgebunden aus, wobei die Möglichkeit besteht, dass sie in besonderen Fällen, im Sinne einer Ratgeber- oder Expertenfunktion, auch stations- oder abteilungsübergreifend tätig werden. Dies ist z. B. im Nachtdienst notwendig, wenn pro Station nur ein oder zwei Pflegekräfte tätig sind, die nicht zwingend die Weiterbildung zum Schmerzmentor absolviert haben. Die im Manual zum Qualitätsmanagement Akutschmerztherapie fixierten Organisations- und Behandlungskonzepte werden von den Schmerzmentoren nicht nur in den pflegerischen Teams implementiert, sondern auch regelmäßig durch Prüfung der Dokumentation im Rahmen interner Audits bewertet. Unterstützt werden Schmerzmentoren in ihrer Tätigkeit durch das Netzwerk, das ihnen einen regelmäßigen Austausch und schmerztherapeutische Fortbildungen ermöglicht (Abb. 3).
Abb. 3: Einbindung des Schmerzmentors in Stationsteam und Netzwerk
Curriculare Ausbildung
Das Curriculum der Schmerzmentoren-Ausbildung wurde seit Einführung dieser Weiterbildung ständig aktualisiert und basiert auf den Inhalten des Expertenstandard Schmerzmanagement in der Pflege (Tab. 1).
Tab. 1: Weiterbildung Schmerzmentor
| Ziel | Der Schmerzmentor ist in der Lage bei jedem Patienten mit akuten, chronischen oder zu erwartenden Schmerzen ein angemessenes Schmerzmanagement durchzuführen, welches dem Entstehen der Schmerzen vorbeugt, sie auf ein erträgliches Maß reduziert oder beseitigt. Dabei arbeitet der Schmerzmentor im therapeutischen Team und kann sein Wissen erfolgreich einbringen und weitergeben. |
| Grundlage | Expertenstandard Schmerzmanagement in der Pflege |
| Häufigkeit | Die Weiterbildung wird 1 x pro Jahr angeboten |
| Teilnehmer | max. 20 |
| Dauer | 3 Seminartage à 8 Stunden + Abschluss-Kolloquium |
| Kursleitung | Gemeinsame pflegerische und ärztliche Leitung |
Inhalte |
Grundlagen eines Schmerzmanagements
Allgemeine Aspekte des Qualitätsmanagements Anforderungsprofil und Aufgaben von Schmerzmentoren Expertenstandard “Schmerzmanagement in der Pflege“ Physiologische Grundlagen (Schmerzentstehung und -weiterleitung) Beobachten, Messen und Dokumentieren von Schmerzen Besonderheiten bei Kindern, Erwachsenen und alten Menschen Psychologische Grundlagen, Chronifizierung Nichtmedikamentöse Maßnahmen der Schmerztherapie Medikamentöse Maßnahmen der Schmerztherapie: Analgetika, Co- Analgetika, Adjuvantien Regionalanästhesieverfahren Fallbeispiele
|
| Prüfung | Kolloquium, mündliche fallorientierte Prüfung |
| Netzwerktreffen | 4 x pro Jahr je 90 Minuten |
Die Ausbildung beinhaltet
1) Eine viertägige schmerztherapeutische Fortbildung anhand eines Curriculums:
Dabei werden die Unterrichtsinhalte gemeinsam von pflegerischen und ärztlichen Mitarbeitern der Klinik gestaltet und durchgeführt. Inhaltlich wird ein umfangreiches schmerztherapeutisches Wissensspektrum von physiologischen und pharmakologischen Grundlagen über spezielle Therapiestandards bis hin zu Aspekten des Qualitätsmanagements vermittelt. Für die Fortbildung werden die Teilnehmer von der Einrichtung freigestellt.
2) Ein Kolloquium zum Abschluss:
Die Teilnahme am Kolloquium ist Voraussetzung für den Erhalt des Zertifikates. Im Kolloquium gilt es, das erlernte Wissen bei der Bearbeitung eines Fallbeispiels anzuwenden. Dabei wird neben dem inhaltlichen Wissen auch die sozial- kommunikative Kompetenz bewertet, denn diese stellt eine Kernkompetenz in der Umsetzung der Aufgaben eines Schmerzmentors dar.
3) Die Erteilung eines Zertifikates nach erfolgreichem Kolloquium:
Die Gültigkeit des Zertifikats ist an die regelmäßige mindestens halbjährige Teilnahme an schmerztherapeutischen Fortbildungen im Rahmen von Schmerzmentorentreffen gebunden. Auf diese Weise soll ein aktueller Wissenstand und eine gleichbleibend hohe Qualität in der Versorgung von Schmerzpatienten gewährleistet werden.
Das Schmerzmentorenkonzept als Teil des QM Akutschmerztherapie
Mittlerweile wurden bei den Kliniken der Stadt Köln über 160 Schmerzmentoren ausgebildet, die in allen Bereichen der Patientenversorgung eingesetzt werden. Dadurch konnte nicht nur die Patientenversorgung direkt verbessert werden, sondern es wurde gleichzeitig auch eine Organisationsstruktur geschaffen, auf die bei der Implementierung des QM Akutschmerztherapie zurückgegriffen werden konnte. Ein großer Teil der Pflege ist damit unmittelbar in das QM-System eingebunden und übernimmt eine wichtige Funktion. Die Rückmeldungen der ausgebildeten Schmerzmentoren bestätigen die Wertschätzung ihrer Arbeit. Zudem können sie einen entscheidenden Beitrag für eine suffiziente Schmerztherapie ihrer Patienten leisten, was wiederum die Arbeitszufriedenheit steigert.
Die pflegerischen Kollegen auf den Stationen profitieren einerseits vom direkten Wissenstransfer und andererseits indirekt vom strukturierten Schmerzmanagement nach QM-Kriterien, wodurch ihnen eine größere Handlungskompetenz zugestanden wird. Pflegende, die aktiv zur Schmerzlinderung beitragen können, erfahren eine höhere Wertschätzung durch die Patienten und sind zufriedener (Abb. 1).
Schmerzmentoren werden mittlerweile auch an anderen TÜV-zertifizierten Kliniken ausgebildet und eingesetzt. Sie stellen in diesem Zusammenhang die häufigste algesiologische Zusatzqualifikation in der Pflege dar. [4] Daneben werden auch Pflegekräfte mit der Qualifikation Pain Nurse bzw. Algesiologische Fachassistenz eingesetzt. Beide Weiterbildungen beziehen sich ebenfalls auf den Expertenstandard Schmerzmanagement in der Pflege und orientieren sich an einem speziellen Curriculum. Der wesentliche Unterschied ist jedoch der konzeptionelle Ansatz des Schmerzmentorensystems. So ist neben der inhaltlichen Ausbildung des Schmerzmentors auch seine Aufgabe im Pflegeteam, im Stationsalltag und im Rahmen des QM Akutschmerztherapie definiert. Letzteres beinhaltet auch den Anspruch, Mentoren für alle Stationen und Funktionsbereiche auszubilden und diese in einem Netzwerk zum kontinuierlichen Austausch und zur Fortbildung zu organisieren. In diesem Sinne ist die Weiterbildung zum Schmerzmentor nicht nur als algesiologische Qualifikation des Einzelnen zu werten, sondern als Teil eines Konzeptes, welches integraler Bestandteil des QM Akutschmerztherapie ist.
Interessenkonflikt: Die Autoren geben an, dass kein Interessenkonflikt besteht.
Literatur
[1] Neugebauer E, Sauerland S, Keck V, Simanski C, Witte J: Leitlinien Akutschmerztherapie und ihre Umsetzung in der Chirurgie. Eine deutschlandweite Klinikumfrage. Chirurg 2003; 74: 235–8.
[2] Doris Schiemann, Expertenstandard Schmerzmanagement in der Pflege, Entwicklung – Konsentierung – Implementierung, Hrsg: Deutsches Netzwerk für Qualitätsentwicklung in der Pflege, Verlag Fachhochschule Osnabrück, 2005.
[3] Expertenstandard Schmerzmanagement in der Pflege bei akuten Schmerzen, 1. Aktualisierung 2011, Hrsg: Deutsches Netzwerk für Qualitätsentwicklung in der Pflege, Verlag Fachhochschule Osnabrück, 2011
[4] Böhmer et al, Qualitätsmanagement in der Akutschmerztherapie – Ergebnisse einer Befragung TÜV-zertifizierter Kliniken, Schmerz 2012, 26:425-434