Schmerztherapie in Deutschland wird durch den Schmerzdienst, sofern vorhanden, durchgeführt. Dabei besteht das Problem, dass (weit) mehr Patienten Schmerzen angeben, als ein Schmerzdienst versorgen kann. Der Schmerzdienst behandelt daher im Allgemeinen nur die „am stärksten“ von Schmerzen Betroffenen. Anzustreben ist aber die bestmögliche Therapie aller, insbesondere operierter Patienten. Dafür muss die Schmerztherapie auf eine breitere, vor allem interdisziplinäre Grundlage in Zusammenarbeit mit den einzelnen medizinischen/operativen Fachdisziplinen gestellt werden.
Schmerzen sind ein wesentliches Symptom, das Mediziner aller Fachrichtungen mit therapeutischem Anspruch betrifft. Insbesondere gilt dies für den Chirurgen wegen des invasiven Charakters seiner hauptsächlich operativ geprägten Therapie und dem von ihm hauptverantwortlich mit zu bestreitenden perioperativen Management in Richtung
- Linderung einer Symptomatologie,
- postoperativen Alterationen durch Wund- und Zugang-assoziierte Aspekte, (inklusive)
- Komplikationen.
2003 wurde das Projekt „schmerzfreies Krankenhaus“ ins Leben gerufen. Untersuchungen wie die von Maier et al. [1] aber auch eigene 2015 [2] haben dagegen gezeigt, dass hier noch erheblicher Nachholbedarf besteht. In beiden Untersuchungen lag der Anteil mit postoperativ nicht wirksamer Schmerztherapie bei immerhin 30 Prozent! In älteren Arbeiten (um 2000) wurden über die Hälfte der Schmerzpatienten entweder nicht versorgt oder erhielten eine unzureichende Analgesie [3].
Am Universitätsklinikum Magdeburg A.ö.R. hat sich in den letzten 20 Jahren eine eigene Form der Zusammenarbeit auf dem Gebiet der Schmerztherapie entwickelt: Mit Ausnahme der Intensivstation werden die chirurgischen Patienten weitestgehend von der Schmerztherapie in interdsiziplinäre Abstimmung mit den grundbetreuenden Viszeralchirurgen betreut. Dies schließt die Anordnung und Überwachung der gegebenen Medikamente als auch falls nötig die Optimierung der laufenden Medikation ein.
Ziel der kompakten Übersicht ist es, basierend auf themenassoziiert ausgewählten Literaturstellen und den spezifisch zur Schmerztherapie im langjährig, insbesondere perioperativen Management gesammelten Erfahrungen und eruierten Therapieeffekten, prinzipielle Empfehlungen dazu auf der Basis der WHO-Leitlinien, aber auch empirisch geprägt, i. S. von modifizierten und systematisierten praktischen Vorschlägen abzugeben und eine Diskussionsgrundlage im Sinne einer „Standard Operating Procedure“ (SOP) für alle Mitarbeiter der Chirurgie vorzulegen, die als Anlage (siehe Ende des Artikels) dieses Basisdokumentes dem Beitrag beigefügt ist. Weiterführendes („Fern“-) Ziel ist, diese alltagsrelevant weiterzuentwickeln zur letztendlichen Optimierung von kompetentem/r schmerztherapeutischen Versorgungsgrad/-güte/-qualität wie z. B. der wirksamen Prophylaxe bzw. des suffizienten Managements des „Chronic post-surgical pain“ (CPSP).
Methode
Narrative Kurzübersicht zum Inhalt der Zielstellung mit selektiven Referenzen aus der wissenschaftlich-medizinischen Literatur unter den Stichworten:
- Perioperatives Schmerzmanagement,
- Schmerztherapie bei Nichttumor(TU)-Patienten (und)
- Psychopharmaka in der Schmerztherapie.
Grundsätzlich wurde in der Schmerzklassifikation und Entscheidungsfindung zu Art der Schmerztherapie, Schmerzmedikation und Applikationsmodus vom WHO-Stufenschema im Vorgehen abgewichen – klassifizierend wurden hingegen folgende Aspekte zugrunde gelegt:
I) Zur geeigneten Eingriffsunterteilung werden methodisch Operationen mit
- geringer (z. B. Hernien-Repair, Cholezystektomie, Thyreoidektomie… – i. d. R. ohne Intensivstation [ITS] und ohne thorakalen Periduralkatheter [tPDK]),
- mittlerer (z. B. Sigma-Resektion, Hemikolektomie, Magen(teil-)resektion, periphere Gefäßrekonstruktion …) (und)
- erheblicher (z. B. Ösophagus-, Multiviszeral-, Leberteil-, Pankreas[teil-]resektion, Rektumchirurgie, Chirurgie im kleinen Becken, offene Bifurkationsprothesenimplantation …)
Invasivität unterschieden.
II) Die Schmerzen werden prinzipiell in vier verschiedene Qualitäten eingeteilt: dumpf, drückend; brennend, stechend; kribbelnd, einschießend elektrisierend; krampfend.
III) Folgende Medikamente(ngruppen) werden verwendet:
- Medikamente der Stufen WHO I-III
- Laxanzien (z. B. Laxoberal®-Tropfen)
- Antemetika: z. B. Ondansetron (Zofran®)
- Antiepileptika
- Antidepressiva
- Antikonvulsiva.
IV) Schmerzverabreichend kamen folgende Administrationsmodi, Applikationssysteme und Medizinprodukte zum Einsatz:
- p.o. (Tablette / Pille / Tropfen) / s.c. /
i.v. / s.l. - Kurzinfusion
- Perfusor
- PCA-Pumpe
- (thorakaler) Peridualkatheter (tPDK)
- nasogastrale / PEG-Sonde
- Physiotherapie
- manuelle Therapie
- Neuraltherapie
- Akupunktur
Eckpunkte
Es erscheint hinreichend verständlich, dass für eine zeitadäquate, bedarfs-, fall- und befundgerechte Schmerztherapie ein gebührender Platz im perioperativen Management eingeräumt werden muss. So sollte die Schmerztherapie bereits obligatorischer Planungsbestandteil im Rahmen der Narkosevorbereitung/Prämedikation sein.
Fragen an den Patienten und planerische Konsequenzen für die Therapie länger dauernder Schmerzen
Zunächst sind beim Erstkontakt nach OP einige Fragen zur Situation des Patienten zu klären:
a)Wo tut es dem Patienten weh?
b)Ist dies ein postoperativer Schmerz oder bestand der Schmerz schon vor der OP?
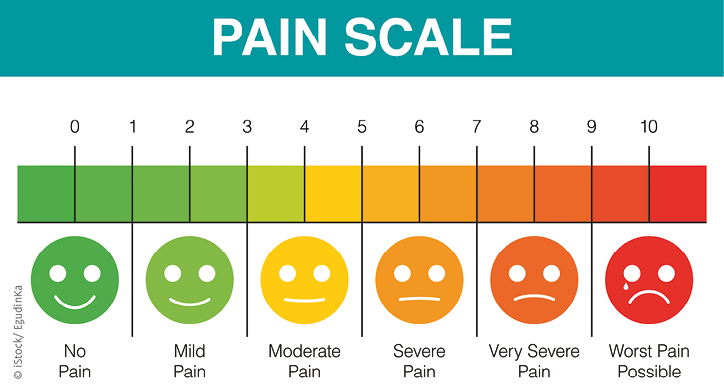
c)Welche Stärke hat der Schmerz auf einer Skala von 0-10 („Visuelle Analog-Skala“ [VAS] [4]. Siehe auch BPS [5]. Dabei sind hier 4 Angaben wichtig:
- der Schmerz im Augenblick der Fragestellung,
- der maximale Schmerz in den letzten Stunden,
- der minimale Schmerz in den letzten Stunden (und)
- das Therapieziel des Patienten oberhalb von 0 (Schmerzfreiheit ist kein Ziel).
Dazu ist vorauszuschicken, dass mit „visuell“ kein konkretes Sehen gemeint ist, sondern die spontane Eingebung des Patienten, wie er sich hinsichtlich der subjektiven Schmerzempfindung – diese (semi-)quantifizierend – gerade fühlt.
d)Der Patient sollte dann auch die Qualität der Schmerzen benennen. Wie also fühlt sich der Schmerz an? Die Antworten sind nicht vorzugeben, sondern der Patient selber soll wiederum spontan sagen, was er empfindet. Die vom Patienten genannten Qualitäten sind in eine der vier folgenden Gruppen (siehe Methode und weiter unten) einzuteilen:
e)Alsdann ist zu notieren,
- wie lange der Schmerz am Tag andauert,
- wie oft Schmerzepisoden/-sensationen vorkommen,
- welche Diagnose bisher zu seinen Schmerzen gestellt wurde(n) (und)
- ob/welche Medikamente der Patient bisher gegen die Schmerzen eingenommen hat.
Auf der Grundlage dieser Angaben lassen sich nach folgendem Schema entsprechend Medikamente ansetzen (Tab. 1).
Tabelle 1: Auflistende Zuordnung der Schmerzqualitäten zu empirisch sinnvoll zu verwendenden Medikamentengruppen.
Schmerzqualität |
Medikamentengruppe |
|
dumpf, drückend |
Opioide |
|
brennend, stechend |
Antidepressiva |
|
kribbelnd, einschießend elektrisierend |
Antiepileptika |
|
krampfend |
Novaminsulfon |
Dieses Schema stellt aus eigener Alltagserfahrung eine klinisch-praktisch relevante und bewährte Vereinfachung dar gegenüber dem Versuch, Schmerzen nach OP-Gebiet zu behandeln.
Verwendete Medikamente vs. Schmerzqualität
Um die vier Kategorien zu therapieren, sind folgende Medikamente nötig.
a)Dumpf/drückend: zunächst schwache Opioide, im weiteren auch starke Opioide – je nach Erfordernis (Tab. 2, 3).
Bei WHO-III-Präparaten gibt es zumindest für die ersten zwei Präparate keine Maximaldosis.
Tabelle 2: Opioide Stufe II
|
Substanz |
Anfangsdosierung |
Maximaldosis |
|
Tilidin/ Naloxon |
2-3 x 50 mg |
3 x 200 mg |
|
Tramadolor |
2-3 x 50 mg |
3 x 200 mg |
Tabelle 3: Opioide Stufe III
|
Substanz |
Anfangsdosierung |
|
Morphinsulfat |
2-3 x tgl. 10 mg p.o. |
|
Hydromorphon |
2-3 x tgl. 4 mg p.o. |
|
Buprenorphin |
2-3 x tgl. 0,2 mg s.l. |
|
Oxycodon |
2-3 x tgl. 10 mg p.o. |
|
Tapentadol |
2-3 x tgl. 50 mg p.o. |
b)Brennend, stechend, schneidend
Zur Behandlung dieser auf eine Nervenschädigung hindeutenden Schmerzqualitäten werden in der Schmerzambulanz folgende Antidepressiva verwendet (Tab. 4).
Tabelle 4: Dosisbereiche der Antidepressiva (AD) [6]
|
Klasse |
Substanz |
Anfangsdosis [mg] |
Maximaldosis |
|
nsMRI |
Amitriptylin |
10 -25 |
150 |
|
nsMRI |
Doxepin |
5 |
100 |
|
α1 -Blocker |
Trimipramin |
25 |
150 |
|
α2-Blocker |
Mirtazapin |
7,5 -15 |
45 |
|
SNRI |
Venlafaxin |
37,5 -75 |
150 |
|
SNRI |
Duloxetin |
30 |
60 |
c)Kribbelnd, einschießend
Zur Behandlung dieser Schmerzqualitäten werden in der Schmerzambulanz Antikonvulsiva / Antiepileptika verwendet. Dabei stehen zur Verfügung: Carbamazepin, Lamotrigin, Gabapentin und Pregabalin (Tab. 5).
Tabelle 5: Antikovulsiva [7]
|
Medikament |
Dosis |
Indikation |
|
Carbamazepin |
Ab 600 mg ret. |
Neuralgien, Mood stab. |
|
Gabapentin |
Ab 900 mg |
PNP |
|
Pregabalin |
Ab 75 mg |
PNP, GAD |
|
Lamotrigin |
Ab 50 mg |
Mood stab. |
|
Valproat |
1000 mg |
Mood stab. |
|
Topiramat |
100 mg |
Migräne |
PNP= Polyneuropathie, GAD= Generalisierte Angststörung, Mood stab.= Stimmungsstabilisator
d)Viszeral-krampfend
Das einzige zur Verfügung stehende spasmolytisch wirksame und rezeptpflichtige Medikament ist Metamizol.
e)Weitere Medikamente
Neben diesen genannten Medikamenten stehen die WHO-I-Präparate (Tab. 6) für „leichtere“, zusätzlich vorhandene Schmerzen wie Kopfschmerzen zur Verfügung. Sie sind allerdings nicht für eine Dauertherapie vorgesehen, sondern für einen kurzfristigen Einsatz, der maximal sieben Tage im Allgemeinen nicht überschreiten sollte.
Tabelle 6: Medikamente WHO-Stufe I
Substanz |
Dosierung für Erwachsene |
|
Etoricoxib |
1 x 60-120 mg |
|
Celecoxib |
2 x 100-200 mg |
|
Parecoxib |
1-2 x 40 mg i.v. |
|
5 x 1 g p.o. oder i.v. als KI |
|
|
Paracetamol |
4 x 1 g p.o. |
|
Paracetamol |
4 x 1 g i.v. als KI |
|
3 x 10 mg p.o. oder als KI |
Medikation nach Schweregrad der OP
Geringe Invasivität
Die Einteilung nach Schweregrad wird deswegen vorgenommen, weil dabei von einer zu erwartenden Schmerzmedikation auszugehen ist. Für „kleinere“ OPs werden ebenso die Medikamente der Tab. 6 verwendet.
Die WHO-I-Präparate stehen also für zwei Schmerzgruppen zur Verfügung:
1.Schmerzen postoperativ in den ersten Tagen bei OPs geringer Invasivität
2.Schmerzen auch bei OPs mit höherer Invasivität und dabei vorkommenden weiteren Schmerzen wie etwa Kopfschmerzen (s. Vereinbarung am Ende).
Mittlere und erhebliche Invasivität
Für die postoperative Versorgung wird bei diesen Operationen zumeist präoperativ ein Periduralkatheter (PDK) gelegt.
Die Schmerztherapie in den ersten zwei bis drei postoperativen Tagen wird von diesem bestimmt. Diese zeitliche Orientierung wurde im Universitätsklinikum Magdeburg A.ö.R. als anzustrebende Liegedauer eines Katheters interdisziplinär zwischen Schmerztherapie und Viszeralchirurgie (nicht zuletzt in Anlehnung an bewährte Übereinkünfte mit anderen operativen/klinischen Disziplinen) festgelegt (s. Vereinbarung am Ende).
Erhöhte Invasivität
Nach Operationen dieser Kategorie ist vom zusätzlichen Bedarf eines Opioids auszugehen oder dieses zumindest bereitzuhalten. Sollte daher die Gabe weiterer Medikamente additiv nötig sein, so stehen die oben
aufgeführten Medikamente zur Verfügung
(s. Vereinbarung am Ende).
Spezielle Konstellationen
- Müssen Patienten postoperativ zunächst auf die Intensivstation verlegt werden, so kann bei einem komplikationslosen Verlauf nur die Pflege des PDK allein notwendig sein. Bei einem länger als zwei bis drei Tage dauernden Aufenthalt wird oft die Gabe eines Opioids nötig (ob via PDK oder bei bereits „gezogenem“ PDK).
- Das Opioid ist allein auf der Intensivstation als Perfusor einsetzbar, da nur dort die erforderliche Überwachung möglich ist.
- Kann der Patient – schluckfähig – auf die Normalstation verlegt werden, wird die Medikation in orale Verabreichung geändert. Sowohl auf der Intensiv- wie auf der Normalstation erfolgt die Wahl des Opioids in Abhängigkeit von der körperlichen Situation des Patienten.
- Kann der Patient trotz einer OP mit erheblicher Invasivität direkt auf die Normalstation verlegt werden, so geschieht die Versorgung der Schmerzen zunächst entweder ebenfalls über den präoperativ gelegten PDK oder über ein Novalgin-/Piritramid-Schema (Novalgin als Kurzinfusion, Piritramid erst als PCA-Pumpe oder als Bedarf).
Vorgehen auf Normalstation
Ob nun direkt aus dem OP-Saal oder erst nach Tagen des Aufenthaltes auf der Intensivstation:
- Auf Normalstation ist davon auszugehen, dass mit dem Patienten eine bessere Kommunikation möglich ist. Zumeist ist der Patient weniger bewusstseinsgestört, schluckfähig und er reagiert auf Ansprache annähernd adäquat. Ziel dieser hier empfehlenswerten Schmerzschemata ist die Versorgung langfristiger Schmerzen, sofern notwendig – das bedeutet nun zunächst, dass die Patientenfragen (siehe oben) ebenso gestellt werden. Dies wiederum hat Auswirkungen auf die Therapie. Die Medikamente werden nach den vom Patienten angegebenen Schmerzqualitäten zusammengestellt. Dabei gilt: Nennt der Patient mehrere Qualitäten (aus den vier – siehe oben aufgeführt), so erhält er auch entsprechend mehrere Medikamente.
- Für Opioide ist zu berücksichtigen:
Schmerzen werden nicht nach der Schmerzstärke behandelt (je höher, desto stärker das Opioid), sondern danach, ob die bisherige Medikation nicht ausreicht und ob der Patient schon vor der OP Opioide einnahm. Entsprechend wird bei „Opiopidnaiven“ ein schwaches Opioid in zunächst geringer Dosierung gegeben. Bei schon eingenommenem schwachen Opioid dagegen wird dieses in der Höhe angepasst oder eventuell auf ein hochpotentes Opioid in schwacher Dosis umgestellt (s. Umrechnungstabelle Tab. 7). - Für Antidepressiva gilt:
In geringen Dosierungen wirken sie analgetisch. In höheren Dosierungen sind sie zur Behandlung der Depression gedacht.
Die Analgesie tritt früher als der antidepressive Effekt, nämlich schon innerhalb von drei Tagen ein. - Für Antikonvulsiva gilt:
Die Therapie ist in geringer Dosis zu beginnen und dann langsam zu erhöhen, da Antikonvulsiva Hautexantheme verursachen können. Diese Nebenwirkung ist bei langsamer Eindosierung gegen null reduziert.
Weiteres Vorgehen
Die Patienten sind mindestens einmal pro Tag aufzusuchen und die Schmerzsituation gemeinsam mit dem grundbetreuenden Viszeralchirurgen zu eruieren. Minimum ist die Frage nach der aktuellen Schmerzstärke. Dies ist problemlos im Rahmen der täglichen Messung von Blutdruck und Puls möglich und ebenso in die Patientenkurve einzutragen.
Bei weiter bestehenden Schmerzen ist die Dosis der bisherigen Medikamente anzupassen, maximal pro Anpassung aber um 100 Prozent Erhöhung.
Tabelle 7: Listung von Opioidpräparaten, Subastanz, Morphinbezug und empfohlener Dosierung [8,9]
Substanz |
Verhältnis zu Morphin |
Beispiel |
|
Morphinsulfat |
1:1 |
|
|
Tilidin/Naloxon |
10:1 |
100 mg Tilidin = 10 mg Morphinsulfat |
|
Tramadolor |
5:1 |
50 mg Tramadolor = 10 mg Morphinsulfat |
|
Hydromorphon |
1:7,5 |
4 mg Hydromorphon = 30 mg Morphinsulfat |
|
Buprenorphin |
1:75 |
0,4 mg Buprenorphin = 30 mg Morphinsulfat |
|
Oxycodon |
1:2 |
5 mg Oxycodon = 10 mg Morphinsulfat |
|
Tapentadol |
2:1 |
50 mg Tapentadol = 25 mg Morphinsulfat |
|
Fentanyl |
1:100 |
25 μg/h Fentyanylpflaster = 60 mg Morphinsulfat |
|
Buprenorphin |
1:75 |
35 μg/h Buprenorphinpflaster = 60 mg Morphinsulfat |
Diskussion
Eine Schmerztherapie sollte sowohl
- dem individuellen Patienten,
- seiner (Schmerz-)Anamnese und Begleitbefunden,
- dem Fachgebiet sowie
- der Invasivität der operativen Eingriffe/Interventionen
Rechnung tragen und von allen Mitarbeitern auf einer Station unterstützt werden, basierend auf einer adäquaten Kenntnis der Inhalte spezifisch verfolgter Schmerztherapiekonzepte.
Eine „SOP“ erscheint dazu ein geeignetes Instrument, insbesondere im Rahmen des heutzutage angezeigten Qualitätsmanagements eine Krankenhauses/einer Klinik sowie um publizierte Schmerztherapieempfehlungen und konkrete, im Alltag bewährte bzw. modifizierte analgetische Aspekte sinnvoll für eine zeitadäquate und bedarfsgerechte Verabreichung zu kombinieren.
Ein Schmerztherapiekonzept darf dabei nicht zu ausführlich sein und sollte für die meisten Fälle des klinischen Alltags eine Lösung anbieten. Die Lösung darf aber wiederum nicht zu komplex ausfallen, sondern sollte pragmatisch als auch rasch erlern-, begreif- und nachvollziehbar sein. Eingearbeitete Schmerzschemata verfolgen dabei den Anspruch, nicht zu starr, sondern flexibel auf die unterschiedlichsten Fälle anwendbar zu sein. Deswegen gibt es auch keine Schmerztherapie nach Schmerzstärke [10] oder gender-fixiert [11]. Mit diesen Vorgaben war es die Absicht, das in der SOP „Interdisziplinäre Vereinbarung zur postoperativen Schmerztherapie in der Allgemein- und Viszeralchirurgie – Basis-SOP“ (s. Vereinbarung am Ende) aufgeführte Vorgehen so festzulegen, um eine eher standardisierte/einheitliche Versorgung zu realisieren, wo es möglich ist – unabhängig davon, ob eine Pflegekraft, der Chirurg oder ein Schmerztherapeut den Patienten versorgt.
Die vorgelegte systematisierte und aus Sicht der Autoren modernisierte SOP wurde in der Absicht erstellt, die Vorgehensweise der Schmerzambulanz den Mitarbeitern der viszeralchirurgischen Stationen zu vermitteln und so auch die Schmerztherapie auf alle Patienten auszudehnen, ohne dass das pflegerische wie ärztliche Personal eine spezifische eigene Ausbildung durchlaufen muss (wie etwa „Pain Nurse“ oder „Spezielle Schmerztherapie“).
Dass durch eine Erweiterung des Wissensstandes vom Schmerzdienst hin auf das gesamte Personal einer Station auch eine Verbesserung der Schmerzsituation aller Patienten dieser Station erreicht wird, bleibt (als derzeitige Limitation anzumerken) zu beweisen. Ein systematisches „Follow up“ mit Zielvorgabe der Wirksamkeitsbeurteilung und wissenschaftlicher Auswertung ist in Planung.
Aus diesem Grunde wurde dieses hier umrissene Vorgehen nicht allein vom Schmerzdienst vorgeschrieben, sondern von der Schmerzambulanz der Klinik für Anästhesiologie und Intensivtherapie sowie der Klinik für Allgemein- und Viszeralchirurgie gemeinsam entwickelt und soll Anregung als auch Denkanstoß für andere operative/interventionelle Disziplinen sein.
Das skizzierte Vorgehen ist noch nicht weithin etabliert und daher vorläufig, geplant ist daher auch eine periodische Überprüfung der Wirklichkeitsnähe dieser Skizze und entsprechende Anpassung im Ärztekonsil zwischen Schmerzambulanz sowie Allgemein-/Viszeral-) Chirurgie bzw. der chirurgischen ITS.
Fazit
Schmerztherapie für die Allgemein- und Viszeralchirurgie lässt sich in ausgewählten, überschaubaren Schemata definieren, wie in der beigefügten „SOP“ aufgeführt, die zur wissenschaftlichen Begutachtung vorgestellt wird.
Diese sind für jeden, der in diesem Bereich tätig ist, nachvollzieh- und erlernbar. Damit wird dem Ziel Rechnung getragen, eine Therapie aufzustellen, die individuell und entsprechend der Anamnese, den Befunden und der Invasivität des operativen Eingriffs ausgerichtet ist.
Gleichwohl entbinden auch solch „einfache“ Schemata nicht der Sorgfaltspflicht. Diese sind vorgegeben durch bereits bestehende SOPs [12], aber auch die Kontrolle und Überwachung der verwendeten Medikamente und ihrer erzielten Wirkung [6,7,13,14] mit ggf. erforderlicher Modifikation bzw. Korrektur.
Literatur via [email protected]
KOMMENTAR |
Von Prof. Dr. Stephan M. Freys, Vorsitzender der Chirurgischen Arbeitsgemeinschaft Akutschmerz der Deutschen Gesellschaft für Chirurgie, Ev. Diakonie-Krankenhaus, Chirurgische Klinik, Bremen:Die vorgelegte interdisziplinär durch Anästhesisten und Chirurgen erstellte Arbeit zur „modernen medikamentösen Schmerztherapie“ stelllt einen gelungenen Aufruf zu interdisziplinärem Handeln dar. Anhand einer einrichtungsspezifischen SOP (Standard Operating Procedure) zur Akutschmerztherapie in einer chirurgischen Klinik wird ein beispielhaftes Projekt vorgestellt, wo Schmerztherapeuten und Chirurgen in gleicher Richtung denken und disziplinaffine Eitelkeiten vollständig „über Bord geworfen werden“.In einer gut lesbaren Art präsentiert der Artikel in einer knappen Übersicht eine als modellhaft zu wertende SOP hinsichtlich der individuellen Akutschmerztherapie an der Klinik für Allgemein-, Viszeral- und Gefäßchirurgie des Universitätsklinikums Magdeburg, generiert durch die Abteilung für Schmerztherapie der Klinik für Anästhesiologie und Intensivtherapie am selben Ort. Wenngleich die dargestellte SOP nicht einen Anspruch auf universelle Gültigkeit erhebt, so ist sie selbstverständlich jedoch ein exzellentes Beispiel für eine gelungene Kooperation in einem „Nebengebiet“ unseres täglichen Handelns, welches in naher Zukunft zu einem wesentlichen Qualitätsindikator moderner Krankenhausmedizin mutieren wird. Der Artikel wird vieles erreicht haben, wenn möglichst viele „Nachahmer“ in ihren Kliniken eine ähnlich konstruktive Kooperation miteinander eingingen. |