„One fits all“ oder doch maßgeschneiderte OP?
Leistenhernien finden sich zwar bei Frauen deutlich seltener als bei Männern, dennoch kann davon ausgegangen werden, dass in Deutschland pro Jahr mehr als 30.000 Leistenhernien-Operationen bei Frauen vorgenommen werden.
Die Analyse der vorhandene Literatur bringt erstaunliches zutage: Es existieren weder Metaanalysen noch randomisierte Studien – explizit über Leistenhernien bei Frauen. Die derzeitigen Behandlungsempfehlungen und Leitlinien beruhen auf Subgruppenanalysen von epidemiologischen Studien vor allem der skandinavischen Hernienregister. Vor diesem Hintergrund haben wir die vorhandenen Daten mit denen aus dem deutschen Hernienregister Herniamed mit über 26.000 Leistenhernien-Operationen von Frauen verglichen.
Wie häufig sind die Leistenhernien bei Frauen und welches Alter betreffen sie? Welche Hernientypen sind besonders häufig und wie häufig sind dabei Notfalleingriffe?
Sowohl in der Literatur als auch in den Herniamed-Daten wird ein Verhältnis Männer zu Frauen von ca. 9:1 angegeben. Die Mehrheit der Leistenhernien bei Frauen treten in einem Alter ab 50 Jahren auf (Abb. 1, 2 und Tab. 1). Sowohl bei Primärhernien als auch bei Rezidivhernien treten 70 % der Leistenhernien erst bei Frauen über 50 Jahren auf.
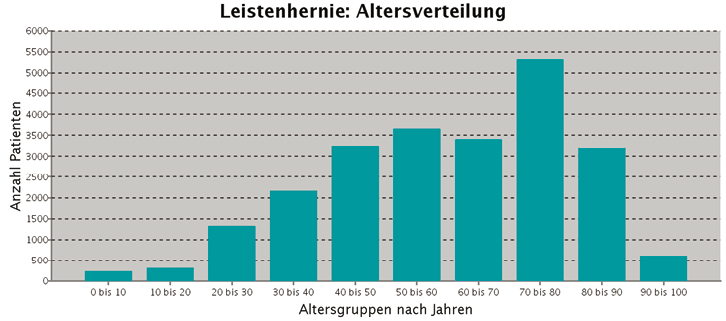
Abb. 1: Altersverteilung bei Leistenhernien von Frauen/Primärhernien
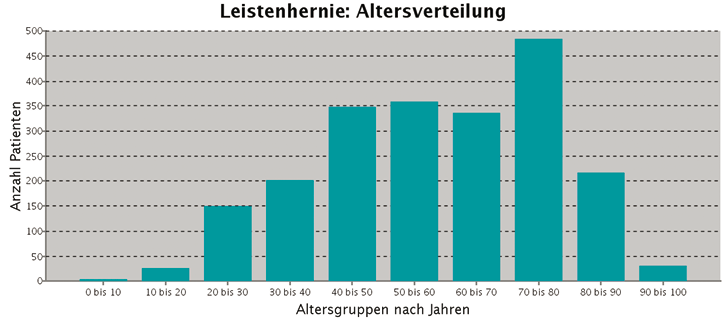
Abb. 2: Altersverteilung bei Leistenhernien von Frauen/Rezidivhernien
Geschlechtsunterschiede bestehen auch beim Hernientyp. Bei Frauen sind die Mehrzahl (über 60 %) der Leistenhernien indirekte Hernien (Abb. 3). Femorale Hernien kommen bei Frauen in ca. 15 % der Fälle vor und sind somit deutlich häufiger zu finden als bei Männern (0,8 %). Der Anteil von kombinierten Hernien beträgt wie bei Männern ca. 15 % (Tab. 2). Die Daten aus der Shouldice Klinik (Abb. 4), aber auch anderer Studien sind bezüglich der Verteilung der Hernientypen vergleichbar.
Eine niederländische Arbeitsgruppe beschreibt, dass bei systematischer intraoperativer Diagnostik die Anteile an femoralen Hernien bei primären Hernien bei 23 % und bei Rezidivhernien sogar bei 35 % liegen [1].
Auch das Myopectineal orifice (= MPO), also das Ausmaß der drei potenziellen Hernienlücken (indirekte, direkte und femorale) zeigt ebenso Geschlechtsunterschiede. So konnte in einer Kadaverstudie gezeigt werden, dass das MPO bei Frauen rechteckig ist und im Durchschnitt ein Ausmaß von 8,1 x 5,3 cm beträgt (zum Vergleich bei Männern eher quadratisches Ausmaß mit 7,6 x 7,6 cm) [2].
Die meisten Operationen in Deutschland sind wie bei Männern Elektivoperationen. Der Anteil an Notfalloperationen bei Frauen beträgt bei primären Leistenhernien laut den HERNIAMED Daten 8,8 %. Der Anteil an Inkarzerationen mit Darmresektionen beträgt lediglich 1,7 % (Tab. 3).
Auch bei Rezidiv-Operationen wächst der Anteil an Notfalleingriffen nicht an. Im Gegenteil: der Anteil an Notfalleingriffen bei Rezidiv-Operationen beträgt nur 5,6 % und ist somit geringer als bei Primäroperationen. Lediglich bei 0,6 % besteht eine Inkarzeration die eine Darmresektion notwendig machte (Tab. 4).
Tabelle 1: Patientinnen mit Leistenhernien nach Altersgruppen bei Primär- und Rezidivhernien
|
Primärhernien n=23.476 |
Rezidivhernien n=2.153 |
|||
|
Altersgruppe (Jahre) |
Anzahl Patienten |
Prozent |
Anzahl Patienten |
Prozent |
|
0 bis 10 |
237 |
1,0 |
3 |
0,1 |
|
10 bis 20 |
319 |
1,4 |
25 |
1,2 |
|
20 bis 30 |
1.325 |
5,6 |
150 |
7,0 |
|
30 bis 40 |
2.158 |
9,2 |
201 |
9,3 |
|
40 bis 50 |
3.241 |
13,8 |
348 |
16,2 |
|
50 bis 60 |
3.655 |
15,5 |
358 |
16,6 |
|
60 bis 70 |
3.407 |
14,5 |
336 |
15,6 |
|
70 bis 80 |
5.327 |
22,7 |
484 |
22,5 |
|
80 bis 90 |
3.194 |
13,6 |
218 |
10,1 |
|
90 bis 100 |
613 |
2,6 |
30 |
1,4 |
Tabelle 2: Verteilung der Leistenhernien bei Frauen nach Hernientyp n = 22.604 Hernien (HERNIAMED Register)
|
Medial |
Lateral |
Femoral |
Kombiniert |
|
5.877 |
13.607 |
3.120 |
3.441 |
|
26,0 % |
60,2 % |
13,8 % |
15,2 % |
Tabelle 3: Notfalloperationen bei Frauen bei Primäroperationen
|
Elektive Operationen |
Notfalloperationen |
|
|
17.866 |
1.732 |
|
|
91,3 % |
8,8 % |
|
|
Elektive und Notfalloperationen bei primären Leistenhernien (N = 19.578) |
||
|
Notfall ohne Inkarzeration |
217 |
1,1 % |
|
Notfall mit Inkarzeration, ohne Darmresektion |
1.188 |
6,1 % |
|
Notfall mit Inkarzeration, mit Darmresektion |
327 |
1,7 % |
|
Notfalloperationen ohne/mit Inkarzeration und Darmresektion (N = 1.732) |
||
Tabelle 4: Notfalloperationen bei Frauen bei Rezidiv-Operationen
|
Elektive Operation |
Notfall |
|
|
1.787 |
106 |
|
|
94,4 % |
5,6 % |
|
|
Elektive und Notfalloperationen bei Rezidiv- Leistenhernien (N = 1.893) |
||
|
Notfall ohne Inkarzeration |
14 |
0,7 % |
|
Notfall mit Inkarzeration, ohne Darmresektion |
80 |
4,2 % |
|
Notfall mit Inkarzeration, mit Darmresektion |
12 |
0,6 % |
|
Notfalloperationen ohne/mit Inkarzeration und Darmresektion (N = 106) |
||
Wie häufig kommen Rezidiv-Leistenhernien bei Frauen vor?
Das dänische Hernienregister konnte als signifikante Risikofaktoren für das Auftreten einer Rezidiv-Leistenhernie neben den direkten Hernien (RR 1.91, 95 % CI 1.62-2.26, I2 = 10 %), den Rezidiveingriffen (RR 2.2, 95 % CI 2.0-2.42, I2 = 6 %) und dem Rauchen (OR 2.53, 95 % CI 1.43-4.47, I2 = 0 %) auch das weibliche Geschlecht (RR 1.38, 95 % CI 1.28-1.48, I2 = 0 %) identifizieren [4].
Der Einfluss der direkten Hernien sowie der Rezidiv-Operationen für das Auftreten einer Rezidiv-Leistenhernie bestätigt sich auch im deutschen Hernienregister HERNIAMED. Weder das Rauchen noch das weibliche Geschlecht scheinen in Deutschland die Rezidivraten signifikant zu beeinflussen.
Rezidiveingriffe bei Frauen scheinen in Deutschland deutlich seltener aufzutreten als bei Männern. Im Deutschen Hernienregister beträgt der Anteil an Rezidiveingriffen bei Frauen lediglich 8,3 % im Vergleich zu 12,2 % bei Männern (Tab. 5). Auch im schwedischen Hernienregister sind Reoperationen bei Frauen deutlich seltener als bei Männern zu finden (Abb. 5) [5].
Tabelle 5: Anteil von Rezidiv-Operationen bei Frauen n = 26.071 (HERNIAMED Daten)
|
Primäre Operationen |
Rezidiv-Operationen |
|
23.917 |
2.154 |
|
91,7 % |
8,3 % |
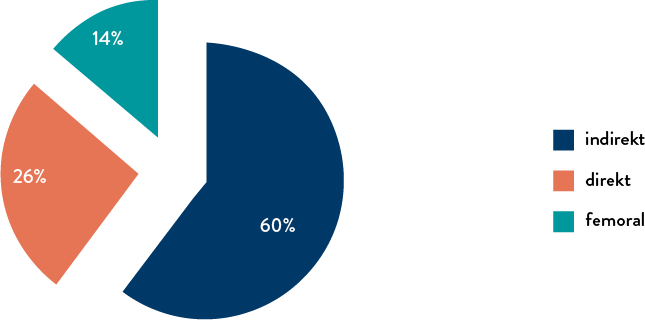
Abb. 3: Verteilung der Leistenhernien bei Frauen nach Hernientypen HERNIAMED n = 22.604
|
Of 894 Operations on Females (2008–2012) |
||
|
Femoral |
151/894 |
16.9% |
|
Indirect |
578/894 |
64.7% |
|
Direct |
55/894 |
6.2% |
|
Combined |
110/894 |
12,4% |
Abb. 4: Verteilung der Leistenhernien bei Frauen nach Hernientypen – Shouldice Hospital [3]
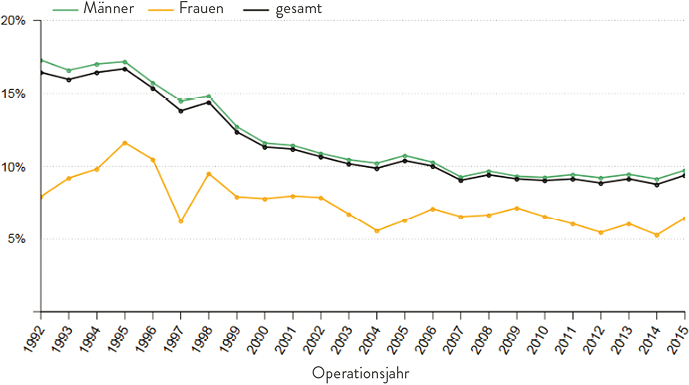
Abb. 5: Anteil an Reoperationen bei Männern (Män) und Frauen (Kvinnor) (Daten schwedisches Hernienregister 2015) [5]
Welche Besonderheiten bestehen bei der Diagnose der Leistenhernie der Frau?
Die Diagnostik einer Leistenhernie der Frau sollte stets durch die Anamnese, die klinische Untersuchung und eine obligate Ultraschalluntersuchung erfolgen [6]. Typische belastungsabhängige Symptome, eine sicht- und/oder tastbare Vorwölbung und der sichere Ausschluss anderer Ursachen der Leistenschwellung oder Leistenschmerzen sind Voraussetzung für die korrekte Indikation zur Hernienoperation. Wie beim Mann sollte eine sichere Abgrenzung aller anderen Möglichkeiten für Leistenschmerzen zwingend dazu gehören. In einzelnen Fällen kann eine weitere bildgebende Diagnostik mit CT und MRT ggf. Valsalva MRT notwendig sein.
Ca. 15 % der Leistenhernien der Frauen sind femorale Hernien, daher ist insbesondere bei der klinischen Untersuchung besonders darauf zu achten. In vielen Fällen scheint die präoperative Diagnostik mit dem intraoperativen Befund nicht übereinzustimmen [1].
Da in manchen Fällen sogar eine Inkarzeration vorgetäuscht werden kann sind bei Frauen folgende weitere Differentialdiagnosen zu beachten:
- Nucksche Zyste, die einer Hydrozele beim Mann entspricht [7],
- Varicosis des Lig. Rotundum [8, 9, 10] vor allem während der Schwangerschaft aber auch bei koinzidenter Varicosis,
- Varixknoten [11], bei entsprechenden Hinweisen sollte eine zusätzliche Farbdoppleruntersuchung [10] erfolgen,
- ektope oder genitale Endometriose: Diese können sowohl zeitgleich mit einer Hernie oder auch an Stelle einer Hernie vorkommen. Nicht immer sind zyklusabhängige Symptome oder die Eigenanamnese bei Zustand nach Endometriose hinweisend [12][13],
- Aneurysmen der Femoralarterien [7],
- Lymphknoten [7],
- Psoasabszesse [7],
- De Garengeot Hernien (= Appendizitis im femoralen Bruchsack) sind insgesamt äußerst selten[7],
- Bruchinhalt mit Ovarien, entsprechenden Tumoren oder Zysten kommen bei Frauen in seltenen Fällen vor [14].
Welche Therapieoptionen bestehen bei der Operativen Versorgung bei Leistenhernien von Frauen?
Tatsächliche operative Versorgung in Deutschland
Die meisten Operationen werden in Deutschland in Allgemeinnarkose durchgeführt. Sowohl Spinal- als auch Lokalanästhesie spielen hierzulande keine Rolle (Tab. 6).
Tabelle 6: Anästhesieverfahren bei Leistenhernienoperationen (N = 23.495)
|
Lokal |
Spinal |
Allgemein |
|
306 |
644 |
22.545 |
Grundsätzlich können sowohl offene mit oder ohne Netz als auch endoskopische Verfahren angewandt werden. In Deutschland werden nahezu alle OP-Verfahren durchgeführt. Die Anteile sind mit denen bei männlichen Patienten vergleichbar.
Ambulante Leistenhernienoperationen
Die europäischen Leitlinien empfehlen grundsätzlich die ambulante Operation von allen ASA I- und ASA II-Patienten sowie auch Teilen von ASA III-Patienten egal in welcher Technik. Auch die in Rotterdam vorgestellten World Guidelines entsprechen in diesem Punkt vollständig den europäischen Leitlinien der European Hernia Society (EHS) [15][16]. In Deutschland werden diese Empfehlungen aufgrund der fehlenden gesundheitspolitischen Anreize bis heute nicht umgesetzt.
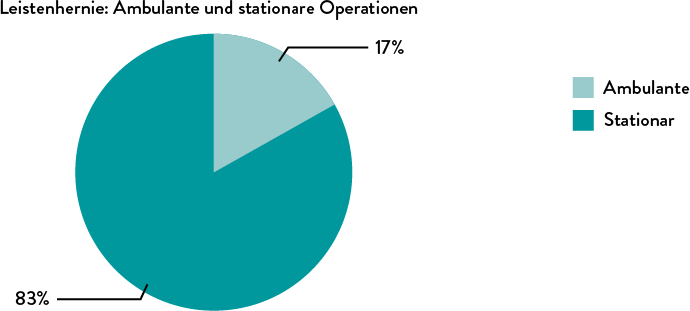
Der Anteil der ambulanten Operationen von Leistenhernien in Deutschland stagniert seit Jahren, liegt bei lediglich ca. 17 % (Abb. 6) und somit deutlich unter dem internationalen Durchschnitt (OECD Durchschnitt über 50 %).
Tabelle 7: Operationsmethoden bei primären und Rezidiv-Leistenhernien bei Frauen laut HERNIAMED-Daten
|
Primäroperationen n=23.495/OPs=26.064 |
Rezidiv-Operationen n=2154/OPs=2419 |
|||
|
Anzahl |
Prozent |
Anzahl |
Prozent |
|
|
TAPP |
10.046 |
38,5 |
1.034 |
42,7 |
|
Lichtenstein |
5.458 |
20,9 |
514 |
21,2 |
|
TEP |
5.244 |
20,1 |
429 |
17,7 |
|
Shouldice |
1.841 |
7,1 |
108 |
4,5 |
|
Sonstige |
1.229 |
4,7 |
112 |
4,6 |
|
GILBERT |
739 |
2,8 |
67 |
2,8 |
|
Plug |
733 |
2,8 |
69 |
2,9 |
|
TIPP |
434 |
1,7 |
63 |
2,6 |
|
Bassini |
187 |
0,7 |
15 |
0,6 |
|
Bruchsackverschluss |
153 |
0,6 |
8 |
0.3 |
Therapieoptionen
Welche Parameter sollten zur Abwägung der Methodenwahl herangezogen werden?
Folgende Faktoren sollen dabei näher betrachtet werden:
- Rezidivrate,
- Rate an intra- und postoperativen Komplikationen,
- Rate an chronischen Schmerzen.
Rezidivraten
Grundsätzlich scheint die Rezidivrate ein Jahr nach OP auch bei Frauen nicht wesentlich erhöht zu sein (Tab. 8). Überraschend ist bei den HERNIAMED-Daten, dass nur die Hälfte der im Rahmen der Ein-Jahres-Nachuntersuchung festgestellten Rezidive auch zu einer Operation führt. In den dänischen und schwedischen Hernienregistern erfolgen grundsätzlich keine Follow-Up-Untersuchungen, lediglich die Re-Operationsraten werden erfasst und in einigen Registerstudien den Rezidivraten scheinbar gleichgestellt. Bei der in Deutschland durch konsequente Follow-Ups erfassten hohen Zahl nicht reoperierter Rezidiv-Leistenhernien muss nunmehr der Schluss gezogen werden, dass die in Dänemark und Schweden durch Hernienregister erfassten Re-Operationsraten sich nicht für eine Beurteilung der Rezidivraten eignen.
Intra- und postoperative Komplikationen
Gibt es methodenspezifische Unterschiede bei den intra- und postoperativen Komplikationen? Hierbei haben wir die HERNIAMED Daten aller Methoden miteinander vergleichen. Es scheinen grundsätzlich keine nennenswerten Unterschiede zwischen Primär- und sekundären Eingriffen zu bestehen.
Die Metaanalyse von O´Reilly zeigte beim direkten Vergleich der drei häufigsten Verfahren zur operativen Versorgung von Leistenhernien, dass die TAPP das größte Risiko an Major-Komplikationen aufweist [17]. Die HERNIAMED-Daten bestätigen, dass besonders endoskopische Verfahren ein höheres Risiko an intraoperativen Major Komplikationen aufweisen (Tab. 10, 11). Insbesondere sind die intraoperativen Verletzungen von Gefäßen, Darm und Blase deutlich höher bei endoskopischen Eingriffen, insbesondere bei der TAPP. Die niedrigste Rate an intraoperativen Komplikationen weist demnach das Plug-Verfahren sowie das Shouldice-Verfahren auf. Bei den offenen Verfahren kommt es nach den vorliegenden HERNIAMED-Daten häufiger zu Nerv-Verletzungen, wobei die Frage unbeantwortet bleibt, ob diese tatsächlich Nervenläsionen betreffen oder ob es sich ggf. um Neurektomien at risk der inguinalen Nerven handelt.
Bei den postoperativen Komplikationen fällt auf, dass besonders das Lichtenstein-Verfahren signifikant mehr Komplikationen zeigt. Die meisten postoperativen Komplikationen fanden sich beim Lichtenstein- und beim Plug-Verfahren. Die niedrigsten postoperativen Komplikationsraten weist die TEP, das Gilbert- Verfahren und das Shouldice Verfahren auf.
Tabelle 8: Rezidivquote bei Leistenhernien der Frauen nach einem Jahr n = 12.750
|
Nein |
Ja, ohne Operation |
Ja, mit Operation |
||
|
N |
N |
% |
N |
% |
|
12.582 |
78 |
0,61 |
90 |
0,71 |
Tabelle 9: Anteil intraoperativer Komplikationen bei Primär- und Rezidiveingriffen bei Frauen
|
Primärhernien n = 23.497/OPs = 26.073 |
Rezidivhernien N = 2.154/Ops = 2.420 |
|||
|
Anzahl |
% |
Anzahl |
% |
|
|
Keine intraoperativen Komplikationen |
25.823 |
99,0 |
2.388 |
98,7 |
|
Blutungen |
59 |
0,2 |
10 |
0,4 |
|
Verletzungen innerer Organe/Gefäße |
147 |
0,6 |
14 |
0,6 |
|
Blutungen und Verletzungen innerer Organe/Gefäße |
44 |
0,2 |
8 |
0,3 |
Tabelle 10: Intraoperative Major-Komplikationen bei Primäroperationen nach OP-Techniken
|
Referenz |
Major |
Blutungen |
Verletzungen innerer Organe/Gefäße |
||||
|
Anzahl |
Anzahl |
% |
Anzahl |
% |
Anzahl |
% |
|
|
TAPP |
10.046 |
132 |
1,3 |
57 |
0,6 |
75 |
0,7 |
|
Lichtenstein |
5.458 |
51 |
0,9 |
13 |
0,2 |
38 |
0,7 |
|
TEP |
5.244 |
66 |
1,3 |
21 |
0,4 |
45 |
0,9 |
|
Shouldice |
1.841 |
10 |
0,5 |
0 |
0 |
10 |
0,5 |
|
GILBERT |
739 |
7 |
0,9 |
5 |
0,7 |
2 |
0,3 |
|
Plug |
733 |
0 |
0 |
0 |
0 |
0 |
0 |
Tabelle 11: Intraoperative Major Komplikationen bei Primäroperationen nach OP-Techniken und Organbeteiligung
|
Referenz |
Gefäß |
Darm |
Blase |
Nerv |
Sonstige |
||||||
|
N |
N |
% |
N |
% |
N |
% |
N |
% |
N |
% |
|
|
TAPP |
10.046 |
31 |
0,31 |
14 |
0,14 |
23 |
0,23 |
1 |
0 |
14 |
0,14 |
|
Lichtenstein |
5.458 |
5 |
0,09 |
1 |
0,01 |
2 |
0,04 |
22 |
0,40 |
10 |
0,18 |
|
TEP |
5.244 |
8 |
0,15 |
1 |
0,01 |
9 |
0,17 |
2 |
0,04 |
27 |
0,51 |
|
Shouldice |
1.841 |
1 |
0,05 |
1 |
0,05 |
2 |
0,11 |
6 |
0,33 |
1 |
0,05 |
|
GILBERT |
739 |
1 |
0,13 |
0 |
0 |
0 |
0 |
0 |
0 |
1 |
0,13 |
|
Plug |
733 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
Chronische Schmerzen
Die O´Reilly Metaanalyse zeigte, dass die Lichtenstein-Technik die höchste Rate an chronischen Schmerzen aufweist [17].
Besondere Berücksichtigung sollte dabei auch finden, dass Frauen, kleine Hernien, junge Patienten und Netzverfahren in einer HERNIAMED Analyse als unabhängige Risikofaktoren für die Entwicklung eines chronisch inguinalen Schmerzsyndroms ermittelt werden konnten [3] (Abb. 7).
|
Chronische Schmerzen |
|
|
Unabhängige Risikofaktoren |
|
|
– Alter (jünger) |
p<0.001 |
|
– Frauen |
p<0.001 |
|
– Herniengröße (kleiner) |
p<0.001 |
|
– Rezidivhernie |
p<0.001 |
|
– Netzverfahren |
p<0.001 |
|
– stationär (vs. ambulant) |
p<0.001 |
Abb. 7: Multivariable Analyse der HERNIAMED Daten 2016 Vergleich TAPP vs. TEP vs. Lichtenstein vs. Shouldice bei Männern [3]
In einer dänischen Studie wurden die postoperativen Schmerzen nach TAPP zwischen Männern und Frauen verglichen. Es zeigte sich, dass diese bei Frauen sowohl direkt postoperativ als auch kumulativ bis zum Tag drei signifikant mehr Schmerzen in Ruhe (p = 0.015) als auch unter Belastung h (p = 0.012) hatten. Darüber hinaus klagten sie über mehr Dyskomfort (p = 0.001) und Ermüdung (p = 0.020) [18].
Leitlinien zur operativen Versorgung
Auf der Jahrestagung der European Hernia Society im Juni 2016 in Rotterdam wurden die „World Guidelines for Groin Hernia Management“ vorgestellt und Schlüsselfragen dem Auditorium in einer Art Konsensus Abstimmung mittels TED Verfahren zur Abstimmung vorgestellt:
Eine dieser Schlüsselfragen ist, ob bei vorhandener Expertise jede primäre Leistenhernie der Frau einer laparoskopischen Reparation unterzogen werden soll (Abb. 8). Diese Empfehlung wird von der World Guidelines Gruppe auf das Evidenzlevel „strong“ aufgewertet.

Abb. 8: World Guidelines vorgestellt während des EHS Kongress in Rotterdam 2016 [19]
Tatsache ist, dass es hier weder randomisierte Untersuchungen, geschweige denn Metaanalysen gibt [19]. In den 2009 publizierten European Guidelines liegt der Level of Evidence bei „2C“ (outcome studies) und es wird angemerkt, dass es aus der Studienlage unklar ist, ob es sich um wirkliche femorale Rezidive oder ob es sich um beim Primäreingriff übersehene Femoralhernien handelt [15].
Eine in diesem Zusammenhang häufig zitierte Arbeit stammt aus dem dänischen Hernienregister [20] publiziert im Jahre 2002. Die Analyse von 34.849 Leistenbruchoperationen zeigte, dass nach vorausgegangener Leistenbruchoperation ein 15-fach erhöhtes Risiko für ein femorales Rezidiv besteht. Aber bereits in dieser Arbeit wird die Frage gestellt, ob es sich um möglicherweise übersehene Femoralhernien beim Primäreingriff handelt. Ebenfalls aus Dänemark stammt eine Untersuchung zur Prävalenz der Femoral- und Inguinalhernien [21] (Abb. 9). Ein rein endoskopisches Vorgehen bei allen erwachsenen Frauen ist damit nicht zu rechtfertigen.
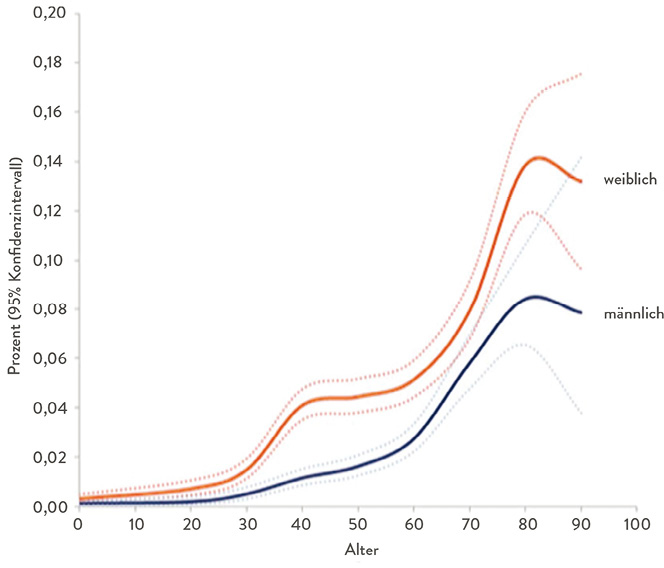
Abb. 9: Prävalenz von Femoralhernien in Dänemark [21]
Tabelle 12: Anteil an postoperativen Komplikationen bei Primäroperationen nach OP-Techniken
|
Keine postoperativen Komplikationen |
Postoperative Komplikationen |
% Komplikationen |
|
|
TAPP |
9.793 |
271 |
2,8 |
|
Lichtenstein |
5.214 |
262 |
5,0 |
|
TEP |
5.159 |
100 |
1,9 |
|
Shouldice |
1.799 |
44 |
2,4 |
|
GILBERT |
727 |
16 |
2,2 |
|
Plug |
708 |
30 |
4,2 |
Tabelle 13: Anteil an postoperativen Komplikationen bei Primäroperationen nach OP-Techniken und Art der Komplikation
|
Komplikation/ |
Nach-blutung |
Darmverletzung |
Wundheilungs- |
Serom |
Infektion |
Ileus |
|
TAPP |
72 |
7 |
9 |
165 |
11 |
16 |
|
Lichtenstein |
116 |
5 |
31 |
98 |
28 |
9 |
|
TEP |
54 |
6 |
12 |
29 |
6 |
0 |
|
Shouldice |
14 |
0 |
8 |
16 |
10 |
2 |
|
GILBERT |
8 |
0 |
0 |
7 |
1 |
0 |
|
Plug |
10 |
1 |
3 |
17 |
2 |
0 |
In der Gruppe der Frauen zwischen 30 und 60 Jahren beträgt diese in der Normalbevölkerung 0,04 %. Mit dem 15-fachen Risiko multipliziert ergibt sich ein Risiko von 0,6 % – damit niedriger als das Risiko eines inguinalen Rezidivs. Auch Bay-Nielsen wies bereits auf die Wichtigkeit der intraoperativen Exploration auf eine Femoralhernie hin [22]. Grundsätzlich muss also unterschieden werden, ob es sich um eine primäre Leistenhernie oder Femoralhernie handelt.
Zweifelsohne nachgewiesen ist, dass Femoralhernien, wenn sie mit einem anterioren Netz in Lichtenstein Technik oder mit Naht versorgt werden, ein höheres Rezidiv- oder Reoperationsrisiko haben als posteriore Netztechniken. Leider wird – wie in der Arbeit von Andresen [23] – der anterior Approach mit anteriorer Netzlage gleichgesetzt und daraus resultierend das laparoskopische Vorgehen empfohlen. Aus der gleichen Arbeitsgruppe kommt auch eine Arbeit, die bei Frauen einen anterioren Zugang und mediale Hernien als unabhängige Risikofaktoren für eine Rezidiv-Operation herausgearbeitet hat [4]. In der Shouldice Klinik werden femorale Hernien mit einem hohen Anteil (50 %) Netzreparationen versorgt, allerding nicht in Lichtenstein-Technik sondern präperitoneal (Abb. 5) bei einer Rezidivrate von 2,7 %.
Insgesamt muss zusammengefasst werden, dass alle Operationsverfahren zur Versorgung der Leistenhernien bei Frauen sowohl Vor- als auch Nachteile aufweisen. Keine Operationstechnik ist für alle Situationen den anderen Techniken überlegen.
Ein differenziertes Herangehen je nach Hernientyp- und Herniengröße, je nach Patientenalter und Begleitumständen erscheint sinnvoll. Eine 100 prozentige laparoskopische Netzreparation zur Versorgung von Leistenhernien bei Frauen, wie durch die „World Guideline Group“ gefordert, ist sicher infrage zu stellen. Bis auf Expertenmeinungen und Registerstudien mit den oben genannten Limitierungen gibt es hierfür bis heute keinerlei Evidenz.
Was kann man aus den HERNIAMED-Daten und der aktuellen Literatur für die operative Versorgung von Leistenhernien bei Frauen für die tägliche Praxis ableiten?
1.Die Exploration des Femoralkanals sollte obligater Bestandteil der Leistenhernienoperation der Frau sein.
2.Frauen haben einen höheren Anteil femoraler Hernien als Männer, allerdings bestehen auch in zwei Drittel der Fälle indirekte Hernien.
3.Im Falle einer Femoralhernie besteht die Indikation zur präperitonealen Netzreparation laparoskopisch oder offen.
Zusammenfassend lässt sich feststellen, dass die Ableitung von Leitlinien zur Behandlung von Leistenhernien bei Frauen vor dem Hintergrund derzeit noch fehlender randomisierter Studien und Metaanalysen noch recht fraglich erscheint.
Ein maßgeschneidertes Vorgehen ist einer „one fits all“ – Mentalität vermutlich vorzuziehen.
Im Sinne eines „Tailored approach“ könnte intraoperativ beispielhaft folgendermaßen entschieden werden:
- Laterale Hernie, keine Femoralhernie – Shouldice Repair
- Femorale Hernie mit oder ohne Leistenhernie – offene oder endoskopische präperitoneale Netzreparation je nach Expertise des Operateurs
- Mediale Typ I Hernie ohne weitere Risikofaktoren – Shouldice Repair
- Mediale Hernien Typ II oder III – offenes oder endoskopisches präperitoneales Netzrepair je nach Expertise des Operateurs
Weitere geschlechtsspezifische randomisierte und multivariable Register-Studien mit einer Differenzierung nach Hernientyp, Herniengröße und Alter scheinen notwendig.
Literaturliste auf Anfrage via
passion_chirurgie@bdc.de.