01.03.2019 BDC|News
BDC-Umfrageergebnisse: Operieren in der Schwangerschaft
Mit hohen Erwartungen, aber auch mit Skepsis haben viele Chirurginnen der Umsetzung des „Gesetzes zur Neuregelung des Mutterschutzes“ entgegengesehen, welches am 01. Januar 2018 in Kraft getreten ist. Bis dahin hatte das seit dem 24. Januar 1952 geltende Mutterschutzgesetz in Ergänzung mit den Vorschriften der „Verordnung zum Schutze der Mütter am Arbeitsplatz“ (MuSchArbV) vom 15. April 1997 Gültigkeit. Aufgrund der fehlenden Transparenz und der meist föderal uneinheitlichen Auslegung des Gesetzes wurde schwangeren Chirurginnen, die den Wunsch hatten, in ihrer Schwangerschaft ihre operative Tätigkeit fortzusetzen, dies oftmals verboten. Dies geschah, obwohl die Rechtsgrundlage auch zu dem damaligen Zeitpunkt eine operative Tätigkeit nicht grundsätzlich ausschloss. Vom „Gesetz zur Neuregelung des Mutterschutzes“ erhoffen sich Chirurginnen, dass die werdende Mutter und ihr ungeborenes Kind den Schutz erhalten, den sie benötigen, aber auch, dass unter Mitsprache Maßnahmen zur Gestaltung des Arbeitsplatzes und der Arbeitszeit gewährleistet werden, die nicht einem Operationsverbot gleichkommen [1].
Seit Jahren sind über 60 % der Studienanfänger in der Humanmedizin weiblich. Waren es laut statistischem Bundesamt im Wintersemester 2013/14 noch 52.366 (60,6 %), so stieg die Zahl mit dem Wintersemester 2017/18 auf 57.670 Medizinstudentinnen [2]. Dies spiegelt sich auch im klinischen Alltag wider und unterstreicht die berufspolitische Relevanz dieses Themas [3].
Befürchtungen hinsichtlich der im „Gesetz zur Neuregelung des Mutterschutzes“ in § 9 Abs. 2 BGBL. I S. 1231 [4] beschriebenen „unverantwortbaren Gefährdung“ wurden früh und kritisch geäußert. Leider mehren sich die Erfahrungen, dass die Neuregelung den beruflichen Wünschen und Bedürfnissen schwangerer Chirurginnen nicht entgegenkommt.
Methoden
Um die aktuelle Situation operativ tätiger Ärztinnen in der Schwangerschaft in Deutschland zu erfassen, wurde von Juli bis Dezember 2016 unter Schirmherrschaft der Deutschen Gesellschaft für Chirurgie, des Berufsverbandes der Deutschen Chirurgen und der Deutschen Gesellschaft für Orthopädie und Unfallchirurgie (Initiative „OpidS“ [5]) eine Online-Umfrage durchgeführt. Neben soziodemografischen Daten umfasste der Fragebogen umfangreiche Angaben zum Thema „Schwangerschaft und berufliche Tätigkeit“.
An der Studie beteiligten sich 2.294 operativ tätige Frauen. 1.843 vollständige Datensätze kamen zur Auswertung. 451 wurden wegen unvollständiger Angaben ausgeschlossen. Die meisten Teilnehmerinnen kamen aus der Allgemein- bzw. Viszeralchirurgie. In Relation zur Größe des chirurgischen Faches beteiligten sich ebenso viele Kolleginnen aus der Orthopädie bzw. Unfallchirurgie an der Befragung (vgl. Tabelle 1). Die Problematik des Operieren-Wollens und Nicht-operieren-Dürfens betrifft alle chirurgisch orientierten Fachbereiche. Insbesondere wird auch von Gynäkologinnen, Urologinnen und Augenchirurginnen ein hohes Interesse an der Thematik gezeigt, sodass auch diese Fachrichtungen in die Umfrage einbezogen wurden.
Die statistische Auswertung wurde mit der Software SPSS (Version 22) durchgeführt. Im Rahmen einer explorativen Datenanalyse wurden deskriptive Verfahren verwendet. Da es sich um einen adaptiven Fragebogen handelt, können die Stichprobenumfänge, je nach auszuwertender Frage, von der Gesamtteilnehmerinnenzahl abweichen. Die Prozentangaben beziehen sich immer auf die Gruppe der Teilnehmerinnen, denen die jeweilige Frage gestellt wurde bzw. die auf die jeweilige Frage geantwortet haben. Aufgrund der differierenden Anzahl an jeweiligen Antworten, sind zu jeder Frage die jeweiligen Stichprobengrößen mit angegeben. Gruppenunterschiede wurden mit dem Chi-Quadrat-Test untersucht.
Von 80,3 % der Teilnehmerinnen liegen Angaben zur beruflichen Position zum Befragungszeitpunkt vor. Die größte Gruppe bildet mit 41 % die Gruppe der Assistenzärztinnen (Tabelle 1). In die Umfrage einbezogen wurden auch PJ- und Medizinstudentinnen, da durch die Erweiterung des Personenkreises im Gesetz zur Neuregelung des Mutterschutzrechts das Gesetz auch für sie Anwendung findet. Die Befragung wurde auch an niedergelassene Kolleginnen gesandt. Sie werden in dieser Funktion weiterhin wie grundsätzlich alle Selbstständigen im Mutterschutzgesetz nicht berücksichtigt, was kritisch an der Neuregelung zum Mutterschutz angemerkt werden muss. Lediglich die in einer Praxis oder in einem MVZ angestellten Ärztinnen sind vom Mutterschutzgesetz betroffen.
80,3 % der Untersuchungsteilnehmerinnen machten Angaben zu ihrem Alter zum Zeitpunkt der Befragung. 49,3 % waren ≤ 35 Jahre und 15,5 % waren älter als 45 Jahre (Tabelle 1).
Tab. 1: Darstellung der Stichprobe
|
n |
% |
|
|
Gesamt-Teilnehmerinnenzahl (abzgl. unvollständiger Datensätze) |
1.843 |
|
|
Teilnehmerinnen, die schon einmal schwanger waren |
1.259 |
|
|
davon während der Schwangerschaft operiert |
781 |
62,0 |
|
davon nicht während der Schwangerschaft operiert |
478 |
38,0 |
|
Alter (zum Befragungszeitpunkt) |
1.843 |
|
|
20 – 25 Jahre |
29 |
1,6 |
|
26 – 30 Jahre |
273 |
14,8 |
|
31 – 35 Jahre |
607 |
32,9 |
|
36 – 40 Jahre |
430 |
23,3 |
|
41 – 45 Jahre |
219 |
11,9 |
|
älter als 45 Jahre |
285 |
15,5 |
|
Fachgebiet |
1.830 |
|
|
Viszeralchirurgie |
501 |
27,4 |
|
Orthopädie/Unfallchirurgie |
320 |
17,5 |
|
Allgemeinchirurgie |
259 |
14,2 |
|
Plastische Chirurgie |
120 |
6,6 |
|
Gynäkologie |
87 |
4,8 |
|
Kinderchirurgie |
77 |
4,2 |
|
Ophthalmologie |
77 |
4,2 |
|
MKG-Chirurgie |
68 |
3,7 |
|
Neurochirurgie |
66 |
3,6 |
|
Urologie |
65 |
3,6 |
|
Gefäßchirurgie |
47 |
2,6 |
|
Herzchirurgie |
31 |
1,7 |
|
Thoraxchirurgie |
27 |
1,5 |
|
Sonstiges |
85 |
4,6 |
|
Derzeitige berufliche Position |
1.841 |
|
|
Assistenzärztin |
757 |
41,1 |
|
Fachärztin |
432 |
23,5 |
|
Oberärztin |
344 |
18,7 |
|
Leitende Oberärztin |
75 |
4,1 |
|
Chefärztin |
65 |
3,5 |
|
Niedergelassene Ärztin |
107 |
5,8 |
|
Medizinstudentin |
48 |
2,6 |
|
Sonstiges |
13 |
0,7 |
|
Derzeitige Arbeitsstätte |
1.818 |
|
|
Universitätsklinik |
386 |
21,2 |
|
Krankenhaus der Maximalversorgung |
438 |
24,1 |
|
Krankenhaus der Schwerpunktversorgung |
377 |
20,7 |
|
Krankenhaus der Grund- und Regelversorgung |
438 |
24,1 |
|
(Gemeinschafts-)Praxis/MVZ |
160 |
8,8 |
|
Sonstiges |
19 |
1,0 |
Ergebnisse
68,3 % der Studienteilnehmerinnen gaben an, während ihrer Berufstätigkeit bereits mindestens einmal schwanger gewesen zu sein. 67,5 % davon beantworteten die Frage nach eigenen Kindern (Keine Kinder: 7,6 %1; 1 Kind: 45 %; 2 Kinder: 36,3 %; 3 Kinder: 8,4 %; mehr als 3 Kinder: 2,7 %). Am häufigsten erlebten die Ärztinnen ihre erste Schwangerschaft noch während der Weiterbildungszeit (vgl. Abbildung 1).
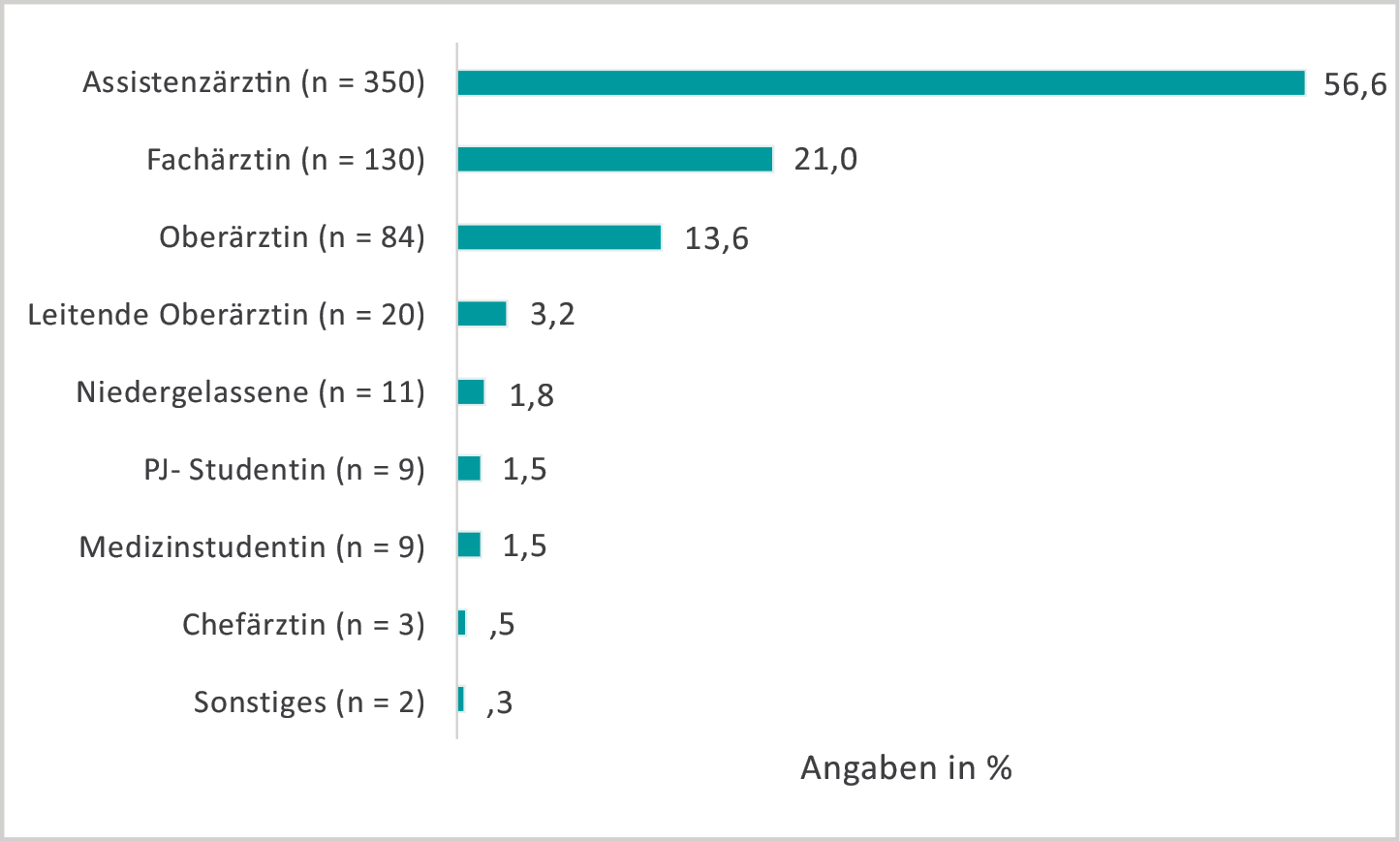
Abb. 1: Berufliche Position während der ersten Schwangerschaft (n = 618)
Die Frage nach einer operativen Tätigkeit während der Schwangerschaft bejahten 67 % der Frauen. Diese wurden bezüglich der Einflussfaktoren auf ihre Entscheidung hinsichtlich der operativen Tätigkeit befragt. Den Angaben zufolge hatte die Freude am Operieren den größten Einfluss auf die Entscheidung, auch während der Schwangerschaft weiterhin operativ tätig zu sein, gefolgt von Teamgeist und Kollegialität. Rivalität unter Kolleginnen/Kollegen und Erwartung der Vorgesetzten rangierten auf den hinteren Rängen (vgl. Abbildung 2).
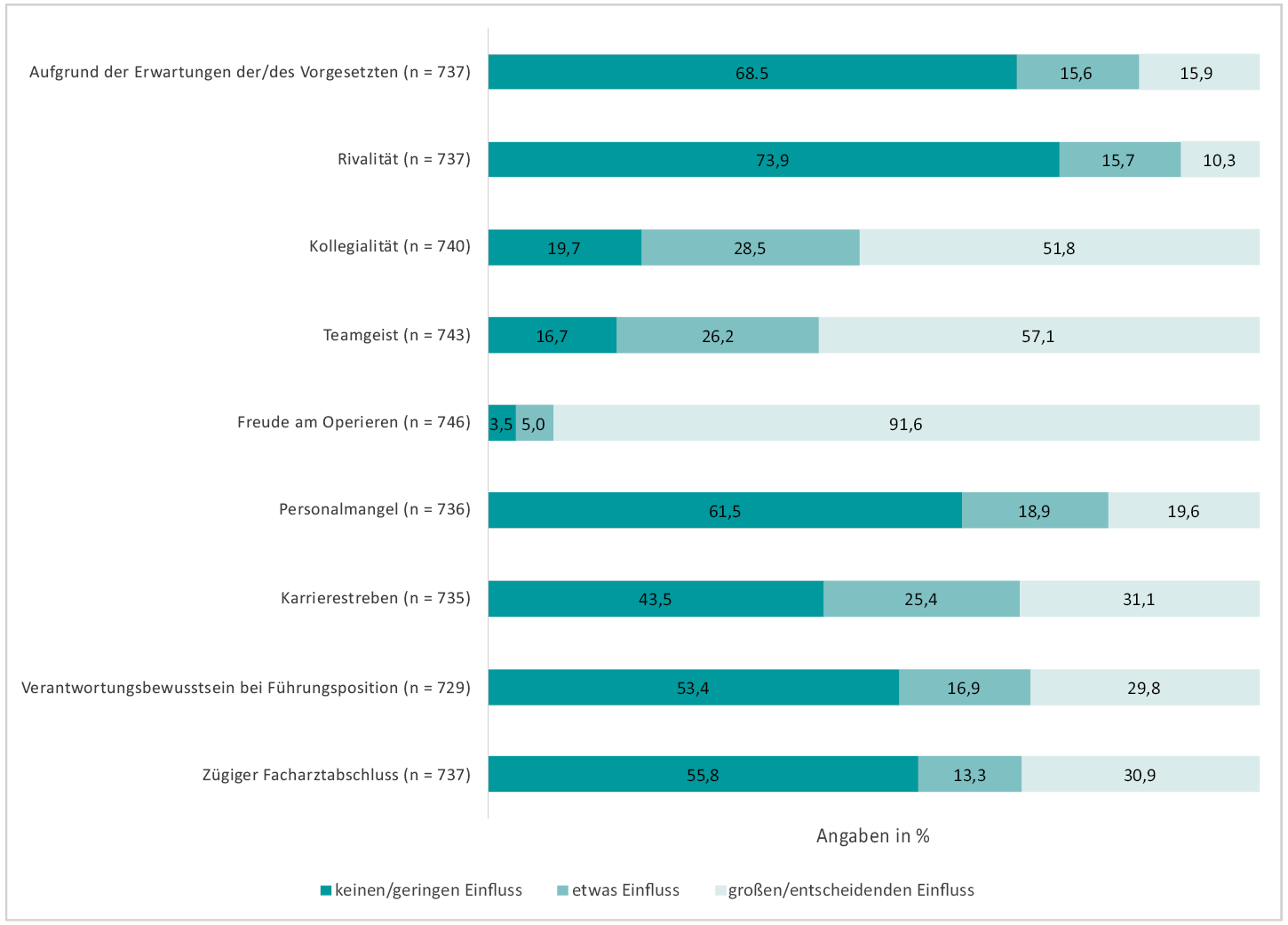
Abb. 2: Einflussfaktoren auf die operative Tätigkeit während der Schwangerschaft (n = 779)
Sofern die Studienteilnehmerinnen während ihrer Schwangerschaft operativ tätig waren (als Operateurin oder OP-Assistentin), wurden sie um die Zuordnung ihrer operativen Tätigkeit zu einem Schwangerschaftsstadium (vgl. Abbildung 3) und um eine Einschätzung bezüglich der täglichen durchschnittlichen Zeit am Operationstisch gebeten (vgl. Abbildung 3/4).
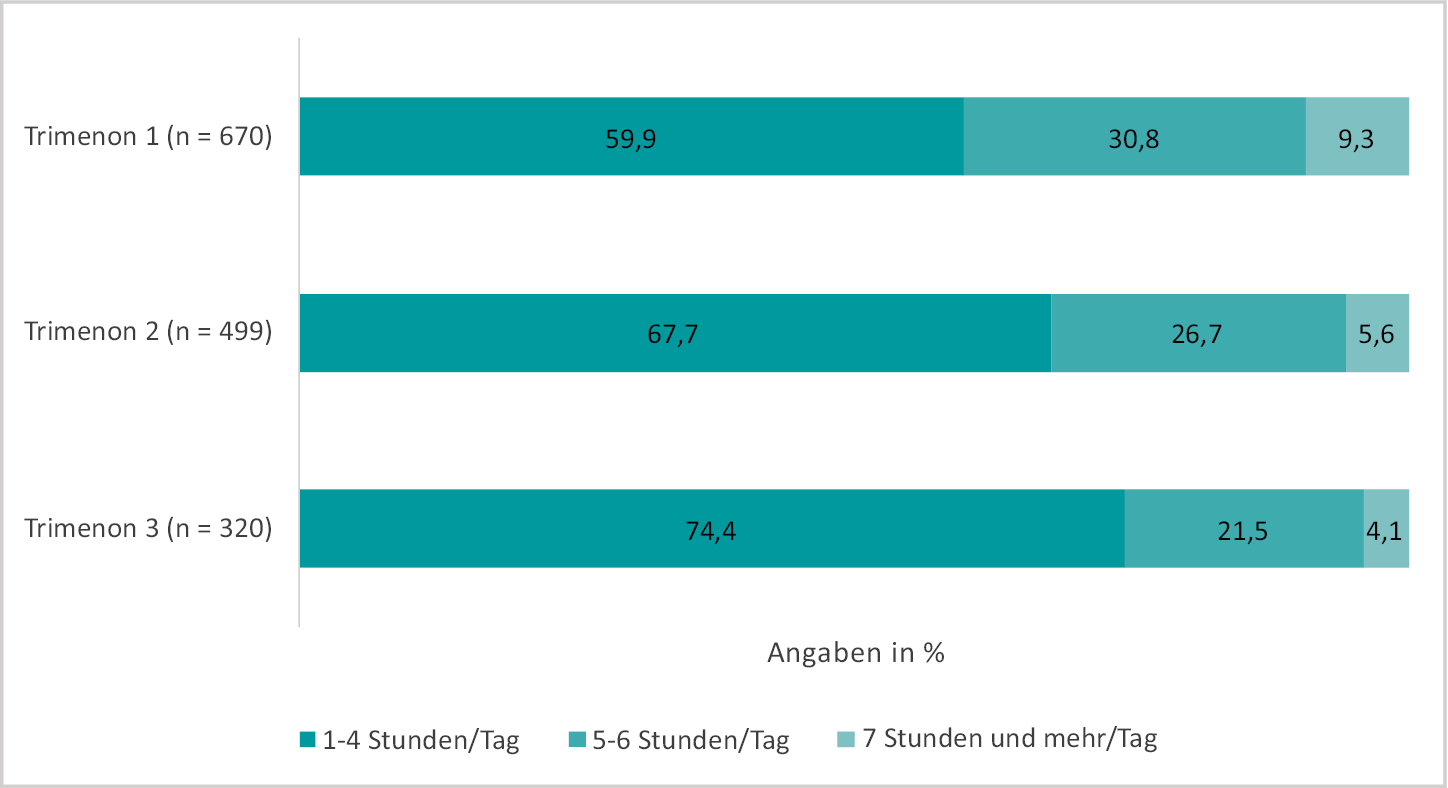
Abb. 3: Angaben zur operativen Tätigkeit pro Tag während der ersten Schwangerschaft
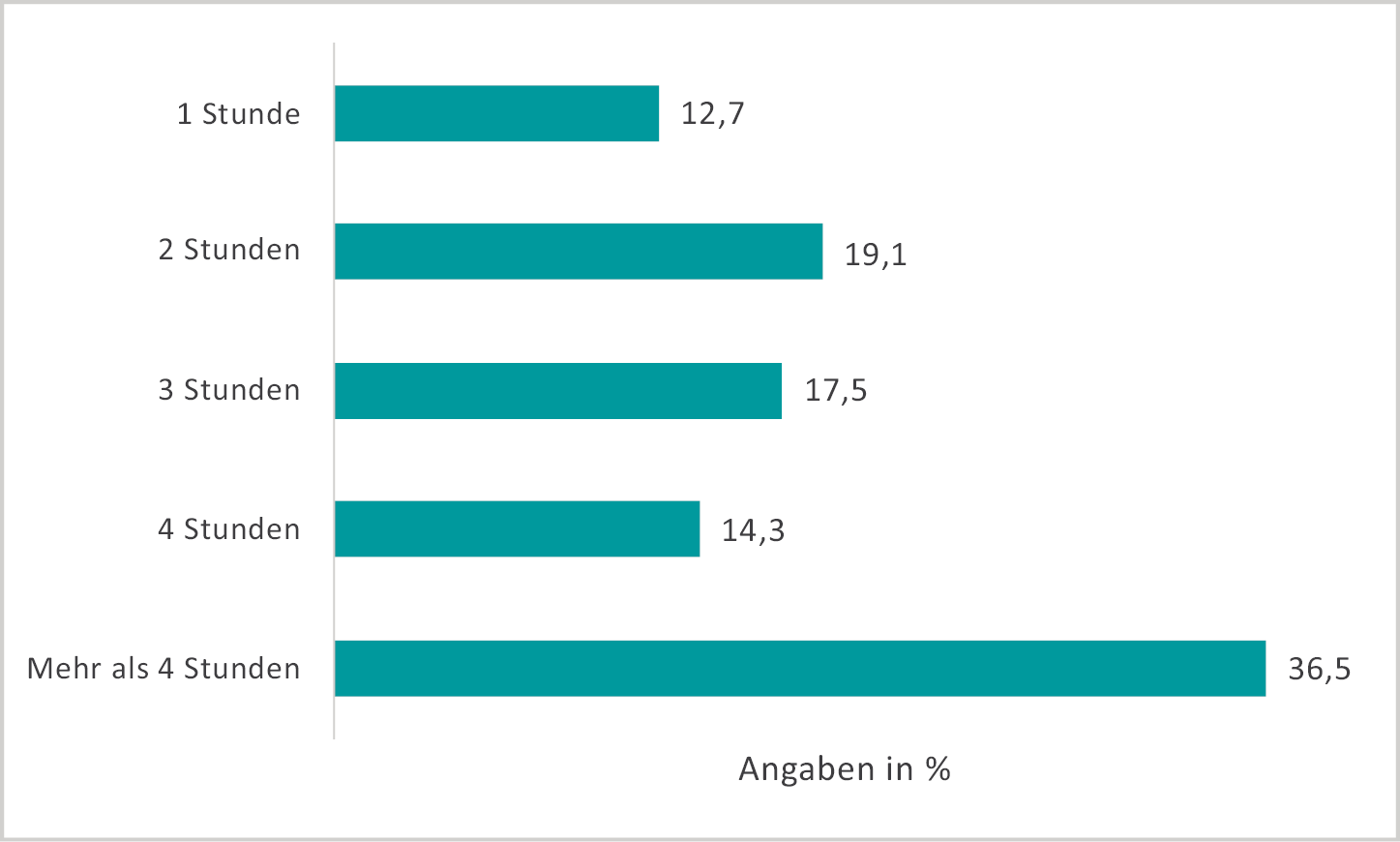
Abb. 4: Operative Tätigkeit pro Operation während der Schwangerschaft (n = 640)
Insgesamt nahm die Zeit der operativen Tätigkeit pro Tag im Laufe der Schwangerschaft ab. Im letzten Trimenon standen noch 25 % der Chirurginnen mehr als fünf Stunden pro Tag am OP-Tisch. Eine Differenzierung hinsichtlich der beruflichen Position und der OP-Zeit in der Schwangerschaft ist aufgrund der geringen Fallzahlen nicht möglich.
Mehr als die Hälfte der Teilnehmerinnen stand pro Operation vier und mehr Stunden am Tisch.
40,3 % der Befragten, die mindestens einmal schwanger waren, gaben an, Beschwerden während der Schwangerschaft gehabt zu haben. Hierbei waren Mehrfachnennungen möglich. Im Vordergrund standen vor allem vermehrtes Unwohlsein und Rückenschmerzen gefolgt von Beinödemen. Eine genaue Übersicht über die körperlichen Beschwerden während der Schwangerschaft, auch in Abhängigkeit davon, ob die Kollegin operiert hatte oder nicht, ist der Abbildung 5 zu entnehmen.
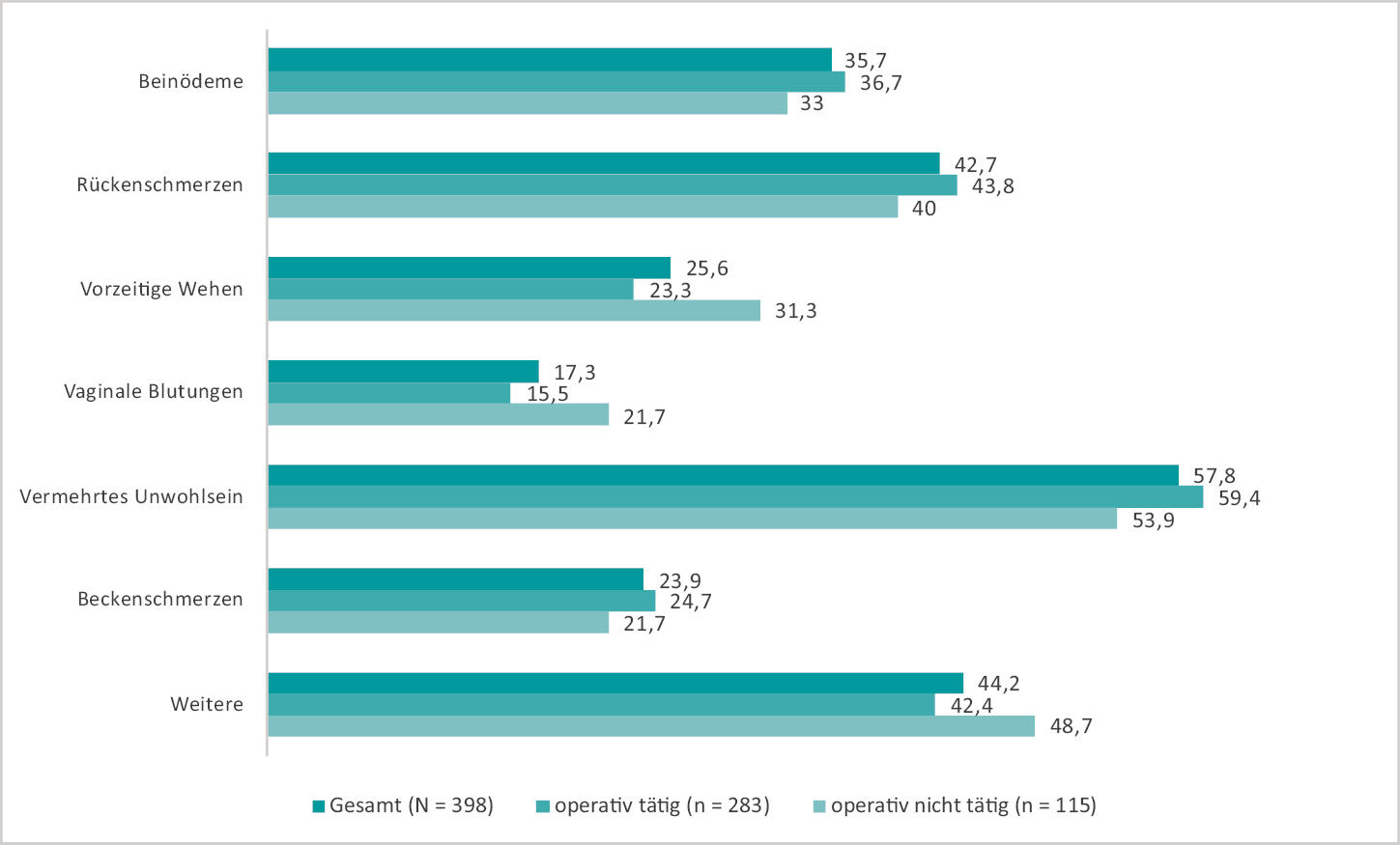
Abb. 5: Körperliche Beschwerden während der ersten Schwangerschaft
Es wurde außerdem erfragt, welche Tätigkeiten die schwangeren Kolleginnen in der Zeit, in der sie aufgrund der Schwangerschaft nicht operativ tätig waren, ausführen durften. Dabei waren Patient*innen- und Angehörigengespräche gefolgt von Briefdiktaten, Büro- und Sprechstundentätigkeit die am häufigsten ausgeübten Aufgaben (vgl. Abbildung 6). Kolleginnen gaben aber auch an, Blutentnahmen und Wundbehandlungen vorgenommen zu haben und in der Rettungsstelle tätig gewesen zu sein.

Abb. 6: Ausgeübte Tätigkeiten in der Zeit, in der die Studienteilnehmerinnen nicht operativ tätig waren. Es waren Mehrfachantworten möglich (n = 1.259)
77 % der Befragungsteilnehmerinnen, die bereits einmal schwanger gewesen waren, beantworteten die Frage nach Komplikationen, wobei ein Viertel aufgetretene Komplikationen angaben. 85,3 % machten dabei spezifische Angaben zu den Komplikationen (vgl. Abbildung 7). Angaben über die berufliche Position, die operative Tätigkeit und das Alter der Studienteilnehmerinnen in Bezug auf die Komplikationen während der ersten Schwangerschaft waren aufgrund der zu geringen Fallzahlen bzw. zu häufig fehlenden Angaben nicht möglich.
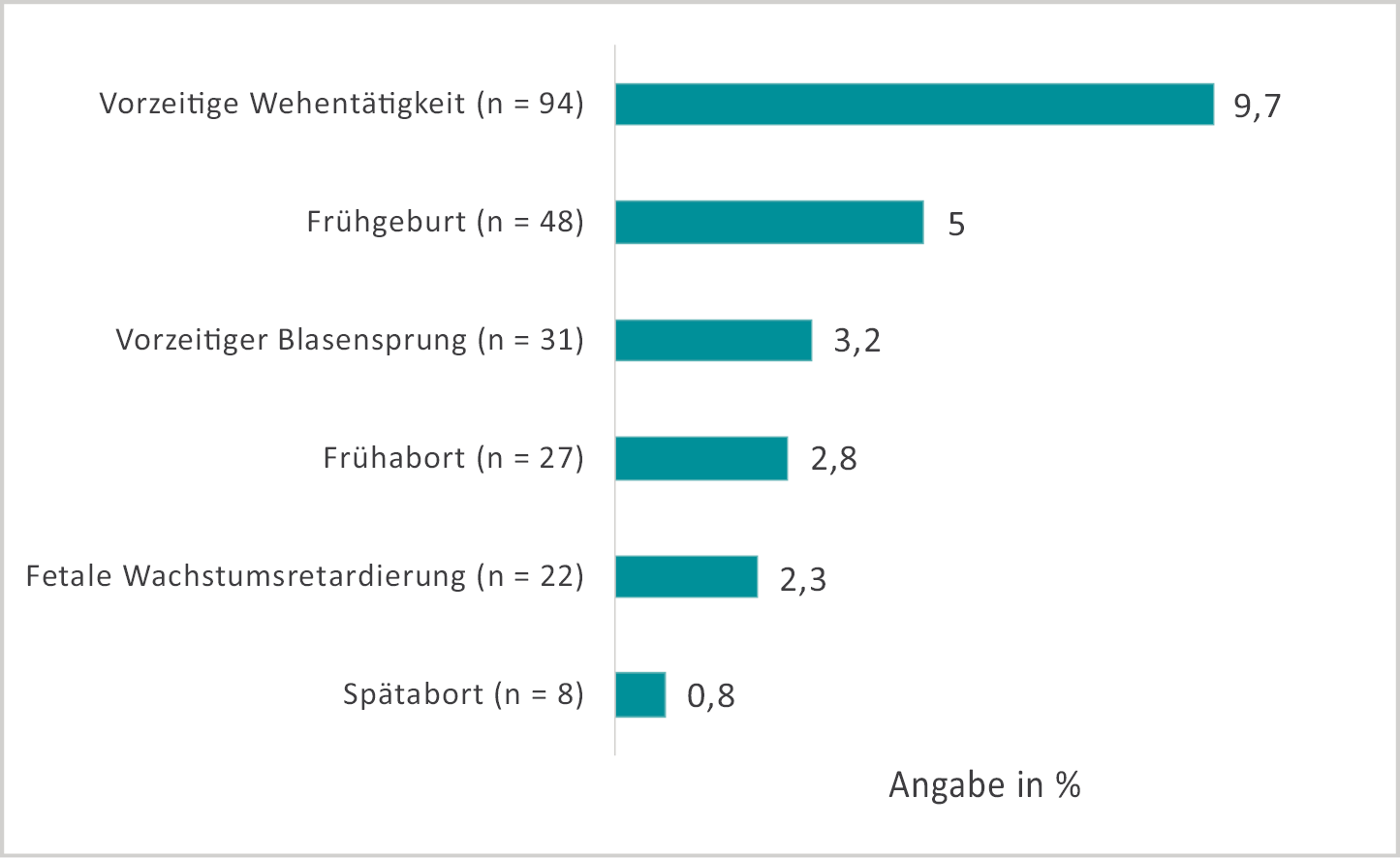
Abb. 7: Komplikationen während der ersten Schwangerschaft. Es waren Mehrfachantworten möglich. (n=970 Studienteilnehmerinnen)
Einen direkten kausalen Zusammenhang zwischen den bei ihnen aufgetretenen Komplikationen während der Schwangerschaft und der beruflichen Tätigkeit sahen nur 5 % der Studienteilnehmerinnen.
In welcher Schwangerschaftswoche das Kind geboren wurde, ist Abbildung 8 zu entnehmen.
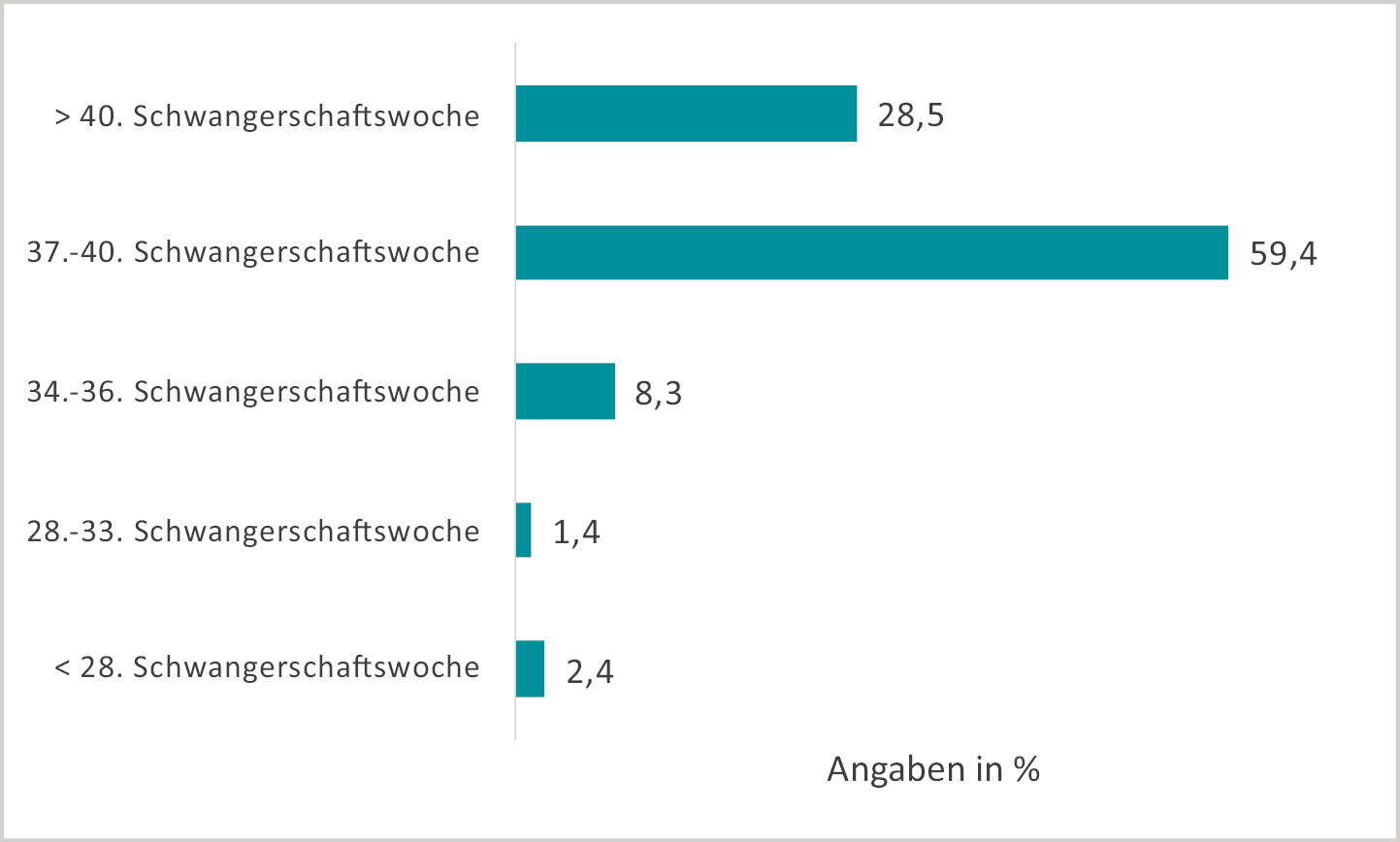
Abb. 8: Schwangerschaftswoche, in der das Kind geboren wurde. (n=968)
Insgesamt hatten 40,8 % während der ersten Schwangerschaft keine Fehltage aufgrund von Krankheit (vgl. Abbildung 9) und nur 3 % fehlten krankheitsbedingt 31 Tage und mehr.
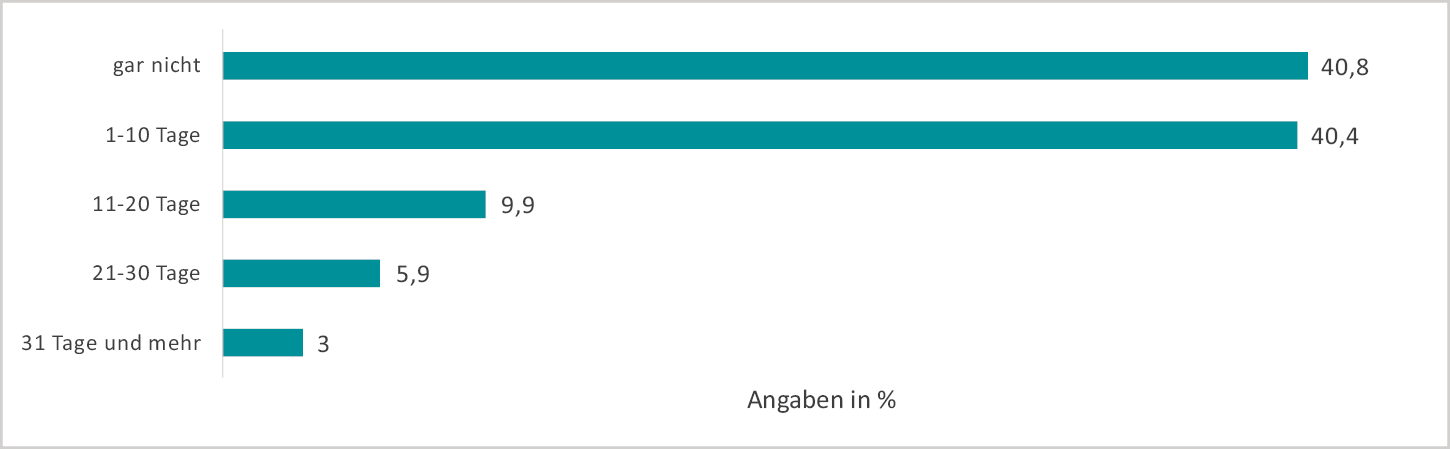
Abb. 9: Krankheitstage während der Schwangerschaft außerhalb des Mutterschutzes (n = 983)
Knapp die Hälfte der Studienteilnehmerinnen machten Angaben zum Zeitpunkt, an dem sie den Vorgesetzten über ihre Schwangerschaft informierten. Bei der ersten Schwangerschaft meldeten 64,3 % im ersten Trimenon, 33 % im zweiten Trimenon und 2,7 % im dritten Trimenon dem Vorgesetzten die Schwangerschaft. Angaben über die berufliche Position zum Zeitpunkt der Bekanntgabe der Schwangerschaft an den Vorgesetzten waren aufgrund der zu geringen Fallzahlen bzw. zu häufig fehlenden Angaben nicht möglich.
Die Kolleginnen, die sich gegen ein Operieren in der Schwangerschaft entschieden hatten, wurden nach ihren Beweggründen gefragt. Mit 79,9 % bzw. 73,9 % gaben die Studienteilnehmerinnen am häufigsten als Grund „den Schutz des ungeborenen Lebens“ für eine nicht-operative Tätigkeit während der Schwangerschaft an (vgl. Abbildung 10).
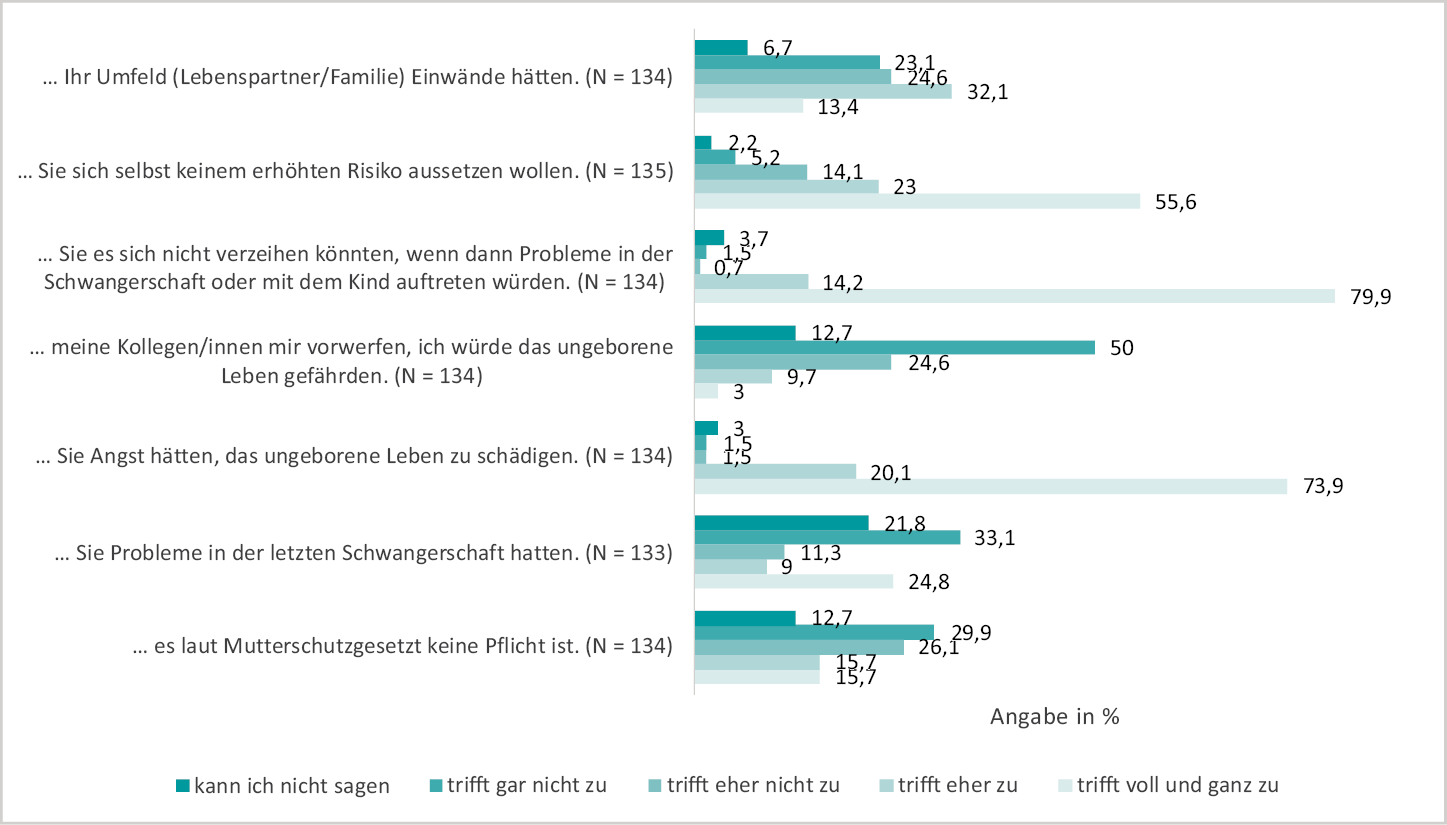
Abb. 10: Persönliche Gründe gegen eine operative Tätigkeit während der Schwangerschaft (Skala:1 = Trifft voll und ganz zu; 2 = Trifft eher zu; 3 = Trifft eher nicht zu; 4 = Trifft gar nicht zu; 5 = Kann ich nicht sagen)
91 % der Chirurginnen beantworteten die Frage, ob sie während einer Schwangerschaft (wieder) operativ tätig sein würden. 75,7 % bejahten und für 8,9 % Chirurginnen kam eine Fortsetzung der operativen Tätigkeit in der nächsten Schwangerschaft nicht in Frage. 15,4 % der Befragten waren noch unentschlossen. Es zeigte sich, dass sowohl Frauen, die bislang schwanger gewesen waren, als auch Frauen, die noch nicht schwanger waren, während einer (erneuten) Schwangerschaft ihre operative Tätigkeit gern fortsetzen würden (vgl. Tabelle 2).
|
Waren Sie während Ihrer beruflichen Tätigkeit bereits schwanger? |
Würden Sie während einer Schwangerschaft (wieder) operativ tätig werden? |
Häufigkeiten |
Prozent |
|
Ja |
Ja |
526 |
73,8 |
|
Vielleicht/weiß nicht |
104 |
14,6 |
|
|
Nein |
83 |
11,6 |
|
|
Nein |
Ja |
745 |
77,2 |
|
Vielleicht/weiß nicht |
154 |
16,0 |
|
|
Nein |
66 |
6,8 |
Tab. 2: Angaben zur Fortsetzung der operativen Tätigkeit während der Schwangerschaft
Diskussion
Nicht nur die Zahl der Medizinstudentinnen, sondern auch die Zahl der Chirurginnen steigt stetig. Frauen werden zukünftig als Assistenz- oder Fachärztin, Oberärztin oder Chefärztin zunehmend die Personalstruktur in den Krankenhäusern gestalten. Dies stellt Chefärztinnen und Chefärzte vor die Aufgabe, die Klinikstruktur den veränderten Rahmenbedingungen und einer möglichen Schwangerschaft der Mitarbeiterinnen anzupassen. Chirurgisch tätige Ärztinnen brauchen einen größeren Entscheidungsspielraum für die Planung und Realisierung ihrer beruflichen Karriere.
Unbestritten ist jedoch, dass chirurgisch tätige Frauen aufgrund ihrer Doppelrolle als Ärztin und Mutter oft vor erheblichen Schwierigkeiten stehen, beidem gerecht zu werden. So gaben in einer Umfrage zur Zufriedenheit von Chirurginnen in Deutschland nur 20 % eine gute Vereinbarkeit von Beruf und Privatleben an. Ein Drittel der Befragten äußerten erhebliche Probleme [6].
In der aktuellen Umfrage stellen Assistenzärztinnen mit 41,1 % die größte Gruppe dar. Das spiegelt das Interesse der Assistenzärztinnen wider, ihre Weiterbildung fortsetzen zu können und sich dabei auch mit dem Thema „Operieren in der Schwangerschaft“ auseinanderzusetzen. Bereits Welcker et al. stellten in ihrer durch den Berufsverband der Deutschen Chirurgen e. V. (BDC) initiierten Befragung fest, dass insbesondere die Weiterbildungszeit nicht als idealer Zeitpunkt angesehen wurde, ein Kind zu bekommen [7]. Gründe dafür waren in erster Linie die Verlängerung der Weiterbildungszeit und die Verzögerung in der beruflichen Entwicklung bedingt durch die restriktive Auslegung des Mutterschutzgesetzes.
Dennoch waren in unserer Studie 56,6 % der Chirurginnen in der ersten Schwangerschaft als Assistenzärztin beschäftigt. Insgesamt 67 % der Teilnehmerinnen waren auch während ihrer Schwangerschaft operativ tätig. Der am häufigsten genannte Beweggrund war dabei die „Freude am Operieren“. Das deckt sich auch mit den Ergebnissen der Umfrage von Leschber et al. 2008 zur Zufriedenheit von Chirurginnen in Deutschland: Frauen, die in der Schwangerschaft ihrer operativen Tätigkeit nachgingen, waren erfüllter in ihrer beruflichen Situation. So hatten 61,4 % der damals Befragten angegeben, umso zufriedener beruflich zu sein, je häufiger sie operativ tätig waren [6].
Auffallend ist, dass in unserer Studie nur zwei Drittel der schwangeren Kolleginnen ihre Vorgesetzten innerhalb des ersten Trimenon informierten, ein Drittel erst zwischen dem zweiten und dritten Trimenon und ein kleiner Teil sogar erst im letzten Trimenon. Aufgrund der zu geringen Fallzahlen und dem oftmals nicht vollständig beantworteten Fragebogen konnten wir leider keine statistische Aussage darüber treffen, inwieweit die berufliche Position Einfluss auf den Zeitpunkt der Bekanntgabe der Schwangerschaft hatte. Knieper et al. stellten fest, dass mit zunehmender verantwortungstragender Tätigkeit und Leitungsfunktion, die Schwangerschaft tendenziell fünf Wochen später kommuniziert wurde und auch ein späteres Ausscheiden aus der operativen Tätigkeit zu verzeichnen war (18,4 vs. 24,7 Schwangerschaftswochen) [8].
Ein Drittel derer, die in Bezug auf die Stundenanzahl pro Operation vollständige Angaben gemacht hatten, standen vier Stunden und länger am Operationstisch. Zu vermuten ist, dass diese Operationszeiten vornehmlich in den Beginn der Schwangerschaft fielen und die Schwangerschaft vermutlich noch nicht gemeldet worden war. Erwartungsgemäß nahm die Stundenanzahl, die schwangere Frauen operativ tätig waren, vom ersten bis zum letzten Trimenon hin ab. Insgesamt operierten fast zwei Drittel unserer operierenden Studienteilnehmerinnen im ersten Trimenon bis zu vier Stunden, etwa ein Drittel fünf bis sechs Stunden und knapp 10 % mehr als sieben Stunden pro Tag. Zum dritten Trimenon hin kehrte sich das Verhältnis zugunsten der kürzeren Operationszeiten um. In der Studie von Knieper et al. betrug die durchschnittliche Stundenanzahl im OP im erstenTrimenon 4,0 ± 2,8 h und im letzten Trimenon 1,1 ± 2,7 h [8].
Ziel des Mutterschutzgesetzes ist es, „die Gesundheit der Frau und ihres Kindes am Arbeits-, Ausbildungs- und Studienplatz während der Schwangerschaft, nach der Entbindung und in der Stillzeit“ zu schützen [4]. Dies erfordert einerseits, dass die Schwangere ihre Schwangerschaft rechtzeitig anzeigt, damit entsprechende Sicherheitsvorkehrungen getroffen werden können. Das bedeutet aber auch andererseits, dass neben dem Infektionsschutz, der Einsatz stichsicherer Instrumente, die Art der Narkoseführung etc. am Arbeitsplatz „Operationssaal“ optimiert und an die Schwangere angepasst werden muss. „Der Arbeitgeber hat bei der Gestaltung der Arbeitsbedingungen einer schwangeren oder stillenden Frau alle aufgrund der Gefährdungsbeurteilung nach § 10 erforderlichen Maßnahmen für den Schutz ihrer physischen und psychischen Gesundheit sowie der ihres Kindes zu treffen.“ (§ 9 Abs. 2 BGBL. I S. 1231 [4]). Unsere Befragung konnte zeigen, dass es keine signifikanten Unterschiede bzgl. der Angabe von körperlichen Beschwerden zwischen operativ-tätigen und nicht-operativ-tätigen Schwangeren gab. 9,7 % der Befragten gaben bei der Frage nach Komplikationen in der Schwangerschaft eine vorzeitige Wehentätigkeit, 5 % erlitten eine Frühgeburt.
Nur 5 % der Befragten sahen dabei einen direkten Zusammenhang zwischen der aufgetretenen Schwangerschaftskomplikation und der beruflichen Tätigkeit. In der Umfrage von Knieper et al. litten 7,1 % an Frühgeburten. Drei der damals Befragten sahen eine Korrelation mit ihrer operativen Tätigkeit [8]. Die Rate an Frühgeburten (Geburt vor der 37. SSW) ist nach statistischen Angaben in den letzten Jahren stabil geblieben. Allerdings hat die Zahl der extremen Frühgeburten (< 28. SSW) um bis zu 65 % zugenommen [9]. Anzumerken ist dabei allerdings, dass 25 bis 30 % aller Frühgeburten auch iatrogen aufgrund einer fetalen Wachstumsrestriktion, einer Präeklampsie, wegen vorbestehender Erkrankungen der Mutter oder bei Mehrlingsschwangerschaften herbeigeführt werden [10]. Ursächlich dabei sind bei ausgeglichenen sozioökonomischen Verhältnissen als Risikofaktoren vor allem der Anstieg des mütterlichen Alters und die steigende Prävalenz von arteriellem Hypertonus und Diabetes mellitus zu nennen [11]. Deutschland hat im europäischen Vergleich mit 8,6 % eine der höchsten Frühgeborenenrate bei gleichzeitig guten Überlebenschancen insbesondere für die kleinsten Frühgeborenen < 1.000g [12].
In unserer Umfrage konnte bzgl. der Anzahl von Krankheitstagen außerhalb des generellen Beschäftigungsverbotes gezeigt werden, dass über 80 % der Teilnehmerinnen nur 1 bis 10 Tage wegen Krankheit in der Schwangerschaft im Arbeitsalltag fehlten. Vergleicht man diese Zahl mit den statistischen Angaben des Bundesministeriums für Gesundheit mit 12,9 durchschnittlichen Fehltagen im Jahr 2013, zeugt das von einer hohen Bereitschaft, auch in der Schwangerschaft berufstätig zu sein [13].
Unabhängig davon, dass das Gesetz zur Neuregelung des Mutterschutzrechts den Ärztinnen, die operativ tätig sein wollen, diese Möglichkeit eröffnet, bleibt zu respektieren, dass schwangere Chirurginnen sich gegen eine operative Tätigkeit entscheiden. In unserer Studie sprachen sich 149 Kolleginnen dagegen aus, während einer (erneuten) Schwangerschaft (wieder) operativ tätig sein zu wollen. 258 waren unentschlossen. Nur 135 Kolleginnen machten weitere Angaben zu den Beweggründen. Dabei stand vor allem die Sorge im Vordergrund, das ungeborene Leben durch die operative Tätigkeit zu schädigen.
Insgesamt 75,7 % der Studienteilnehmerinnen gaben an, ihre operative Tätigkeit während einer Schwangerschaft fortzusetzen. Diese hohe Zustimmung deckt sich mit den Ergebnissen von Knieper et al. Hier waren es sogar 88 %, die sich eine operative Tätigkeit in einer erneuten Schwangerschaft vorstellen konnten [8].
Entscheidend bleibt, dass jede Frau ihre Entscheidung zum Operieren in der Schwangerschaft freiwillig treffen sollte und diese Entscheidung jederzeit widerrufen werden kann. „Nachteile aufgrund der Schwangerschaft (…) sollen vermieden oder ausgeglichen werden“ (§ 9 Abs. 1 BGBL. I S. 1231) [4].
Die Neuregelung des Mutterschutzgesetzes soll schwangeren Chirurginnen die Möglichkeit geben, ihre Tätigkeit im Operationssaal fortzusetzen. Die Umfrageergebnisse zeigen das gestiegene Bedürfnis nach einer Weiterführung der operativen Tätigkeit, spiegeln aber bestehende Unsicherheiten bei der Umsetzung wider.
Aufgrund des ausgeprägten Wunsches nach einer weiteren operativen Tätigkeit sollte das gemeinsame Ziel aller in der Klinik tätigen Entscheidungsträger die Schaffung einer sicheren Arbeitsplatzsituation für schwangere Ärztinnen sein.
Die Literaturliste erhalten Sie auf Nachfrage via passion_chirurgie@bdc.de.
Fritze- Büttner F, Toth B, Bühren A, Schlosser K, Schierholz St, Rumpel B, Helm PC, Bauer UMM, Dittmar R, Niethard M, Prediger S: BDC-Umfrageergebnisse: Operieren in der Schwangerschaft. Passion Chirurgie. 2019 März, 9(03): Artikel 03_01.
Autoren des Artikels
Dr. med. Frauke Fritze-Büttner
Leiterin Themen-Referat Familie & berufliche Perspektiven im BDCLeitende Oberärztin der Klinik für Allgemein- und ViszeralchirurgieSana Klinikum LichtenbergFanningerstr. 3210365Berlin kontaktierenUniv.Prof. Dr. med. Bettina Toth
Universitätsklinik für Gynäkologische Endokrinologie und ReproduktionsmedizinMedizinische Universität InnsbruckDr. med. Astrid Bühren
Praxis für Psychosomatik und Psychotherapie Murnau am StaffelseeEhrenpräsidentin Deutscher ÄrztinnenbundProf. Dr. med. Katja Schlosser
Leiterin Themen-Referat Familie & Beruf im BDCAgaplesion Evangelisches Krankenhaus MittelhessenSektionsleitung Gefäß- und Endokrine ChirurgiePaul-Zipp-Straße 17135398Gießen kontaktierenDr. med. Stefanie Schierholz
Projekt FamSurgKlinik für ChirurgieUKSH, Campus LübeckRatzeburger Allee 16023562Lübeck kontaktierenBeatrix Rumpel
Klinik für Allgemein- und ViszeralchirurgieSana Klinikum LichtenbergPaul C. Helm
Kompetenznetz Angeborene Herzfehler e. V. BerlinDr. med. Ulrike M. M. Bauer
Kompetenznetz Angeborene Herzfehler e. V. BerlinDr. rer. pol. Ronny Dittmar
ehem. Geschäftsführer des BDCDr. med. Maya Niethard
Leiterin der Initiative Operieren in der Schwangerschaft (OPidS); Mitglied im Expert:innenausschuss für MutterschutzKlinik für TumororthopädieHelios Klinikum Berlin-BuchSarah Prediger
III. Med. Klinik, Sektion AusbildungsforschungUniversitätsklinikum Hamburg-EppendorfWeitere aktuelle Artikel
03.07.2025 BDC|News
Seminar Basischirurgie ab 29.09. – chirurgisches Grundwissen für deinen Karrierestart
Speziell für Weiterbildungsassistentinnen und -assistenten!
01.07.2025 BDC|News
Neue Doppelspitze: Prof. Tonus und Dr. B. Schmitz stehen den BDC-Landesverbänden und Regionalvertretungen vor
Wir gratulieren unserer frisch gewählten Doppelspitze Prof. Dr. Carolin Tonus
25.06.2025 BDC|News
BDC geht mit neuem Comic für die Weiterbildung in die Offensive
Der neue Plot – absurd oder bald Realität?
17.06.2025 BDC|News
Juniausgabe der Passion Chirurgie veröffentlicht
Die neue Magazinausgabe mit Themen, die die Chirurgie bewegen. Zusatz: CME-Artikel
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.






















