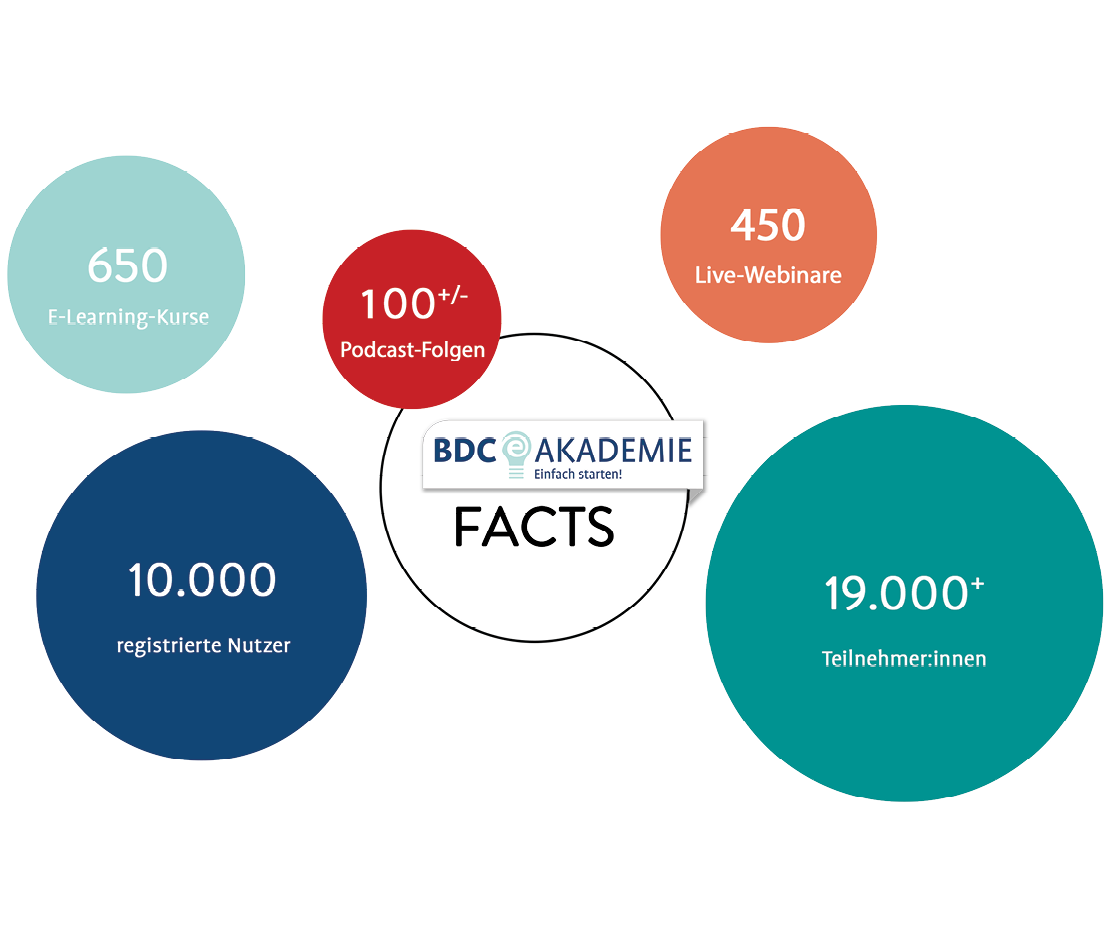
Auch dieses Jahr freuen wir uns, unseren BDC-Mitgliedern und allen, die unsere BDC|Akademie unterstützen, ein umfassendes und spannendes Programm für das neue Fortbildungsjahr 2026 vorlegen zu können.
Mit Blick in das Vorwort aus dem letzten Jahr müssen wir feststellen, dass die anstehende Krankenhausstrukturreform die Gesundheitspolitik weiterhin fest im Griff hat. Aber trotz der Verabschiedung eines Krankenhausversorgungsverbesserungsgesetzes (KHVVG) durch den Bundesrat, einem Regierungswechsel mit einer neuen Gesundheitsministerin und einem Krankenhausreformanpassungsgesetz (KHAG) zur Reform der Reform, ist der Sachstand für die Krankenhäuser – Nordrhein-Westfalen einmal ausgenommen – im Wesentlichen weiterhin unverändert unsicher, was am Ende denn nun kommen wird. Das Thema „Fort- und Weiterbildung“ wird auf der großen bundespolitischen Bühne nach wie vor nur am Rande ab-gehandelt.
Unabhängig von der gesundheitspolitischen Ebene scheint chirurgische Fort- und Weiterbildung auch von ganz anderen Entwicklungen getriggert zu werden. Die spürbaren Veränderungen werden hier primär getrieben von einem immensen Zuwachs an medizinischem Wissen, von technologischen Entwicklungen und der damit fortschreitenden Spezialisierung sowie nicht zuletzt durch die gesellschaftlichen Veränderungen einer auf den Gesundheitsmarkt drängenden jüngeren Generation. Alle Bereiche sind bereits jetzt untrennbar geprägt durch Digitalisierung und den Einsatz künstlicher Intelligenz. Wenn medizinische Informationen digital in Echtzeit überall abrufbar sind und medizinische Entscheidungsalgorithmen vorgeben, ist für alle an Fortbildung beteiligten Institutionen die neu zu denkende und entscheidende Frage, für welche Zielgruppe welches Fachwissen überhaupt zukünftig vermittelt werden muss. Diese sich abzeichnende Transformation darf aber nicht unsere zentrale Aufgabe einer insbesondere patientenorientierten Medizin aus dem Auge verlieren: „The needs of the patients come first“.
In diesem Spannungsfeld und unter dieser Prämisse wird sich auch das Programm der BDC|Akademie in den nächsten Jahren neu ausrichten müssen. Dabei sind es zwingende Voraussetzung, allen engagierten und ambitionierten Chirurginnen und Chirurgen der nächsten Generationen für diese relevanten Veränderungen Platz zu machen und spürbar kreativen Raum zu überlassen. Wir sehen diese Ausrichtung aber als große Chance und möchten alle unsere Unterstützer:innen, denen wir jetzt schon für ihr gegenwärtiges Engagement zu großem Dank verpflichtet sind, einladen, an diesem Prozess aktiv zu partizipieren.
In diesem Sinne wünschen wir allen BDC|Mitgliedern ein erfolgreiches Fortbildungsjahr 2026 und freuen uns weiterhin auf einen konstruktiven wie persönlichen Dialog rund um alles zum Fort- und Weiterbildungsprogramm unserer BDC|Akademie.
HIER finden Sie das neue Programm als PDF zum Duchblättern…
Surgeon Talk – der BDC|Podcast geht in das fünfte Jahr. Chirurgisches Fachwissen auf den Punkt, interessante Fälle aus dem chirurgischen Alltag, Diskussionen von pratice-changing Publikationen, neue Ideen zur Karriereplanung oder auch mal ein Blick über den Tellerrand in der Gesundheitspolitik – in Surgeon Talk kommt alles auf den Tisch, was in der Chirurgie unter die Haut geht.
Egal ob unentschlossene:r Berufseinsteiger:in, chirurgische:r Arbeiter:in oder Held:in, oder einfach Chirurg:in aus Passion – Surgeon Talk verbindet alle, mehrmals im Monat. Wir, die Moderatorinnen und Moderatoren, ein Team von Begeisterten, die in der Chirurgie schon wahrlich viel gesehen, aber noch immer nicht genug erlebt haben. Ihr, unsere Zuhörerinnen und Zuhörer, neugierig auf alles, was Chirurgie spannend macht und mutig genug, uns Eure Meinung zu sagen.
Auch 2026 besuchen wir wieder die großen Jahreskongresse der verschiedenen chirurgischen Fachgesellschaften und berichten von den aktuellen Trends in der Chirurgie. Als besonders Highlight sind wir im April für Euch auf dem Deutschen Chirurgenkongress (DCK) in Leipzig und interviewen klinische Meinungsmacher und wissenschaftliche Nerds – alles zusammengefasst im Podcast „DCK Kompakt“, der kurz nach dem Kongress online geht.
WEBINAR-REIHE „LEITLINIEN IN DER CHIRURGIE“
Der Klassiker der BDC|eAkademie geht in das neunte Jahr. Auch in 2026 wird wieder jeden Monat eine Leitlinie der Arbeitsgemeinschaft der medizinischen Fachgesell¬schaft (AWMF) aus allen Gebieten der Chirurgie vorgestellt. In einem 45-minütigen Live-Vortrag referieren Expert:innen die aktuelle Leitlinie und diskutieren diese online via Chat-Funktion. Parallel hierzu erscheint in jeder Ausgabe eine Rubrik in „Die Chirurgie“ (Springer-Medizin) mit den Highlights vorab. Die Archivierung der Webinare ermöglicht die CME-zertifizierte Teilnahme zu jedem späteren Zeitpunkt. Ein kostenfreies Fortbildungsangebot für alle BDC- und DGCH-Mitglieder.
Webinar-Termine
|
S3-Leitlinie „Magenkarzinom“ |
29.01.2026 |
|
S3-Leitlinie „Ösophaguskarzinom“ |
26.02.2026 |
|
S3-Leitlinie „Versorgung peripherer Nervenverletzungen“ |
26.03.2026 |
|
S3-Leitlinie „Perioperative und Periinterventionelle |
30.04.2026 |
|
S3-Leitlinie „Schilddrüsenkarzinom“ |
21.05.2026 |
|
S2k-Leitlinie „Diagnostik, Therapie und Nachsorge VON |
18.06.2026 |
|
S1-Leitlinie „Tibia- und Unterschenkelschaftfrakturen im Kindesalter“ |
09.07.2026 |
|
S3-Leitlinie „Gonarthrose“ |
27.08.2026 |
|
S2k-Leitlinie „Diagnostik und Therapie osteoporotischer thorakolumbaler Wirbelfrakturen“ |
24.09.2026 |
|
S2e-Leitlinie „Hallux valgus“ |
29.10.2026 |
|
S2k-Leitlinie „Chirurgische Maßnahmen bei Geschlechtsinkongruenz“ |
12.11.2026 |
|
S2k-Leitlinie „Hydrocephalus im Kindesalter“ |
03.12.2026 |
Hier geht’s zu den Leitlinien-Webinaren der BDC|eAkademie…
WEBINAR-REIHE „FRAKTUR IM FOKUS“
Mit der Webinar-Reihe „Fraktur im Fokus“ soll jeden Monat des Jahres eine Fraktur unter die Lupe genommen werden. Expert:innen für den jeweiligen Bereich stellen die aktuellen Entwicklungen auf ihrem Gebiet vor und diskutieren diese anschließend anhand von konkreten Fallbeispielen. Für Teilnehmer:innen besteht während des Webinars die Möglichkeit zur Vorstellung eigener Fälle. Begleitet wird jeder Vortrag von einem voraufgezeichneten Einführungswebinar, Literaturempfehlungen der Referent:innen und/oder Links zu OP-Videos zur Nachbereitung.
Die Webinar-Reihe ist in einem bewusst niederschwelligen Format zur Fort- und Weiterbildung in kompaktem Rahmen konzipiert – außerhalb der Arbeitszeit und bequem von zu Hause. Jedes Webinar vereint durch Darstellung der aktuellen Literatur und interaktive Falldiskussion das Thema zu einem praxisbezogenen Update.
Webinar-Termine
|
Im Fokus: LWS Frakturen |
28.01.2026 |
|
Im Fokus: Proximale Humerusfrakturen |
25.02.2026 |
|
Im Fokus: Terrible Triad Verletzungen |
25.03.2026 |
|
Im Fokus: Beckenringfrakturen |
29.04.2026 |
|
Im Fokus: Acetabulumfrakturen |
20.05.2026 |
|
Im Fokus: Proximale Tibiafrakturen |
17.06.2026 |
|
Im Fokus: Distale Femurfrakturen |
08.07.2026 |
|
Im Fokus: Calcaneusfrakturen |
26.08.2026 |
|
Im Fokus: Proximale Femurfrakturen |
23.09.2026 |
|
Im Fokus: Metatarsale und Lisfrac Frakturen |
28.10.2026 |
|
Im Fokus: Pilon Tibiale Frakturen |
11.11.2026 |
|
Im Fokus: Distale Radiusfrakturen |
02.12.2026 |
Hier gibt’s mehr Infos zum neuen Webinar…
WEBINAR-REIHE „MEDIZINÖKONOMIE KOMPAKT“
Die Webinar-Reihe „Medizinökonomie Kompakt“ soll Chirurginnen und Chirurgen im Klinikalltag helfen, die notwendigen Kenntnisse zu Fragen der Gesundheitswirtschaft zu entwickeln. Das Konzept ist modular aufgebaut und beantwortet alle Fragen rund um die Themen Dokumentation, Kodierung, Abrechnung, Controlling, Qualitäts- und OP-Management. Alle zwölf Themenblöcke dieser Reihe sind im Videoformat über die BDC|eAkademie abrufbar und können einzeln oder als Gesamtpaket gebucht werden.
|
VON |
BIS |
ORT |
FORTBILDUNG |
WISSENSCHAFTLICHE:R LEITER:IN |
PREIS |
PREIS |
|
ganzjährig abrufbar |
online |
Medizinökonomie Kompakt |
Prof. Dr. med. Thomas Auhuber |
200,00 |
400,00 |
|
|
24.04.2026 |
DCK, Leipzig |
Workshop DRG-System: Dokumentation, Kodierung und Abrechnung |
Prof. Dr. med. Thomas Auhuber |
20,00* |
20,00* |
* zzgl. Kongress-Ticket
WEBINAR-REIHE „GESUNDHEITSPOLITIK AKTUELL“
Mit dieser neuen Webinar-Reihe kommt der BDC einer seiner Kernaufgaben nach, nämlich seine Mitglieder über Fragen der Gesundheits- und Berufspolitik aktuell und umfassend zu informieren. Die Themen der Webinare ergeben sich aus den aktuellen Entwicklungen der gesundheitspolitischen Gesetzgebung und werden kurz vor den vorgegebenen Terminen über die BDC-Website und die Social-Media Kanäle bekanntgegeben. Ein Informations-Paket, um auf dem neusten Stand der Diskussion zu bleiben.
Webinar-Termine
|
24.02.2026 |
25.08.2026 |
|
14.04.2026 |
27.10.2026 |
|
09.06.2026 |
08.12.2026 |