01.02.2015 Einsatz- und Katastrophenmedizin
Vom Feldlazarett bis zur Damage Control Surgery: Einsatzmedizin unter Extrembedingungen

Die Bundeswehr ist seit den 90er Jahren zunehmend in internationale Missionen eingebunden. Die Sanitätskomponente, v. a. Notfallmediziner und Einsatzchirurgen sind seit der ersten Stunde dabei. Die intensivsten Einsatzerfahrungen wurden in der seit 2002 laufenden ISAF Mission in Afghanistan gewonnen. Nach Abschluss Ende 2014 wird dieser Einsatz als Resolute Support Mission (RSM) in den folgenden Jahren weitergeführt werden. ISAF hat sich dabei als die aufwändigste und folgenreichste Mission für Deutschland erwiesen.
Im medizinischen Bereich hat sich in diesem Einsatz die Notwendigkeit der Einführung spezieller (militär-) medizinischer SOPs herausgestellt. Ausbildungs- und Handlungskonzepte wie ATLS, PHTLS, DSTC und das Prinzip der Damage Control Surgery (DCS) waren Anfang der 2000er Jahre nahezu unbekannt. Heute gehören sie zum selbstverständlichen Rüstzeug der Einsatzchirurgen; ihre Kenntnisse werden für die Mission zwingend gefordert.
Eine weitere Besonderheit ist das chirurgische Arbeiten unter speziellen Sicherheitslagen mit limitierten Ressourcen und in internationalen Teams. Im Einsatz hat die Bundeswehr das NATO-Konzept der abgestuften Versorgung übernommen.
Erstes Glied in der Versorgungskette sind nach den „Beweglichen Arzttrupps“ (BAT) sogenannte Role I Komponenten (übersetzt etwa Rettungsstation). In diesen können Vitalparameter stabilisiert und je nach Ausrüstung auch einfache chirurgische Blutungskontrollen durchgeführt werden.
In Entstehung befinden sich gerade sogenannte FST (Forward Surgical Teams). Hier werden speziell ausgebildete Teams aus Chirurgen, Intensivmedizinern und Spezialkräften in die Nähe der Kampfhandlungen entsandt und führen hier sofort blutstillende chirurgische Maßnahmen in Zelten unter einfachsten Bedingungen durch (Walking Blood Banks, einfache Laboruntersuchungen, etc.). Die Streitkräfte der USA greifen auf dieses Konzept bereits seit Mitte der 2000er Jahre zurück. Mein Team arbeitete mit amerikanischen Kameraden aus einem derartigen FST der Navy im „Provincial Reconstruction Team Kunduz“ (PRT KDZ) zusammen. Bei Operationen der US Special Forces kam es mehrfach vor, das unsere Kollegen über Nacht in ihren vier Eagles (leicht gepanzertes Einsatzfahrzeug) ausrückten und nach Tagen überraschend und erschöpft wieder zum Dienst im PRT antraten.
Zweite Stufe vor Ort sind die Rettungszentren Role II. Hier sind „festangestellte” Chirurgen und Anästhesisten vor Ort. Sie können auf einfache Labor und Diagnostikkapazitäten zurückgreifen. Beispielhaft waren hier die Role II Einrichtungen in Kunduz und Feyzabad/AFGH zu nennen. Die Versorgung der hier eintreffenden verletzten Soldaten, die nicht selten schwerstverletzt sind, erfolgt diagnostisch ohne Computertomographie ausschließlich mit Nativröntgen und Sonographie. Die Intensivkapazität ist auf zwei Betten und eine Durchhaltefähigkeit von ca. 48 h beschränkt; es existiert ein Blutdepot. In Afghanistan kam als „Goodie” noch eine über Jahre unsichere Verkehrsanbindung an die höhere Versorgungsstufe (Role III) hinzu. Trotz der aus westeuropäischen Sicht rustikalen Ausrüstung der Role II war das Spektrum der hier durchgeführten Operationen groß. Es reichte von Thorakotomien, abdominellen Revisionen und Gefäßrekonstruktionen nach IED-Anschlägen („Improvised Explosive Device“) bis zu den in seltenen Fällen notwendigen Bohrlochtrepanationen (ohne präoperatives CT!). Unfallchirurgisch wurden neben den häufigen Anlagen von externen Fixateuren und septischen Weichteilrevisionen teilweise mehrstündige Verbrennungsoperationen, handchirurgische Operationen, Korrekturosteotomien und lokale Lappenplastiken (z. B. Gastrocnemius, Leistenlappen) durchgeführt.
In der Role III, dem Feldlazarett (ISAF Masar-e-Sharif), werden weitere Fachrichtungen (HNO, Innere Medizin, Neurochirurgie, Urologie, Augen und weitere) und diagnostische Möglichkeiten (Computertomographie) und drei Operationssäle vorgehalten. Es können periphere Stationen und 6 Intensivbetten betrieben werden. Durch die direkte Anbindung an StratAirMedEvac ist die Verlegung via Airbus (fliegende Intensivstation) in das Heimatland (BW Krankenhäuser – Role IV) zu jeder Zeit gewährleistet.
Abb. 1: Intensivstation Kunduz
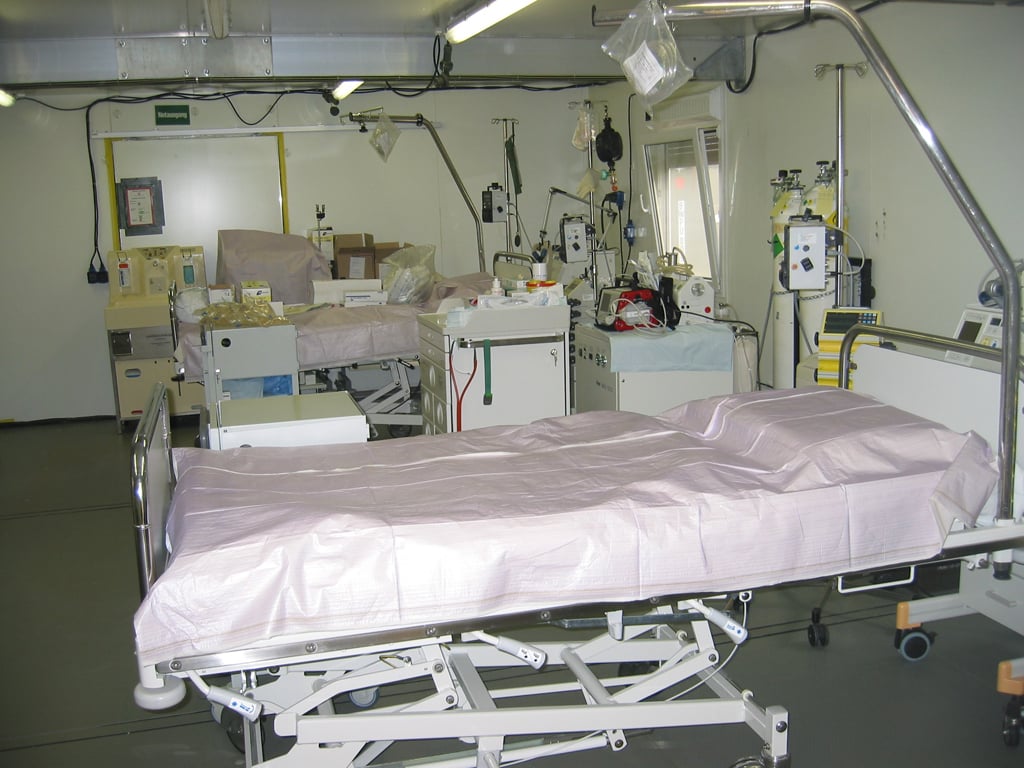
Abb. 2: OP-Container

In den Role II Kunduz und Feyzabad war die primäre Aufgabe die Behandlung alliierter Soldaten und europäischer Polizisten. Sehr häufig durchgeführt wurde auch die Behandlung afghanischer Soldaten und Polizisten nach Kampfhandlungen im Sinne der DCS. Aus Kapazitätsgründen und den Beschränkungen der materiellen und personellen Ressourcen fand die weitere Behandlung dann in Einrichtungen der afghanischen Armee und Polizei statt. Den Löwenanteil stellten hier Patienten mit Schuss- und Explosionsverletzungen. Je nach Jahreszeit und der Intensität der Kämpfe kam es immer wieder zu Zeiträumen in denen unsere Behandlungseinrichtungen ihre Grenzen erreichten, da tagtäglich und auch in der Nacht Verwundete zu versorgen waren.
Abb. 3: A. Abdominelle Schussverletzung afgh. Patient, B. OP-Situs, Durchschuss der Bauchdecke quer, C. Bauchdecke postoperativ
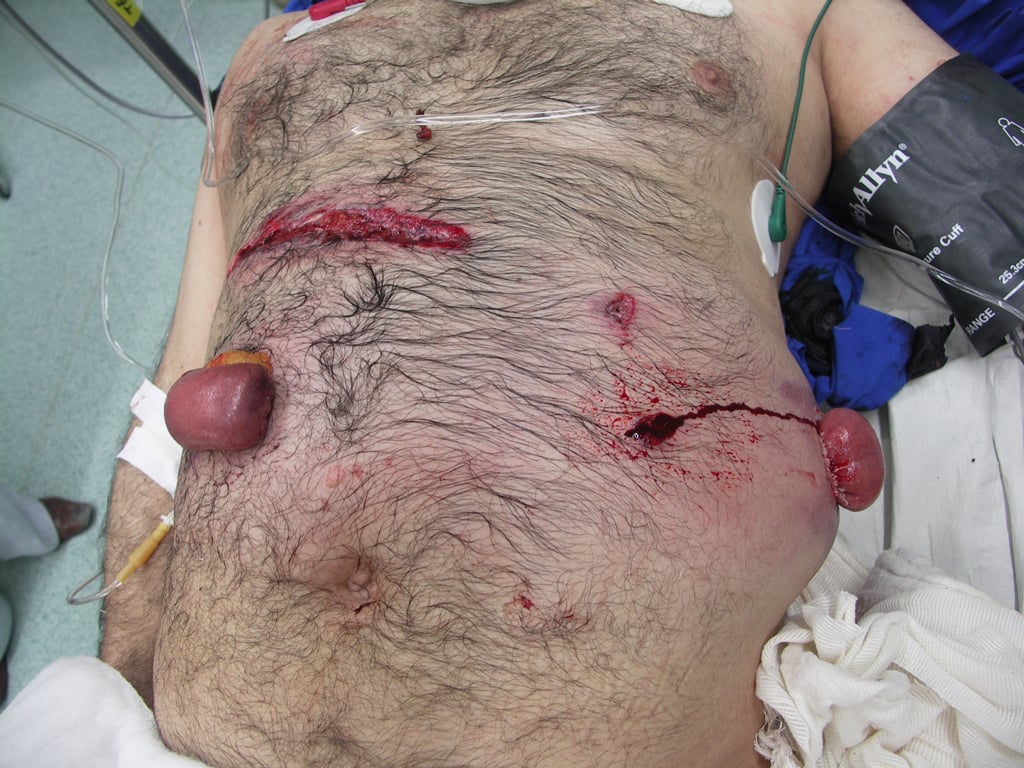
A
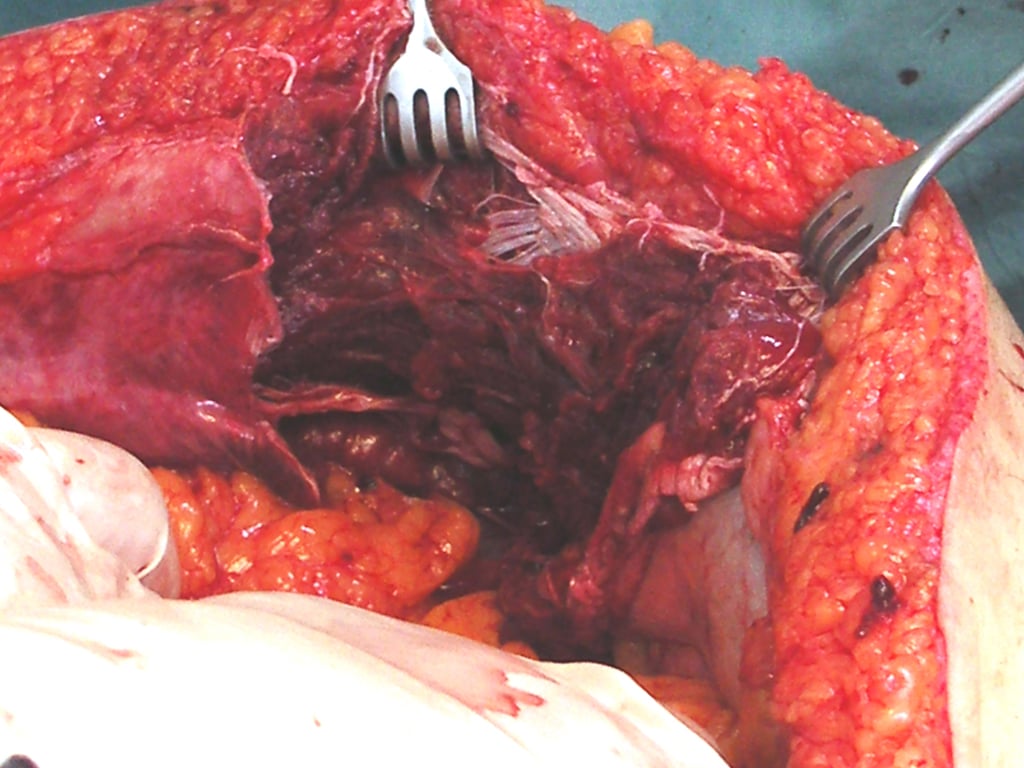
B
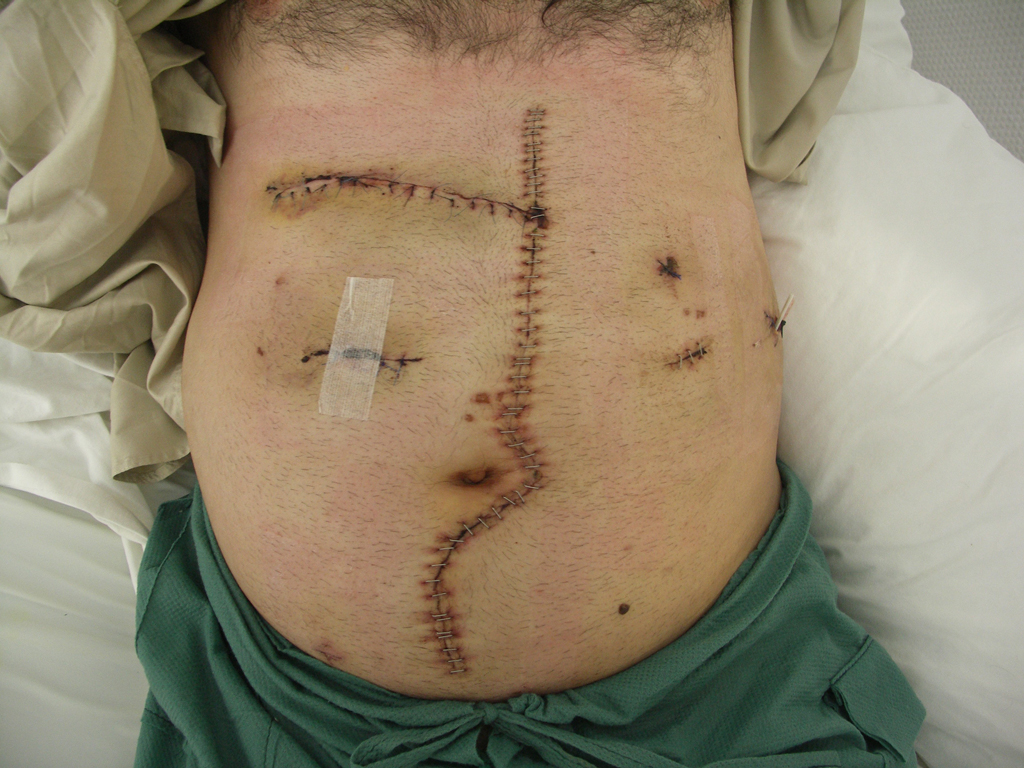
C
Die deutschen Sanitätskräfte können im Rahmen freier Kapazitäten im Auslandseinsatz auch zivile afghanische Patienten in Zusammenarbeit mit den lokalen medizinischen Einrichtungen versorgen. Der Schwerpunkt liegt hier in der Verbrennungsmedizin und im traumatologisch-orthopädischen Sektor. Die häufigsten Krankheitsbilder sind dabei Verbrennungen, Frakturen sowie Knochen- und Weichteilinfekte. Über 30 % unserer Patienten waren Kinder; bei den Verbrennungen lag ihr Anteil über 40 %. Unsere kleinsten Patienten im OP waren unter einem Jahr alt.
Abb. 4: A. Verbrennung dritten Grades beider Füße bei sechs Monate altem Säugling, über 24 h alt, B. nach der ersten OP (Debridement, Escharotomie), C. nach mehreren Revisionen; alle Zehen bei Nekrose amputiert; endgültige Meshgraftdeckung beider Füße
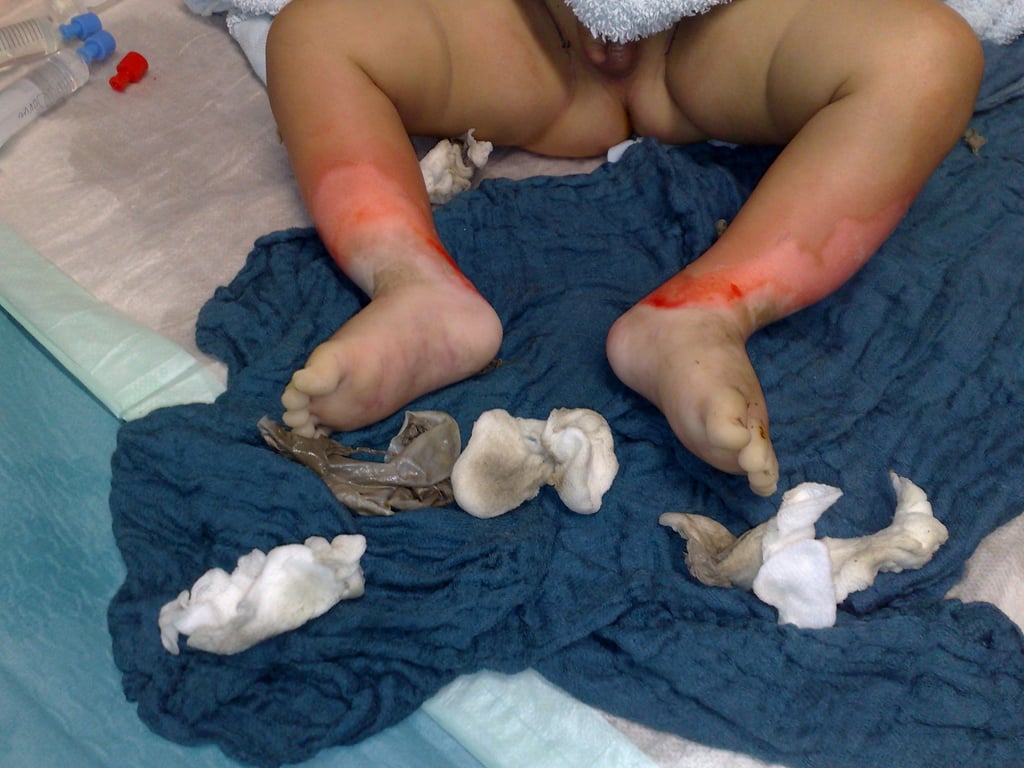
A
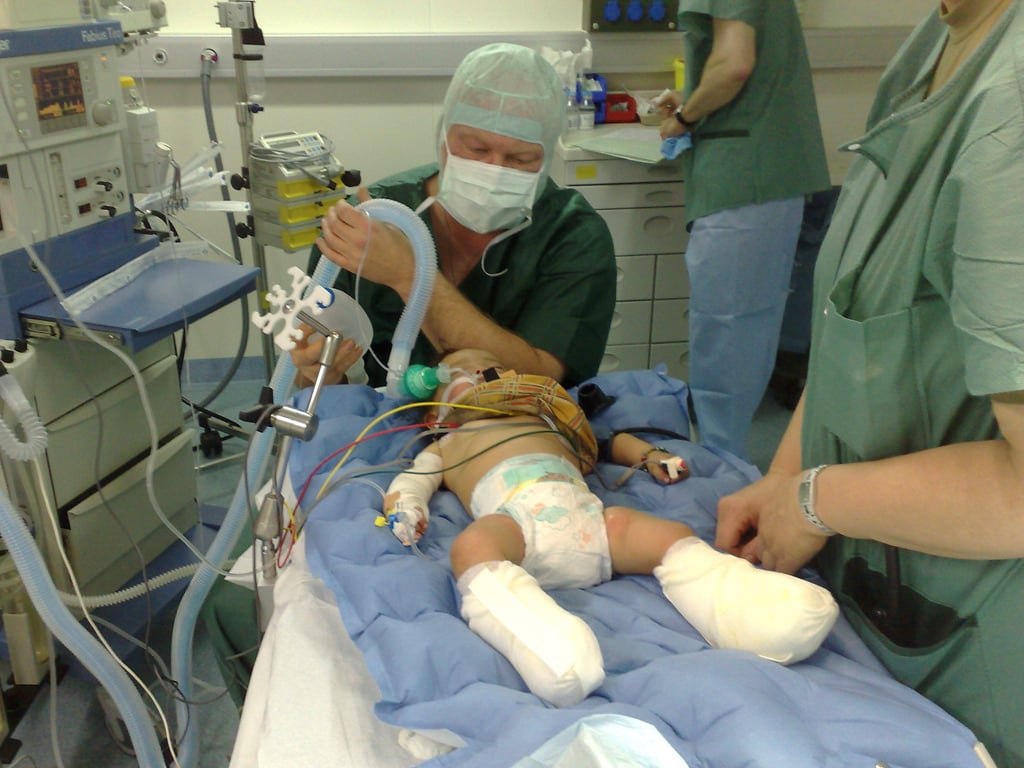
B
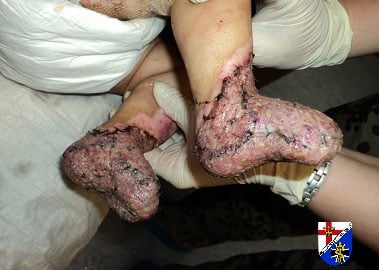
C
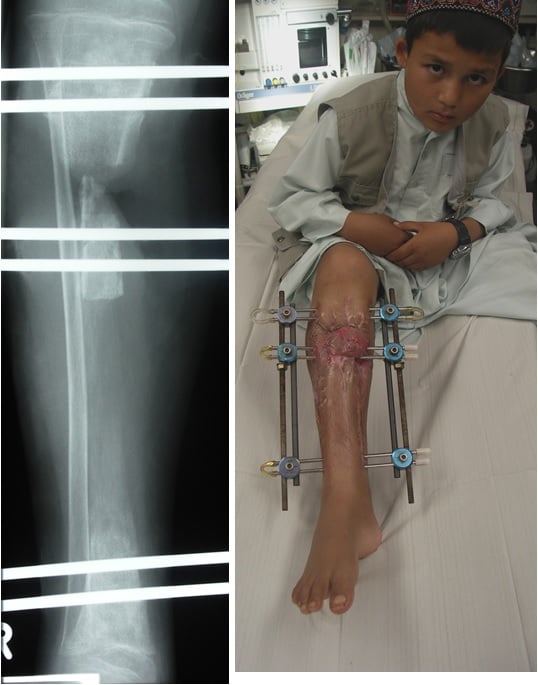
Bei der Behandlung afghanischen Patienten fiel ein hoher Grad der Wundkontamination mit multiresistenten Keimen auf. Als nicht erwarteter Vorteil der Arbeit im Einsatz erwies sich die Tatsache, dass die Übergabe der deutschen Teams langfristig geplant wurde und somit auch komplizierte Heilungsverläufe über Monate professionell ohne Unterbrechung begleitet und behandelt werden konnten. So führten allein die Klinik für Unfallchirurgie und Orthopädie des Bundeswehrzentralkrankenhauses in Koblenz bei afghanischen Patienten im Einsatz acht Segmenttransporte mit „custom made” Fixateuren durch. Die längste Transportstrecke betrug 25 cm. Alle Transporte wurden mit knöcherner Durchbauung abgeschlossen, in keinem Falle musste eine Amputation durchgeführt werden.
Abb. 5: Tibiaosteitis bei einem 7-jährigen afgh. Jungen: Ausgangslage nach mehrfachen Voroperationen; Vorstellung zur Amputation!
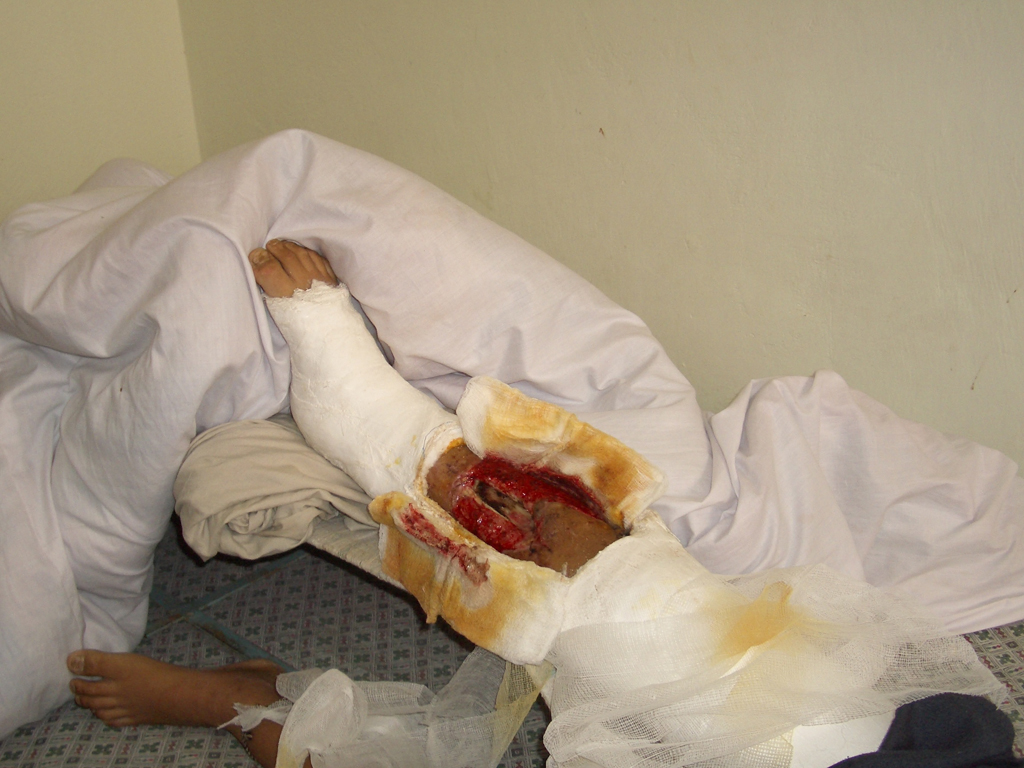
Abb. 6: Tibiaosteitis bei einem 7-jährigen afgh. Jungen: li. sechs Monate nach Resektion und Transportbeginn mit custom made fixateur, re. Transportfixateur; Defekt prox. Tibia mit Gastrocnemiuslappen gedeckt
Auf dem Gebiet der Behandlung frischer Verbrennungen bei Kindern und der Narbenchirurgie konnten unter einfachsten Bedingungen beeindruckende Ergebnisse erzielt werden. Trotz obligater Besiedlung mit multiresistenten Keimen, die zur Durchführung stringenter Hygienemaßnahmen zwangen, wurden alle Patienten mit Verbrennungen bis 30 % KOF erfolgreich im Lande ausbehandelt.
Auf Grund der zunehmend instabilen Sicherheitslage mussten ambitionierte zivil- militärische Projekte der Zusammenarbeit (Ausbildung einheimischer Ärzte und Schwestern, gemeinsame Sprechstunden und Visiten und weitere Projekte) eingestellt werden. In den letzten Jahren konnten sämtliche Operationen nur noch ambulant erfolgen. Diese Tatsache stellte uns bspw. bei höhergradigen Verbrennungen oder Frakturen großer Röhrenknochen medizinisch und organisatorisch vor Probleme, die in dieser Dimension in Europa unbekannt ist. Eine sehr erfreuliche und überraschende Erfahrung war die hervorragende Zusammenarbeit mit NGOs (non-governmental organization) wie z. B. Kinderberg e. v. Diese fast ausnahmslos aus einheimischen Personal bestehenden nichtstaatlichen Organisationen arbeiteten zuverlässig und professionell mit uns zusammen und stellten unter anderem die postoperativen stationären Aufenthalte einheimischer Patienten sicher.
Eine Besonderheit der Auslandseinsätze ist die sehr intensive internationale Zusammenarbeit. Es stellte anfangs schon eine Herausforderung dar, als Clinical Director täglich drei Besprechungen inklusive Indikationssprechstunde in englischer Sprache zu leiten und dabei vor über 40 Teammitgliedern auch Einzelheiten wie der Beschaffung spezieller medizinischer Produkte zu diskutieren. Dabei kommen auch auf den ersten Blick vollkommen unchirurgisch wirkende Probleme durch OP-Pflege und den Mechaniker zur Sprache. Vom Luftfilter des Gebäudes bis hin zur Wasserhebepumpe des Sterilisationscontainers reichen die Probleme, mit denen man konfrontiert wurde und die es zu lösen galt. 2013 arbeiteten wir in Kunduz mit einem kompletten niederländischen OP-Team und einem FST der US Navy zusammen. Nach dem ersten „Beschnuppern” im OP (Mal sehen, was er so kann!) wuchsen wir zu einer funktionieren Einheit zusammen. In einer Mascal-Situation (Massenanfall von Verletzten) mit drei Schwerverletzten funktionierte die Zusammenarbeit mit gemischten internationalen Teams so, als ob wir nie anders gearbeitet hätten. Grundlage dafür ist neben dem Willen und dem Spaß an der Teamarbeit sicherlich die gemeinsame Sprache der Einsatzmedizin ATLS gewesen.
Abb. 7: Visiten im Krankenhaus Kunduz 2007

Das Zusammengehörigkeitsgefühl blieb auch nach dem Einsatz erhalten. Unser privat organisiertes „Einsatznachbereitungsseminar” fand am Strand von DenHaag mit allen(!) Holländern (inkl. Anästhesisten) und dem Chef des US FST, immerhin Chirurg an der Havard Medical School aus Boston samt unseren Familien statt. Ein Erlebnis, welches ohne die Einsatzchirurgie nicht vorstellbar gewesen wäre.
Zusammenfassend bleibt die Erkenntnis: Einsatzmedizin, zum Teil unter Extrembedingungen, braucht Kreativität, Improvisation, Geduld und Erfahrung.
Verständnis für die Patienten wie für die interessante und ungewohnte Kultur und die lokalen Gegebenheiten sind dabei zwingend notwendig.
Man muss die medizinischen Grenzen kennen und respektieren.
Dann macht es Spaß und wird vielleicht zur Leidenschaft.
Hentsch S. / Bieler D. / Franke A. / Kollig E. Vom Feldlazarett bis zur Damage Control Surgery: Einsatzmedizin unter Extrembedingungen. Passion Chirurgie. 2015 Februar, 5(02): Artikel 02_04.
Autoren des Artikels
PD Dr. med. Axel Franke
Klinik für Orthopädie, Unfall- und Wiederherstellungschirurgie/Handchirurgie/VerbrennungsmedizinBwZK KoblenzKlinik für Orthopädie, Unfall- und Wiederherstellungschirurgie/Handchirurgie/VerbrennungsmedizinRübenacher Strasse 17056072KoblenzDr. med. Dan Bieler
BwZK KoblenzKlinik für Orthopädie, Unfall- und Wiederherstellungschirurgie/Handchirurgie/VerbrennungsmedizinRübenacher Strasse 17056072KoblenzPD Dr. med. Erwin Kollig
Klinik für Orthopädie, Unfall- und Wiederherstellungschirurgie/Handchirurgie/VerbrennungsmedizinBundeswehrzentralkrankenhaus KoblenzRübenacher Strasse 17056072KoblenzDr. med. Sebastian Hentsch
Stellv. Direktor und Ltd. Oberarzt der Klinik für Orthopädie, Unfall- und Wiederherstellungschirurgie/Handchirurgie/VerbrennungsmedizinBwZK KoblenzFA f. Chirurgie, Unfallchirurgie und Orthopädie/Spezielle UnfallchirurgieRübenacher Strasse 17056072Koblenz kontaktierenWeitere aktuelle Artikel
01.09.2024 Einsatz- und Katastrophenmedizin
Chirurgische Herausforderungen bei der Landes- und Bündnisverteidigung
Chirurgie bei der Landes- und Bündnisverteidigung (LV/BV) – wer hätte gedacht, dass wir uns als Chirurgen nun so intensiv mit diesem Thema auseinandersetzen müssen? Aber nachdem die Krim 2014 von Russland annektiert wurde, 2015 dann die Besetzung einiger Ostgebiete der Ukraine von Russland erfolgte und im April 2022 die Ukraine von Russland in einem klassischen konventionellen Krieg überfallen wurde, musste uns allen spätestens zu diesem Zeitpunkt klar werden, dass sich die Europäische Sicherheitslage und auch die Sicherheitsordnung dramatisch verändert hatten.
01.02.2023 Einsatz- und Katastrophenmedizin
Aus der Nische für Spezialisten zur realen Bedrohung – penetrierendes Trauma und Kriegsverletzungen
Noch vor zehn Jahren waren Operationskurse zu lebensbedrohlichen, penetrierenden Stamm- und Extremitäten-Verletzungen eine Nische für interessierte Chirurginnen und Chirurgen aus großen Traumazentren, mit militärischem Hintergrund und vor einem humanitären Einsatz in Krisengebieten. Mit der Zunahme terroristischer Anschläge in Zentraleuropa bekam das Thema spätestens nach dem verheerenden Anschlag 2015 auf das Bataclan-Veranstaltungszentrum in Paris auch in Deutschland eine hohe Priorität.
01.02.2023 BDC|News
Editorial: Chirurgische Versorgung in Kriegszeiten
Trotz aller kritischen Betrachtung der aktuellen Gesundheitssysteme ist der langfristige Fortschritt in der Chirurgie weiterhin äußerst positiv zu beurteilen. Trotz alternder Bevölkerung steigen Überlebensraten und Lebensqualität nach Unfällen und bei tumor- und kardiovaskulären Erkrankungen beständig. Moderne interdisziplinäre, multimodale Therapieansätze sind sicherlich einer der Gründe, aber auch die Fortschritte in der chirurgisch-operativen Technik sind dabei keinesfalls zu vernachlässigen. Mit schnell weiterschreitender Spezialisierung innerhalb der Chirurgie, dem breiten Einzug minimalinvasiver OP-Techniken und hochelektiv vorbereiteten chirurgischen Eingriffen, ist für nahezu jedes Krankheitsbild individualisiert ein optimales Therapiekonzept verfügbar.
01.02.2023 Einsatz- und Katastrophenmedizin
Einsatzchirurgie im Wandel
Schon immer wurden Chirurgen durch ihren Militärdienst geprägt und in ihrem chirurgischen Handeln beeinflusst. Im antiken Schrifttum wird über die Erfahrungen von Ärzten auf dem Schlachtfeld berichtet, wenngleich es um das Überleben verwundeter Krieger nicht gut bestellt war, da deren Versorgung erst am Ende einer Schlacht stattfinden konnte. Dies änderte sich auch im Mittelalter nicht wesentlich, wenn Wundärzte und Baader sich des Schicksals der Verwundeten annahmen.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.






















