01.04.2019 Gefäßchirurgie
Shunt zu – was nun? Kein Shunt hält ewig!

Erfahrungs- und Statusbericht über die Wichtigkeit des Themas Dialyseshunt
Nur mit einem gut laufenden Dialysezugang (Dialyseshunt) ist eine effektive Hämodialysebehandlung möglich. Wenn dieser Dialyseanschluss thrombosiert, entzündet oder aus irgendeinem Grund nicht mehr punktierbar ist, muss dringend Abhilfe geschaffen werden. Manchmal ist eine Operation unabdingbar, um wieder an „das fließende Blut“ zu gelangen. Ich möchte hier meine Erfahrungen wiedergeben, die ich im Laufe meiner Dialysezeit mit dem Dialysezugang gemacht habe.
Meine Lebensader
Mein erster Griff am Morgen, noch bevor ich die Augen öffne und den Wecker mit meiner Faust zur Aufgabe zwinge, noch bevor ich mich noch einmal oder zweimal im Bett drehe, gilt meiner Lebensader. Normalerweise merke ich im Schlaf, dass mein Kunststoffshunt seine Aufgaben ordentlich macht, nämlich das Blut von einer tief liegende Oberarmarterie in den punktierbaren Goretex-Loop und dann in die Vene zurück ins Venensystem zu transportieren. Meine Lebensader, ein extra-anatomisches System, das der Organismus von Natur aus nicht kennt, aber der Shuntchirurg zum sog. „Dialyseshunt“ angelegt hat. Manchmal leitet das Kopfkissen das Surren meines Dialyseshunts weiter, sodass ich weiß, „es ist alles in Ordnung“.
Seit über 37 Jahren habe ich als Punktionsgefäße Kunststoffprothesen. Davor Scribner-Shunts und A/V Fisteln als Dialysezugangslösungen, die kläglich nach kurzer Zeit ihren Dienst versagt hatten und mir in der Vergangenheit die Chance nahmen, eine gutlaufende A/V-Fistel aus eigenen Gefäßsubstrat installiert zu bekommen.
Durch die vielen Operationen sehen meine Unterarme aus wie misslungene 3D-Tattoos. Wenn man genauer hinschaut, sieht man den Verlauf der alten thrombosierten Kunststoffschläuche, die steinhart und knöchern unter der narbigen Haut verlaufen. Ästhetisch sehen meine Arme nicht aus, sie machen mich vielleicht einzigartig und wären steckbrieflich erwähnenswert wie meine DNA.
Mein Puls, das Geräusch wie bei einer fahrenden Dampflok, durchfließt die Prothese, die prall mit Blut gefüllt ist und gut spürbar unter meinem linken Daumen sich auf und ab bewegt. Bei einem gutlaufenden Dialyseshunt hört man ein freies Schwirren, verursacht durch das schnell fließende arterielle Blut durch den Prothesenshunt. Hohe Töne bedeuten eine Verengung im Shuntgefäss.
Mit einem Stethoskop die Lebensader zu erforschen, ihrer Melodie auf ganzer Strecke zu lauschen, ist ein besonderes Hörerlebnis. Professor G. Krönung, (Chefarzt der Shuntchirurgie in der DKD HELIOS Klinik in Wiesbaden) empfiehlt: „Hören Sie öfters Ihre Shuntmelodie!“
Mein Dialysezugang ist meine Lebensader, die Voraussetzung für mein Weiterleben. Für mich lebenslang. Sie ist die Garantie für eine effektive Dialyse, der Giftstoffentfernung aus meinem Organismus, der Wasserentfernung, um täglich aufs Neue bessere Lebensqualität zu erlangen.
Regeln für Dialysepatienten, damit weniger Probleme mit dem Dialyseshunt auftreten
- Hygienische Händereinigung
- Sich mit seinem Shunt befassen (Ansehen, Tasten, Hören)
- Funktionskontrolle durch Abhören des Shuntgeräuschs mit einem Stethoskop
- Auf Warnsignale am Shunt achten (Entzündung, Schwellung Rötung)
- Venöse und arterielle Shuntdrücke am Monitor der Dialysemaschine beobachten und Veränderungen dem Dialysearzt mitteilen
- Shunt- und Punktionshygiene einhalten
- Niedriger Blutdruck und Kreislaufabstürze vermeiden
- Richtige Abdrücktechnik (niemals den Shunt abdrücken, sodass man unter dem Finger das Pulsieren nicht mehr spürt!)
- Keine mechanischen Abdrückhilfen benutzen
- Lange Abdrücken (Dialyseshunt: 15 Min., Prothese: 30 Min.)
- Fehlpunktionen durch Erlernen der Selbstpunktion miniminieren
- Bei jeder Punktion die Shuntpunktionstechnik mit der Krankenschwester besprechen, immer Strickleiter- oder Knopflochtechnik
- Schwere Arbeit mit dem Shuntarm vermeiden
- Immer gut dialysiert zu sein. Kalium sollte nicht über 6 sein
Shuntsprechstunde
Ich halte es für wichtig, bei Problemshunts oder Dialyseshunt-Veränderungen die Shuntsprechstunde aufzusuchen.
Bei plötzlich auftretenden Punktionsproblemen oder Verschiebungen des arteriellen/venösen Druckes in der Shuntvene, bieten shuntchirurgische Zentren als Service eine Shuntsprechstunde an. Die meisten Probleme kann man beheben, wenn nur frühzeitig von einem Spezialisten der Dialysezugang untersucht wird und er sein Urteil abgeben kann. Vor einer Shunt-Neuanlage und Revision ist es unbedingt erforderlich, den Shuntchirurgen aufzusuchen, damit er sich frühzeitig ein Bild von der Gefäßsituation beim Patienten machen kann.
Weitere erforderliche diagnostische Maßnahmen bzw. Untersuchungen könnte der Shuntspezialist in Erwägung ziehen, so z. B.:
- CO2-Angiographie
- Digitale Subtraktionsangiographie
- Ultraschalluntersuchung
Aus meiner persönlichen Erfahrung ist es von größter Bedeutung, ein Vertrauensverhältnis zu seinem Chirurgen aufzubauen, ihm Fragen zu stellen und mit ihm das weitere Vorgehen besprechen.
Fehlt dies oder hat man das Gefühl, man nehme sich keine Zeit oder wird nicht genügend aufgeklärt, hat man immer die Möglichkeit eine zweite Meinung von einem anderen Shuntspezialisten zu holen.
Vorteile einer Shuntsprechstunde:
- Beurteilung der Shuntanlagemöglichkeiten insbesondere nach schon frustranen Shuntanlagen oder deren Ablehnung
- Zur Beurteilung von Shuntaneurysmata
- Zum Ausschluss von Stealsymptomen
- Zur Abklärung von behandlungsbedürftigen Shuntvolumina
- Zur Abklärung von Druckanstiegen im Shunt
- Zur Abklärung von Weichteilschwellungen an der Shuntextremität
- Zur Frage der Dialyseshuntaufhebung bei Patienten nach Nierentransplantation
Der Shuntchirurg wird mit seinem Patienten und dem betreuenden Nephrologen die weitere Vorgehensweise (Shunt-OP) besprechen und gegebenenfalls einleiten.
Der Dialyseshunt „läuft“ nicht mehr
Sonntagmorgen, 26. Oktober 2014, 8:45 Uhr Ingelheim, Schlafzimmer! Ich stehe senkrecht im Bett. Meinen Puls höre ich bis hinter die Ohren. Doch nicht meinen Dialyseshunt. „Mein Shunt ist zu, verdammt, wieso, warum?“ Mir verschlägt es die Sprache. Rufe meine Frau.
Ich fühle nochmal eine andere Stelle meiner Lebensader, kein Puls, kein Rauschen, kein Surren, keine Bewegung, keine Shuntmelodie. Ist mein Stethoskop kaputt? Ich höre nichts. Das Stethoskop fliegt in hohem Bogen auf das Bett.
Meine Frau hört auch kein Geräusch. Und plötzlich fühle ich mich elend und krank.
Ich suche nach Gründen, warum meine Lebensader aufgegeben hat. Was führte dazu, dass mein Dialyseshunt nach der Dialyse gestern Abend oder in der Nacht zugegangen ist?
Gründe für einen Shuntverschluss
Es gibt einige Gründe, warum sich ein Dialyseshunt verschließen kann:
- Engstelle (Stenose) in der Shuntvene
- Blutdruckabfall und Flüssigkeitsmangel
- Gerinnungsproblem
- Zu starkes Abdrücken des Shunts
- Verengung der Anastomose
- Venenentzündung
Was ist zu tun, wenn der Dialyseshunt zu ist?
Nach mehrmaligem Abtasten war mir zweifelsfrei klar, dass mein Kunststoffloop verschlossen war. Zwölf Jahre hat nun mein Kunststoffimplantat gehalten. Das ist weit über dem Durchschnittsalter eines Implantats. Man spricht von drei bis sechs Jahren. Eine sterile Punktion, die Punktionsmethode „Strickleitertechnik“ und immer der gleiche Punkteur können das Überleben eines Kunststoffshunts um ein Vielfaches verlängern.
Von meiner bevorzugten Shuntchirurgin in Wiesbaden finde ich schnell ihre Notfallnummer auf meiner Shunt-Webseite.
Sie hatte Bereitschaftsdienst, und wir vereinbarten, dass ich um die Mittagszeit in der Klinik bin. Nichts mehr Essen und Trinken, da ich eine Vollnarkose erhalten werde, rief sie mir beim Auflegen des Hörers noch zu.
Wie finde ich einen Dialyseshuntarzt meines Vertrauens?
In einem Notfall wird meistens der betreuende Nephrologe vom Patienten kontaktiert, der in der Regel den Patienten zu dem Gefäßchirurgen schickt, mit dem er zusammenarbeitet und gute Erfahrungen gemacht hat. Nicht immer haben die Gefäßchirurgen die nötige Erfahrung einen Shunt zu legen, wenn z. B. die Gefäßverhältnisse beim Patienten sehr schlecht sind, der Shunt zu revidieren ist, oder wenn die Situation kompliziert und unübersichtlich ist. Aus diesem Grund rate ich jedem Mitpatienten von einem speziell ausgebildeten und erfahrenen Shuntchirurgen seinen Shunt operieren zu lassen. Es gibt bei uns in Deutschland zwei Handvoll erfahrene Shuntchirurgen/innen, die nur Dialysezugänge operieren und revidieren.
Es ist relativ einfach, einen anerkannten Shuntchirurgen zu finden, wenn man die einschlägigen Plattformen im Internet kennt. Man kann in Patientenforen Fragen nach Shuntchirurgen stellen; aber auch Verzeichnisse über shuntchirurgische Kliniken sind dort aufgeführt. Eventuell können örtliche Patientenvereine über die nächstbeste shuntchirurgische Gefäßabteilung Auskunft geben. Über den Bundesverband Niere e.V. oder über die Interdisziplinäre Arbeitsgemeinschaft Dialysezugang e.V. (IAD) kann man mich erreichen und ich kann Empfehlungen aus Patientensicht aussprechen.
Für mich bedeutet das, von einem Shuntchirurgen behandelt zu werden, der mir mein Dialyseleben lang durch seine Motivation, Erfahrung, Kreativität, Leidenschaft, Intuition und Geschick zur Seite gestanden hat und mir immer wieder einen Anschluss für die Dialyse installieren konnte. Die Voraussetzungen für eine effiziente und lange Dialysezeit, gute Blutwerte, Allgemeinzustand, bessere Lebensqualität mit weniger Zusatzerkrankungen, sind ein gut laufender Dialyseshunt. Das ist ein gesicherter Grund, dass ich über 46 Jahre mit der Dialyse überleben durfte.
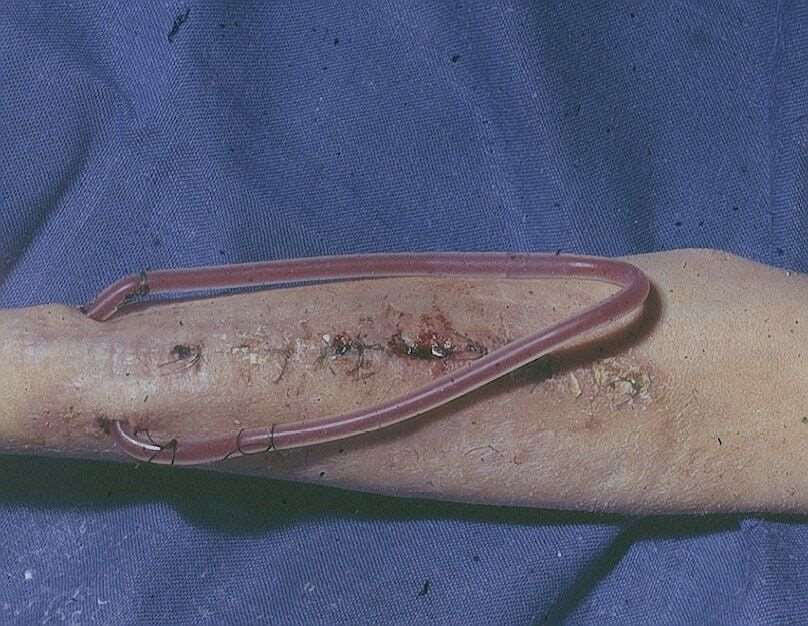
Abb. 1: Scribner Shunt (Thomas Lehn, 1970)

Abb. 2: Mit der AV-Fistel durfte man wieder baden (Thomas Lehn, 1971)
Was nun auf mich zukommt, ist mir nicht neu – ich habe es aber fast vergessen!
Anfang der 1970er wurde bei Kindern unter 14 Jahren ein Scribner Shunt als Zugang erster Wahl gelegt. So hatte ich am Anfang meiner Dialyse einen Scribner Shunt am linken Unterarm, dann rechts und an den beiden Unterschenkeln. Leider hielten die Scribner Shunts nie länger als 12 Wochen. Die Komplikationen am Scribner Shunt waren gefährlich und häufig. Ich hatte nach kurzer Zeit eine Entzündung an den Eintrittsstellen oder eine Thrombose war meistens das Ende dieser Art von Dialysezugang.
Wegen diesen Gefahren am Scribner Shunt wurde mir 1971 erstmals in Heidelberg als Jugendlicher eine AV-oder Cimino-Fistel angelegt, die mit zwei Nadeln punktiert werden konnte.
Natürlich war ich glücklich, mich seit langer Zeit wieder mit Armen und Beinen in die Badewanne legen zu dürfen und Gehstrecken laufen zu können ohne Schmerzen und Angst zu haben, dass sich der Scribner Shunt am Bein entzündet. Der Nachteil waren die Schmerzen; denn von nun an wurde ich ja mit zwei Nadeln punktiert.
Da meine Gefäße nicht sehr gut ausgebildet waren, kam es öfter vor, dass drei bis fünf Mal punktiert wurde. (Single Needle Punction gab es leider noch nicht). Schon in dieser Zeit stand meine Mutter immer bereit, das Auto aufgetankt und mein Köfferchen war immer gepackt, um mich nach Heidelberg fahren zu können, wenn der Shunt zu war. Der machte nicht nur werktags Probleme, in der Nacht, an Ostern oder Silvester. Mein Shunt suchte sich meistens Feiertage oder Wochenenden aus, um aufzugeben.
1979 war mein natürliches Substrat an Blutgefäßen für eine erneute Operation einer A/V Fistel verbraucht. Die Möglichkeit und Technik aus Kunststoffmaterial einen Prothesenshunt zu installieren, hatte 1976 Prof. Dr. W. D. Brittinger aus Neckargemünd erstmals in Deutschland eingeführt. In unregelmäßigen Abständen war ich Stammpatient bei ihm. Prof. Dr. Brittinger und seinem damaligen Team (den Oberärzten Dr. Röder, Herr Metzler, Dr. Twittenhoff, Dr. Mündlein). Sie fanden immer wieder eine Möglichkeit, meine Lebensader zu erneuern.
Mit dem Kunststoff-Loop an meinem rechten Oberarm wurde mir in Neckargemünd eine Lebensader konstruiert, die mir bis zum heutigen Tag keine Probleme gemacht hat.
Die Shunt-OP-Geschichte wiederholt sich
Jetzt war es so weit! Mein Dialyseshunt ist zu! Schnelles Handeln ist angesagt. Ein frischer Verschluss kann der Shuntchirurg leichter bzw. zügiger öffnen, als wenn der Patient zu lange wartet, um in die Klinik zu kommen. Nachdem ich mit meiner Shuntärztin telefoniert hatte, machte ich mich mit meiner Frau auf den Weg in die DKD HELIOS Klinik nach Wiesbaden, wo ich schon erwartet wurde.
Dialysepatienten sind Hochrisikopatienten, daher startet meistens ein erprobtes und durchorganisiertes Aufnahmemanagement, bevor der Patient auf dem Operationstisch zum Liegen kommt.
Nachdem die Formalitäten abgearbeitet waren, wurde mir ein OP-Hemdchen und OP-Haube von einer Schwester gebracht, die ich anziehen sollte. Die Uhr und meinen Ehering musste ich ausziehen und wurden im Stationssafe deponiert.
Im Operationsraum
Im OP-Vorraum angekommen, wurde ich schon vom Anästhesisten erwartet. Die Einleitung der Vollnarkose, die ich ausdrücklich wünschte, stand bevor. Nachdem die Elektroden des EKG-Geräts an die Stellen meines Oberbauchs beklebt waren, wurde ein Blutdruckgerät am linken Unterschenkel angebracht, dass meinen Blutdruck während der OP automatisch überwachte. Ebenso wurde ein Messpunkt an meiner Fingerkuppe für die Kontrolle der Sauerstoffsättigung benötigt. Eine Verweilkanüle für das Narkosemittel und für Medikamente, die eventuell während des Eingriffs erforderlich werden, wurde treffsicher vom Anästhesisten gelegt. Wenige Sekunden später schlief ich ein. Im Operationssaal wurde ich bequem auf dem OP Tisch gelagert.
Ich war im Tiefschlaf, als Frau Dr. Frizen und Herr Professor Krönung die Operation begannen.
Nach zweieinhalb Stunden war die Operation beendet. Nachdem die Hautnaht und nochmals der Shuntfluss vom Operateur geprüft wurden, verpackte man meinen Arm sicher mit Kompressen und Mullbinden. Ein mit blauem Filzstift gemaltes Kreuz soll sagen, dass man hier an dieser Stelle besonders gut das Shuntgeräusch hören kann. Dann entließ man mich aus dem Operationsraum in den Aufwachraum. Unter der behutsamen Aufsicht des OP-Pflegers wachte ich ein paar Minuten später auf. Mein erster Griff zu meiner Lebensader gab mir wieder die Gewissheit, dass sie wieder läuft. Ein wunderschönes Gefühl.
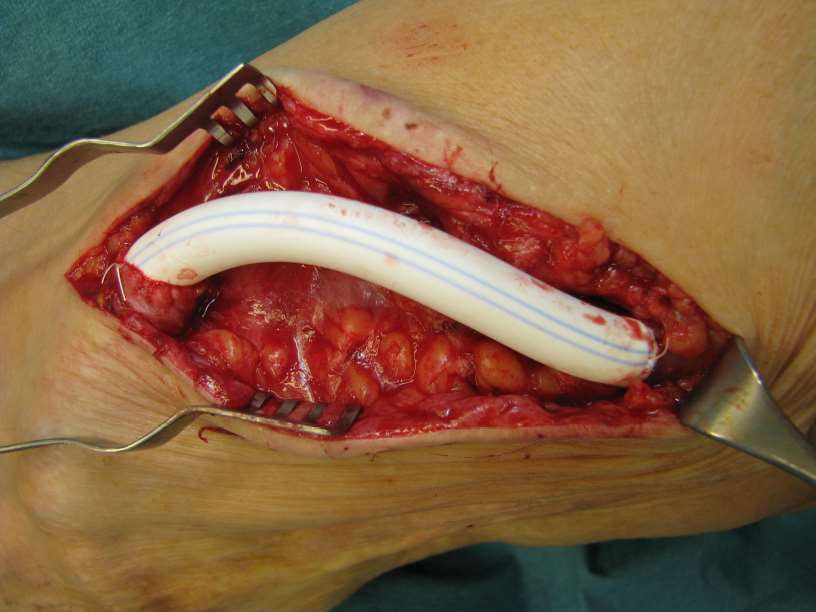
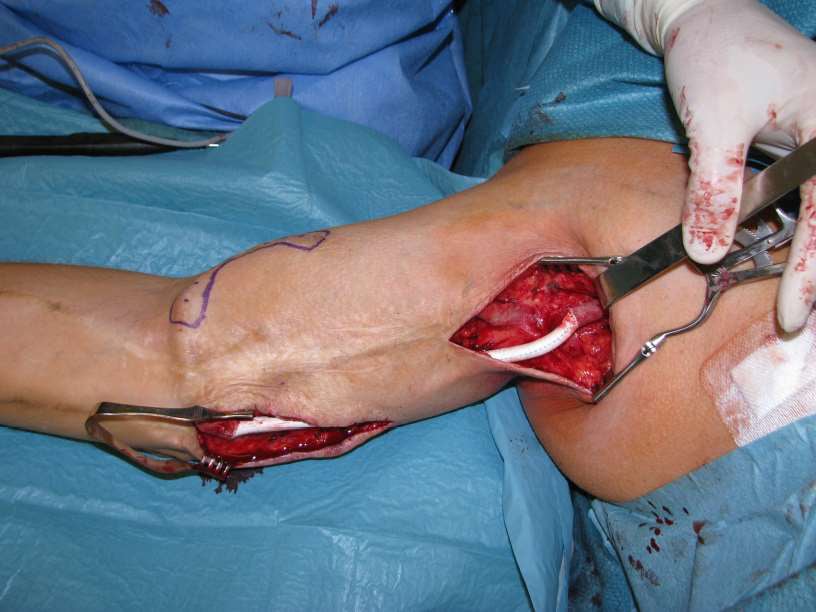
Abb. 3+4: Shunt-OP (Prof. Dr. Krönung, Wiesbaden)
Nach der Operation
Nachdem ich wieder auf meinem Zimmer auf der nephrologischen Station war, wurde von Frau Dr. Frizen noch einmal der operierte Shunt auf Shuntfunktion und Nachblutung untersucht. Am Abend konnte ich etwas essen und am nächsten Tag war die Dialyse angesagt. Schmerzen hatte ich so gut wie keine, sodass ich keine Schmerzmittel benötigte.
Am späten Abend kam Professor Krönung an mein Bett, um mit mir die OP zu besprechen. Gleichzeitig machte er sich ein Bild vom Shunt, hörte mit dem Stethoskop. Seine Gestik bescheinigte mir, dass er zufrieden war. Kurz erläuterte er, was bei mir operiert wurde: Er entfernte eine hochgradige Stenose, machte denn Shunt wieder durchgängig und ersetzte das venöse verbrauchte Prothesenmaterial durch neuen Kunststoff (PTFE). Er empfahl mir baldmöglichst eine CO2-Angiographie machen zu lassen, damit er den Shuntverlauf im oberen Abschnitt, unter dem Schlüsselbein zu sehen bekommt. Er vermutete da eine Engstelle im Verlauf.
Nach zwei Tagen ohne Komplikation wurde ich aus der Klinik entlassen.
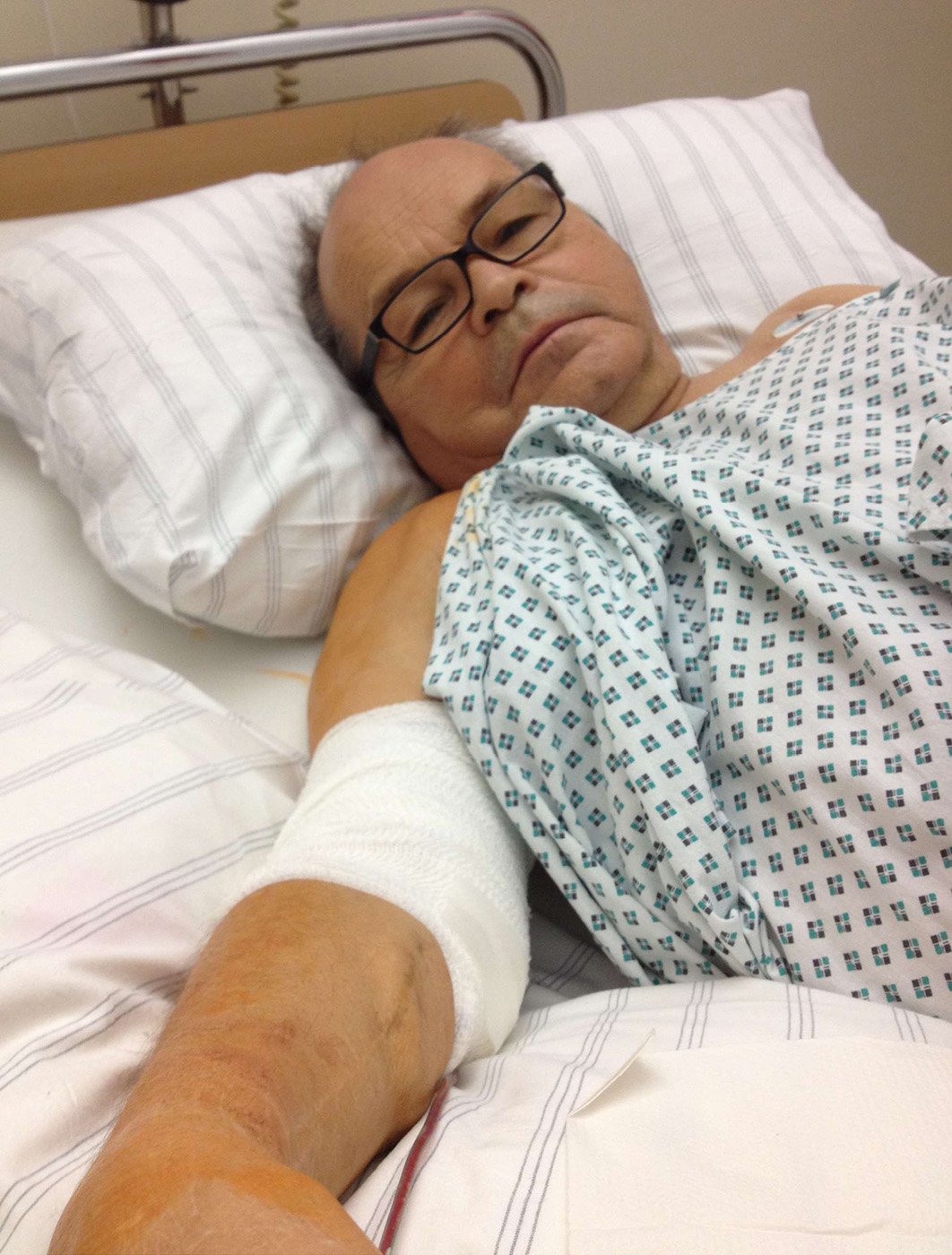
Abb. 5: nach der OP (Thomas Lehn)
Kein Shunt hält ewig
Es ist selten, dass ein Gefäßanschluss über Jahrzehnte hält. Ich kenne Leute, die 40 Jahre und länger die erste A/V Fistel haben. Das sind zwar Trümmershunts, übersäht mit Aneurysmen, aber sie laufen und laufen. Man operiert sie nur dann, wenn sie Probleme machen.
Als Dialysepatient muss man immer damit rechnen, dass irgendwann Probleme an der Lebensader auftreten können. Bei Einem geht das schnell, beim Anderen dauert es Jahrzehnte. Die meisten Probleme an der Lebensader kündigen sich an. Shuntverschlüsse treten meistens nach der Dialyse auf, wenn der Blutdruck niedrig ist und sich zudem eine Enge in der Shuntvene befindet. Mit Gewissheit hat man den Anstieg des Venendrucks versäumt. Das war früher bei mir immer der Fall gewesen.
Ein akuter Shuntverschluss bedeutet für den Dialysepatienten immer einen Eingriff unter besonderen Bedingungen. Die meisten Dialysepatienten sind Risikopatienten und ein Shuntverschluss- oder problem bedeutet zunächst: Lebensgefahr, weil ohne Zugang keine Dialysebehandlung möglich ist.
Als Patient ist man mitverantwortlich für seine Lebensader, denn sein Kapital ist das Gefäßsystem, mit dem alle Beteiligten sorgsam und verantwortungsbewusst umzugehen zu haben. Heute weiß ich, wie wichtig es ist, von einem kompetenten Shuntspezialisten versorgt zu werden.
In Deutschland fehlen junge gut ausgebildete Dialyseshuntchirurgen
Es gibt in Deutschland zu wenig gute chirurgische Shuntzentren. Die erfahrenen Shuntchirurgen sind in dem Alter, in dem der wohlverdiente Ruhestand immer näher kommt und scheinbar kann man junge Gefäßchirurgen nur selten für die Shuntchirurgie begeistern. Es gibt Ausnahmen, bei denen man sich frühzeitig um die Nachfolge gekümmert hat.
Häufig wird das Blutgefäßsubstrat durch Anfängerfehler, Unwissenheit oder durch leichtsinnige und unüberlegte chirurgische Maßnahmen unwiderruflich zerstört. Danach ist meistens nur noch ein Prothesenshunt als weniger gute Shuntlösung möglich.
Dazu kommt, dass sich das Patientenklientel seit einigen Jahren verändert und man erwartet, dass die Anforderungen an qualifizierte Shuntchirurgen in Zukunft noch weiter steigen werden. Zum einen rechnet man mit einer steigenden Anzahl von Dialysepatienten, zum anderen liegt das Durchschnittsalter der Patienten über 70 Jahre, die auf die Dialyse angewiesen sind und bereits Begleiterkrankungen wie Diabetes und arterielle Gefäßprobleme haben. Nicht nur ein hohes Aufkommen an Neuanlagen, sondern auch Revisionseingriffe erfordern besondere Erfahrungen des Operateurs. Zitat von Prof. Dr. med. W. D. Brittinger, Pionier der Shuntchirurgie: „Der Dialysepatient ist in der Shuntchirurgie die Hauptperson, der Umgang mit ihm erfordert vom Chirurgen Demut – und nicht den Drang zur Selbstdarstellung!“
Mein Kunststoff-Shunt läuft nach der Operation wieder, und ich hoffe, dass ich noch lange über meine neue Lebensader dialysieren kann. Nur ein gutlaufender Shunt macht eine effektive Dialyse und dadurch Lebensqualität.
IAD – Interdisziplinäre Arbeitsgemeinschaft DialysezugangDie IAD ist eine Plattform zum interdisziplinären Meinungsaustausch, zur Weiterbildung und zur Zusammenarbeit aller Beteiligten. In der IAD sind Fachvertreter aus verschiedenen Fachdisziplinen aktiv, darunter Shuntchirurgen, Nephrologen, Radiologen, Fachdialysepersonal und natürlich auch Patienten. Die IAD findet immer mehr Gehör in den nahestehenden und fachspezifischen Fachgesellschaften und Organisationen. Werbung für die Shuntchirurgie, als innovative und eigenständige Chirurgie zum Wohl des Dialysepatienten soll Begeisterung und Neugier bei den jungen Gefäßchirurgen schüren. Leidenschaft, Geschick, Ausdauer und Demut vor dem Substrat sind Voraussetzungen, die junge Gefäßchirurgen mitbringen sollten. Shuntoperationen müssen solange assistiert werden, bis junge Operateure über ausreichende Erfahrung verfügen und alle gefäßchirurgischen Techniken einwandfrei beherrschen. Weiterbildungsveranstaltungen wie Symposien und Tagungen für Dialyseshuntchirurgie – wie beispielsweise die Shunttagung der IAD in Weimar oder Veranstaltungen von Dr. Matoussevitch in Köln oder von Dr. Meyer in Duisburg – sind Bestandteile für die Weiterbildung und ermöglichen Einblicke für angehende Shuntchirurgen in die interdisziplinäre Shuntchirurgie. Darüber hinaus werden Workshops angeboten. Nur eine zertifizierte, interdisziplinäre Shuntchirurgie kann auf Dauer die geforderten Qualitätsrichtlinien erfüllen und somit dem Dialysepatienten und seiner Lebensader in Zukunft gerecht werden. |
Lehn T: Shunt zu – was nun? Kein Shunt hält ewig! Passion Chirurgie. 2019 April, 9(04): Artikel 03_03.
Autor des Artikels
Thomas Lehn
Patient, Hämodialyse seit 1970VorstandsmitgliedInterdisziplinäre Arbeitsgemeinschaft kontaktierenWeitere aktuelle Artikel
23.03.2017 Gefäßchirurgie
Neues Screening der Bauchschlagader
Operieren oder abwarten – wozu Chirurgen raten. Männer über 65 Jahre können demnächst an einer kostenlosen Ultraschall-Untersuchung zur Früherkennung eines Aneurysmas der Bauchschlagader teilnehmen. Etwa zwei von 1.000 Männern wird danach zu einer Operation geraten, die einem lebensbedrohlichen Riss der Hauptschlagader zuvorkommen soll. In anderen Fällen kann abgewartet werden, ob der Durchmesser der Aorta weiter zunimmt.
12.10.2016 Akademie aktuell
Akademie aktuell: Facharztseminar Gefäßchirurgie
BDC und DGG haben zusammen ein Programm aufgestellt, das Teilnehmern den aktuellen Wissensstand in der gesamten Gefäßchirurgie in nur einer Woche komprimiert anbietet. Alle Vorträge sind auf dem neuesten Stand und ideal, um sich zum Beispiel auf die Facharztprüfung vorzubereiten oder um sich ein „Refreshing“ zu leisten.
01.06.2016 Allgemeinchirurgie
Die Kluft überwinden – sektorenübergreifende und interdisziplinäre Versorgung chronischer Wunden
„Die erfolgreichen Behandlung von Patienten mit chronischen Wunden sowie
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.