01.11.2017 Safety Clip
Safety Clip: Patient Blood Management
Ein Behandlungskonzept optimal geeignet zur Unterstützung chirurgischer Patienten
Zwischen 10 und 50 Prozent aller chirurgischen Patienten leiden zum Zeitpunkt des operativen Eingriffs an einer Blutarmut [1]. Nach Definition der Weltgesundheitsorganisation (WHO) werden Frauen mit einem Hämoglobin-Wert (Hb) unter 12 g/dl und Männer mit einem Hb-Wert unter 13 g/dl als anämisch bezeichnet. Erfolgt keine Korrektur, werden diese Patienten unnötigen Risiken ausgesetzt, da eine präoperative Anämie nicht nur die Wahrscheinlichkeit postoperativer Komplikationen, die Morbidität sowie die Sterblichkeit erhöhen kann, sondern auch einen unabhängigen Risikofaktor für den perioperativen Bedarf einer Fremdbluttransfusion darstellt. Natürlich ist die Fremdbluttransfusion in bestimmten Situationen, etwa bei polytraumatisierten Patienten oder nichtvermeidbaren intraoperativen Blutverlusten, eine lebensrettende Therapiemaßnahme. Mit Blick auf aktuelle Erkenntnisse sollten allogene Erythrozytenkonzentrate (EK) jedoch nur dann zur Korrektur niedriger Hb-Werte appliziert werden, wenn Alternativtherapien keine Option darstellen. Letztendlich ist jede Bluttransfusion auch eine „Transplantation des flüssigen Organs Blut“, im Rahmen derer dem Patienten fremde lebende Zellen zugeführt werden, was zu einer Aktivierung und Belastung des Immunsystems führt. Die dadurch möglicherweise ausgelöste Immunmodulation könnte mit einer erhöhten nosokomialen Infektionsrate assoziiert sein. Generell sind Fremdbluttransfusionen, wie jedes andere Medikament auch, mit potenziellen Risiken und Nebenwirkungen behaftet [2].
 Zusätzlich berichten retrospektive Studien von einem möglichen Zusammenhang zwischen einer höheren Anzahl an Bluttransfusionen und einer erhöhten Morbidität. Anhand einzelner Studien könnte selbst die Transfusion einer einzelnen Blutkonserve die Wahrscheinlichkeit eines Herz- und/oder ischämischen Schlaganfalles erhöhen und mit einem längeren Krankenhausaufenthalt im Zusammenhang stehen [3]. Um die Wahrscheinlichkeit, Patienten diesen Risiken aussetzen zu müssen, zu minimieren, sollten, wenn immer adäquat, alternative Maßnahmen zur Optimierung der Hb-Werte sowie zur Minimierung weiterer Blutverluste bevorzugt und ein „One-size-fits-all“-Therapieansatz mittels EK-Transfusion vermieden werden.
Zusätzlich berichten retrospektive Studien von einem möglichen Zusammenhang zwischen einer höheren Anzahl an Bluttransfusionen und einer erhöhten Morbidität. Anhand einzelner Studien könnte selbst die Transfusion einer einzelnen Blutkonserve die Wahrscheinlichkeit eines Herz- und/oder ischämischen Schlaganfalles erhöhen und mit einem längeren Krankenhausaufenthalt im Zusammenhang stehen [3]. Um die Wahrscheinlichkeit, Patienten diesen Risiken aussetzen zu müssen, zu minimieren, sollten, wenn immer adäquat, alternative Maßnahmen zur Optimierung der Hb-Werte sowie zur Minimierung weiterer Blutverluste bevorzugt und ein „One-size-fits-all“-Therapieansatz mittels EK-Transfusion vermieden werden.
Patient Blood Management im Überblick
Patient Blood Management (PBM) ist ein interdisziplinäres Diagnose-, Verhaltens- und Therapiekonzept, welches mithilfe aktuellster medizinischer Erkenntnisse und Techniken die patienteneigenen Blutressourcen schützt bzw. stärkt und so zu einer Steigerung der Patientensicherheit beiträgt. Die aktive Umsetzung von PBM im klinischen Alltag basiert insbesondere bei chirurgischen Patienten auf drei Säulen (siehe Abb. 1).
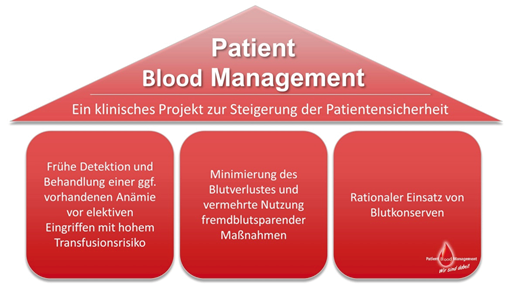
Abb. 1: Die drei Säulen des Patient Blood Managements
Dazu zählen sowohl Maßnahmen zur optimalen präoperativen Vorbereitung von Hochrisikopatienten durch Management einer möglicherweise vorhandenen Anämie als auch solche zur Minimierung perioperativer Blutverluste. Zusätzlich werden behandelnde Ärzte bei der korrekten Indikationsstellung von Blutprodukten unterstützt, sodass Unsicherheiten, die sich aktuell in national und international stark variierenden Transfusionsraten bei Patienten mit ähnlichem Risikoprofil widerspiegeln, entgegengewirkt wird. Fremdblut wird nur dann richt- und leitlinienkonform transfundiert, wenn eine medizinische Indikation vorliegt und potenzielle Alternativtherapien keine Option darstellen. So lässt sich das Risiko möglicher Komplikationen reduzieren, was einen positiven Effekt auf Patientenoutcome und -erholung haben kann.
Das große Potenzial von PBM zur Verbesserung der Patientenbehandlung hat die WHO bereits 2010 erkannt und fordert seitdem eine Implementierung entsprechender Maßnahmen in ihren Mitgliedsländern. Auch die Bundesärztekammer spricht sich in ihrer aktuellen Gesamtnovelle zur Hämotherapie für den Einsatz von Alternativen zur Bluttransfusion im Rahmen von PBM-Programmen aus [4]. Aufgrund des breiten interdisziplinären (Chirurgie, Anästhesiologie, Zentrallabor usw.) und zeitlichen Rahmens (prä- über intra- bis postoperativ) lassen sich die drei übergeordneten PBM-Säulen in mehr als 100 Einzelmaßnahmen untergliedern [5]. Bei verschiedenen Maßnahmen, etwa der intraoperativen Anwendung der maschinellen Autotransfusion [6] oder dem perioperativen Einsatz der Point-of-Care-Gerinnungsdiagnostik [7], konnte die Effektivität zur Minimierung der Fremdbluttransfusionsrate bereits durch wissenschaftliche Studien nachgewiesen werden. Die Sicherheit der Einführung von PBM wurde im Rahmen eines Pilotprojektes überprüft, an dem vier deutsche Universitätsklinika (Bonn, Frankfurt, Kiel und Münster) teilgenommen haben. Das angegliederte Begleitforschungsprojekt, welches 2016 mit dem „Preis für Patientensicherheit“ des Aktionsbündnisses Patientensicherheit ausgezeichnet wurde, konnte durch die Analyse der Daten von knapp 130.000 stationären chirurgischen Patienten nicht nur die Sicherheit bestätigen, sondern auch das große Potenzial eines umfassenden PBM-Programms zur Reduzierung des EK-Verbrauchs nachweisen [8].
Patient Blood Management Schwerpunkte im Detail
Im Folgenden werden die Inhalte der drei Säulen des Patient Blood Managements mit besonderem Augenmerk auf Möglichkeiten zur Unterstützung der optimalen Behandlung chirurgischer Patienten dargestellt.
Säule I: Management der präoperativen Anämie
Obwohl der negative Einfluss einer präoperativen Anämie auf das postoperative Outcome bereits in mehreren Studien gezeigt wurde, sind Therapiemaßnahmen zur Korrektur niedriger Hb-Werte vor dem Eingriff noch immer selten in der klinischen Routine verankert. Zusätzlich ist die Wahrscheinlichkeit, dass Hb-Werte anämischer Patienten durch unvermeidbare intraoperative Blutverluste in kritische Bereiche fallen und diese so den Risiken einer Fremdbluttransfusion ausgesetzt werden müssen, im Vergleich zu nicht-anämischen Patienten um ein Vielfaches höher (siehe Abb. 2). Da Hb-Werte vor einem chirurgischen Eingriff routinemäßig erfasst werden, lässt sich das mögliche Risiko jedoch im Vorfeld ermitteln und in vielen Fällen relativ unkompliziert abwenden.
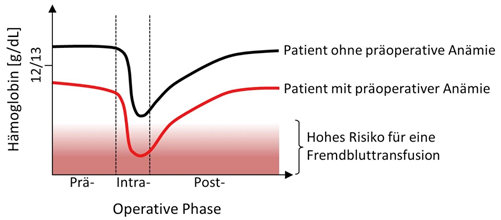
Abb. 2: Schematischer Hb-Verlauf anämischer und nicht-anämischer Patienten.
Dabei haben sich PBM bzw. Anämieambulanz als besonders hilfreich erwiesen. So können beispielsweise Patienten mit geplanter Index-Operation (Transfusionswahrscheinlichkeit > 10 %) und niedrigen Hb-Werten (♀ < 12 g/dl; ♂ < 13 g/dl) nach dem Vorgespräch zur Operation zur weiteren Diagnose an die Anämieambulanz verwiesen werden. Um die Arbeitsroutine dabei zu standardisieren, bietet sich der Einsatz von Checklisten und SOPs an. In der Anämieambulanz erfolgt auf Basis weiterer Blutwerte die Differentialdiagnose zur Ursache der Blutarmut. In circa einem Drittel aller Fälle wird die präoperative Anämie durch einen Eisenmangel verursacht und kann so relativ einfach, z. B. mittels intravenöser Eisensupplementation, korrigiert werden. Die parenterale Eisensubstitution sollte idealerweise zwei bis vier Wochen vor dem elektiven Eingriff erfolgen, um bis zur Operation den größtmöglichen Effekt zu erzielen. Eine kürzlich publizierte Studie konnte zudem zeigen, dass eine Eisensubstitution selbst in einem Zeitraum von bis zu fünf Tagen vor der Operation zu einem postoperativen Anstieg des Hb-Wertes führt und dabei gleichzeitig die postoperative Transfusionsrate signifikant senkt [9]. Es kann also festgehalten werden, dass ein präoperatives Anämiemanagement auf Basis von Alternativtherapien in vielen Fällen eine einfache Maßnahme ist, um niedrige Hb-Werte vor der Operation anzuheben und um Patienten vor den möglichen Risiken einer intra- und postoperativen Fremdbluttransfusion zu bewahren.
Säule II: Minimierung vermeidbarer iatrogener Blutverluste
Im perioperativen Setting kann eine Vielzahl von Maßnahmen zur Reduktion von Blutverlusten beitragen (Tab. 1) [5]. Am wichtigsten sind eine optimale und rasche chirurgische Blutstillung sowie der Einsatz minimal-invasiver Operationstechniken.
Tab. 1: Interdisziplinäre Maßnahmen zur Minimierung von unnötigen Blutverlusten (Auswahl [5])
|
Präoperativ |
|
– Gerinnungsanamnese – Perioperatives Management von Antikoagulantien |
|
Perioperativ |
|
Physiologische Rahmenbedingungen – Körpertemperatur > 36° C – pH > 7,2 – Cai2+ > 1,1 mmol/l |
|
Gabe von Antifibrinolytika – z. B. Tranexamsäure |
|
Therapie bei Thrombozytopathie – z. B. Desmopressin |
|
Reduktion des diagnostischen Blutverlusts – Geschlossene Blutentnahme- und Drucksysteme – Kleine Probevolumina/kleine Monovetten – Reduktion unnötiger Laboranalysen |
|
Chirurg/In – Akribische intraoperative Blutstillung (z. B. Diathermie, hämostasefördernde Gewebekleber) – Maschinelle Autotransfusion – Normothermie |
Im Rahmen einer rechtzeitigen und umfassenden Anamnese hinsichtlich der Einnahme von Antikoagulanzien muss das Risiko für Thromboembolie und Blutung patientenindividuell abgewogen werden. Blutungen können durch die Aufrechterhaltung der Hämostase und durch Einstellen optimaler physiologischer Rahmenbedingungen, etwa pH-Wert (> 7,2), Calciumwerte (> 1,1 mmol/l) und Körperkerntemperatur (> 36° C) reduziert werden. Um etwaige Gerinnungsstörungen möglichst frühzeitig zu diagnostizieren, kann der Einsatz von Point-of-Care (POC) Verfahren hilfreich sein. Dabei werden aggregometrische und viskoelastische Methoden verwendet, die im Vergleich zur konventionellen Labordiagnostik eine schnellere und funktionellere Beurteilung der Hämostase direkt im Operationssaal ermöglichen. Wurde eine Gerinnungsstörung diagnostiziert, sollten für eine algorithmusbasierte Therapie möglichst rasch die passenden Maßnahmen wie z. B. Fibrinogen oder Prothrombinkomplexkonzentrat herangezogen werden. Eine sinnvolle Ergänzung stellt der Einsatz von Tranexamsäure dar, dessen Effektivität inzwischen bei Traumapatienten (CRASH-2-Studie) und bei Patientinnen mit postpartaler Blutung (WOMAN-Trial) bestätigt werden konnte [10, 11]. Bei Blutverlusten von mehr als 500 ml bietet sich der Einsatz der maschinellen Autotransfusion (MAT) – also das Auffangen, Reinigen und Wiederzuführen von autologem Blut – an. So konnte in einer kürzlich veröffentlichten Metaanalyse mit 47 Studien gezeigt werden, dass sich mithilfe von MAT die Transfusionsrate signifikant um 39 Prozent reduzierte und die Krankenhausverweildauer um zwei Tage verkürzte. In der Orthopädie kann die MAT den Bedarf an Blutprodukten sogar um 57 Prozent senken [6]. Tatsächlich hat die Nutzung der MAT in den letzten Jahren sowohl intra- als auch postoperativ deutlich zugenommen. Selbst bei Tumorpatienten könnte die MAT durch eine vorherige Bestrahlung oder den Einsatz leukozytendepletierender Filter Anwendung finden [12]. Unnötige diagnostische Blutverluste können durch Verwendung geschlossener Blutentnahme- und Drucksysteme, kleinerer Probevolumina und kleinerer Monovetten sowie durch Verringerung unnötiger Laboranalysen reduziert werden [5, 13].
Säule III: Etablierung eines rationalen Umgangs mit Fremdblutkonserven
Die Transfusionspraxis von EKs bei Patienten mit vergleichbarem Risikoprofil variiert zwischen verschiedenen Ländern und Krankenhäusern [14]. Dennoch hat die Transfusionsroutine in den letzten Jahren einen deutlichen Wandel vollzogen. Wurde anfangs noch liberal und teilweise fast schon prophylaktisch transfundiert, wird heute die von vielen internationalen Leitlinien geforderte restriktive Transfusionspraxis umgesetzt [15-19]. Tatsächlich konnte für den Großteil der Behandlungssituationen kein Vorteil einer liberalen Transfusionsstrategie (Ziel Hb-Wert: 9-11 g/dl) gegenüber einem restriktiveren Vorgehen mit Ziel Hb-Werten 7-9 g/dl gezeigt werden. Das Ziel einer EK-Transfusion liegt immer in der Sicherstellung eines suffizienten globalen Sauerstoffangebots sowie in der Vermeidung potenzieller anämieassoziierter Komplikationen. Demgegenüber stehen potenzielle transfusionsassoziierte Risiken wie nosokomiale Infektion, akutes Lungenversagen und Immunmodulation. Vor diesem Hintergrund sollten transfundierende Ärzte das Risiko einer profunden Anämie und eines reduzierten Sauerstoffangebots gegen das transfusionsassoziierte Risiko abwägen. In die Entscheidungsfindung sollten über den Hb-Wert hinaus weitere Faktoren wie die individuelle Anämietoleranz, der akute klinische Zustand des Patienten sowie physiologische Transfusionstrigger (z. B. Abfall der zentralvenösen O2-Sättigung < 60 Prozent) einfließen. So können Patienten mit normaler Herz-Kreislauf-Funktion beispielsweise häufig niedrigere Hb-Werte (6-8 g/dl) kompensieren. Bei der korrekten Indikationsstellung werden die transfundierenden Ärzte von den Querschnitts-Leitlinien der Bundesärztekammer unterstützt (Tab. 2).
Tab. 2: Querschnitts-Leitlinie der Bundesärztekammer (modifiziert) [16]
|
Hb-Wert |
Transfusion |
Bemerkung |
|
≤ 6 g/dl (≤ 3,7 mmol/l) |
Ja |
Im Einzelfall können bei adäquater Kompensation und ohne Risikofaktoren auch niedrigere Hb-Werte ohne Transfusion toleriert werden. |
|
6-8 g/dl (3,7-5 mmol/l) |
Ja |
Bei eingeschränkter Kompensation und vorhandenen Risikofaktoren (z. B. koronare Herzkrankheit, Herzinsuffizienz, zerebrovaskuläre Erkrankungen) Hinweise auf anämische Hypoxie (= physiologische Transfusionstrigger): z. B. Tachykardie, Hypotension ischämietypische EKG-Veränderungen (ST-Streckenveränderungen), Laktazidose (Laktat > 2 mmol/l + Azidose), Anstieg der globalen O2-Extraktion > 50 %, Abfall der gemischtvenösen O2-Sättigung < 50 %, Abfall der zentralvenösen O2-Sättigung < 60 %, neu auftretende Rhythmusstörungen oder regionale myokardiale Kontraktionsstörungen |
|
8-10 g/dl (5-6,2 mmol/l) |
Ja/Nein |
CAVE: sehr schwache Empfehlung mit unklarem Nutzen/Risiko Verhältnis Hinweise auf anämische Hypoxie (physiologische Transfusionstrigger) |
Zusammenfassung
Patient Blood Management ist ein patientenzentriertes, interdisziplinäres Behandlungskonzept, welches auf Basis einer Vielzahl von Maßnahmen die Patientensicherheit verbessert. Bei chirurgischen Patienten fokussiert PBM maßgeblich auf (i) das präoperative Anämiemanagement zur optimalen Vorbereitung auf den Eingriff, (ii) die Minimierung vermeidbarer Blutverluste und (iii) die Etablierung eines rationalen Umgangs mit Fremdblutkonserven.
Literatur erhalten Sie bei Interesse via passion_chirurgie@bdc.de
Füllenbach C, Meybohm P, Zacharowski K, Choorapoikayil S: Safety Clip: Patient Blood Management. Passion Chirurgie. 2017 November, 7(11): Artikel 04_05.
Autoren des Artikels
Prof. Dr. Patrick Meybohm
Klinik für Anästhesiologie, Schmerztherapie und Intensivmedizin (KAIS)Universitätsklinikum FrankfurtTheodor-Stern-Kai 760590Frankfurt am Main kontaktierenDr. rer nat. Christop Füllenbach
Wissenschaftlicher MitarbeiterKlinik für Anästhesiologie, Schmerztherapie und IntensivmedizinUniversitätsklinikum FrankfurtProf. Dr. Dr. Kai Zacharowski
Direktor der Klinik für Anästhesiologie,Schmerztherapie und IntensivmedizinUniversitätsklinikum FrankfurtDr. rer. nat. Suma Choorapoikayil
Wissenschaftliche MitarbeiterinKlinik für Anästhesiologie, Schmerztherapie und IntensivmedizinUniversitätsklinikum FrankfurtWeitere aktuelle Artikel
01.12.2025 Qualitätssicherung
Safety Clip: Fit for Dienst!
In Krankenhäusern arbeiten vielfältige Berufsgruppen mit unterschiedlichen Qualifikationen, Erfahrungen und Kompetenzen eng zusammen. Unabhängig von ihrer Vorerfahrung müssen alle neuen Mitarbeitenden in die Organisationsstrukturen, die Prozesse und Besonderheiten der jeweiligen Einrichtung eingearbeitet werden. Ziel einer erfolgreichen Einarbeitung ist die sichere Integration in das bestehende Dienstmodell.
01.11.2025 Fachübergreifend
Safety Clip: Patientenlagerung bei Operationen und Interventionen
Das bekannte Sprichwort „Wie man sich bettet, so liegt man“ erhält im Kontext der operativen Medizin eine tiefere, fachliche Dimension. Während eines chirurgischen Eingriffs sind Patienten aufgrund der Narkose nicht in der Lage, ihre Körperposition selbst zu beeinflussen – die Verantwortung für eine fachgerechte Lagerung liegt somit vollständig beim medizinischen Personal.
20.09.2025 Qualitätssicherung
Safety Clip: Gewaltprävention in Notaufnahmen
Ob Belästigungen am Arbeitsplatz, sexuelle Übergriffe im Freibad, Hassparolen in sozialen Medien oder Gewalt unter Jugendlichen in Schulen – es vergeht kaum ein Tag ohne entsprechende Berichterstattungen. Allgemeiner Tenor ist, dass Menschen im gesellschaftlichen Miteinander zunehmend aggressiv reagieren und die Hemmschwelle für Gewalt gesunken ist.
01.09.2025 Safety Clip
Safety Clip: Integration des Patientensicherheitsindex in die Patientensicherheitsstrategie
Im ersten Teil dieser Artikelserie (siehe Ausgabe 06/QII-2025) wurde das „Herz“ eines Krankenhauses – der Operationssaal (OP) – als Zentrum von Präzision und Sicherheit im medizinischen Betrieb beschrieben: Ebenso wie das Herz nur durch ein fein abgestimmtes Zusammenspiel verschiedener Komponenten reibungslos funktioniert, ist auch die Patientensicherheit im OP auf das zuverlässige Zusammenwirken standardisierter Prozesse angewiesen.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.





















