01.11.2025 Kinderchirurgie
Mindestmengen in der komplexen Fehlbildungschirurgie

Miriam Wilms, Horst Schuster
Am 21.08.2025 wurde der Antrag des Spitzenverbandes der gesetzlichen Krankenkassen (GKV-SV) zur Beratung einer Mindestmenge der korrektiven Chirurgie des Morbus Hirschsprung bei Kindern im Plenum des Gemeinsamen Bundesausschuss (G-BA) einstimmig angenommen. Am 16.10.2025 folgte die Annahme eines entsprechenden Antrages zur Korrekturoperation der anorektalen Malformationen. Erstmalig beginnen somit Beratungsverfahren zu gesetzlichen Mindestmengenregelungen für den Fachbereich Kinder- und Jugendchirurgie. Vor dem Hintergrund aktueller Debatten um kindgerechte Versorgung in der Kindermedizin und der zunehmenden Zentralisierung und Subspezialisierung in der Erwachsenenchirurgie möchte dieser Artikel die Chancen von gesetzlichen Mindestmengen für Qualität und Weiterbildung in dem besonders sensiblen Bereich der komplexen Fehlbildungschirurgie beleuchten.
Versorgungsstruktur der Kinderchirurgie
Kinderchirurgie ist ein verhältnismäßig junges Fachgebiet. Zwar wurde die Deutsche Gesellschaft für Kinderchirurgie bereits 1963 gegründet (seit 2024 umbenannt in Deutsche Gesellschaft für Kinder- und Jugendchirurgie, DGKJCH), erst 1992 wurde jedoch auch in Westdeutschland die (in der DDR seit 1955 existierende) Facharztweiterbildung „Kinderchirurgie“ eingeführt [1, 2]. Bis dahin führten Erwachsenenchirurg:innen ohne eine gesonderte Facharztbezeichnung die chirurgischen Eingriffe bei Kindern durch. Die bundesweite Anerkennung von Kindern als besondere Patientengruppe im Jahr 1992 und eine auf sie zugeschnittene Facharztweiterbildung ist als Errungenschaft anzusehen.
Seit dieser Etablierung haben sich die Inhalte der Facharztweiterbildung Kinderchirurgie allerdings kaum geändert. Zwar wurden 2005 eine Zusatzweiterbildung Kinderorthopädie und 2020 eine Zusatzweiterbildung Kinderurologie eingeführt; das operative Spektrum des Fachs blieb jedoch unverändert breit [3, 4]. Es umfasst Eingriffe, die sich bei der Behandlung von Erwachsenen auf die Fachbereiche Neurochirurgie, Orthopädie und Unfallchirurgie, Allgemein- und Viszeralchirurgie, Gynäkologie, Thoraxchirurgie, Urologie und weitere Facharztspezialisierungen aufteilen würden.
Dass operative Eingriffe an so unterschiedlichen Organsystemen bei Kindern im Gegensatz zu Erwachsenen durch eine einzige Fachrichtung durchgeführt werden, hat vielerlei Gründe, u. a. die insgesamt deutlich niedrigere Fallzahl von kinderchirurgischen Eingriffen an den einzelnen Organsystemen im Vergleich zu den jeweiligen Fachbereichen der Erwachsenenchirurgie. Ca. 130.000 Operationen werden insgesamt über alle Organsysteme pro Jahr bei Menschen unter 18 Jahren in Deutschland durchgeführt. Im Jahre 2015 erfolgten davon ca. 20.000 Eingriffe ambulant [5]. Im Vergleich dazu erfolgten bei Erwachsenen allein knapp 50.000 onkologische kolorektale Resektionen pro Jahr in den Jahren 2012 bis 2015 [6].
Bei dem wesentlichen Teil der stationären Behandlungen in der Kinderchirurgie handelte es sich um Eingriffe der Grund- und Regelversorgung, mit zum Beispiel ca. 8.650 Wundversorgungen, 6.400 Leistenherniotomien, 5.450 Appendektomien und 5.350 Operationen bei Unterarmfrakturen [5]. Für diese Art der Eingriffe und für diese Patient:innengruppe ist die breite Ausrichtung des Fachgebietes angemessen, entsprechend der Facharztbezeichnung „Allgemeinchirurgie“ beim Erwachsenen. Die im Durchschnitt niedrige Komplexität des Faches Kinder- und Jugendchirurgie zeigt der CMI in einer nach dem NRW-Modell zur Leistungsgruppendefinition identifizierten Leistungsgruppe „Kinder und Jugendchirurgie“ mit nur 0,695 im Jahr 2021 [7]. Pioch et al. schätzten das Ambulantisierungspotenzial in der Kinder- und Jugendmedizin im Jahr 2022 auf ca. 27 % der stationären Behandlungsfälle [8].
Ebenfalls enthalten in diesen 130.000 kinderchirurgischen Operationen pro Jahr sind allerdings auch zwei Patient:innengruppen, die sich in ihrer Inzidenz und in ihren Versorgungsbedürfnissen vollständig von den anderen kinderchirurgischen Patient:innen unterscheiden: Kinder mit komplexen Fehlbildungen (CMI von 7,057 in den Jahren 2020–2022) [9], und Kinder mit soliden Malignomen (CMI von 2,921 in den Jahren 2020–2022) [10]. Die hohe Komplexität der chirurgischen Behandlung von Fehlbildungen, die sich auch im CMI widerspiegelt, ergibt sich unter anderem aus der filigranen, frühkindlichen Anatomie, verbunden mit einem hohen Komplikationsrisiko und aus der absoluten Seltenheit dieser Fehlbildungen, die nur wenigen Zentren zur Entwicklung einer notwendigen Behandlungsroutine verhelfen würde.
Jährlich werden bundesweit ca. 1.500 Kinder mit einer komplexen Fehlbildung des Gastrointestinaltraktes, der Bauchdecke, der Lunge, des Zwerchfells oder des Spinalkanals geboren [11]. Diese Patient:innen stellen eine in sich inhomogene Gruppe dar, mit der wesentlichen Gemeinsamkeit, dass nahezu alle diese Kinder im Neugeborenen- oder frühen Kindesalter einen komplexen, planbaren Korrektureingriff der Fehlbildung benötigen. Die zehn bedeutendsten Fehlbildungen sind die anorektale Malformation mit ca. 300 Fällen pro Jahr in Deutschland, die Ösophagusatresie mit ca. 200 Fällen, die angeborene Zwerchfellhernie mit ca. 180 Fällen, Spina bifida mit ca. 180 Fällen, Morbus Hirschsprung mit ca. 160 Fällen und, noch seltener, die Omphalozele, Gastrochisis, Blasenekstrophie, Epispadie und Gallengangsatresie [9].
Krankenkassenabrechnungsdaten mit der Erfassung aller in Deutschland durchgeführten Korrekturoperationen zwischen 2020–2022 zeigen eine stark zersplitterte Versorgungslandschaft. Die in dem Zeitraum durchschnittlich durchgeführten 1.429 Korrekturoperationen verteilten sich auf 158 Krankenhausstandorte. Davon führten 127 (80 %) der Standorte bei keiner der komplexen Fehlbildungen mindestens fünf Korrekturoperationen pro Jahr durch. Von den verbleibenden 31 Kliniken führten 25 nur für ein oder zwei Fehlbildungen mindestens fünf Korrekturoperationen durch. Die Mindestzahl von zehn Korrekturoperationen pro Jahr erreichte bei Ösophagusatresie, Gastrochisis und Omphalozele bundesweit keine Klinik [9]. Mehr als die Hälfte der in dem Untersuchungszeitraum an der Korrekturoperation für Morbus Hirschsprung partizipierenden Standorte hatte nicht einmal einen Fall in jedem Jahr.
Ein Grund für diese hochgradig zersplitterte Versorgungslandschaft mit nahezu ausschließlicher Gelegenheitschirurgie bei Korrekturoperationen von Fehlbildungen ergab sich aus einer wirtschaftlich motivierten Reaktion der Versorgungslandschaft auf die Einführung der Qualitätssicherungsrichtlinie für Früh- und Reifgeborene (QFR-RL) durch den G-BA im Jahre 2006 [12]. Mit dem Ziel, die Versorgung von Früh- und Reifgeborenen sicherer zu gestalten, sieht die QFR-RL u. a. vor, dass in Perinatalzentren des Level 1 und 2 eine kinderchirurgische Versorgung in Rufbereitschaft permanent gewährleistet ist. An die Expertise dieser kinderchirurgischen Rufbereitschaft werden indes keine weiteren Anforderungen gestellt. In Folge dieser Vorgabe stieg seit 2006 konsekutiv die Anzahl Standorte mit einer „Kinderchirurgie“ von vorher 90 auf 156 im Jahre 2024. Dabei sind die Abteilungsmodelle sehr unterschiedlich: es gibt aktuell ca. 90 kinderchirurgische Fachabteilungen, 40 angestellte Kinderchirurg:innen in Pädiatrie und Allgemeinchirurgie, und sechs belegärztliche Konstellationen [13].
Nun gehört es zu einer anderen Debatte, ob diese ca. 135 Kinderchirurgischen Standorte (von denen einige mehrere Perinatalzentren versorgen), bzw. die 156 Perinatalzentren der höchsten Versorgungsstufe im Jahr 2024 in dieser Anzahl gebraucht werden.
Von dieser Diskussion unabhängig ist die dringende Notwendigkeit einer Regulation der komplexen Kinderchirurgie. Denn bei etwa 7.000 Frühgeborenen mit einem Geburtsgewicht von unter 1.250 g pro Jahr in Deutschland, und nur ca. 1.500, untereinander vollkommen unterschiedlichen Neugeborenen jeden Gestationsalters mit angeborenen Fehlbildungen, muss allein schon aufgrund der unterschiedlichen Inzidenzen hier eine getrennte Betrachtung erfolgen. Dessen ungeachtet bietet die QFR-RL für die, an die Perinatalzentren angegliederten Kinderchirurgien eine gute Struktur zur qualitätsgesicherten kindgerechten Frühgeborenenbetreuung, und bleibt von großer Bedeutung. Die operativen Besonderheiten der unterschiedlichen, komplexen und planbaren Korrekturoperationen werden von der QFR-RL jedoch nicht adressiert.
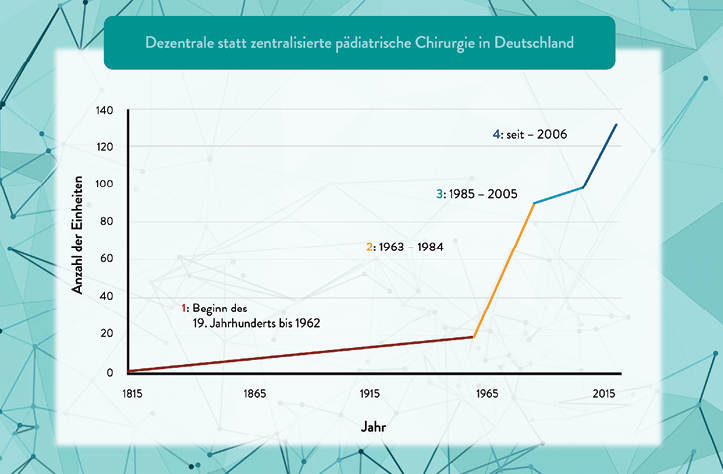
Abb. 1: Schmedding A, Rolle U. Decentralized Rather than Centralized Pediatric Surgery Care in Germany. Eur J Pediatr Surg. 2017 Oct;27(5):399–406. doi: 10.1055/s-0037-1607026
Fallzahl-Ergebnis Zusammenhang in der Fehlbildungschirurgie
„Wer etwas Schwieriges häufiger macht, macht es besser.“ Nach § 17 des zweiten Abschnitts der Verfahrensordnung des G-BA muss ein nach wissenschaftlichen Maßstäben wahrscheinlicher Zusammenhang zwischen Behandlungsmenge und Ergebnisqualität der Leistung bestehen. Während dies bei den bisherigen Mindestmengenbeschlüssen insbesondere mittels einer systematischen Literaturrecherche möglich war, deren Publikationen hauptsächlich aus Sekundärdatenanalysen der DRG-Statistik in unterschiedlichen Ländern bestanden, gibt es bei den Korrekturoperationen der seltenen komplexen Fehlbildungen drei wesentliche methodische Probleme:
- Aufgrund der Seltenheit der jeweiligen Fehlbildung und der dezentralen Versorgungsstruktur gibt es in Deutschland bei den meisten Korrekturoperationen keine ausreichend fallzahlstarken Kliniken als Vergleichsgruppe. Einzig für die angeborene Zwerchfellhernie konnte bei einer Verteilung von einem Drittel der Korrekturoperationen auf zwei bis drei Standorte im Untersuchungszeitraum 2016–2023 eine Vergleichsgruppe mit hohen Fallzahlen festgestellt werden. Hier zeigte sich ein signifikanter Fallzahl-Ergebnis Zusammenhang für den Ergebnisparameter Mortalität unter ECMO-Therapie, mit besserem Überleben der Neugeborenen an Standorten mit mehr als zehn Fällen pro Jahr [14].
- Durch häufig vorliegende assoziierte Fehlbildungen oder Frühgeburtlichkeit lassen sich Patientengruppen selbst nach Risikoadjustierung nur schlecht vergleichen.
- Der in DRG-Statistiken wesentliche Ergebnisparameter „Mortalität“ ist bei einem Großteil der Fehlbildungen selten, und Qualität muss daher an Langzeitparametern („lifelong burden of disease“) gemessen werden. Diese lassen sich schlechter erfassen, und schwieriger auf die operierende Klinik zurückführen [15].
Diese methodischen Probleme sind aus Studien bei seltenen Erkrankungen bekannt. Die GRADE-Arbeitsgruppe sowie andere methodische Rahmenwerke empfehlen in solchen Fällen, in denen direkte Evidenz selbst unter idealen Studienbedingungen nicht verfügbar ist, den Einsatz indirekter Evidenz. Diese Evidenzübertragung ist in der Nutzenbewertung von Arzneimitteln oder der Erstellung von Leitlinien notwendig und geläufig. Evidenz aus Studien zum Nutzen eines Operationsroboter-Systems aus der Erwachsenenchirurgie wird gerne und bedenkenlos auf die pädiatrische Population übertragen.
Vor diesem Hintergrund hat der G-BA vor Einleitung einzelner Beratungsverfahren zu Mindestmengen für Fehlbildungen zunächst das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWIG) beauftragt, eine entsprechende Methode zur Übertragung von Evidenz bei seltenen Erkrankungen zu entwickeln, die den hohen wissenschaftlichen Standards des IQWIG standhält. Die Übertragbarkeit indirekter Evidenz von einer Ausgangspopulation auf eine Zielpopulation wird danach anhand von festgelegten Kriterien bewertet. Die zeitlich vorausgegangene Publikation von Solari et al. hatte die Übertragbarkeit des Fallzahl-Ergebnis-Zusammenhangs von der Rektumchirurgie des Erwachsenen auf die Korrekturoperation bei Morbus Hirschsprung anhand der technisch-chirurgischen Gemeinsamkeiten und dem überlappenden Komplikationsprofil der Populationen analysiert [16].
Die Gefahr einer emotionalen Debatte
Wenn es um die Versorgung schwerkranker Kinder geht, wird die Debatte leicht emotional. Dies birgt die Gefahr, dass Berufspolitik, Politikverdruss, lokalpolitische Interessen, der Frust über Missstände im Berufsalltag oder im Rahmen der Weiterbildung und die eigenen Erfahrungen mit Kindern vollkommen losgelöst von Versorgungsdaten zu Trugschlüssen führen. Dabei sind gerade in dem Fachbereich Kinder- und Jugendmedizin und Kinder- und Jugendchirurgie nuancierte Ansätze für unterschiedliche Patient:innengruppen notwendig. Eine balancierte Einbindung der verschiedenen Interessenvertretungen, inklusive der Patientenvertretung, unter fachlicher Beratung durch Fachgesellschaften und Berücksichtigung der wissenschaftlichen Evidenz, frei von berufspolitischen Interessen agieren, ist geboten. Hier ist die DGKJCH als wissenschaftliche Fachgesellschaft gefragt, von der eine klare Position zu Fehlbildungsspezifischen Mindestmengen bei planbaren hochkomplexen kinderchirurgischen Eingriffen allerdings bisher aussteht.
Demgegenüber steht die klare Position der Patientenvertretung im G-BA, themenbezogen vertreten durch die Selbsthilfeorganisation für Menschen mit anorektalen Malformationen und Morbus Hirschsprung, der SoMA e.V. „Die SoMA setzt sich seit Jahrzehnten für eine spezialisierte Versorgung von Menschen mit anorektalen Malformationen und Morbus Hirschsprung ein, dennoch sind alle bisherigen Qualitätssicherungsmaßnahmen gescheitert (…) Wir möchten alle Interessensvertreter an die gesamtgesellschaftliche Verantwortung für die nächste Generation Neugeborener mit dieser Fehlbildung erinnern, und hoffen auf ein Resultat des Beratungsverfahrens, das die Gesundheit dieser besonders vulnerablen Patient:innengruppe an erste Stelle setzt“ erläuterte Annette Lemli, 1. Vorsitzende der bundesweiten Patientenorganisation, zu der Zustimmung der Patientenvertretung in der öffentlichen Sitzung des G-BA am 21.08.2025. Andere Patientenorganisationen haben sich ihrerseits für eine Zentralisierung der sie betreffenden komplexen Eingriffe ausgesprochen [17, 18].
Ebenso klare Worte zu dem Ausmaß der Gelegenheitschirurgie und der diesbezüglichen Verantwortung des G-BA fand dessen unparteiischer Vorsitzender, Herr Prof. Hecken, bei dem Antrag des GKV-SV betreffs der korrigierenden Chirurgie bei Morbus Hirschsprung: „(…) Dies ist nichts, womit wir irgendjemanden ärgern wollen, sondern hier ist es naheliegend, dass diese Kinder einen Anspruch auf eine optimale Versorgung haben.“ Auch sollte bei komplexen Fehlbildungen die Expertise der Europäischen Referenznetzwerke für seltene Erkrankungen (ERN) nicht ungenutzt bleiben [19, 20].
Die Missverständnisse in der Mindestmengendiskussion
Im August 2023 schrieb die DGKJCH an das Bundesministerium für Gesundheit als Reaktion auf dessen Aufforderung, hochspezialisierte Leistungen im Rahmen des Krankenhaustransparenzgesetzes zu benennen und anhand der ICD- und OPS-Kodes zu operationalisieren: „Die meisten OPS- und ICD-Codes erlauben keine Differenzierung, ob Erwachsene, Jugendliche oder Kinder behandelt wurden. Niedrige Fallzahlen sind in der Pädiatrie und Kinderchirurgie im Vergleich zu Erwachsenen die Regel, da viele unterschiedliche seltene Erkrankungen behandelt werden. Dieser Umstand verzerrt das Bild über eine vermeintlich vorhandene oder fehlende Expertise für die Bevölkerung.“
Durch verschiedene versorgungsforscherische Publikationen ist dagegen klar, dass eine Altersabgrenzung anhand von Krankenkassenabrechnungsdaten sehr wohl möglich ist [10, 21, 22, 23]. Noch wichtiger ist allerdings, dass sich das in diesem Satz geschilderte Problem relativ einfach durch folgende Bruchrechnung lösen lässt: Fallzahl (lt. Behandlungsinzidenz) geteilt durch Zahl der Krankenhausstandorte = Krankenhausfallzahl. Und da sich die Behandlungsinzidenz bei Korrekturoperationen von komplexen Fehlbildungen, außer durch eine gegen das ärztliche Ethos stehende Indikationsausweitung nicht steigern lässt, besteht in der Reduktion der Anzahl der Krankenhausstandorte, die diese hochkomplexen Leistungen durchführen, die einzige Möglichkeit, Krankenhausfallzahlen zu steigern. Diese Maßnahme ist unabhängig von der Seltenheit einer Erkrankung möglich, sie ist sogar umso wichtiger, je seltener eine Erkrankung auftritt. Oder, kurz gesagt: Die Anzahl der Krankenhausstandorte, die eine hochkomplexe Leistung durchführen, muss an die Inzidenz der Behandlung angepasst werden.
Mindestmengen sind nicht subsidiär durch andere Instrumente der Qualitätssicherung wie etwa Strukturvorgaben ersetzbar, wie das Bundessozialgericht in seinem Urteil vom 17.11.2015 klargestellt hat [24]. Dabei sind die Erforderlichkeit einer Mindestmenge (Komplexität und relative Seltenheit) sowie der nach wissenschaftlichen Maßstäben wahrscheinliche Fallzahl-Ergebnis Zusammenhang zwingende Voraussetzungen einer Festlegung. Die in den Beratungen des G-BA resultierende Höhe einer Mindestmenge ist das Ergebnis einer Berücksichtigung der Hinweise aus der wissenschaftlichen Literatur auf eine Schwelle und der Analyse der wahrscheinlich zu erwartenden Auswirkungen dieser Mindestmenge auf die Versorgungslandschaft.
Freiwillige Zertifizierungen waren bisher insbesondere bei der korrigierenden Chirurgie von Fehlbildungen wirkungslos, da sie Gelegenheitsversorger nicht davon abhalten, auch ohne Zertifizierung hochkomplexe Eingriffe durchzuführen.
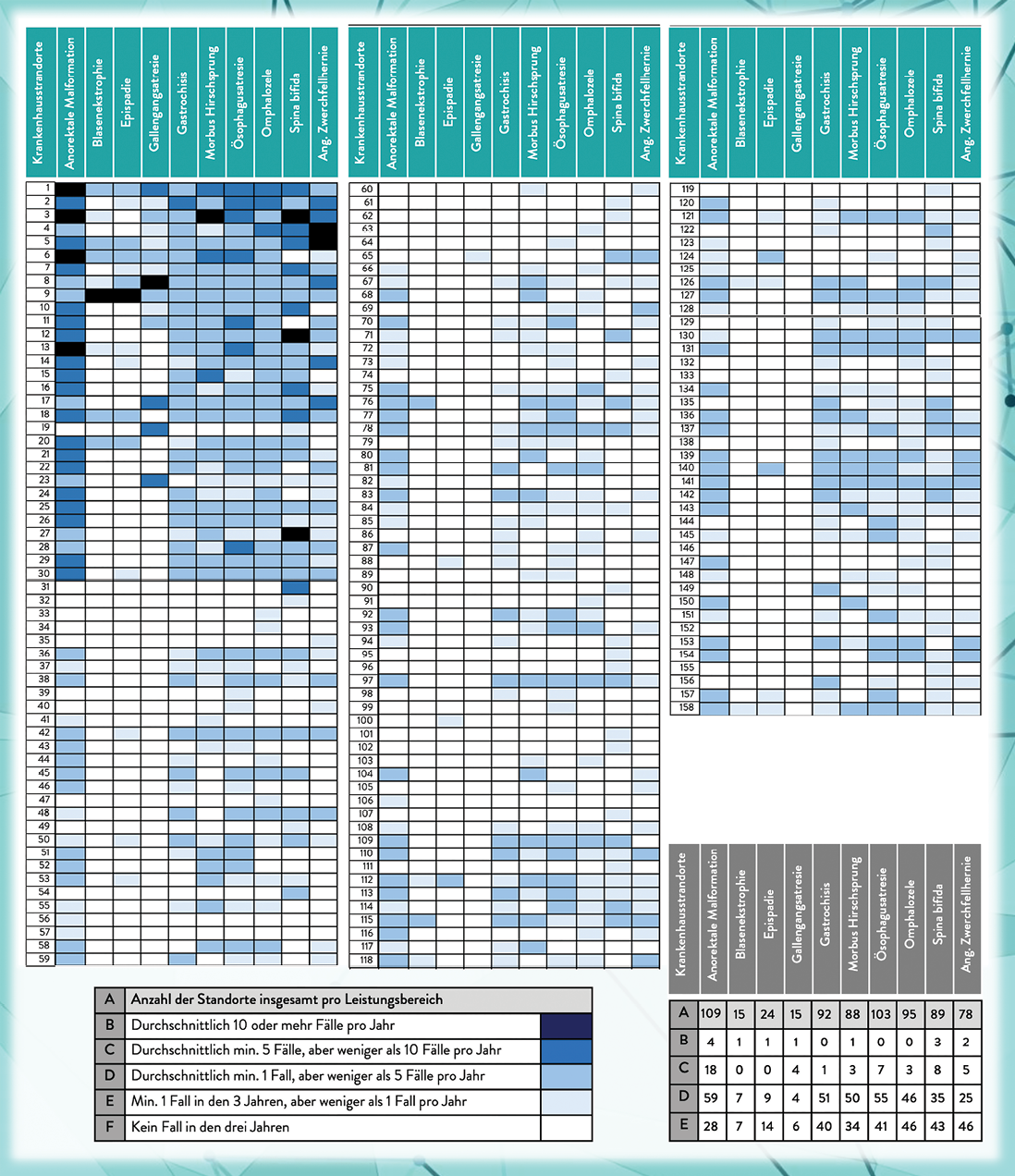
Abb. 2: Durchschnittliche jährliche Fallzahl pro Standort, ermittelt aus den Jahren 2020, 2021 und 2022 für die Korrekturoperationen von zehn verschiedenen komplexen Fehlbildungen.
Beispiel Ösophagusatresie (ÖA)
Kinder sind keine „kleinen Erwachsenen“. Dennoch bedürfen sie genauso einer qualitätsgesicherten Versorgung in Bezug auf Eingriffe am komplexen Organsystem Ösophagus. Doch diese gibt es bisher nicht, denn während für resezierende Eingriffe an der Speiseföhre bei Erwachsenen eine bundesweite gesetzliche Mindestmenge von 26 Fällen pro Jahr und Standort unabhängig von der zugrundeliegenden Diagnose gilt, schließt diese Menschen unter 18 Jahren nicht ein.
In den Jahren 2016–2022 führten 111 Kliniken die durchschnittlich jährlich 211 Korrekturoperationen bei Kindern mit ÖA durch [21]. Somit werden seit 2024 3.800 Ösophagusresektionen bei Erwachsenen an weniger viszeralchirurgischen Standorten operiert als die rund 200 Kinder mit einer ÖA an kinderchirurgischen Standorten. Der Median der Klinikfallzahlen von Korrekturoperationen bei ÖA lag bei zwei (P25-P95 1–8), und es gab keine Klinik, die durchschnittlich mehr als zehn Korrekturoperationen bei ÖA pro Jahr durchführte. Die dringend notwendige perioperative Bronchoskopie zu Nachweis und Lokalisierung der tracheoösophagealen Fistel wurde in nur 50 % der Fälle durchgeführt. Hochgerechnet prognostizieren diese Zahlen, dass durch das Unterlassen der Bronchoskopie jährlich acht Kinder, bei denen eine Typ IIIc ÖA mit oberer und unterer Fistel vorliegt, präoperativ als solche nicht erkannt werden, und die obere tracheoösophageale Fistel evtl. belassen wird – eine im Langzeitverlauf mit einer hohen Letalität vergesellschaftete „Komplikation“ [21].
2023 publizierte die betreffende Patientenorganisation KEKS e.V. eine Liste zur Korrekturoperation bei ÖA mit Fallzahlen der jeweiligen Klinikstandorte (auf Grundlage der Daten der Qualitätsberichte, mit einer gewissen Unschärfe im extrem niedrigen Fallzahlbereich) [25]. Ziel war es, den Betroffenen eine Entscheidungsgrundlage anzubieten, äquivalent zu der AOK-Transparenzliste der Mindestmengen-unterliegenden Eingriffe. Daraufhin schrieb die Präsidentin der DGKJCH, Frau PD Dr. med. Ludwikowski, in einer öffentlichen Mitteilung an die Mitglieder: „Eine Bündelung der Eingriffe ist notwendig, und hier bitte und fordere ich insbesondere Mitglieder auf, dass sie Neugeborene an Kollegen zur Operation weiterleiten bzw. kooperieren, wenn nur ein bis zwei Kinder pro Jahr in ihrer Abteilung operiert werden.“
Dieser zaghafte Versuch einer Zentralisierung zeigte sich in den Daten 2024 als nicht wirksam. Aus versorgungswissenschaftlicher Sicht ist eine „Mindestmenge in der Höhe 2–3“ auch ungeeignet, um Gelegenheitschirurgie auszuschließen.
Die Chance von Mindestmengen für die kinderchirurgische Weiterbildung
Der Musterweiterbildungskatalog der Bundesärztekammer zur Facharztweiterbildung enthält keinen Richtwert für einzelne Korrekturoperation von Fehlbildungen. Wäre dies ein Inhalt der Weiterbildungsordnung, könnten 80 % der kinderchirurgischen Standorte keine Weiterbildung gewährleisten, da sie weniger als fünf Korrekturoperationen pro Jahr für jegliche komplexe Fehlbildung durchführen. Der aktuelle Weiterbildungskatalog „Kinder- und Jugendchirurgie“ ist somit an die Versorgungsrealität angepasst. Am Ende dieser Weiterbildung steht heute der/die „allgemeine Kinderchirurg:in“, der/die die flächendeckende Versorgung der häufigen Krankheitsbilder sicherstellen kann. Ein gesondertes Ausbildungskonzept für die Fehlbildungschirurgie fehlt allerdings, denn bei der aktuellen Fallzahlverteilung ist es in Deutschland unmöglich, sich als Weiterzubildende/r auf einen Teilbereich der Fehlbildungschirurgie zu spezialisieren.
Hier könnte ein zukunftsfähiges Weiterbildungskonzept nachbessern und zum einen die Differenzierung in „allgemeine Kinderchirurgie“, „Fehlbildung-Kinderchirurgie“ und „onkologische Kinderchirurgie“ in Betracht ziehen, und zum anderen Rotationen in spezialisierte Zentren einschließen, sodass die Ausbildung sich dem Versorgungsbedarf anpasst. Voraussetzung hierfür sind Zentren, an denen die jeweiligen Fehlbildungen in einer höheren Fallzahl behandelt werden. Die konzentrierte Fallzahl würde nicht nur – im eigentlichen Sinne der Mindestmengenregelung – die Behandlungssicherheit durch die größere Arbeitsroutine des Teams an den jeweiligen Standorten sichern, sondern darüber hinaus auch eine substanzielle Aus- und Weiterbildung bei der spezifischen Versorgung dieser seltenen Fälle ermöglichen.
Fazit
Zusammenfassend bieten die im August und Oktober 2025 eingeleiteten Mindestmengenverfahren des G-BA zur operativen Korrektur der angeborenen Fehlbildungen Morbus Hirschsprung und Anorektale Malformationen eine große Chance zur Verbesserung der Behandlungssicherheit der Patient:innen mit diesen Fehlbildungen. Auch die Möglichkeiten zur gezielten Weiterbildung und klinischen Forschung zu diesen Krankheitsbildern werden sich durch eine Zentralisierung der Leistung voraussichtlich erheblich verbessern.
Die Literaturliste erhalten Sie auf Anfrage via passion_chirurgie@bdc.de.

Korrespondierende Autorin:
Dr. med. Miriram Wilms
Selbsthilfeorganisation für Menschen mit Anorektalen Malformationen und Morbus Hirschsprung (SoMA e.V.), München
Universitätsklinikum Düsseldorf
Abteilung für Allgemein-, Viszeral- und Kinderchirurgie
Düsseldorf
Medizinische Fakultät der Universität Witten/Herdecke, Witten

Dr. med. Horst Schuster
Abteilung Medizin/Referat Qualitätssicherung
GKV-Spitzenverband
Reinhardtstraße 28
10117 Berlin
Gesundheitspolitik
Wilms M, Schuster H: Mindestmengen in der komplexen Fehlbildungschirurgie. Passion Chirurgie. 2025 Mai; 15(11): Artikel 05_03.
Mehr zur Kinderchirurgie finden Sie auf BDC|Online unter der Rubrik Wissen | Fachgebiete | Kinder- und Jugendchirurgie.
Weitere aktuelle Artikel
15.10.2024 BDC|News
Passion Chirurgie: Kinder- und Jugendchirurgie im Fokus
In der heutigen Ausgabe spielen die aktuellen Entwicklungen der Kinder- und Jugendchirurgie eine besondere Rolle. Im Fokus stehen die Zentralisierung spezieller Krankheitsbilder, die Entwicklung in der Laparoskopie..
01.10.2024 Kinderchirurgie
Zentralisation der Gallengangatresie in Deutschland – Eine Initiative der DGKCH
Die Gallengangatresie (syn. Biliäre Atresie/engl. Biliary Atresia [BA]) ist eine seltene obstruktive Cholangiopathie der Neugeborenenperiode unklarer Ätiologie (Abb. 1), die innerhalb kürzester Zeit zu einer fortschreitenden Leberfibrose sowie -zirrhose führt. Trotz einer Inzidenz von knapp 1:19.000 in Deutschland, mit ca. 35 bis 40 neuen Diagnosen pro Jahr, macht die BA global immer noch die häufigste Ursache für eine Lebertransplantation im Kindesalter aus.
01.10.2024 Kinderchirurgie
Wie versorgen wir die Appendizitis in der Zukunft?
Die derzeitigen etablierten Methoden und Empfehlungen zur Therapie der akuten Appendizitis gehen auf Arbeiten zurück, die bereits mehr als 130 Jahre alt sind. Als sehr einflussreich gelten die Empfehlungen des amerikanischen Pathologen Reginald H. Fitz zur grundsätzlichen und raschen chirurgischen Entfernung des entzündeten Wurmfortsatzes, die immer noch das chirurgische Handeln bestimmen [1].
01.10.2024 Kinderchirurgie
Stellenwert der roboterassistierten Chirurgie im Kindes- und Jugendalter
Kinderchirurgie ist bekanntermaßen nicht die Chirurgie zu klein geratener Erwachsener und doch gab es in der Vergangenheit einige Entwicklungen der Erwachsenenchirurgie, die in der Kinderchirurgie adaptiert wurden. Zu den letzten großen Entwicklungen auf dem Gebiet der Chirurgie zählt sicherlich die roboterassistierte Chirurgie.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.