01.03.2019 Politik
Interdisziplinäre Notfallambulanz und Portalpraxis – Erfahrungen aus Schleswig-Holstein

„Die Notaufnahmen der Krankenhäuser sind überlastet – auch, weil sich dort Patienten ohne dringenden Notfall behandeln lassen. Gesundheitsminister Jens Spahn (CDU) will die Notfallversorgung jetzt umbauen.“ So oder ähnlich lauteten die Schlagzeilen der großen deutschen Tageszeitungen vom 20. Dezember 2018, einen Tag nachdem vom Bundesgesundheitsminister öffentlichkeitswirksam ein Konzept für den Umbau der Notfallversorgung vorgestellt wurde.
Die kompetente Versorgung von Notfällen, sei es ambulant oder unter stationären Bedingungen, stellt einen zentralen Anteil der chirurgischen Tätigkeit dar. Daher ist es in unserem ureigenen Interesse an einer Neustrukturierung der Notfallversorgung mitzuarbeiten. Dabei stellt sich zunächst einmal die Frage nach den Ursachen für die aktuell beklagten Probleme in der Notfallambulanz.
Seit Jahren hören wir Berichte über durch selbsterklärte Notfallpatienten überschwemmte Notfallambulanzen der Kliniken – und dies vor dem Hintergrund, dass die Versorgung der ambulanten Notfallpatienten dem Vertragsarztsystem, namentlich den Kassenärztlichen Vereinigungen, obliegt. Mancherorts wurde in der Vergangenheit darauf reagiert mit von den KVen betriebener Anlaufpraxen an oder auch in den Krankhäusern, dies aber oft nur mit mäßigem Erfolg. Nicht selten sind diese kassenärztlichen Bereitschaftsambulanzen nämlich in räumlicher Entfernung von der eigentlichen Notfallambulanz der Klinik lokalisiert und ohne fremde Hilfe nur schwer zu finden. So wird die Triage in diesen Fällen nicht vom medizinischen Fachpersonal, sondern vom Pförtner des Krankenhauses vorgenommen.
Weitere Gründe für Fehlallokationen in der Notfallversorgung sind ungenügende Informationen der breiten Öffentlichkeit über die Zuständigkeiten des streng nach Sektoren aufgeteilten Gesundheitssystems in Deutschland. So deckte eine 2017 im Deutschen Ärzteblatt veröffentlichte Untersuchung (1] an norddeutschen Kliniken auf, dass mehr als die Hälfte der in der Notfallambulanz wartenden Patienten sich selbst gar nicht als Notfall einschätzten und davon ausgingen, dass eine Behandlung ihres Gesundheitsproblems außerhalb von Sprechstundenöffnungszeiten generell im Krankenhaus erlaubt ist. Unter den anderen, selbsteingeschätzten Notfällen wiederum waren die Bereitschaftsdienstambulanzen der zuständigen KV und deren zentrale bundeseinheitliche Notfallrufnummer 116 117 nicht bekannt.
Vor diesem Hintergrund ist es somit verständlich, dass die Zahlen bezüglich der Inanspruchnahmen von Notfallambulanz und kassenärztlichem Bereitschaftsdienst seit Jahren auseinanderlaufen. Während der kassenärztliche Bereitschaftsdienst immer weniger in Anspruch genommen wird steigt in gleichem Ausmaß die Belastung in den Krankenhausambulanzen (Abb. 1).
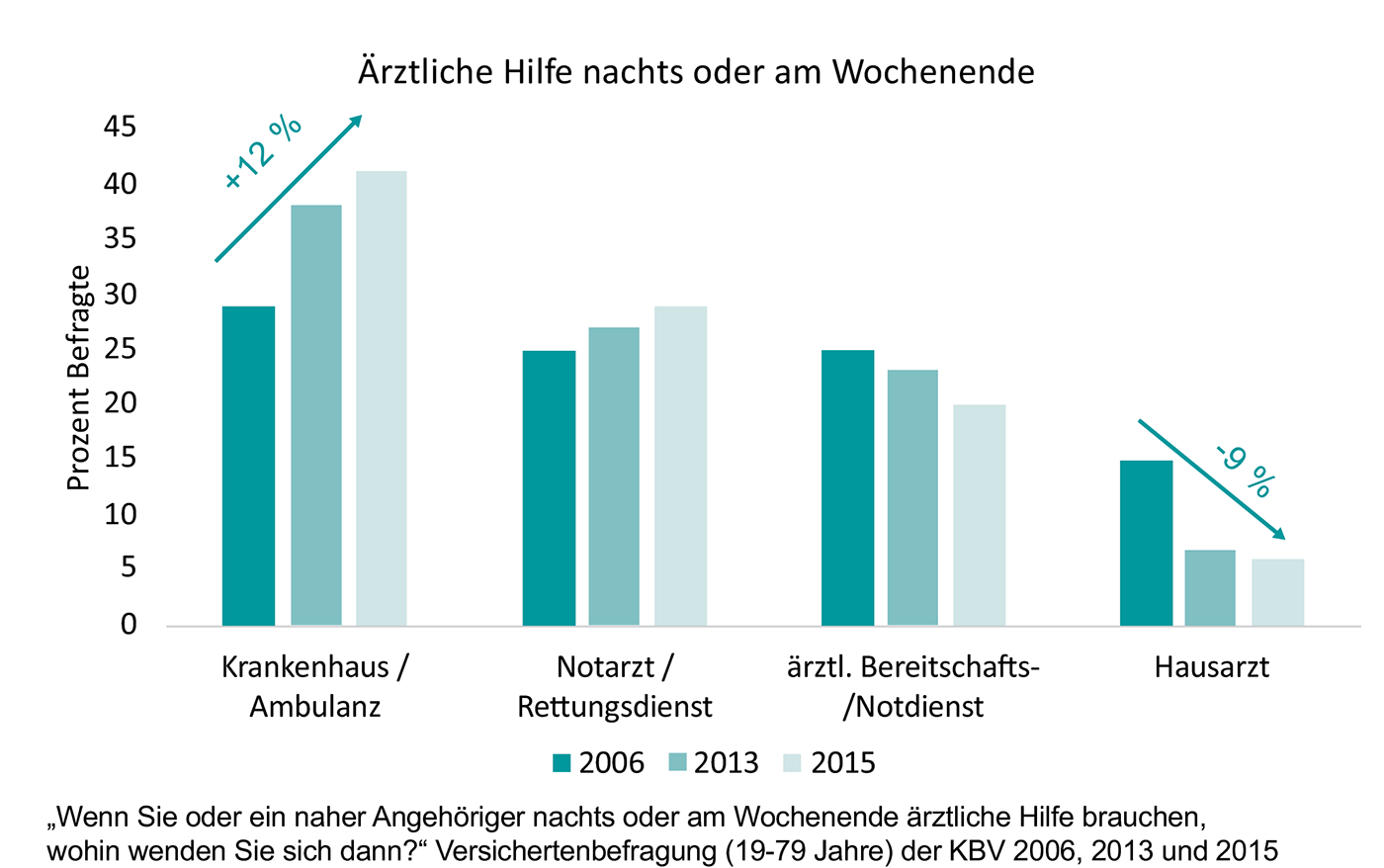
Abb. 1: Inanspruchnahme von Krankenhaus Notfallambulanz und ärztlicher Bereitschaftsdienst der KV [2]
In Schleswig-Holstein wurde diese Problematik durch die zuständige kassenärztliche Vereinigung (KVSH) bereits 2007 identifiziert und führte zu einer kompletten Neustrukturierung des Notdienstes. Zentrale Pfeiler waren dabei die Einrichtung von sogenannten Anlaufpraxen an den Krankenhäusern sowie das Einrichten einer gemeinsamen überregionalen Leitstelle.
Bei den Anlaufpraxen wurde von Beginn an Wert daraufgelegt, dass nach Möglichkeit eine sogenannte „Ein-Tresen-Lösung“ implementiert wurde, d. h. die KV-Ambulanz ist zentraler Bestandteil der interdisziplinären Notfallambulanz und nicht in räumlicher Entfernung derselben untergebracht. Die Triage erfolgt durch das medizinische Fachpersonal und der Patient wird so dem für ihn passenden Sektor zugewiesen. Weder der Pförtner noch der Patient selbst entscheiden also über die Dringlichkeit, dies obliegt einzig und ausschließlich dem Arzt.
Hierzu bedurfte es baulicher Maßnahmen, die gerade in kleineren Krankhäusern oftmals nicht trivial und nur schwierig umzusetzen waren. Stand Dezember 2018 sind nun in allen 30 an der Notfallversorgung teilnehmenden Klinken Anlaufpraxen eingerichtet worden. In einem Drittel der Krankenhäuser wurde dabei die klassische Portalpraxis mit gemeinsamer Ambulanz (1-Tresen-Lösung) implementiert, weitere sollen folgen.
Die quartalsweise von der KVSH erhobenen Zahlen über die Inanspruchnahme von KV-Notfalldienst und Krankenhausambulanz [3] geben diesem Vorgehen recht und können durchaus als Blaupause für den Rest der Republik gelten. So ist es zwar über die Jahre zu einem leichten Anstieg der Notfallpatienten gekommen, dies aber in beiden Sektoren in ähnlicher Auswirkung und damit offensichtlich allein der Demografie bedingten Morbiditätsentwicklung geschuldet. Eine überproportionale Beanspruchung der Notfallambulanzen in den Krankenhäusern konnte zuverlässig verhindert werden (Abb. 2).
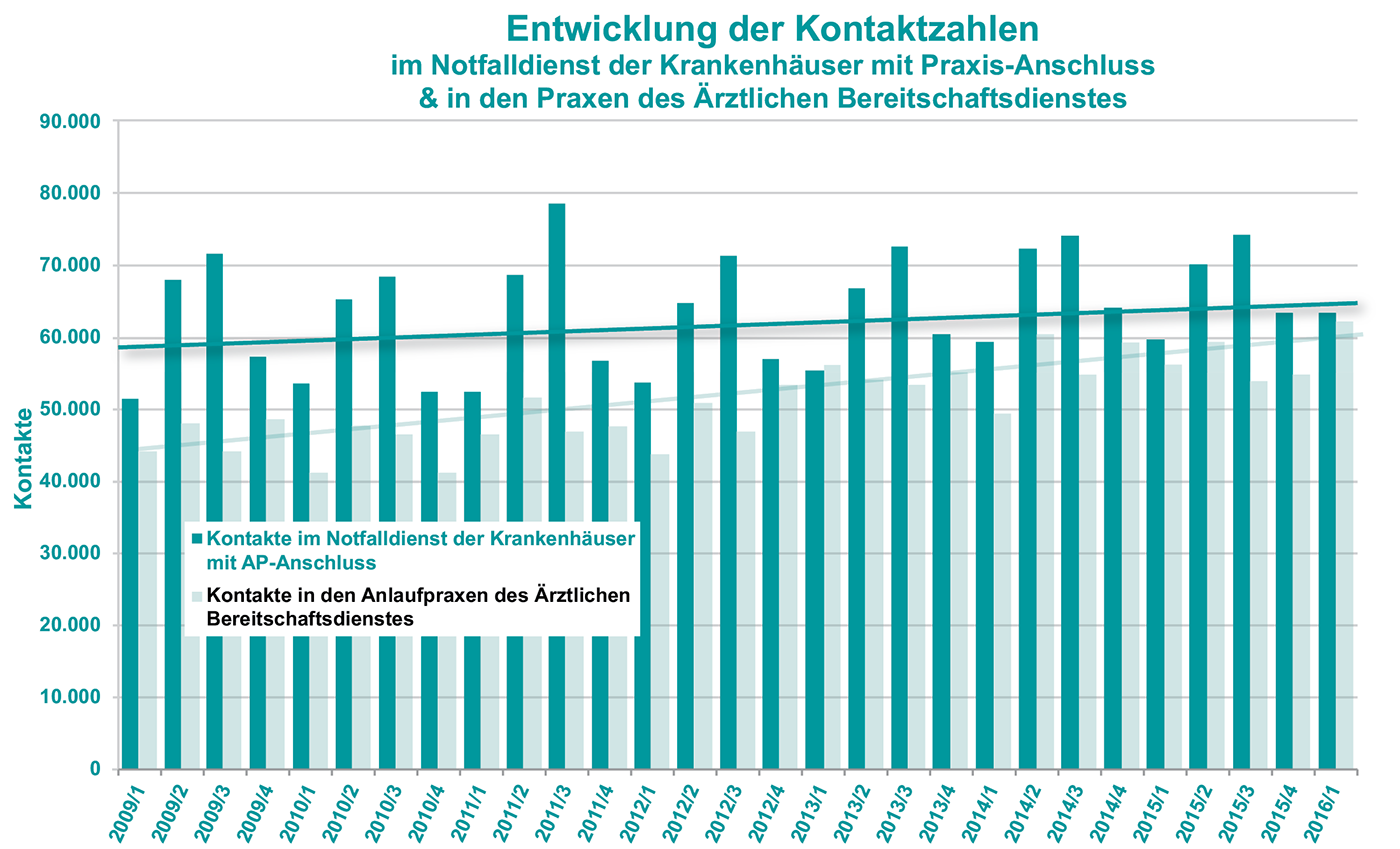
Abb. 2: Quartalsweise Darstellung der Kontakte im ärztlichen Bereitschaftsdienst der KV und der Notfallambulanzen der Krankenhäuser in Schleswig-Holstein (AP = Anlaufpraxis)
Interessant ist auch ein Vergleich der Relation ambulante/stationäre Fälle in der Notfallambulanz eines Krankenhauses in Abhängigkeit davon, ob an dem betreffenden Standort eine Portalpraxis der KV funktioniert. So wurden vom UKE in Hamburg 70 % ambulante Fälle berichtet, ähnlich wie in anderen Bereichen in Deutschland. Von der interdisziplinäre Notfallaufnahme am UKSH in Lübeck werden im Vergleichszeitraum nur 45 % ambulante und 55 % stationär endende Notfälle vermeldet [6]. Der einzige Unterschied zwischen beiden Standorten ist, dass am Universitätsklinikum in Lübeck eine KV-Notfallpraxis in der Notfallambulanz implementiert wurde. Dies wiederum bedeutet, dass niedergelassene KV-Ärzte in Lübeck es schaffen, die Notfallambulanz eines Maximalversorgers von nicht in diesen Versorgungsbereich gehörenden leichten ambulanten Fällen zu entlasten.
Ausgesprochen von Vorteil war auch die Einrichtung einer landesweiten Leitstelle. Diese übernimmt zwischenzeitlich sogar vertretungsweise die Versorgung von anderen KVen, der Digitalisierung sei Dank. Im Rahmen der Notdienstreform 2007 wurde auch die zentrale Rufnummer 116 117 implementiert. Trotz einer groß angelegten und auch weiterhin geführten Informationskampagne konnte der Bekanntheitsgrad dieser Nummer aber noch nicht zufriedenstellend gesteigert werden. Damit verbleibt trotz der insgesamt positiven Entwicklung in Schleswig-Holstein weiterhin die Notwendigkeit über die Einführung einer zentralen Notrufnummer zu diskutieren.
Die einzige, allgemein bekannte Rufnummer ist und bleibt die 112. Diese Nummer wird im Notfall und auch zunehmend bei Unsicherheiten gewählt und führt aktuell zu ganz erheblichen Problemen. So nehmen die Kontakte zum Rettungsdienst kontinuierlich zu. Ist dieser einmal ausgerückt und vor Ort, so darf er keine ambulante Behandlung abrechnen und deshalb wird der Patient eben aufgenommen und ins nächste Krankenhaus gebracht. Da dies nicht selten zur stationären Aufnahme führt, nicht aus medizinischen sondern ökonomischen Gründen, werden also auch hier Patienten auf einer höheren Strukturebene versorgt, was unweigerlich zu erhöhten, medizinisch nicht gerechtfertigten Kosten führt.
Diese Problematik wurde vom Sachverständigenrat zur Begutachtung der Entwicklung im Gesundheitswesen (SVR Gesundheit) identifiziert [4]. Empfohlen wird der Politik das Sozialgesetzbuch dahingehend zu ergänzen, dass zukünftig auch ambulante Behandlungen durch kompetentes Rettungspersonal abgerechnet werden können.
Dem können wir uns in Schleswig-Holstein nur anschließen. Verbunden werden muss dies noch mit rechtlichen Änderungen insbesondere zur Telemedizin, so dass auch Beratungen am Telefon erfolgen können. Untersuchungen aus der Schweiz und einem Modellbereich in Baden-Württemberg [5] legen nahe, dass allein durch eine solche Möglichkeit bis zu 30 Prozent der Selbsteinweisungen in Notfallambulanzen verhindert werden können.
Die Erfahrungen aus Schleswig-Holstein zeigen, dass die aktuell vom Sachverständigenrat empfohlenen und vom BMG auch zum Teil schon konkretisierten Empfehlungen zum Umbau der Notfallversorgung es wert sind, umgesetzt zu werden. Flankiert werden müssen all diese Maßnahmen durch ein multimediale Informationskampagne und auch durch eine verbesserte gesundheitliche Bildung, idealerweise beginnend in der Schule.
Literatur
[1]Scherer, M., Lühmann, D., Kazek, A., Hansen, H., Schäfer, I.: Patienten in Notfallambulanzen. Querschnittsstudie zur subjektiv empfundenen Behandlungsdringlichkeit und zu den Motiven, die Notfallambulanzen von Krankenhäusern aufzusuchen. Deutsches Ärzteblatt 2017; 114; 645-52
[2] Versichertenbefragung der Kassenärztlichen Bundesvereinigung 2015 https://www.kbv.de/media/sp/Berichtband_KBV_Versichertenbefragung_2015.pdf
[3] Schliffke, M.: Notfallambulanz und Portalpraxen. Jahrestreffen BDC Schleswig-Holstein 28.11.2018, Kiel
[4] Sachverständigenrat zur Begutachtung der Entwicklung im Gesundheitswesen: Bedarfsgerechte Steuerung der Gesundheitsversorgung. Gutachten 2018. https://www.svr-gesundheit.de/fileadmin/user_upload/Gutachten/2018/SVR-Gutachten_2018_WEBSEITE.pdf
[5] Downes, M.J., Mervin, M.C., Byrnes, J.H., Scuffham, P.A.: Telephone consultations for general practice: a systematic review. Systematic Reviews 2017; 6; 128
[6] Wolfrum, S.: Das Stufenkonzept der klinischen Notfallversorgung – Erfahrungen aus der interdisziplinären Notaufnahme eines Maximalversorgers. Jahrestreffen BDC Schleswig-Holstein 28.11.2018, Kiel
Schmitz RW: Interdisziplinäre Notfallambulanz und Portalpraxis – Erfahrungen aus Schleswig-Holstein. Passion Chirurgie. 2019 März, 9(03): Artikel 05_01.
Autor des Artikels
Dr. med. Ralf Wilhelm Schmitz
Referatsleiter Niedergelassene ChirurgenMVZ Chirurgie KielSchönberger Str. 1124148Kiel kontaktierenWeitere Artikel zum Thema
20.03.2018 Politik
Krankenhaus-Report 2018
Bei der Krankenhausplanung in Deutschland ist es schon heute möglich, die Klinikstrukturen qualitätsorientiert zu zentralisieren und zu spezialisieren. Darauf weisen der AOK-Bundesverband und das Wissenschaftliche Institut der AOK (WIdO) bei der Vorstellung des Krankenhaus-Reports 2018 zum Thema "Bedarf und Bedarfsgerechtigkeit" hin. Das Krankenhaus-Strukturgesetz hat den Bundesländern dafür schon vor zwei Jahren umfangreiche Möglichkeiten eingeräumt.
19.03.2018 Politik
So denken Ärzte über Gesundheitsminister Spahn
Im Gesundheitsministerium steht nun also Jens Spahn am Ruder. Ist der CDU-Politiker der richtige Mann für den Job? Hat er das Fachwissen und die richtigen Pläne? Der Ärztenachrichtendienst (änd) aus Hamburg fragte in der vergangenen Woche nach der Meinung der niedergelassenen Ärzte. Das Resultat: Zahlreiche Mediziner bescheinigen dem ehemaligen gesundheitspolitischen Sprecher der Unionsfraktion das nötige Vorwissen - bleiben aber trotzdem skeptisch.
16.03.2018 Politik
Online-Fernbehandlung: Chancen der Digitalisierung
Der Bundesverband Medizintechnologie, BVMed, fordert die intelligente Nutzung neuer Technologien in der medizinischen Versorgung. Beispielsweise könnten durch die Lockerung des Fernbehandlungsverbotes, das in der Ärzteschaft aktuell diskutiert wird, die Chancen der Digitalisierung besser genutzt werden. Als einen Bereich nennt der BVMed die Wundversorgung mit Bildübertragungen von Wunden an den behandelnden Arzt und gemeinsamen Videosprechstunden mit Wundspezialisten.
12.03.2018 Politik
AWMF fordert Gesundheitspolitik auf Basis evidenzbasierter Medizin
Das Patientenwohl soll für die künftige Bundesregierung der entscheidende Maßstab aller gesundheitspolitischen Entscheidungen werden. Die AWMF (Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften) e. V. begrüßt diese Aussage im neuen Koalitionsvertrag, kritisiert jedoch, dass unerwähnt bleibt, auf welcher Basis gesundheitspolitische Entscheidungen künftig getroffen werden sollen. Die wissenschaftliche Medizin und die Notwendigkeit wissenschaftlich belegbarer Maßnahmen ist mit keinem Wort erwähnt. Patientenwohl kann nur dann erreicht werden, wenn sich künftige gesundheitspolitische Entscheidungen an wissenschaftlichen Fakten orientieren: Nur wenn nachweisbar ist, dass eine gesetzgeberische Maßnahme im Gesundheitswesen im Sinne der evidenzbasierten Medizin ausreichend, zweckmäßig und notwendig ist, dient sie auch dem Wohl von Patientinnen und Patienten. Um das zu gewährleisten, ist eine enge Zusammenarbeit mit der wissenschaftlichen Medizin – wie sie in der AWMF versammelt ist – unverzichtbar. „Wir müssen mehr und früher als bislang in gesundheitspolitische Entscheidungen einbezogen werden“, fordert AWMF-Präsident Professor Dr. med. Rolf Kreienberg. Zwar wird im Koalitionsvertrag betont, dass der Dialog auch mit der Wissenschaft intensiviert werden muss, die evidenzbasierte Medizin findet als Grundpfeiler einer wissenschaftlich begründeten Prävention, Diagnostik und Therapie in dem 177-Seiten starken Vertrag jedoch keinerlei Erwähnung. Das sieht die AWMF angesichts der zu lösenden Aufgaben äußerst kritisch. „Die alternde Gesellschaft, die Zunahme chronischer Erkrankungen, Antibiotika-Resistenzen, aber auch die Digitalisierung und der Nachwuchsmangel in vielen Teilen der Medizin stellen uns vor große gesamtgesellschaftliche Herausforderungen“, so Kreienberg. Diese seien nur zu bewältigen, wenn die künftige Bundesregierung bei gesundheitspolitischen Entscheidungen die Ebenen und Akteure einbinde, die die höchste Kompetenz und Expertise zu einem Thema mitbringen. In der AMWF mit ihren 177 wissenschaftlich-medizinischen Fachgesellschaften sind alle medizinischen Fächer, die meisten interdisziplinären Themenbereiche und neben Ärzten auch weitere Gesundheitsberufe vertreten. Von diesen wird Wissen gemäß der evidenzbasierten Medizin entwickelt, evaluiert und verbreitet. Daraus entstehen unter anderem Leitlinien, die heute die Basis des ärztlichen Handelns darstellen. Die AWMF garantiert daher mir ihren Aktivitäten und Akteuren eine Gesundheitsversorgung, bei der die Prinzipien der evidenzbasierten Medizin auf alle Gesundheitsberufe und alle Versorgungsbereiche angewandt werden. Die AWMF begrüßt auch das Anliegen der Koalitionsparteien, die Gesundheitsforschung auszubauen. Damit haben diese eine zentrale Forderung der AWMF in ihrem künftigen Regierungsprogramm verankert. Doch auch hier komme es auf die Ausgestaltung an: Hochschulmedizin, Versorgungsforschung und Medizininformatik können nur im Sinne der Patienten gestärkt werden, wenn auch hier die Grundpfeiler der wissenschaftlichen Medizin zum Maßstab des Handelns werden. Dazu gehöre, dass wissenschaftliches Arbeiten innerhalb der Medizin in Ausbildung und Beruf einen höheren Stellenwert bekomme, wissenschaftliche Studien und Netzwerke gefördert, die individuellen Bedürfnisse der Patienten und das Erfahrungswissen der Experten regelmäßig abgefragt werde und in Aktivitäten einfließen. „Dafür ist die AWMF in Deutschland das Expertengremium, das sich im Interesse des Patientenwohls gerne in die künftige Regierungsarbeit einbringt“, betont Kreienberg.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.


















