Zum anderen wird Patienten erst dann die Option einer Herz-Operation angeboten, wenn konservative Therapiemöglichkeiten ausgeschöpft sind. Diese zunehmende Zahl an „multimorbiden“ Patienten steigert die Anforderungen an materielle, finanzielle und personelle Ressourcen bei gleichzeitig hohem Anspruch auf Risikominimierung in den herzchirurgischen Zentren auf eindrucksvolle Weise.
Die aortokoronare Bypassoperation, der Aortenklappenersatz sowie die Kombination von Aortenklappenersatz und aortokoronarer Bypassoperation repräsentieren etwa 90 Prozent der herzchirurgischen Eingriffe bei älteren Patienten. Mitralklappeneingriffe, auch in Kombination mit aortokoronarer Bypassversorgung, haben in der Gruppe der über 80-Jährigen einen Anteil von etwa fünf bis 15 Prozent. Andere herzchirurgische Eingriffe wie die Implantation mechanischer Herzunterstützungssysteme sowie Herztransplantationen werden in dieser Altersgruppe nur selten durchgeführt.
Konzepte in der Herzchirurgie für den älteren Patienten
Aufgrund der allgemeinen Ressourcenknappheit wird von der modernen Herzchirurgie verlangt, die Auswirkungen des demographischen Wandels durch eine ständige Weiterentwicklung der Therapieverfahren auszugleichen.
Koronarchirurgie
Wie groß ist die Bedeutung der Koronarchirurgie angesichts der verbesserten interventionellen Behandlung? Inwiefern spielen der zunehmende Kostendruck im Gesundheitswesen bei der Therapie von alten Patienten eine Rolle?
Die koronare Bypasschirurgie hat in den letzten Jahrzehnten enorme Fortschritte in Hinblick auf perioperative Ergebnisse zu verzeichnen. Die stetige Überprüfung chirurgischer Interventionen mit diagnostischen Tools hat zweifellos zu einer Verbesserung der perioperativen Ergebnisse in der Herzchirurgie geführt. Hier sind u. a. routinemäßige transösophageale Echokardiographie, Evaluierung der Hirnperfusion an der Herz-Lungenmaschine mittels Near Infrared Spectrometry und Real-Time-Bypass-Graft-Flussmessungen zu nennen.
Des Weiteren zeigen nicht nur die perioperativen, sondern auch die Langzeitergebnisse der Koronarchirurgie eine substanzielle Besserung. In einer Medicare-Analyse von über 10.000 Patienten > 80 Jahre waren die Ergebnisse der Bypasschirurgie gegenüber der perkutanen Intervention hinsichtlich Überleben und Major Cardiac and Cerebral Events (MACCE) deutlich überlegen [6]. Eine wesentliche Rolle in dieser Entwicklung spielt sicher die Verwendung der linken Arteria thoracica interna für die Überbrückung des Ramus interventricularis anterior. Da dieser Graft kaum atherosklerotische Veränderungen aufweist, bleibt seine Qualität auch in diesem Patientengut (> 80 Jahre) exzellent, sodass seine Verwendung bei diesen Patienten empfohlen wird.
Prinzipiell sollte versucht werden, bei älteren Patienten den Eingriff ohne Zuhilfenahme der Herz-Lungenmaschine (HLM) im sogenannten Off-Pump-Verfahren (OPCAB) durchzuführen. Die Vermeidung der HLM führt zu einer deutlichen Reduktion der Invasivität des Eingriffs insbesondere durch die fehlenden Manipulationen an der Aorta. Dadurch wird versucht, das Schlaganfallrisiko zu minimieren. Dabei gibt es verschiedene Möglichkeiten, ein Ab- oder Ausklemmen der Aorta zu vermeiden und die notwendigen Koronarbypässe als Y- oder T-Grafts an die linke oder rechte Arteria thoracica interna zu anastomosieren [1].
Ökonomisch gesehen scheinen sich die Verwendung der Herz-Lungenmaschine auf der einen Seite und der Einsatz von Stabilisatoren beim OPCAB-Verfahren auf der anderen Seite die Waage zu halten.
Aortenklappenchirurgie
Die degenerative Aortenklappenstenose ist mittlerweile die häufigste valvuläre Herzkrankheit und repräsentiert eine klinisch wichtige Herzerkrankung im höheren Alter. Die Bedeutung der Aortenstenose hat in den letzten Jahren zugenommen und wird auch in den kommenden Jahrzehnten weiter stark zunehmen, da einerseits keine wirksame medikamentöse Therapie zur Beeinflussung der Progression der Aortenklappensklerose zur Verfügung steht und andererseits die Inzidenz der Aortenklappenstenose ab dem 75. Lebensjahr stark ansteigt.
Das Risiko für einen konventionellen Aortenklappenersatz kann mit Hilfe von verschiedenen Risiko-Scores abgeschätzt werden (Euroscore, STS-Score, Ambler-Score u. a.). Dabei wird primär die berechnete perioperative Mortalität kalkuliert und bei einem Wert über 15 bis 20 Prozent von einer Hochrisikosituation ausgegangen. Diese einfach zu ermittelnden Zahlen bieten jedoch nur eine Hilfestellung und stellen keine definitive Entscheidungsgrundlage im Individualfall dar. So gibt es zum Beispiel verschiedene Risikofaktoren, die für einen konventionell chirurgischen Zugang formal prohibitiv sind, wie beispielsweise eine Radiatio des Thorax oder eine so genannte «Porzellanaorta», welche jedoch in den Risiko-Scores nicht berücksichtigt werden, im Einzelfall jedoch therapieentscheidend sein können. Weitere wichtige Hochrisikofaktoren sind:
- hohes Alter (> 80-Jährig),
- bereits durchgemachte Bypass-Operation,
- relevante Mitralklappeninsuffizienz,
- schwer reduzierte systolische, links-oder rechtsventrikuläre Funktion,
- schwere pulmonale Hypertonie,
- Niereninsuffizienz sowie
- Demenz bzw. Fragilität des Patienten.
Als neuartige Verfahren dienen der transapikale und transfemorale Aortenklappenersatz (transcatheter aortic valve implantation „TAVI“), dazu, Aortenklappenstenosen ohne Einsatz einer Herz-Lungenmaschine zu behandeln (Abb. 1 und Abb. 2). Dieser Therapieansatz bietet sich vor allem bei Patienten an, die aufgrund ihres fortgeschrittenen Alters und ihres erhöhten Risikoprofils für eine konventionelle Aortenklappenoperation nicht in Frage kommen [3].
Abb. 1: Implantation einer biologischen Aortenklappe über die Herzspitze.
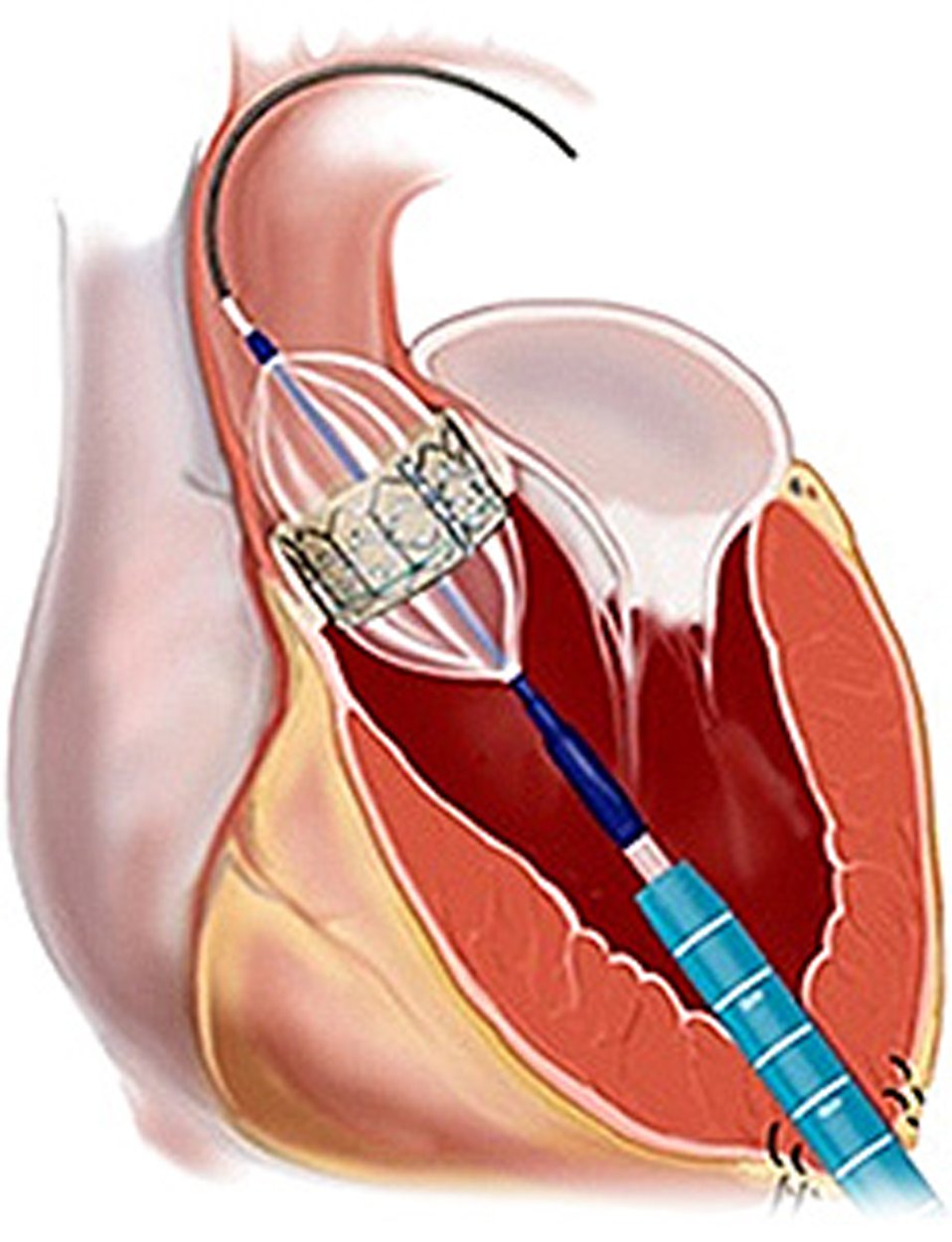
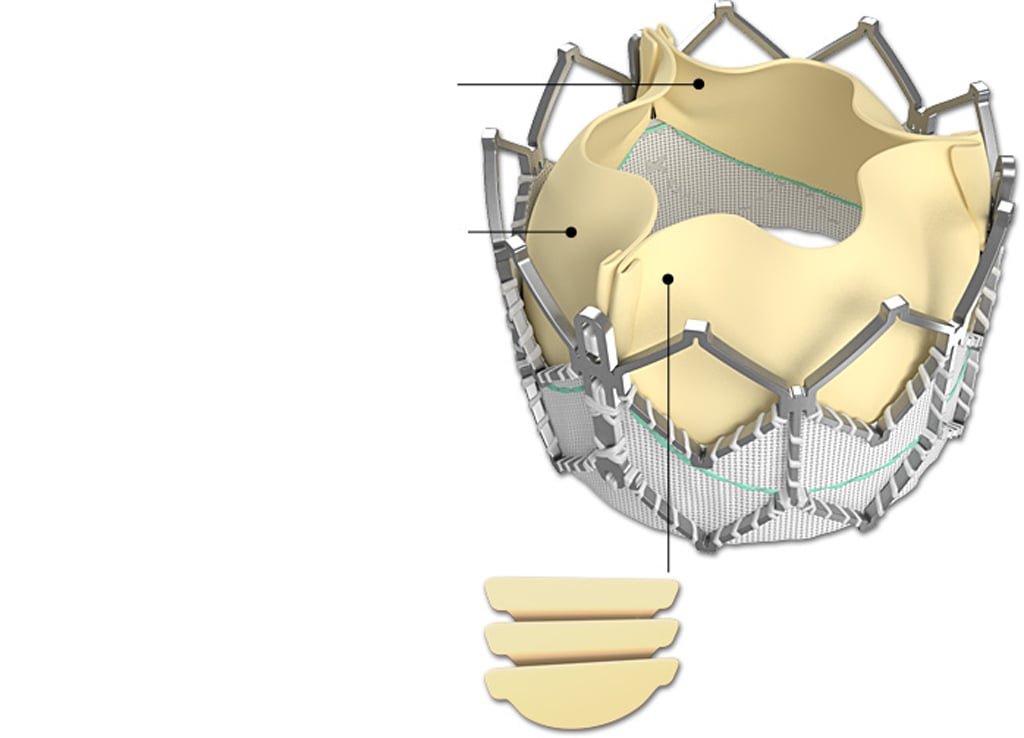
Abb. 2: Für den transapikalen Klappenersatz verwendete Edwards Sapien Prothese.
Es ist zu beachten, dass zum jetzigen Zeitpunkt kein spezifischer Risiko-Score für TAVI-Patienten zur Verfügung steht. Die Beurteilung der Operabilität oder der Eignung für eine TAVI hängt ausserdem nicht nur von Risiko-Scores ab, sondern bedarf einer individuellen Patienteneinschätzung. Insbesondere wurde gezeigt, dass der häufig angewandte logistische Euroscore die Mortalität überschätzt. Multiple Komorbiditäten bedingen eine multidisziplinäre Beurteilung des Patienten durch den Hausarzt, Kardiologen, Anästhesisten und Herzchirurgen. Im Falle einer klinischen Indikation für eine TAVI muss zusätzlich die technische Durchführbarkeit überprüft werden. Diese wird anhand von Screening-Untersuchungen, die hämodynamische, funktionelle und anatomische Faktoren berücksichtigen, evaluiert.
Abb. 3: Sterblichkeit im Krankenhaus bei Aortenklappenersatz nach TAVI (über Gefäße und von der Herzspitze aus).
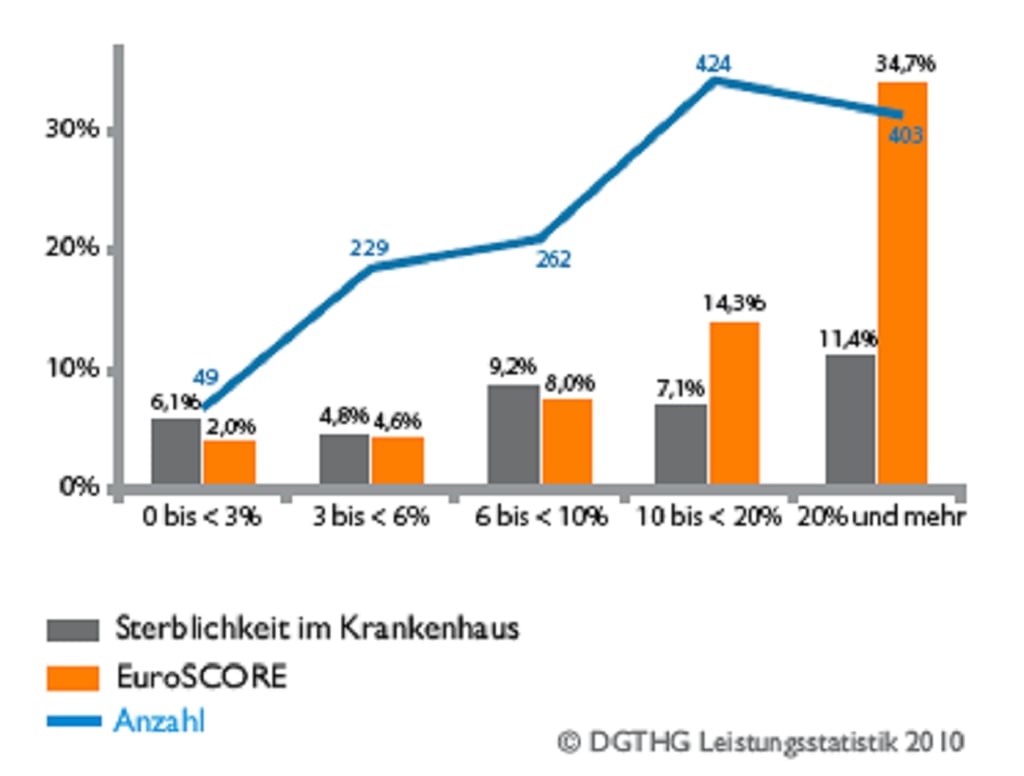
Abb. 4: Sterblichkeit im Krankenhaus nach chirurgischem Aortenklappenersatz in Abhängigkeit vom Euroscore.
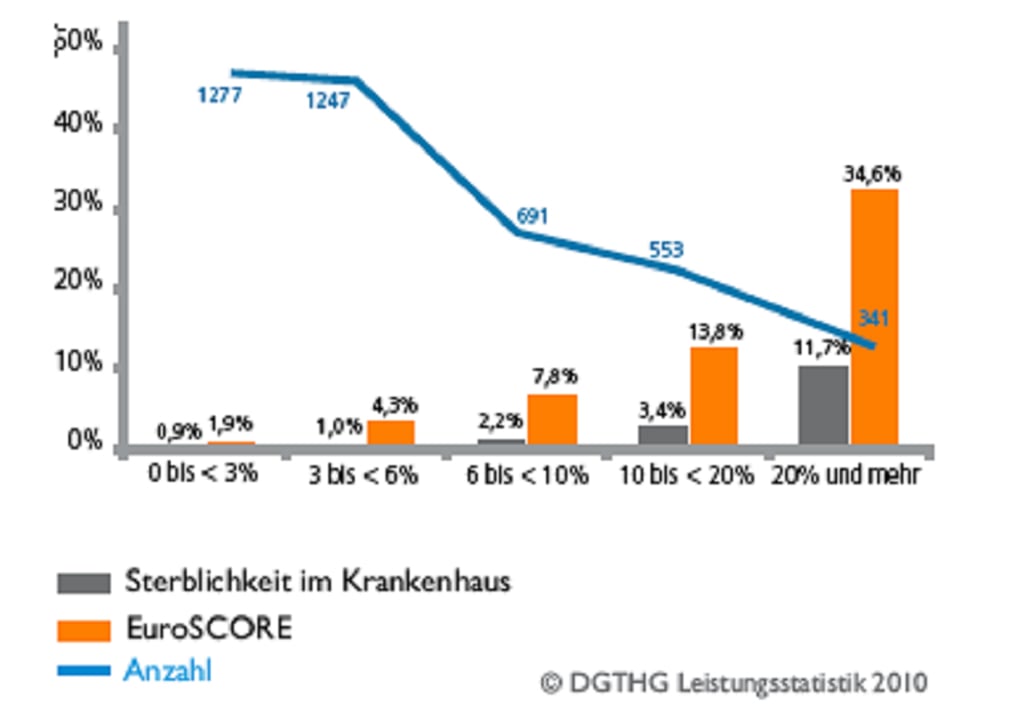
Die Abbildungen zeigen die Sterblichkeit im Krankenhaus nach katheterbasiertem Aortenklappeneingriff TAVI (Abb.3) und nach normalem chirurgischem Eingriff (Abb. 4) aus dem Jahre 2010. Die Unterteilung der Ergebnisse erfolgt nach unterschiedlichen Altersgruppen und dem sogenannten „logistischem EuroSCORE“. Der logistische EuroSCORE beschreibt die voraussichtliche Operationssterblicheit und errechnet sich aus einzelnen Begleiterkrankungen und Risikofaktoren (z. B. Alter, Diabetes, Nierenversagen, Bluthochdruck…).
Ein sehr hohes Risiko haben Patienten mit logistischen EuroSCORE über 15 bis 20. Die bisherigen Erfahrungen zeigen, dass der EuroSCORE tatsächlich die Operationssterblichkeit um das zwei- bis dreifache überschätzt, aber wesentlich den Langzeitverlauf der Patienten bestimmt. Es wird deutlich, dass Patienten mit niedrigem EuroSCORE und jungem Alter exzellente Ergebnisse nach einem chirurgischen Eingriff haben. Bei den TAVI-Patienten in jungen Altersgruppen und mit niedrigem Euroscore wird eine unerwartet hohe Sterblichkeit beobachtet.
Der finanzielle Aufwand liegt für den transapikalen Klappenersatz nach einem Follow-up von einem Jahr etwas höher als für den konventionellen Aortenklappenersatz [7].
Aortenchirurgie
Seit den ersten Eingriffen in den 60er Jahren des letzten Jahrhunderts ist der Ersatz der thorakalen Aorta zur Behandlung von Aneurysmen zu einem standardisierten Routineverfahren entwickelt worden. Eine zunehmende Zahl von Patienten im Alter von über 75 Jahren wird heute durch einen Aortenersatz bei Aneurysma behandelt.
Das Risiko von Letalität und Morbidität bei elektiven Eingriffen an Aorta ascendens und Aortenbogen ist heute gering. Wesentliche Risikofaktoren für perioperative Letalität sind koronare Herzkrankheit, andere Manifestationen der Atherosklerose und das Alter des Patienten. Atherogene Risikofaktoren und Alter sind auch die wichtigsten Risikofaktoren für das Auftreten bleibender oder temporärer neurologischer Komplikationen. Ältere Patienten benötigen einen längeren Klinikaufenthalt bis zur weitgehenden Rehabilitation.
Zusätzliche Prädiktoren für eine reduzierte Lebenserwartung sind eine chronisch obstruktive Lungenerkrankung, eine koronare Herzkrankheit und das Vorliegen weiterer Aneurysmen.
Die Entscheidung zum elektiven Aortenersatz in höherem Alter ist aus prognostischen Gründen gerechtfertigt, sollte aber die Implikationen der perioperativen Komplikationen berücksichtigen.
Lebensqualität
Die Akzeptanz einer Therapie – sei sie interventionell oder chirurgisch – hängt immer auch davon ab, ob die Patienten nach der Behandlung eine gute Lebensqualität erwarten können. Dies gilt vor allem für sehr invasive Verfahren bei Patienten im hohen Lebensalter. In jüngerer Zeit hat sich eine zunehmende Anzahl von wissenschaftlichen Arbeiten mit den Aspekten der Lebensqualität nach herzchirurgischen Eingriffen beschäftigt [4, 5]. Zur Lebensqualität des älteren Patienten gehört vor allem die Rückkehr in das gewohnte Umfeld und das Wiedererlangen einer autonomen Lebensführung. In einigen Publikationen wird doch über einen beträchtlichen Anteil älterer Patienten berichtet, die zumindest vorübergehend in einer Pflegeeinrichtung untergebracht werden müssen [8]. Insofern sollte vor dem chirurgischen Eingriff so exakt wie möglich die Frage der Lebensqualität und Prognose nach dem Eingriff geklärt werden. Des Weiteren muss gewährleistet sein, dass der ältere Patient nach ärztlicher Aufklärung und differenzierter Darstellung der Chancen und Risiken der Operation eine selbstbestimmte Entscheidung trifft.
Von ärztlicher Seite ist eine Indikationsstellung jenseits der formalen Operationsbedürftigkeit unter Berücksichtigung weiterer biologischer, psychologischer und emotionaler Faktoren notwendig, um den Patienten individuell beraten zu können. Dazu stehen uns derzeit neben der persönlichen Erfahrung des verantwortlichen Operateurs keine objektivierbaren Kriterien zur Verfügung. An dieser Stelle könnte eine zukünftige gemeinsame Forschung mit Altersmedizinern Parameter definieren, die eine Einschätzung des individuellen Potenzials erleichtern und damit die Voraussetzungen schaffen, noch bessere Ergebnisse bei Patienten im hohen Lebensalter zu erreichen.
Trotz aller Vorsicht, mit der die Ergebnisse der retrospektiven APPROACH-Studie interpretiert werden müssen, kann doch festgestellt werden, dass durch die chirurgische Revaskularisierung bei über 80-Jährigen Patienten eine hervorragende Lebensqualität und allgemeine hohe Behandlungszufriedenheit auch noch nach drei Jahren erreicht werden konnten [4].
Huber et al. analysierten die postoperative Lebensqualität bei 136 Patienten mit einem mittleren Alter von 82 Jahren. Eine massive Verminderung der kardialen Symptomatik bei 93 Prozent der Patienten, keine Beschwerden in den letzten vier Wochen bei 90 Prozent und eine 94-prozentige Behandlungszufriedenheit sprechen für die chirurgische Intervention [5].
Fazit
Der demographische Wandel führt zu einer starken Zunahme der älteren Bevölkerung. Mit dem Alter steigt die Inzidenz von Erkrankungen des Herz-Kreislauf- Systems, so dass eine zunehmende Zahl älterer Patienten im Rahmen herzchirurgischer Eingriffe versorgt werden. Dabei kann man feststellen, dass die bestehende Komorbidität einen grossen Anteil an der perioperativen Morbidität und Letalität hat. Das Alter selbst wird gelegentlich als Risikofaktor im Zusammenhang mit herzchirurgischen Eingriffen beschrieben. Bei Interpretation der Datenlage bildet sich im Faktor „Alter“ aber nur die vorbeschriebene Komorbidität ab.
Es konnten in den letzten Jahren zahlreiche technische Innovationen in den klinischen Alltag bei der herzchirurgischen Versorgung älterer Patienten übernommen werden.
Dadurch ist es insgesamt in der Herzchirurgie gelungen, trotz der Auswirkungen des demographischen Wandels die Mortalitätsraten gleichbleibend zu halten. Denn nur bei entsprechender Qualität der herzchirurgischen Versorgung im Hinblick auf Prognose und Lebensqualität ist die Ausschöpfung finanzieller Ressourcen gerechtfertigt.
Literatur
[1] 2011 ACCF/AHA Guideline for Coronary Artery Bypass Graft Surgery. J Am Coll
Cardiol 2011; 58 (24).
[2] DGTHG Leistungsstatistik 2010. Généreux P, et al. Show all
[3] Généreux P, Head SJ, Wood DA, Kodali SK, Williams MR, Paradis JM, Spaziano M, Kappetein AP, Webb JG, Cribier A, Leon MB. Transcatheter aortic valve implantation 10-year anniversary: review of current evidence and clinical implications. Eur Heart J. 2012; 33 (19) 2388-2398.
[4] Graham MM, Norris CM, Galbraith PD, Knudtson ML, Ghali WA: Quality of life after coronary revascularization in the elderly. Eur Heart J 2006; 27: 1690–8.
[5] Huber CH, Goeber V, Berdat P, Carrel T, Eckstein F. Benefits of cardiac surgery in octogenarians—a postoperative quality of life assessment. Eur J Cardiothorac Surg 2007; 31: 1099–105.
[6] Sheridan BC, Stearns SC, Rossi JS, D’Arcy LP, Federspiel JJ, and Carey TS. Three-year outcomes of multivessel revascularization in very elderly acute coronary syndrome patients. Ann Thorac Surg 2010; 89 (6):1889-1895.
[7] Smith CR, Leon MB, Mack MJ, Miller DC, Moses JW, Svensson LG, Tuzcu EM, Webb JG, Fontana GP, Makkar RR, Williams M, Dewey T, Kapadia S, Babaliaros V, Thourani VH,Corso P, Pichard AD, Bavaria JE, Hermann HC, Akin JJ, Anderson WN, Wang D, Pocock SJ, Partner Trial Investigators. Transcatheter versus surgical aortic-valve replacement in high-risk patients. N Engl J Med 2011; 364:2187-2198.
[8] Yager JE, Peterson ED. Cardiac surgery in octogenerians: have we gone too far… or not far enough? Am Heart J. 2004; 147:187-189