03.07.2022 Aus-, Weiter- & Fortbildung
CME-Artikel: Lipödem: Diagnostik, Therapie und Kostenübernahmen

Erweitern Sie Ihre CME-Punkte, indem Sie nach dem Lesen des Artikels die Fragen dazu auf der eAkademie des BDC beantworten! Der Artikel „Lipödem- Diagnostik, Therapie und Kostenübernahmen“ ist für BDC-Mitglieder drei Monate kostenlos in ihr Konto gebucht! Loggen Sie sich auf www.bdc-eakademie.de ein: Einfach starten!
Bis vor einigen Jahren war das Lipödem noch ein eher unbekanntes Erkrankungsbild. Dann rückte diese Erkrankung in den wissenschaftlichen aber vor allem in den medialen Fokus, insbesondere in den Sozialen Medien. Dadurch wurden nicht nur Medizinerinnen und Mediziner auf das Lipödem aufmerksam, sondern auch viele vermeintlich Betroffene. Neben der konservativen Behandlung durch eine komplex-konservative Entstauungstherapie gibt es immer mehr Studien, die das Potenzial eines Liposuktionsverfahrens zur erfolgreichen Therapie des Lipödems nachweisen. Infolgedessen werden Betroffene zunehmend bei Plastischen Chirurginnen und Chirurgen vorstellig mit dem Wunsch nach Korrektur und Schmerzlinderung. Bisher ist die operative Therapie des Lipödems seitens des gemeinsamen Bundesausschusses (G-BA) noch nicht als Behandlungsalternative zur Therapie von an Lipödem erkrankten Menschen positiv bewertet worden, daher ist eine Leistungserbringung zu Lasten der GKV immer noch eine Einzelfallentscheidung, die gesondert von den Patientinnen und Patienten in Zusammenarbeit mit den behandelnden Plastischen Chirurginnen und Chirurgen beantragt werden muss. Allerdings hat der G-BA bereits eine Erprobungsstudie zum Thema Liposuktion bei Lipödem in Auftrag gegeben. Mit Beschluss des Gremiums vom 19.09.2019 soll zumindest eine Lipödemerkrankung im Stadium III nach festgelegten Qualitätsrichtlinien operativ zulasten der GKV operiert werden dürfen.
Im vorliegenden Übersichtsartikel legen wir die Grundlagen zur Pathogenese, Diagnostik und Therapie des Lipödems dar. Zudem beleuchten wir die aktuelle Rechtslage bei der Beantragung von Kostenübernahmen.
Einleitung
Erstmalig wurde das Krankheitsbild des Lipödems 1940 durch Allen und Hines beschrieben [1]. Dennoch ist dieses Krankheitsbild noch immer nicht hinreichend bekannt, was dazu führt, dass viele Betroffene oftmals erst nach einem jahrelangen Leidensweg der korrekten Diagnose und wirksamen Therapie zugeführt werden können [2]. Es ist davon auszugehen, dass etwa 15 Prozent der Patienten in lymphologischen Fachkliniken unter einem Lipödem leiden [3]. Diese Zahlen werden durch eine aktuelle Publikation aus dem Deutschen Ärzteblatt bestätigt, die von ca. 10 Prozent betroffener Frauen ausgeht [4]. Das Lipödem betrifft hauptsächlich das weibliche Geschlecht, Männer sind nur in Ausnahmefällen bei hormonellen Funktionsstörungen betroffen. Charakteristisch ist neben der überwiegenden Schwellung der unteren Extremitäten, gelegentlich in Kombination mit den Armen, insbesondere die Berührungs- und Druckschmerzhaftigkeit sowie die Neigung zu Blutergüssen der betroffenen Regionen.
Pathogenese
Beim Lipödem kommt es auf Grund einer bisher nicht hinreichend geklärten Ursache zu einer chronisch zunehmenden symmetrischen Unterhautfettgewebsvermehrung sowie einer Ödembildung. Vermutet werden hormonelle Einflüsse, aber auch eine genetische Disposition, unklar sind noch vereinzelt beschriebene Einflüsse einer möglichen Schädigung des autonomen Nervensystems. Beobachtet wird zudem das Vorliegen von Mikroangiopathien. Als mögliche Ursachen werden Störungen der lymphatischen Mikrozirkulation oder Veränderungen der Adipogenese diskutiert (Abb. 1). Ein spezifischer Biomarker fehlt [4]. Es ist jedoch anerkannt, dass das Fettvolumen beim Lipödem im Gegensatz zur Adipositas nicht durch Diät reduziert werden kann. Beim Lipödem stehen folgende Punkte im Vordergrund:
- eine Disproportion zwischen Oberkörper und unterer Körperhälfte aufgrund einer pathologischen Vermehrung des Fettgewebes, vor allem der Beine
- eine erhöhte Kapillarpermeabilität, hierdurch kommt es zu einer vermehrten Flüssigkeits- und Eiweißansammlung im Zwischenbindegewebe, wodurch orthostatische Ödeme entstehen
- die Berührungs- und Druckempfindlichkeit des Gewebes ist durch diese orthostatischen Ödeme bedingt und nicht durch die absolute Fettmenge
- durch eine erhöhte Empfindlichkeit der kleinsten Gefäße kommt es häufig zu einer Neigung zu Blutergüssen [5].
Neuere Untersuchungen zeigen, dass insbesondere in einem frühen Stadium des Lipödems bei einer unbeeinträchtigten Funktion des Lymphsystems sogar teilweise ein erhöhter Abtransport des Flüssigkeitsvolumens möglich ist. Es kommt bei Fortschreiten der Erkrankung abendlich zu Ödemen im Ober- und Unterschenkelbereich, da das an sich intakte Lymphgefäßsystem dieses vermehrt anfallende Volumen nicht mehr komplett abtransportieren kann. Erst wenn über jahrelange Überschreitungen der Transportkapazität eine Dekompensation erfolgt, kann es sekundär zu Veränderungen des Lymphsystems kommen. Hier kann es dann zu einer ergänzenden lymphödematösen Komponente kommen – ein sogenanntes sekundäres Lymphödem, auch Lipo-Lymphödem genannt – kann auftreten. Das Lipödem ist aber primär keine Erkrankung des Lymphsystems [6]. Abzugrenzen ist hier auch die lokalisierte Vermehrung von Fettgewebe, diese geht jedoch nicht mit Schmerzen oder Ödemen einher.
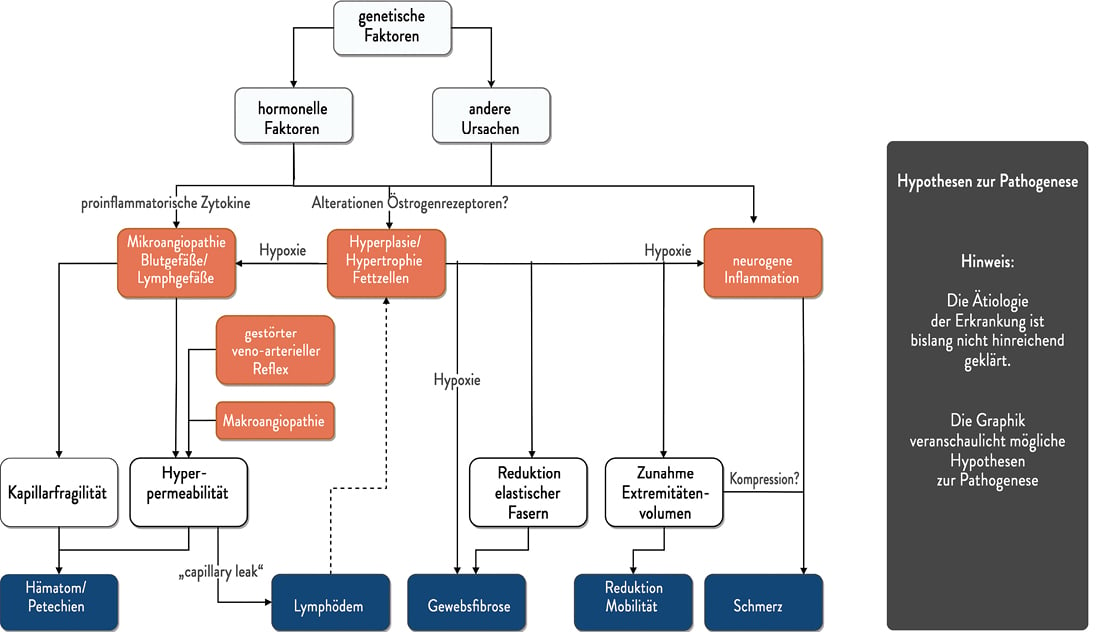
Abb. 1: Hypothesen zur Pathogenese des Lipödems nach Kruppa et al. [4]
Bei der histopathologischen Gewebsuntersuchung beim Lipödem finden sich unspezifische entzündliche Gewebsreaktionen, wie sie in vergleichbarer Weise auch bei einer chronisch venösen Insuffizienz vorkommen können [7].
Es fallen vermehrte und teilweise übergroße Fettzellen auf, mit einem hohen Gehalt an kleinsten Blutgefäßen. Es findet sich auch abgestorbenes Fettgewebe. Insgesamt ist die Pathologie aber eher unspezifisch.
Diagnostik
Typischerweise wird das Lipödem anhand klinischer Kriterien diagnostiziert. Eine apparative bzw. invasive Diagnostik ist in der Regel hilfreich, aber nicht notwendig. Sie dienen lediglich dem Ausschluss von Diffenrentialdiagnosen [4]. Typische Zeichen sind:
- Zeitpunkt des Auftretens in der Pubertät, nach einer Schwangerschaft oder auch erst nach den Wechseljahren
- bilaterale, symmetrische und disproportionale Verteilung der Fettpolster an den Extremitäten
- Hände und Füße sind nicht betroffen
- Ödeme im Tagesverlauf zunehmend
- negatives Stemmer-Zeichen (nur positiv im Falle eines sekundären Lymphödems)
- Schmerzhaftigkeit bei Berührung
- Schweregefühl der Beine
- Neigung zu Blutergüssen im Bereich der Fettpolster
- Hypothermie der Haut
- stabiler Extremitätenumfang auch nach Gewichtsreduktion [4, 8].
Die Druckempfindlichkeit verstärkt sich meist im Laufe eines Tages, insbesondere jedoch nach langem Stehen oder Sitzen. Unabhängig ist jedoch diese Schmerzhaftigkeit von der Größe der Fettvermehrung. Zusätzliche Ödeme treten insbesondere abendlich auf und vermehrt in der warmen Jahreszeit. Typisch ist weiterhin die Angabe von Patientinnen und Patienten, dass es selbst bei kleineren Verletzungen zu Einblutungen kommt, die bei Gesunden keinerlei Hautveränderung bewirken würden. Typischerweise sind diese Symptome an den Armen geringer ausgeprägt als an den Beinen.
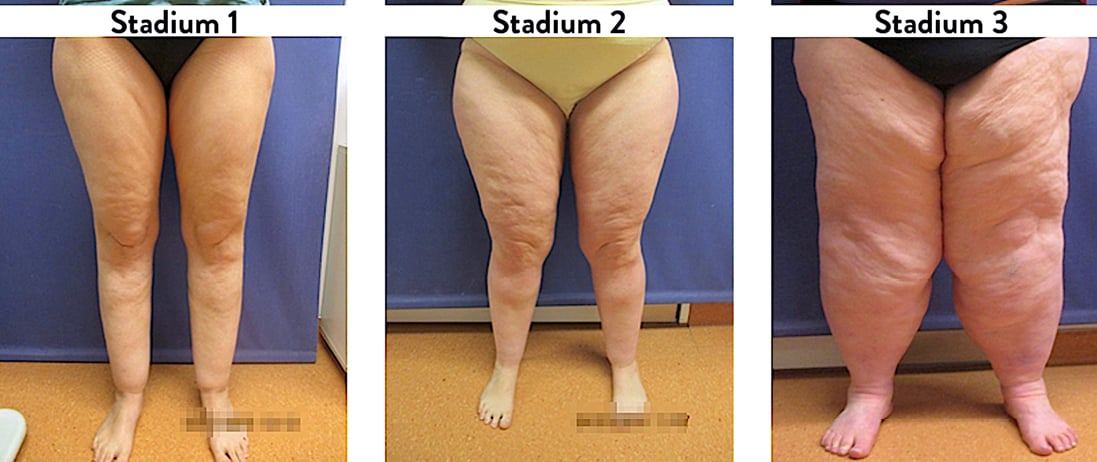
Abb. 2: Stadieneinteilung des Lipödems nach Motamedi et al. (23).
Eine sekundäre Adipositas kann hinzutreten, da die Betroffenen häufig unter Frustrationen leiden und hier durch übermäßiges Essen ungewollt eine zusätzliche Gewichtszunahme herbeiführen. Eine Adipositas ist jedoch nicht schmerzhaft, der gesamte Körper ist betroffen, Diäten sind erfolgreich und der BMI ist immer erhöht (> als 25) [6].
Man unterscheidet beim Lipödem drei Stadien. Zudem erfolgt die Einteilung nach Lokalisation, modifiziert nach Herpertz 2014:
- Oberschenkeltyp
- Ganzbeintyp
- Unterschenkeltyp
- Ober- oder Ganzarmtyp
Mittlerweile hat sich auch die Einteilung in vier Typen durchgesetzt:
- Typ 1: Das Unterhautfett ist vor allem im Bereich Gesäß und Hüften vermehrt (die sogenannte Reiterhose).
- Typ 2: Die Fettgewebsvermehrung reicht bis zu den Knien
- Typ 3: Die Erkrankung reicht von den Hüften bis zu den Fußknöcheln
- Typ 4: Das Lipödem betrifft auch die Arme.
- Stadium 1: gleichmäßig verdickte homogene feinkörnige Subkutis
- Stadium 2: wellenartige Hautoberfläche und einer knotenartig verdickten Subkutis.
- Stadium 3: stark verhärtete und derbe Fettstruktur mit überhängenden Fettgewebsvermehrungen (Wammenbildung). (Abb.2)
Manche Autoren benennen noch ein Stadium 4, hierbei handelt es sich um eine zusätzliche lymphödematöse Komponente [3, 9].
Therapie
Therapieempfehlungen wie Diäten oder körperliches Training der betroffenen Körperregionen oder eine medikamentöse Behandlung führen beim Lipödem nachgewiesenermaßen zu keinem Therapieerfolg und verzögern lediglich die korrekte und geeignete Therapie. Viele Patientinnen haben bereits selbstständige Versuche von Diäten unternommen. Die möglicherweise dann eintretende Abnahme in den nicht betroffenen Körperregionen führt sogar noch zu einer Verstärkung der Diskrepanz der durch das Lipödem betroffenen Extremitäten und dem durch die Diät verschlankten Rumpf. Ein Kernpunkt des Lipödems ist, dass es nicht durch eine Diät verbessert werden kann.
Die moderne Therapie des Lipödems beruht auf zwei zentralen Säulen: erstens einer konservativen Behandlung mit Ödembeseitigung, zweitens der operativen Therapie mit Fettreduzierung. Gerade durch die Kombination beider Verfahren lassen sich sehr gute Ergebnisse erzielen [10, 11].
Durch die Fettgewebsreduktion durch eine Liposuktion kann einerseits das äußere Erscheinungsbild der Patientinnen optimiert werden, was zu einer Erhöhung der Lebensqualität führen, andererseits lassen sich Ödeme und Schmerzhaftigkeit des Gewebes beseitigen und zumindest deutlich reduzieren [2, 12, 13].
Wenn zudem die Liposuktion in Längsrichtung der Extremitäten durchgeführt wird, lässt sich makroskopisch keine Schädigung von Lymphgefäßen nachweisen [14].
Weitere neue Arbeiten unterstützen die Relevanz der Fettabsaugung bei einem Lipödem [15]. Es konnte gezeigt werden, dass eine Fettabsaugung nur eine minimale Veränderung der Lymphgefäße herbeiführt und daher eine relativ spezifische Entfernung der Fettgewebszellen ohne Gefäß- oder Lymphgefäßzerstörung ermöglicht. Amir-Manavi et al. kommen in ihrer Arbeit zu dem Schluss, dass die Liposuktion auf Grund der vorliegenden Daten die führende Therapieoption darstellt. Die Notwendigkeit der kompressiven Therapie werde deutlich reduziert, damit lasse sich eine Kosteneinsparung für die Krankenkassen erzielen [16].
Weitaus wichtiger sei jedoch die signifikante Beschwerdelinderung, das Stoppen der Krankheitsprogredienz sowie die Normalisierung der Körperproportionen und die bessere Beweglichkeit, was die Lebensqualität und Patientenzufriedenheit steigere. Insbesondere sei von hoher Bedeutung, die Operation in den frühen Krankheitsstadien durchzuführen, um den Betroffenen den langen Leidensweg zu ersparen [17].
In einer weiteren aktuellen Arbeit kommen Schmeller et al. zu dem Schluss, dass die Liposuktion eine hocheffektive Behandlung für das Lipödem mit guten morphologischen und funktionellen Langzeitergebnissen darstellt [18].
Die Behandlung besteht jedoch nicht nur aus operativen, sondern auch aus konservativen Maßnahmen. Die Liposuktion in Tumeszenzlokalanästhesie, heute die Standardtechnik der Fettabsaugung, sollte in frühen Krankheitsstadien erfolgen. Es kann sogar in einigen Fällen nicht nur eine Verringerung, sondern auch ein komplettes Verschwinden der lipödemtypischen Beschwerdesymptomatik wie Berührungs- und Druckschmerzhaftigkeit, Ödemneigung und Bewegungseinschränkungen erzielt werden [18]. Bei starker Ödembildung und insbesondere bei dem zusätzlichen Vorliegen eines Lymphödems, also einem Lipo-Lymphödem, ist eine physikalische Entstauungstherapie lebenslang durchzuführen. Dieses bedeutet neben manuellen Lymphdrainagen auch das konsequente Tragen von Kompressionskleidung. Gerade die Kombination beider Verfahren führt zu einem ausgeprägten Gewinn an Lebensqualität und zu einer Verbesserung des Krankheitsbildes [3]. Folglich liegen zwar mildere Mittel, also zum Beispiel Lymphdrainagen und nicht operative Behandlungen zur Therapie vor, diese sind jedoch bei Weitem nicht ausreichend. Eine moderne und laut aktuellem Wissensstand optimale Therapie besteht gerade aus einer Kombination der beiden oben genannten Verfahren. Da durch eine Fettabsaugung bei Lipödem-Patientinnen die Frequenz der konservativen Therapie reduziert werden und in einigen Fällen sogar ganz auf das Tragen einer Kompressionskleidung verzichtet werden kann, bedeutet die Durchführung einer Liposuktion für die betroffene Patientin nicht nur eine deutliche Erhöhung an Lebensqualität. Sie bedeutet auch die Einsparung von Kosten bei der lebenslang durchzuführenden konservativ begleitenden Therapie [3], einem Argument, welchem Krankenkassen im Allgemeinen durchaus zugänglich sind. Somit handelt es sich bei der Liposuktion als Therapiemaßnahme des Lipödems nicht um eine kosmetische Maßnahme, sondern vielmehr um eine medizinisch notwendige Maßnahme im Rahmen der Krankenbehandlung.
In der gängigen Literatur werden Komplikationsraten bei der Liposuktion von 0,1 bis 9,3 Prozent angegeben [19].
Neben ästhetischen Fehlern wie Wellen- oder Dellenbildung im abgesaugten Areal stehen allergische Reaktionen auf die lokalen Betäubungsmedikamente, welche der Tumeszenzlösung beigefügt sind, ebenso wie die Flüssigkeitsüberladung mit Tumeszenzlösung im Vordergrund. Sensibilitätsstörungen, meistens vorübergehend, können durch die Verletzung unter der Haut liegender Nerven bei der Absaugung bedingt sein. Bei ausgedehnten Absaugungen können Beinvenenthrombosen auftreten, sehr selten hingegen kann es zu einer Fettembolie kommen. Infektionen sind relativ selten. Kleinere Blutergüsse sind häufig [19].
Insgesamt ist die Liposuktion ein sicheres, effektives und komplikationsarmes Verfahren mit guten Ergebnissen. Empfohlen wird jedoch bei Absaugvolumina von > 3 Litern reinem Fett oder > 5 Litern Gesamtaspirat (Wasser- und Fettphase) postoperativ eine Überwachung über 24 Stunden, um im Falle von Komplikationen schnell und präzise handeln zu können [20]. Nach Abwarten der Heilungsphase muss häufig anschließend in einer weiteren Sitzung eine erneute Liposuktion mit zusätzlicher Straffung der abgesaugten Gliedmaßen erfolgen, um die überschüssige und hängende Haut zu beseitigen und um das OP-Ergebnis komplettieren zu können [21].
Aktuelle rechtliche Lage
Im Juli 2017 hatte der Gemeinsame Bundesausschuss (G-BA) festgestellt, dass benötigte Erkenntnisse über Vor- und Nachteile einer Liposuktion zur Behandlung eines Lipödems im Vergleich zu nichtoperativen Therapieansätzen nicht im ausreichenden Maße vorhanden seien. Zur Methode der Liposuktion bestehe bisher keine ausreichende Evidenz über deren Nutzen, sie habe aber genügend Potenzial, um als ernsthafte Behandlungsalternative wahrgenommen zu werden. Im Zuge dessen wurde vom G-BA am 18. Januar 2018 „… als erste internationale Einrichtung eine multizentrische, randomisierte und kontrollierte Studie zur Liposuktion bei Lipödemen auf den Weg“ gebracht [22]. Diese Studie sei nötig, um eine abschließende Entscheidung darüber treffen zu können, ob die Liposuktion künftig als operative Therapieoption zu Lasten der gesetzlichen Krankenversicherungen erbracht werden könne. Das Studiendesign sieht vor, dass nach dem Zufallsprinzip die Studienteilnehmer in zwei Gruppen aufgeteilt werden. Eine Studiengruppe wird mit Liposuktionsbehandlungen der Beine behandelt, während die Kontrollgruppe 12 Monate lang ausschließlich konservativ behandelt wird. Im Anschluss wird auch den Teilnehmerinnen und Teilnehmern der Kontrollgruppe die Liposuktion angeboten. Die Nachbeobachtungszeit aller Teilnehmer beträgt 24 Monate. Zudem sieht der G-BA vor, dass es mehrere Studienzentren geben soll. Schlussendlich soll diese Studie den G-BA im Rahmen eines strukturierten Bewertungsverfahrens dabei unterstützen festzustellen, inwieweit für die Liposuktion eine ausreichende zweckmäßige und wirtschaftliche Versorgung von Versicherten der GKV gegeben ist. Es soll festgelegt werden, für welche Indikation und unter welchen qualitätssichernden Anforderungen diese Behandlungsmethode ambulant oder stationär zu Lasten der GKV angewendet werden kann [22].
Grundsätzlich ist aktuell die operative Behandlung des Lipödems in allen Stadien keine Leistung der gesetzlichen Krankenkassen. Um Kostenrisiken zu vermeiden, sollte die Kostenübernahme für eine Liposuktion nach einer gutachterlichen Untersuchung beantragt werden [23]. Für einen bis Dezember 2024 begrenzten Zeitraum können jedoch Patientinnen mit einem Lipödem Stadium III durch eine Sonderverfügung unter Erfüllung bestimmter Voraussetzungen zulasten der gesetzlichen Krankenkassen operiert werden. Zielstellung dieses zeitlich befristeten Beschlusses ist insbesondere die Beseitigung von Bewegungseinschränkungen, um so eine Steigerung der körperlichen Aktivität zu ermöglichen. Es handelt sich dabei um die Durchführungsbestimmungen des Gemeinsamen Bundesausschusses (G-BA) in der Fassung vom 19.09.2019, zuletzt geändert am 18.6.2020 [24].
Voraussetzungen zur Leistungsgewährung sind:
- Merkmale eines Lipödems St. III
- erfolglose konservative Therapie > 6 Monate
- Behandlung der Adipositas bei BMI > 35 kg/m²
- Absaugmengen > 3000 ml müssen 12 Std. nachbeobachtet werden (stationär)
- Ab einem BMI > 40 kg/m² ist keine Liposuktion durchzuführen.
Laut G-BA sollte das maximale Fettvolumen, das pro Sitzung entfernt werden kann, 8 Prozent des Körpergewichts in Litern nicht überschreiten.
Aktuelles zur Kostenübernahme
Die Krankenkassen sehen sich derzeit konfrontiert mit einer dramatisch steigenden Zahl an Kostenübernahmeanträgen zur Behandlung eines Lipödems. Diese werden häufig abschlägig beschieden, im weiteren Verlauf kommt es dann zu Klagen. Neben der Notwendigkeit, als behandelnder Arzt die derzeitigen Regeln des G-BA zu kennen und die Indikation streng zu stellen, hat sich im Rahmen der gutachterlichen Begleitung von Sozialgerichtsklagen herauskristallisiert, dass weitere Argumente zumindest bedacht werden sollten:
In der internationalen Klassifikation der Erkrankungen (ICD) wird das Lipödem unter sonstigen Stoffwechselstörungen aufgeführt. Der ICD-10 Code E88.20 steht für Lipödem Stadium I, E88.21 für Stadium II und E88.22 für Stadium III. Das Lipödem ist also eine Erkrankung und keine kosmetische Störung. Ansonsten wäre es nicht im international gültigen Katalog der Erkrankungen aufgeführt. Für Erkrankungen gibt es therapeutische Maßnahmen. Diese können konservativer oder operativer Natur sein. Beim Lipödem sind dies im konservativen Rahmen vor allem entstauende und komprimierende Maßnahmen, operativ ist vor allem die Fettabsaugung derzeitiger Goldstandard. Hierzu hat sich in den letzten Jahren eine erhebliche Literaturbasis gebildet.
Nach § 27 SGB V haben Versicherte Anspruch auf Krankenbehandlung, wenn sie notwendig ist, um eine Krankheit zu erkennen, zu heilen, ihre Verschlimmerung zu verhüten oder Krankheitsbeschwerden zu lindern. Die Therapie muss nach § 12 SGB V ausreichend, zweckmäßig und wirtschaftlich sein.
Aus Sicht der Plastischen Chirurgie ist bei gesicherter Diagnose „Lipödem“ und nachgewiesener frustraner konservativer Therapie die Liposuktion unter der Sozialgesetzbuchmaßgabe ausreichend, zweckmäßig, wirtschaftlich sinnvoll und notwendig.
Ziel des zeitlich befristeten G-BA Beschlusses ist insbesondere die Beseitigung von Bewegungseinschränkungen, um so eine Steigerung der körperlichen Aktivität zu ermöglichen.
Geregelt ist bisher ausschließlich die Behandlung des Lipödems Stadium III für eine Übergangszeit. Davon unberührt bleibt die medizinische Bewertung auch der Stadien davor als Erkrankung bestehen, daher hat diese Diagnose auch Eingang in die internationale Klassifikation der Krankheiten gefunden.
Es bleibt eine sozialrechtlich/juristische Entscheidung, ob fortgeschrittene medizinische Erkenntnisse dazu führen, Bestimmungen der gesetzlichen Krankenversicherung oder alternativer Systeme zu überarbeiten.
Hierzu liegen bereits erste Urteile vor, zum Beispiel des Sozialgerichtes Dresden aus 2015 (AZ: S 47 KR 541/11) und zuletzt des Bundessozialgerichts in einer Entscheidung vom 25.03.2021 (AZ: B 1 KR 25/20R). Aus dem zuletzt genannten Urteil lassen sich drei (bekannte) Voraussetzungen für eine Kostenübernahme im Rahmen einer Einzelfallentscheidung bei einem individuellen Heilversuch außerhalb einer vom Gemeinsamen Bundesausschuss verabschiedeten Erprobungsrichtlinie festsetzen:
- Es muss eine schwerwiegende, die Lebensqualität auf Dauer nachhaltig beeinträchtigte Erkrankung vorliegen.
- Es darf keine andere Standardbehandlung verfügbar sein.
- Es müssen die einschlägigen Regelungen der Verfahrensordnung des G-BA für die Annahme des Potenzials einer erforderlichen Behandlungsalternative erfüllt sein.
Auch unter diesen (juristischen) Maßgaben wären die Voraussetzungen für eine Kostenübernahme im Rahmen der 2015 in das GKV-Versorgungsstärkungsgesetz eingefügten Ergänzungen der individuellen Heilversuche möglich.
Fazit
Geschätzt sind ca. 8 bis 10 Prozent der Frauen, in Deutschland also knapp vier Millionen Frauen, von der Lipödemerkrankung betroffen [25, 26]. Da bisher noch kein diagnostisches Verfahren zur Diagnosesicherung vorliegt, sind dies rein klinische Diagnosen, die in erster Linie auf den Angaben der behandelten Patientinnen beruhen. Wir haben allein in den letzten fünf Jahren in unserem klinischen Alltag festgestellt, dass die Anzahl an hilfesuchenden Patientinnen exponentiell gestiegen ist. Häufig sind Patientinnen auch bereit, die Kosten für eine operative Behandlung selbst zu tragen, um ihr Leid mindern zu können. Leider haben wir aber auch die Beobachtung gemacht, dass extrem adipöse Patientinnen (BMI > 40 kg/m²) unverhältnismäßig häufig ohne vorangegangene Ausschlussdiagnostik und komplex-konservative Therapie angeben, unter einem Lipödem zu leiden. Bei einer schwerstgradigen Adipositas sind Fettgewebsansammlung an den Extremitäten nicht ungewöhnlich und auch diese erheblichen Fettgewebsansammlungen können zum subjektiven Gefühl „schwerer Beine“ und mechanisch bedingter Bewegungseinschränkung führen, ohne dass tatsächlich ein Lipödem vorliegt. In den letzten Jahren entsteht zunehmend das Gefühl, dass auch die Anzahl an Trittbrettfahrerinnen steigt, die angeben, unter dieser Erkrankung zu leiden. Häufig handelt sich hierbei um Patientinnen, die entweder eine Liposuktion im ästhetischen Sinne begehren oder Patientinnen, die ihr jahrelang bestehendes Übergewicht mit einer vermeintlichen Lipödemerkrankung erklären. Für tatsächlich vom Lipödem Betroffene und auch für das Gesundheitssystem ist es daher bedeutsam, dass eine ausgiebige Anamnese und eine gefäßspezifische Ausschlussdiagnostik stattfinden, bevor voreilig und inflationär die Erstdiagnose eines Lipödems gestellt wird.
Motamedi M, Allert S: CME-Artikel: Lipödem- Diagnostik, Therapie und Kostenübernahmen. Passion Chirurgie. 2022 Juni; 12(06): Artikel 03_02.
Literatur
- Wold LE, Hines EA Jr, Allen EV. Lipedema of the legs; a syndrome charactized by fat legs and edema. Ann intern Med. 1951 May; 34 (5): 1243–50.
- Schmeller W, Meier-Vollrath I. Erfolgreiche operative Therapie des Lipödems mittels Liposuktion. Phlebologie 2004;23 – 29.
- Herpertz U. Krankheitsspektrum des Lipödems an einer lymphologischen Fachklinik- Erscheinungsformen, Mischbilder und Behandlungsmöglichkeiten. Vasomed 5, 1997;301–307.
- Kruppa P, Georgiou I, Biermann N, Prantl L, Klein-Weigel P, Ghods M. Lipödem – Pathogenese, Diagnostik und Behandlungsoptionen, Deutsches Ärzteblatt 117, 22, 396-403, 2020.
- Wiedner M, Aghajanzadeh D, Richter D. Lipödem – Grundlagen und aktuelle Thesen zum Pathomechanismus, Handchir Mikrochir Plast Chir. 2018 Dec;50(6):380–382.
- Weissleder H, Schuchhardt C. Erkrankungen des Lymphgefäßsystems, 4. Auflage Viavital-Verlag, Kapitel 7 Lipödem; 301 – 331.
- Tronnier M, Schmeller W, Wolff HH. Morphological cell changes in lipodermatosclerosis and venous ulcers, Phlebology 1994;48 – 54.
- Greer KE. Lipedema of the legs, Cutis 1974; 98 – 100.
- Meier-Vollrath I, Schneider W, Schmeller W. Lipödem: Verbesserte Lebensqualität durch Therapiekombination, Dtsch Arztebl 2005; 102(15): A-1061 / B-892 / C-840
- Zetzmann K, Ludolph I, Horch RE, Boos AM. Bildgebende Diagnostik zur Therapieplanung Lip- und Lymphödem, Handchir Mikrochir Plast Chir. 2018 Dec;50(6):383–388
- Schmeller W, Meier-Vollrath I. Moderne Therapie des Lipödems, Kombination von konservativen und operativen Maßnahmen; Lymph-Forsch 8(1) 2004; 22 – 26).
- Rapprich, S. et al: Therapy of lipoedema syndrome by liposuction under tumescent local anastesia, Ann Dermatol Venereol 2002;711.
- Sattler, G.: Liposuction in lipoedema Ann Dermatol Venereol 2002; 103.
- Frick, A. et al: Liposuction technique and lymphatic lesion in lower legs, Plast Reconst Surg 1999;1868 – 1873
- Ghods M, Kruppa P. Operative Behandlung des Lipödems, Handchir Mikrochir Plast Chir. 2018 Dec;50(6):403–414
- Amir-Manavi A, Stoff A, Richter D. Das Lipödem- Die Liposuktion als frühzeitige Heilbehandlung. Plastische Chirurgie, 04/2011; 44-48.
- Stutz, J. und Krahl D: Water jet assisted liposuction for patients with lipedema: Histologic and immunohistologic and analysis of the aspirates of 30 lipoedema patients, Aesthetic Plastic Surgery, 2009; 153-162.
- Schmeller W, Hueppe M, Meier-Vollrath I.. Tumescent liposuction in lipodema yields good long-term results, Br J Dermatol. 2012; 161-208.
- Sattler G, Eichner S. Komplikationen bei Eingriffen am Fettgewebe, Hautarzt, March 2013, Volume 64, Issue 3; 171–179
- Güven A, Schaffartzik W, Allert S. Fettabsaugungen im ambulanten Setting. Handchir Mikrochir Plast Chir. 2021; 53 (04): 400-406
- Heck F.-C., Witte T. Standards in der Lipödem-Chirurgie. Plastische Chirurgie, 03/2018;134–139
- Gemeinsamer Bundesausschuss, Pressemitteilung: https://www.g-ba.de/institution/presse/pressemitteilungen/727/ ; abgerufen am 06.Dezember 2021
- Motamedi M, Herold C, Allert S. Kostenübernahmen bei Lipödem-was ist zu beachten? Handchir Mikrochir Plast Chir 2019; 51: 1–5
- Gemeinsamer Bundesauschuss, Qualitätsicherungs-Richtlinie Liposuktion bei Lipödem Stadium III: https://www.g-ba.de/richtlinien/112/ abgerufen am 06. Dezember 2021
- Marshall M, Schwahn-Schreiber C. Prävalenz des Lipödems bei berufstätigen Frauen in Deutschland (Lipödem-3-Studie). Phlebologie, 2011; 3: 127-134
- Buso G, Depairon M, Tomson D, Raffoul W, Vettor R, Mazzolai L. Lipedema: A call to Action! Obesity (silver Spring). 2019 Oct; 27(10): 1567-1576.
Autor:innen des Artikels
Weitere aktuelle Artikel
24.04.2026 Aus-, Weiter- & Fortbildung
BDC Starterpaket – das günstigste Weiterbildungspaket der Chirurgie!
BDC-Weiterbildungspaket inklusive Seminar, Mitgliedschaft und vielen Extras!
01.04.2026 Aus-, Weiter- & Fortbildung
Multitalent für die ambulante Versorgung: Medizinische Fachangestellte werden in Praxen ausgebildet
Keine Praxis läuft ohne sie – die Medizinischen Fachangestellten, kurz: MFA. Die gut ausgebildeten Praxismitarbeitenden verfügen über Fachkenntnis, soziale Kompetenz und Organisationstalent.
01.04.2026 BDC|News
Why I do it! Dr. Tillman L. Krones
Meine Begeisterung und Faszination für die Chirurgie rühren sicherlich primär vom Operieren her. Das händische und handwerkliche Arbeiten direkt am Patienten bereitet mir unglaublich viel Freude.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.